Servicios Personalizados
Revista
Articulo
Links relacionados
Compartir
Archivos de Pediatría del Uruguay
versión On-line ISSN 1688-1249
Arch. Pediatr. Urug. vol.72 supl.1 Montevideo nov. 2001
Celulitis graves en la edad pediátrica
DRES. CARLOS MICHELENA 1, HUGO ASTI 1
1. Cirujanos de guardia del Centro Hospitalario Pereira Rossell. Departamento de Emergencia Pediátrica.
Fecha de recibido: 17/9/01
Fecha aprobado: 1/10/01
Resumen
Las celulitis graves en la edad pediátrica son poco frecuentes, pero una vez establecidas tienen alta morbimortalidad.
Objetivos: demostrar que con el diagnóstico oportuno y el tratamiento quirúrgico urgente se logra una franca disminución de la morbimortalidad.
Resultados: se presentan 33 pacientes, 19 varones y 14 niñas. El rango de edades fue de 4 días a 14 años, con una media de 2,4 años. Todos presentaron proceso infeccioso grave con necrosis cutánea y del tejido celular. Predominaron en miembros, abdomen y pelvis. El 93% presentó síndrome toxiinfeccioso grave. El germen predominante fue el estafilococo dorado. El diagnóstico de celulitis grave debe ser clínico. El tratamiento fue resección y debridamiento con etapa previa de reanimación en Unidad de Cuidado Intensivo.
Conclusiones: el mejor resultado se obtiene con un diagnóstico oportuno y tratamiento quirúrgico antes de las 24 horas.
Palabras clave: CELULITIS-diagnóstico
CELULITIS-cirugía
Resumo
As celulitis graves na idade pediátrica são pouco freqüentes, mas uma vez estabelecidas tem alta morbimortalidade.
Objetivos: demonstrar que com o diagnóstico precoce e o tratamento cirúrgico urgente, logra-se uma importante diminuição da morbimortalidade.
Resultados: apresentam-se 33 pacientes, 19 masculinos e 14 femininos. A faixa de idade foi de 4 a 14 anos, com uma média de 2,4 anos.
Todos apresentaram processo infeccioso grave com necrose cutânea e do celular. Predominaram em membros, abdômen e pelvis. O 93% apresentaram síndrome toxiinfeccioso grave. O germe predominante foi o estafilococo dourado. O diagnóstico de celulitis grave deve ser clínico. O tratamento foi rececção e debridamento com etapa prévia de reanimação em Unidade de Cuidado Intensivo.
Conclusão: o melhor resultado se obtem com um diagnóstico precoce e tratamento cirúrgico antes das 24 horas.
Palabras chave: CELULITE-diagnóstico
CELULITE-cirugia
Introducción
Las infecciones graves de partes blandas en pediatría, aunque poco frecuentes, requieren un alto índice de sospecha y un tratamiento quirúrgico y médico oportuno como única forma de disminuir su morbimortalidad. Su característica más importante es la necrosis de la piel y el tejido celular con participación variable de las estructuras fasciales y musculares. Una vez establecido el diagnóstico, que debe ser clínico, se requiere el ingreso a una Unidad de Cuidado Intensivo para, luego de una fase inicial de reanimación y estabilización mínima, proceder al tratamiento quirúrgico de urgencia inmediato.
El objetivo de esta comunicación es realizar un análisis retrospectivo de 33 pacientes ingresados en la Unidad de Cuidado Intensivo de Niños (UCIN) del Centro Hospitalario Pereira Rossell (CHPR) en un período de 10 años.
Material y método
Se analizaron en forma retrospectiva las historias clínicas de 33 pacientes asistidos en el CHPR con celulitis grave (CG) entre marzo de 1991 y marzo de 2001. Se consideraron la edad, el inicio de la enfermedad, puerta de entrada, topografía de la lesión, su extensión, la oportunidad quirúrgica, procedimientos quirúrgicos y evolución.
Resultados
De los 33 pacientes, 19 fueron varones y 14 niñas, con un rango de edad de 4 días a 14 años con un promedio de 2,4 años. Veinticuatro pacientes (72,5%) presentaron lesiones cutáneas inespecíficas pero con un denominador común: isquemia severa con necrosis cutánea y celular. La topografía correspondió: en 17 casos a tronco, en 12 a extremidades y en cuatro a cuello.
En 31 pacientes (93,9%) se asoció síndrome toxiinfeccioso grave con hipertermia de hasta 39ºC y severa repercusión hidroelectrolítica y metabólica.
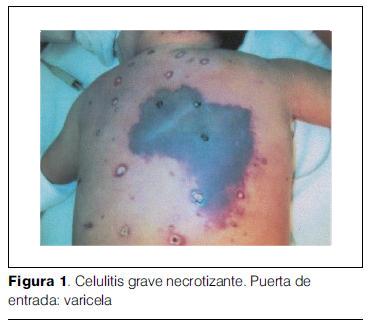
En cuanto a la puerta de entrada: 13 pacientes (39,3%) cursaban varicela (figura 1), ocho pacientes (24,2%) presentaron antecedente traumático y un paciente hernia inguinal en el curso del postoperatorio de hernia inguinal coordinada. En ocho (24,2%) no se determinó puerta de entrada.
Como factores de riesgo: 15 casos (49,5%) no presentaron patología previa, 14 casos (42,4%) cursaban varicela, dos casos (6,06%) mal inmunizados, dos casos (6,06%) pretérminos, un caso (3,03%) aplasia medular.
Los estudios realizados en UCIN fueron: gasometría, que mostró acidosis metabólica en 23 pacientes (69,6%), trastornos hidroelectrolíticos en nueve pacientes (27%), leucocitosis elevada en 13 pacientes (39,3%), anemia en 16 pacientes (48%), leucopenia en dos pacientes (6,06%).
Para la investigación del germen se realizaron hemocultivos, que fueron negativos en 21 pacientes (63,6%) y positivos en cuatro (12,1%). No se realizaron hemocultivos en ocho pacientes (24,2%).
Los cultivos del foco mostraron estafilococo dorado en cinco pacientes (15,1%), Pseudomona aeruginosa en tres pacientes (9,09%), estreptococo beta-hemolítico grupo A en cuatro pacientes (12,1%), klebsiella en tres pacientes (9,09%), flora polimicrobiana dos pacientes (6,06%), estreptococo del grupo B en 4 pacientes (12,1%). En 10 pacientes (30,3%) no se logró identificar el germen.
Los 29 pacientes operados ingresaron a UCIN y fueron intervenidos inmediatamente después de una fase inicial de reanimación. Se realizaron resecciones y debridamientos extensos en 28 pacientes, en uno desarticulación escápulo-torácica y cuatro pacientes no fueron intervenidos.
De estos 29 pacientes (87,9%), 11 de ellos (33,3%) fueron intervenidos dentro de las primeras 24 horas, 10 pacientes (30,3%) dentro de las 48 horas y 8 pacientes (26,4%) después de las 48 horas del diagnóstico (tabla 1).
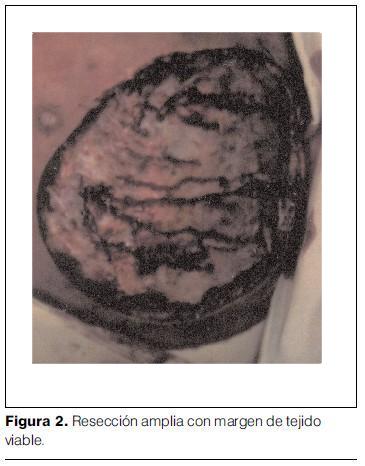
De los 29 pacientes operados, 21 (63,6%) presentaron necrosis de piel y celular. Se observó en ocho casos (24,2%) la presencia de fascitis y miositis. En todos se realizó extensa resección y debridamiento hasta llegar a márgenes de tejido con sangrado adecuado (figura 2).
Ante la sospecha de fascitis y miositis se profundizó la resección hasta margen seguro de viabilidad. No se tuvieron en cuenta razones de estética ni funcionalidad para limitar la resección.
En el postoperatorio se continuó con las medidas de soporte hidroelectrolítico y del medio interno, curas quirúrgicas programadas ampliando la resección, si era necesario, hasta controlar el avance. Se realizó apoyo nutricional parenteral, antibioticoterapia adecuada al germen aislado o probabilidad del mismo. Se utilizaron cefalosporinas de segunda y tercera generación, vancomicina, clindamicina, aminoglucósidos. En dos casos se asoció metronidazol.
La sobrevida fue de 78,7% (26 pacientes) y la mortalidad de 21,3% (7 pacientes). De éstos, 85,7% (6 pacientes) se operaron luego de las 48 horas de comenzados los síntomas de CG. No se operó un paciente que no logró su oportunidad debido a la gravedad extrema del cuadro. Se destaca el trabajo interdisciplinario, resaltando la importancia del cuidado intensivo..
Discusión
Por la gravedad de esta enfermedad, todos los pacientes con CG deben ingresar a un centro de tratamiento intensivo. El mecanismo fisiopatológico es la instalación de un fallo orgánico multisistémico de rápida evolución a punto de partida de un foco infeccioso grave de partes blandas. Se insiste en que la liberación de endo y exotoxinas bacterianas es dependiente del foco (1-6) y la gran extensión del mismo, responsable del rápido compromiso cardiocirculatorio, respiratorio, encefálico y renal con resultado fatal de no instaurarse un tratamiento médico y, sobre todo, quirúrgico de emergencia. Los Dres. Morelli y Torterolo realizaron comunicaciones sobre este tema en el adulto, surgiendo entonces el interés de analizarlo en la edad pediátrica (10,11). Las CG son poco frecuentes en la edad pediátrica pero, cuando se presentan, su morbimortalidad es elevada si no se adopta una conducta quirúrgica agresiva de resección y debridamiento del foco.
La inmunodepresión, presente en el curso de varicela, desnutrición, diabetes, aplasia medular, leucosis, es un factor de riesgo aumentado y mal pronóstico (6-9), representado en nuestra casuística 60,5%.
La varicela, en nuestra casuística, fue puerta de entrada muy frecuente (42,4%).
El 75,8% presentó puerta de entrada de diferente causa, demostrando que la ausencia de la misma (24,2%) no invalida el diagnóstico.
Se destaca la alta tasa de hemocultivos negativos (63%) en contrapartida al cultivo del foco con 60% de positividad. El análisis de nuestra casuística resalta que el diagnóstico de esta enfermedad debe ser siempre clínico, necesitando un alto índice de sospecha ya que el paciente puede evolucionar a la peoría ante nuestros ojos esperando una mejoría con el tratamiento médico. Por lo que concluimos que el tratamiento es quirúrgico y de emergencia ya que luego de las 24 horas de inicio la morbimortalidad se duplica, mostrándose en nuestra casuística que el 85,5% de los pacientes fallecidos se operaron luego de ese lapso.
Esto implica la necesidad de un equipo interdisciplinario que ponga en marcha, simultáneamente, las medidas de tratamiento.
Se enfatiza una vez más que el tratamiento quirúrgico agresivo de resección y debridamiento extenso es el pilar fundamental para evitar el pasaje a la circulación de las toxinas bacterianas del foco (1,3,8,9). No interesa al comienzo un diagnóstico nosológico ya que no cambia la conducta.
La integración del cirujano plástico es muy importante en la etapa de reparación y manejo de secuelas.
Conclusiones
- Las CG son poco frecuentes.
- Requieren alto índice de sospecha y el diagnóstico debe ser clínico.
- El tratamiento debe ser quirúrgico y de emergencia antes de las 24 horas del diagnóstico clínico, duplicándose la morbimortalidad luego de ese plazo.
- Es necesario un trabajo en equipo interdisciplinario dirigido a la reanimación intensa y oportuna (UCI), con equipo quirúrgico determinante.
Summary
The severe cellulites in the pediatric ages are not so frequent, but when they are established have high mortality.
Objectives: to show that with the precocious diagnostic and urgent surgical treatment, is got a good diminution of mortality.
There are presented 33 patients, 19 boys and 14 girls. The rank of ages was of 4 days to 14 years, with a media of 2,4 years. All of them presented infectious process with skin and cellular necrosis.
Predominated in extremities, abdomen and pelvis. 93% presented serious toxicity. The germ predominating was Staphylococcus aureus. The severe cellulites diagnostic must be clinic. The treatment was extirpating and debridament, with a previous step of reanimation at intensive care unit (UCI). The best result is obtained with a precocious diagnostic and surgical treatment before 24 hours.
Key words: CELLULITIS-diagnosis
CELLULITIS-surgery
Bibliografía
1. Kosloske AM, Cushing AH, Borden TA, Woodside JR, Klein MD, Kulasinghe HP, et al. Cellulitis and necrotizing fascitis of the abdominal wall in pediatrics patients. J Pediatr Surg 1981; 16: 246-451.
2. Stone HH, Martin JD. Synergistic necrotizing cellulitis. Ann Surg 1972; 175: 702-11.
3. Adams JR Jr, Mata JA, Venable DD, Culkin DJ, Bocchini JA Jr. Fourniers Gangrene in Children. Urology 1990; 35: 439-41.
4. Guiliano A, Lewis F Jr, Hardley K, Blaisdell FW. Bacteriology of necrotizing fascitis. Am J Surg 1977; 134: 52-7.
5. Farrell LD, Karl SR, Davis PK, Bellinger MF, Ballantine TV. Post operative necrotizing fascitis in children. Pediatrics 1988; 82: 874-9.
6. Sarkar R, Busuitil R. Soft Tissue Infection. In: Infection and inmunologic disorders in pediatric surgery. Philadelphia: Saunders, 1993.
7. Fontes RA Jr, Ogylvie CM, Miclau T. Necrotizing Soft Tissue Infections. J Am Acad Ortop Surg 2000; 8(3): 151-8.
8. Hsieh T, Samson LM, Jabbour M, Osmond MH. Necrotizing Fascitis in Children in eastern Ontario: a case control study. CMAJ 2000; 163(4): 396-6.
9. Waldausen JH, Holterman MJ, Sawin RS. Surgical implication of necrotizing fascitis in Children with chikenpox. J Pediatr Surg 1996; 31(8): 1138-41.
10. Morelli R, Torterolo E, Silva C. Celulitis necrotizante. Cir Uruguay 1977; 47(3): 197-201.
11. Torterolo E, Morelli R, Silva C. Infecciones graves de partes blandas. Cir Uruguay 1977; 47(3): 183-6.
Correspondencia: Dr. Carlos Michelena
Michigan 1787 PB. Montevideo, Uruguay.
E-mail: gmaca@chasque.apc.org