Caso clínico
Presentamos la historia de un paciente de sexo masculino, de 76 años, con hipertensión arterial tratado con losartán 50 mg cada 12 h. Cuenta con antecedentes personales de síndrome de apnea obstructiva del sueño; para ello, usaba máscara de CPAP nocturna. En 2016, se realizó cirugía de túnel carpiano bilateral. Niega antecedentes familiares a destacar.
Desde principios de 2018 presenta disnea de esfuerzo progresiva, clase funcional III-IV, y esto motivó su ingreso. Refiere palpitaciones, astenia, adinamia, dificultad de deglución, distención abdominal, dolor en ambos pies y piernas que le impide movilizarse. Se realiza un ecocardiograma transtorácico (ETT) que mostró hipertrofia ventricular izquierda (HVI) moderada de 15 mm, función sistólica del ventrículo izquierdo (FEVI) normal de 56% y dilatación de aurícula izquierda. En el electrocardiograma (ECG) se evidenció un ritmo sinusal de 70 cpm con bloqueo aurículoventricular de primer grado y hemibloqueo anterior izquierdo.
Es dado de alta con diagnóstico de insuficiencia cardíaca (IC) con fracción de eyección preservada1 (ICFEp), bajo tratamiento con furosemide, carvedilol y losartán.
Persiste con disnea de moderados esfuerzos y en abril de 2019 ingresa nuevamente por disnea de reposo y edemas de miembros inferiores (MMII) hasta pantorrilla.
Examen físico: se constata presión arterial de 95/60 mmHg, ritmo cardíaco irregular a 120-130 cpm sin soplos, en lo pleuropulmonar presenta estertores crepitantes en base izquierda y síndrome en menos en base de hemitórax derecho. En lo abdominal, una distención abdominal y leve hepatomegalia. En lo cardiovascular presentaba ingurgitación yugular, reflujo hepatoyugular y edemas de MMII hasta patorrilla que dejan Godet.
Pruebas complementarias
- ECG: fibrilación auricular a 130 cpm, HBAI.
- Tomografía de tórax, que muestra un derrame pleural derecho moderado sin adenomegalias ni alteraciones parenquimatosas, se descarta tromboembolismo pulmonar.
- En sangre se encuentra: NT-proBNP de 1300 pg/ml. TSH, T3 y T4 normales. Función renal y hemograma normales.
- Nuevo ETT muestra aumento de la HVI a 19 mm de SIV y deterioro de FEVI a 48%.
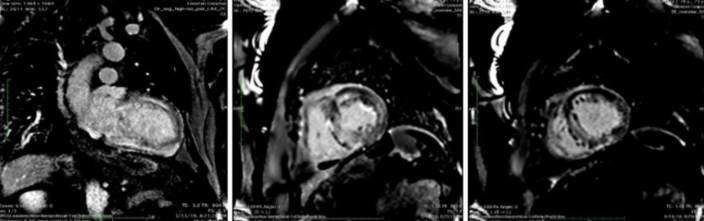
- Cardiorresonancia, que muestra (figura 1) un ventrículo izquierdo dilatado con HVI a predominio septal de 22 mm, hipoquinesia global, función global disminuida leve a moderada de 43%, dilatación biauricular moderada. Ventrículo derecho con disminución de su función, fracción de eyección del ventrículo derecho (FEVD) de 47%. En la secuencia de T2 no presentaba edema. La fase de perfusión fue normal. El realce tardío muestra dificultad en anular el miocardio característico de la amiloidosis, realce tardío global transmural presentó un patrón heterogéneo, de distribución no vascular respetando parcialmente el subepicardio anterior basal y medio y septal basal. Se trata de un estudio compatible con amiloidosis cardíaca.
Búsqueda de tipo de amiloidosis
1. Para descartar amiloidosis AL (amiloide de cadenas ligeras o primaria) se solicitó: cadenas ligeras en sangre y orina que fueron normales, proteinograma descarta banda monoclonal en inmunofijación, biopsia grasa abdominal sin alteraciones patológicas y se descarta que se trate una amiloidosis AL2.
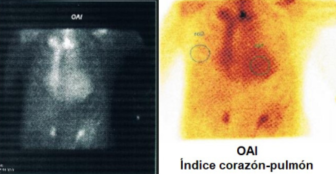
2. Amiloidosis TTR (transtiretina). Se realizó centellograma miocárdico con pirofosfatos (figura 2), que muestra captación difusa del radiotrazador en el miocardio, con un índice de captación miocárdico de 1,91 con un grado de captación de la escala de Peruggini de 2 (similar al hueso), y es normal que no exista captación, es decir, que sea grado 0. Tener un grado de captación 2 o más se asocia a una especificidad de 100% para detectar amiloidosis por transtiretina (TTR)1,3.
No se realiza biopsia endomiocárdica, ya que no aporta al diagnóstico si los otros estudios (centellograma y cadenas ligeras) son concluyentes en cuanto al tipo de amiloidosis y porque se trata de una maniobra no exenta de complicaciones. Se solicita estudio genético para amiloidosis TTR genética que descarta alteraciones mutacionales genéticas.
En su segundo ingreso por ICFEp, es cuando se plantea la búsqueda etiológica de esta. La miocardiopatía infiltrativa, y en especial la amiloidosis, es la más frecuente, ya que se presentan en hombres entre la sexta y la séptima década de la vida1,2. Existen elementos que hacen altamente sospechosa la amiloidosis, llamados red flags, como la persistencia de la disnea que se hace progresiva, los valores de NT-proBNP persistentemente elevados, la tendencia a la hipotensión cuando es un paciente previamente hipertenso, el aumento del espesor parietal y la existencia de síntomas extracardíacos, como el antecedente de túnel carpiano o si tuviera cuadros de diarreas que son más específicos del tipo TTR. En este sentido, las imágenes del ETT y de la cardiorresonancia sugieren elementos de alta sospecha de miocardiopatía infiltrativa de tipo amiloidosis. Detectar el tipo de amiloidosis es fundamental para guiar el tratamiento específico de esta enfermedad. Se debe descartar la amiloidosis AL con las cadenas ligeras en sangre y orina. Luego, la realización de un centellograma miocárdico con tecnecio y pirofosfatos nos muestra con un 100% de valor predictivo positivo la presencia de amiloidosis por TTR, si la captación del radiotrazador por el miocardio es grado 2-3, no requiere la confirmación anatomopatológica con biopsia3. Por último, descartar la afectación genética para amiloidosis TTR nos confirma la variedad de amiloidosis senil, wild type o salvaje, entidad cada vez más reconocida y encontrada en mayores de 70 años. Gilmore y colaboradores han descripto que de acuerdo con los valores de NT-proBNP y de función renal se puede predecir la evolución de la enfermedad, en una escala que clasifica de 1 a 3 los estadios según si el NT-proBNP es menor de 3000 pg/ml y filtrado glomerular mayor de 45 ml/min; si uno de ellos está alterado, es estadio II y, si están ambos, es estadio III4. Nuestro paciente se encuentra en un estadio I de la escala de Reino Unido, con una sobrevida media de 69 meses4.
En cuanto al tratamiento, se inicia furosemide intravenoso, carvedilol 25 mg/12 horas para control de frecuencia cardíaca y anticoagulación con rivaroxabán 20 mg/día por la existencia de fibrilación auricular paroxística en un paciente con alto riesgo embólico (CHAADS VASC de 3). Al momento de confirmar el diagnóstico de amiloidosis TTR senil, el único tratamiento aprobado y que demostró disminuir ingresos y mortalidad global es el tafamidis. Aunque es de difícil acceso en nuestro país por su costo y financiación, comienza en noviembre de 2019 con tafamidis 20 mg/día con buena tolerancia, sin efectos adversos. Presentó bloqueo auriculoventricular como complicación de la amiloidosis, ya que esta infiltra el sistema de conducción y frecuentemente se asocia a bloqueos cardíacos. Se colocó marcapaso definitivo en julio de 2020. Desde entonces, los valores de NT-proBNP han oscilado entre 900 y 1100 pg/ml, realiza caminatas de 30 minutos y se encuentra en una clase funcional II. En marzo de 2021 sigue con tafamidis 20 mg/día, no ha presentado descompensaciones por IC ni requirió ingresos por esta, y se mantiene en clase funcional II.
Discusión
La amiloidosis es una enfermedad sistémica caracterizada por el depósito extracelular de proteínas insolubles mal plegadas, a nivel de varios órganos, entre ellos el corazón. Puede ser una enfermedad hereditaria o adquirida, y de acuerdo con el tipo de proteína afectada se diferencia el tipo de amiloidosis, más del 90% de los casos se explican por dos tipos: la amiloidosis AL o la amiloidosis transtiretina (TTR). Dentro de la amiloidosis TTR encontramos la variedad genética mutacional que es una enfermedad rara y poco frecuente y la antes llamada senil o wild type1,2. Estudios recientes han demostrado que la amiloidosis TTR wild type tiene una afectación de hasta el 25% de la población mayor de 80 años y de 13% en pacientes mayores de 60 años ingresados por ICFEp e HVI mayor de 12 mm5. La presentación se puede dar con síntomas extracardíacos por el depósito de TTR, como son la estenosis del canal lumbar, rotura atraumática del tendón del bíceps o «signo de Popeye» y el síndrome del túnel carpiano, más aún si es bilateral; estas manifestaciones incluso preceden en años a las manifestaciones cardíacas, como en este paciente6. La sospecha diagnóstica de amiloidosis debe estar ante pacientes con ICFEp y el algoritmo diagnóstico, como ya fue expresado, debe incluir el ETT, la cardiorresonancia, el centellograma miocárdico con pirofosfatos y cadenas ligeras en sangre y orina; la biopsia endomiocárdica es opcional si no tenemos la certeza con el centellograma1-3. El pronóstico va a estar determinado por los niveles de NT-proBNP, la afectación renal y el grado de disfunción ventricular4. El tratamiento primero es dirigido a estabilizar y tratar la IC, con el uso de diuréticos, se debe tener precaución con los betabloqueantes y calcioantagonistas por los bloqueos aurículoventriculares frecuentes, la fibrilación auricular se presenta con frecuencia y siempre requiere de anticoagulación, por el alto riesgo embólico6. Hasta hace poco no existía evidencia contundente para el tratamiento específico de la amiloidosis TTR wild type o senil. La doxiciclina, antibiótico de uso habitual, demostró en ensayos clínicos con pocos pacientes lograr estabilidad en los depósitos de amiloide, pero a expensas de efectos secundarios frecuentes que obligaron a suspender el tratamiento antes del año, en un 40%6. Más recientemente, el tafamidis, una molécula que se une a la TTR e impide su depósito en los tejidos, fue inicialmente usada en la amiloidosis TTR hereditaria con afectación neurológica. En el año 2018, se publicó el estudio ATTR-ACCT que enroló pacientes a tafamidis 20 mg, 80 mg y placebo con amiloidosis cardíaca TTR hereditaria y wild type, y se observó descenso de 30% de mortalidad por todas las causas y de ingreso hospitalario a los 18 meses de tratamiento, sin efectos secundarios que obligaran a la suspensión de este7. El tafamidis fue aprobado por la FDA e incluido dentro de las pautas de tratamiento de la amiloidosis TTR senil en el año 20202. Si bien su costo es una limitante, frena la progresión de la enfermedad en pacientes seleccionados, con pocas comorbilidades y con diagnóstico en etapas precoces, como en este caso.
Conclusiones
La amiloidosis cardíaca es una entidad en creciente reconocimiento, es por transteretina la más frecuente en la tercera edad, su diagnóstico se ha hecho más sencillo con el uso de técnicas de imagen no invasivas, como la cardiorresonancia y el centellograma miocárdico. Un nuevo fármaco, el tafamidis, disminuye los depósitos cardíacos de amiloide. De esta manera, se logra mejorar el pronóstico y calidad de vida de los pacientes.