Principales aportes
En nuestro programa de rehabilitación cardíaca (RC), el uso de sensores de frecuencia cardíaca que no muestran el trazado electrocardiográfico (cardiotacómetros) para la monitorización de pacientes de moderado y alto riesgo durante el ejercicio en RC es una práctica segura y efectiva, con resultados similares a los observados en la literatura internacional, donde suele recomendarse la monitorización ECG en pacientes de riesgo elevado. Estos resultados unicéntricos apoyan la posibilidad de trabajar sin registro de telemetría en los programas de RC.
Introducción
Hasta mediados del siglo pasado, los pacientes que sufrían un infarto de miocardio (IM) permanecían en reposo absoluto durante períodos prolongados, con consecuencias severas a nivel físico y emocional. En el año 1952, Levine y Lown proponen un tratamiento innovador: el “tratamiento del sillón”, que consistía en sentar unos minutos en un sillón próximo a la cama a los pacientes a los pocos días del ingreso por un IM1. A pesar de importantes reparos, no se observaron efectos adversos y se lograron disminuir algunas complicaciones graves, como el tromboembolismo pulmonar. El tratamiento del sillón se puede considerar como el origen de la rehabilitación cardíaca (RC)2.
En 1953, la revista The Lancet publica el trabajo realizado por J. Morris que demuestra la relación entre IM y mortalidad temprana con la actividad física en una población de más de 31.000 empleados de la empresa de transporte público de Londres. Morris demostró elegantemente que los conductores que pasaban la jornada sentados tenían casi el triple de mortalidad que los guardas que subían y bajaban las escaleras del vehículo3. Por la misma época, R. Paffenbarger, en Estados Unidos, publica un estudio similar sobre la prevalencia de enfermedad y mortalidad coronaria en los estibadores del puerto de San Francisco. Se pueden considerar estos trabajos como las primeras referencias que detectan la relación directa entre la actividad física y el pronóstico de la enfermedad cardiovascular (CV)4. En la década de los setenta, la Dra. Nanette Wenger introduce el concepto moderno de RC en su trabajo de la Universidad de Emory. Si bien en principio la RC fue una indicación en pacientes que habían cursado un IM, las guías clínicas actuales la respaldan como una intervención eficaz y rentable también en pacientes portadores de insuficiencia cardíaca con fracción de eyección reducida y tras la revascularización coronaria5.
La RC es una intervención integral y multifactorial, en la que el ejercicio físico representa un elemento esencial, con múltiples y variados beneficios: mejora el control del peso corporal, el metabolismo y el control de la glucosa, el metabolismo de los lípidos y es un coadyuvante del tratamiento en la cesación del tabaquismo. Además, ayuda a mantener las habilidades del pensamiento y aprendizaje en el proceso de envejecimiento, retrasa la pérdida de densidad ósea y mantiene las habilidades motoras a lo largo de la vida, reduce el riesgo de algunos tipos de cáncer (colon, mama, útero y pulmón) y aumenta el consumo de oxígeno total con mayor aporte al músculo en ejercicio. A nivel cardíaco, el entrenamiento físico incrementa la capacidad de ejercicio con un menor consumo de oxígeno frente a cualquier esfuerzo submáximo; en pacientes portadores de angina de pecho esta adaptación permite incrementar el umbral de aparición de los síntomas6. Asimismo, disminuye el desarrollo de la disfunción diastólica por el envejecimiento y el ejercicio de resistencia regular reduce el riesgo de muerte durante una lesión clínica por isquemia/reperfusión7. A nivel vascular, de la mano del entrenamiento físico se observa una elevación del shear stress que promueve una acción antiinflamatoria, antitrombótica, anticoagulante y un estado profibrinolítico y antihipertrófico ateroprotector7,8. A todos los beneficios fisiológicos demostrados se agrega que la RC mejora la calidad de vida, la tolerancia al esfuerzo y controla los síntomas, ayudando al paciente a comprender su enfermedad, conocer y controlar los factores de riesgo9. Se ha demostrado también una estrecha relación entre la RC y la adherencia al tratamiento médico, con disminución del porcentaje de abandono10. El ejercicio tiene impacto demostrado sobre los estados emocionales negativos (ansiedad, depresión y estrés), asociado a una mejor puntuación en las pruebas de evaluación de calidad de vida en pacientes participantes de RC(11). Asimismo, promueve un reintegro precoz al trabajo, el mantenimiento de la independencia y las actividades de la vida diaria11,12.
Desde la década del noventa, Hambrecht y col. mostraron que el ejercicio aeróbico regular puede inhibir la progresión de las lesiones coronarias y, en algunos casos, disminuir la entidad de las lesiones. Es necesaria una media de 1.500 kcal/semana de actividad física para detener la progresión y 2.200 kcal/semana para observar regresión en las lesiones, equivalente a 5-6 h semanales de ejercicio aeróbico de intensidad moderada13. En 2016 se publicó en Circulation el EXCITE trial14 que demostró por primera vez en humanos la mejoría de los segmentos isquémicos y el desarrollo de colaterales en pacientes con cardiopatía isquémica crónica estable que eran sometidos a un entrenamiento de intensidad moderada-vigorosa (entre 70% y 95% del umbral de isquemia) durante 10 horas semanales. El estudio REGICOR15 ha observado una relación no lineal entre actividad física recreativa y mortalidad total y el número de eventos CV. Los mayores beneficios se observaron con una actividad física moderada-vigorosa que se asoció con una reducción de la mortalidad total de 16% y de la mortalidad CV del 27%; sin demostrar beneficios cuando la actividad era de baja intensidad. La capacidad aeróbica máxima, que mejora con el entrenamiento, con medición directa del VO2 máximo es un importante predictor de mortalidad en pacientes con enfermedad coronaria16. Roger y col. demostraron una reducción relativa del 25% en la tasa de eventos CV por cada incremento de un MET en la capacidad de ejercicio17. Una mejoría de 1% en el VO2 máx. se relaciona con una disminución del 2% en la mortalidad18,19. La revisión sistemática Cochrane sobre RC publicada en 2016, que incluyó un total de 63 estudios con 14.486 participantes, con una mediana de seguimiento de 12 meses, confirmó una reducción de la mortalidad CV (RR 0,74; IC del 95%: 0,64-0,86) y el riesgo de ingresos hospitalarios (RR 0,82; IC del 95%: 0,70-0,96) con la RC20. Este beneficio se extiende a programas de rehabilitación domiciliaria, cuando incluyen a pacientes de bajo riesgo de complicaciones21.
La recomendación de RC es consistente y sólida (clase I, nivel de evidencia A), aunque en la práctica sólo se aplica a un reducido porcentaje de los pacientes elegibles5. Más aún, solamente el 34% de los pacientes recibe consejo de su médico sobre el tipo de ejercicio que debe realizar tras un IM; esta cifra cae a cerca del 20% entre los sedentarios, mujeres o personas de bajo nivel socioeconómico22.
En el año 2000 se inició el programa de RC de donde se extraen los datos del presente trabajo. El equipo técnico encargado de este programa es multidisciplinario, e incluye médicos (coordinador y médicos supervisores de la actividad en gimnasio, de orientación cardiológica) licenciados en fisioterapia y profesores de educación física. Los pacientes reciben consejo nutricional, apoyo psicológico y charlas mensuales que abordan diferentes aspectos de la enfermedad y el tratamiento23. Un aspecto clave en RC al prescribir el ejercicio es asegurarse de obtener los mayores beneficios sin exponer al paciente a riesgos innecesarios24. Para alcanzar este objetivo, se consideran esenciales la correcta estratificación de riesgo del paciente, la prescripción personalizada del ejercicio, la supervisión estrecha durante la actividad y la educación del paciente sobre la percepción del esfuerzo, los límites de riesgo, el reconocimiento de los síntomas y las medidas a tomar en caso de complicaciones25.
Los objetivos del presente trabajo fueron:
a) Verificar la seguridad de la puesta en práctica de programas de actividad física utilizando cardiotacómetros en pacientes de alto y moderado riesgo, atentos a la presencia de complicaciones durante la práctica del ejercicio físico.
b) Evaluar la mejoría funcional al esfuerzo objetivada mediante una prueba ergométrica realizada al inicio y a las 12 semanas de iniciada la RC.
Material y método
Del total de asistentes al programa de RC reclutados entre enero del 2014 y marzo del 2020, se incluyeron aquellos portadores de patología CV que completaron las 12 semanas del programa de RC. Se realizó una clasificación del riesgo de acuerdo con los criterios del Consenso de Rehabilitación Cardiovascular y Prevención Secundaria de las Sociedades Interamericana y Sudamericana de Cardiología del año 201326. Antes de comenzar la actividad, todos los pacientes fueron sometidos a un examen clínico y a una evaluación funcional mediante una ergometría graduada convencional. Para dicha prueba se utilizaron protocolos escaleriformes en cicloergómetro o cinta deslizante (Bruce, Bruce modificado o Naughton, según la condición física, la edad y la presencia de otras patologías asociadas). Los pacientes fueron monitorizados electrocardiográficamente durante la prueba con un equipo marca NORAV, modelo PC-ECG 1200. El objetivo de la evaluación ergométrica inicial fue conocer la capacidad funcional del paciente expresada en METs27. Asimismo, durante la prueba y en el posesfuerzo se consignó la presencia de síntomas, arritmias e isquemia silente mediante la aparición de alteraciones en el segmento ST. Además, se evaluó la respuesta presora al esfuerzo. Luego de la evaluación inicial, el paciente ingresó al programa de RC.
El resultado de la evaluación inicial permitió estratificar el riesgo del paciente y diseñar la sesión de ejercicio acorde a dicho riesgo. Esta incluyó actividad física en gimnasio, a razón de dos o tres veces por semana, en clases de 90 minutos de duración por sesión. El paciente fue asignado a un técnico del equipo (licenciado en fisioterapia o profesor de educación física) que realizó la prescripción de ejercicio de manera individualizada, en coordinación y bajo la supervisión de los médicos participantes. Los pacientes que ingresaban al programa en el posoperatorio de cirugía cardíaca, más añosos, generalmente más desacondicionados o con otras patologías asociadas (osteoarticular o respiratoria) eran asignados en primera instancia a un plan de fisioterapia28.
El objetivo del trabajo físico era mantener 30 minutos continuos de actividad aeróbica, con aumentos progresivos, utilizando protocolos de ejercicio tanto continuos como intervalados. Se utilizaron bicicletas y cintas deslizantes de marca Fitness R o Tecnogym R. El entrenamiento aeróbico se complementó con ejercicios de tonificación muscular, utilizando equipos de carga, pesas o a través de la movilización del propio peso del paciente29. La sesión iniciaba siempre con la entrada en calor y finalizaba con la vuelta a la calma a través de ejercicios de elongación y respiración diafragmática30. Cada sesión fue adaptada a la edad, condición CV, nivel de entrenamiento previo a la complicación cardiológica y patologías asociadas.
En todos los pacientes participantes, la ergometría se realizó sin suspender la medicación habitual, de manera que las condiciones fueran similares a las del paciente durante la actividad en gimnasio. Para establecer la intensidad de trabajo se utilizó la frecuencia cardíaca de reserva (FCR) calculada por el método de Karvonen31, que se obtiene calculando la diferencia entre la frecuencia cardíaca basal (previa al inicio de la prueba) y la alcanzada en el máximo esfuerzo ergométrico. Esta diferencia corresponde al 100% de la FCR. La frecuencia cardíaca de trabajo en gimnasio se fijaba según un porcentaje de ésta. En la práctica usual de RC, la intensidad del trabajo en cada etapa de la prueba ergométrica se relacionaba con la percepción subjetiva del esfuerzo realizado por parte del paciente. El máximo esfuerzo se correspondía a un nivel 6-7 en la escala de Borg modificada o percepción subjetiva del esfuerzo realizado (RPE)32. De acuerdo con los datos obtenidos, la intensidad de ejercicio se ajusta de manera progresiva y programada. Al inicio, la frecuencia cardíaca de trabajo en gimnasio se encontraba entre 60-65% de la FCR en los pacientes de mayor riesgo y menor tolerancia al esfuerzo y podía indicarse el 85-90% de la FCR en los pacientes más entrenados y de menor riesgo.
En los pacientes con ángor o con isquemia miocárdica inequívoca en el trazado electrocardiográfico durante la prueba ergométrica, se trabajaba por debajo del umbral de isquemia (por ejemplo: 10 latidos por debajo de ese valor). La intensidad del esfuerzo en gimnasio se midió también utilizando la escala de Borg modificada, trabajando en un rango entre 5 y 7 puntos32. A los pacientes de alto y moderado riesgo se les controló, además, la frecuencia cardíaca mediante cardiotacómetros (marca Omron o Polar) durante el tiempo que fuera necesario, según el criterio clínico de los médicos presentes durante la actividad. Tanto en el laboratorio de evaluaciones funcionales como en la sala de ejercicios se contó con equipo e insumos de reanimación cardiopulmonar, incluyendo un cardiodesfibrilador portátil. Durante todo el programa se controló la aparición de complicaciones cardiovasculares graves, como infarto, isquemia persistente, falla cardíaca, arritmias ventriculares, trastornos de la conducción auriculoventricular, stroke, paro cardiorrespiratorio o muerte. Ante la aparición de cualquier complicación, el cardiólogo que supervisaba el programa actuó en forma oportuna, indicando terapia específica y/o derivación a la emergencia o un centro especializado con capacidad de resolución. Al final del ciclo, todos los pacientes fueron sometidos a una reevaluación, que consistía en un examen clínico y una nueva ergometría utilizando los mismos criterios y protocolos de la evaluación inicial.
Los datos obtenidos se presentan en valores absolutos y porcentajes, o en media y desvío estándar, según corresponda. Se utilizó la prueba t de Student para muestras dependientes para comparar la capacidad funcional al esfuerzo en METs al inicio y final de la RC, considerando significativo un valor de p < 0,05.
Resultados
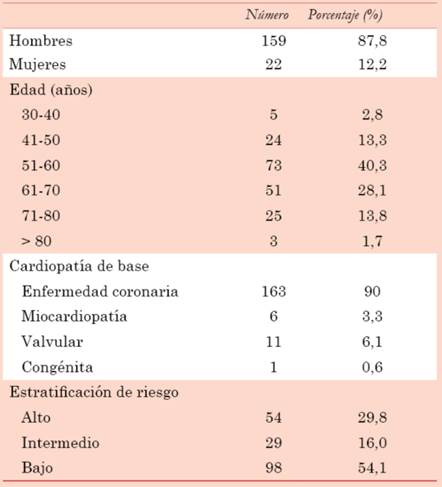
En el período analizado se incuyeron 181 pacientes. La edad promedio de los pacientes fue de 58,7 ± 9,7 años (35 a 83 años) (tabla 1), con predominio del sexo masculino 159 (87,8%). La patología cardíaca más frecuente fue la isquémica, presente en 163 pacientes (90,1%), siendo el resto portadores de insuficiencia cardíaca y patologías valvulares cursando el posoperatorio. De acuerdo a los criterios del Consenso de Rehabilitación CV y Prevención Secundaria de las Sociedades Interamericana y Sudamericana de Cardiología del año 2013, 54 (29,8%) pacientes cumplían con el criterio de alto riesgo, 29 (16,0%) eran de riesgo intermedio y 98 (54,1%) eran de bajo riesgo. Todos los pacientes de la población estudiada se encontraban en la fase II o III de la RC, es decir, en el período de la rehabilitación ambulatoria luego del alta hospitalaria inmediata o alejada, respectivamente.
De acuerdo con los objetivos planteados en lo que se refiere a la seguridad, en las 1.458 horas/paciente, un paciente presentó, durante las sesiones, un episodio de bloqueo auriculoventricular de alto grado que determinó implante de marcapaso definitivo y un paciente presentó un episodio de fibrilación auricular con buena tolerancia hemodinámica, que fue sometido a cardioversión eléctrica en diferido. No hubo fallecimientos, eventos coronarios agudos ni episodios de paro cardiorrespiratorio durante el cumplimiento del programa de RC. Varios pacientes portadores de isquemia demostrada presentaron episodios anginosos que determinaron ajustes en la terapéutica medicamentosa por parte de los cardiólogos tratantes y en la prescripción de ejercicio por parte del equipo de RC actuante.
Con respecto al objetivo de evaluar la eficacia del programa, se compararon los METs alcanzados en las pruebas al inicio y al finalizar las 12 semanas de rehabilitación. En la primera prueba el resultado para ambos sexos fue de 7,34 ± 2,68 METs. En la segunda prueba, el promedio fue de 10,29 ± 3,35 METs, observándose una mejoría de 2,95 METs en el promedio global (28,1%, p = 0,001).
Discusión
En el presente trabajo se exponen los resultados de un programa de RC coordinado y ejecutado en un centro extrahospitalario y realizado sin telemetría ECG convencional. En las guías de consenso, se aconseja la monitorización con telemetría en los pacientes que ingresan al programa y durante un período variable de este, sobre todo cuando son estratificados como de alto o moderado riesgo33,34. En contraste, el consenso latinoamericano consigna que no existe evidencia concluyente para apoyar la recomendación de monitoreo estricto, por lo que la frecuencia y los métodos de monitoreo dependen también de los recursos disponibles y la experiencia en cada centro. A pesar de la ausencia de monitorización electrocardiográfica convencional en pacientes con mayor predisposición a complicaciones, la frecuencia de estas resultó similar y comparable a la reportada en otras series. Si bien se ha demostrado que el esfuerzo físico vigoroso aumenta transitoriamente el riesgo de síndrome coronario y muerte súbita cardíaca31, a nivel del sistema nervioso autónomo el entrenamiento físico induce una modulación de la liberación de catecolaminas en el esfuerzo, incremento del tono vagal en reposo, disminución del tono simpático, a lo que se agrega una desensibilización de los efectores vasculares al estímulo adrenérgico. Estas modificaciones ejercen un efecto “protector” sobre la generación de arritmias cardíacas35, hecho que se puede apreciar en los resultados del presente trabajo, donde solo dos pacientes presentaron complicaciones arrítmicas clínicamente relevantes y solo un paciente presentó taquiarritmias, de origen auricular.
En el año 2006, la Sociedad Francesa de Cardiología publicó un relevamiento de 65 centros de RC en que se informaron complicaciones graves durante el ejercicio y hasta 1 hora después de la sesión. Se incluyó un total de 25.420 pacientes (78% hombres; edad media: 61,3 años), con más de 700 mil horas/paciente de entrenamiento físico. Se informaron 15 eventos cardíacos graves relacionados con el ejercicio, siendo la tasa de eventos de 1 por cada 49.565 horas/paciente de entrenamiento físico; la tasa de paro cardíaco fue de 1,3 por millón de horas de pacientes de ejercicio38. En Japón, un relevamiento de programas de RC realizado en 136 hospitales correspondiente a 383.096 horas/paciente observó solo 12 eventos adversos en total37. En lo que respecta a seguridad, los resultados de nuestra experiencia son comparables a las series internacionales.
En nuestro medio, en el año 2011 el Dr. Burdiat publicó un estudio que incluyó 246 pacientes exclusivamente de alto riesgo durante la práctica de ejercicio, que completaron más del 75% de las sesiones de rehabilitación. La monitorización se realizó mediante electrocardiografía en todos los casos, reportando una muy baja incidencia de complicaciones, al igual que en nuestra serie. En las más de 26.000 horas/paciente de trabajo, Burdiat observó un total de 4 complicaciones mayores (un paro cardiorrespiratorio, un IM y dos episodios de arritmia ventricular compleja)38, ninguna de las cuales se presentó en la serie actual. El autor encontró beneficios similares a los documentados en nuestra experiencia en cuanto a la capacidad funcional evaluada por VO2 máx. En los 139 pacientes que completaron la RC, la capacidad funcional pasó de 4,45 ± 1,65 a 6,1 ± 1,66 METs, con un incremento relativo promedio de 37,1% (p = 0,001). Salvando las diferencias poblacionales ya mencionadas, esta concordancia refuerza los beneficios funcionales de la RC en nuestro medio.
Sin considerar aquí las barreras socioeconómicas, en nuestro medio sigue existiendo una cultura arraigada en el equipo de salud y el cardiólogo tratante que no considera el uso de la RC con la misma importancia que otras intervenciones de Clase I que se prescriben habitualmente, privando al paciente de una estrategia terapéutica segura y de bajo costo que impacta de manera contundente en el pronóstico de su enfermedad.
Limitaciones
El diseño retrospectivo del estudio fue una de las limitaciones, disponiendo de escasa información epidemiológica y estructural sobre la población de estudio. Además, el volumen de ejercicio en gimnasio (dado por el número de sesiones semanales y el tiempo de duración de la actividad) se evaluó de manera global. La evaluación individual de estas variables hubiera permitido conocer con más certeza el impacto del entrenamiento sobre la capacidad funcional en distintos subgrupos de pacientes.
Conclusiones
Los resultados de la RC, aún careciendo de registro telemétrico en pacientes de moderado/alto riesgo, son muy buenos y se asemejan a los reportados en la literatura internacional y nacional. Tras el programa de entrenamiento se logró una mejoría global significativa de la capacidad funcional medida en METs. Las complicaciones vinculadas a la RC fueron poco frecuentes, y asumibles para todos los niveles de riesgo.