Sr. Editor:
Introducción
La disección coronaria espontánea (DCE) es una causa de síndrome coronario agudo (SCA), especialmente en mujeres de mediana edad. La incidencia en los estudios iniciales se encontraba entre 0,2% y 1,1% de los SCA, existiendo un importante subdiagnóstico1. En los últimos años, con el surgimiento de las técnicas de imagen intracoronaria (ultrasonido intravascular (IVUS) y tomografía de coherencia óptica (OCT)), que permiten su mejor reconocimiento, la incidencia ha aumentado notoriamente alcanzando cifras de hasta 22% a 31% en mujeres menores de 60 años1. A pesar de esto, se cree que la entidad continúa siendo subdiagnosticada.
Caso clínico
Paciente de sexo femenino, 55 años, con antecedentes de hipertensión arterial, dislipemia e hipotiroidismo. Consulta en servicio de emergencia por ángor de reposo prolongado. El examen físico fue normal. El electrocardiograma del ingreso mostró onda T invertida, simétrica, en cara anterolateral, de 0,6 mv. La curva de troponinas fue positiva y en ascenso (186 - 362 ng/L). Resto de la paraclínica sin elementos a destacar. Con diagnóstico de infarto agudo de miocardio sin elevación del segmento ST (IAMSEST), ingresó a sala de hemodinamia para realización de cineangiocoronariografía (CACG) de urgencia. Se evidenció una reducción abrupta del diámetro luminal a nivel medio-distal de la arteria descendente anterior (ADA), con flujo distal TIMI II (figura 1). Sin otras lesiones angiográficas.
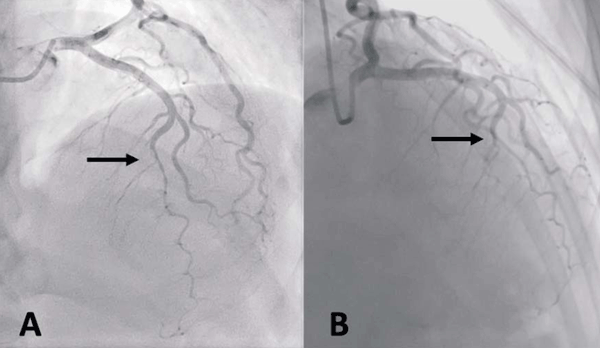
Figura 1: Coronariografía en proyección craneal anteroposterior (A) y craneal derecha (B) que muestran la reducción abrupta de la luz arterial (flechas).
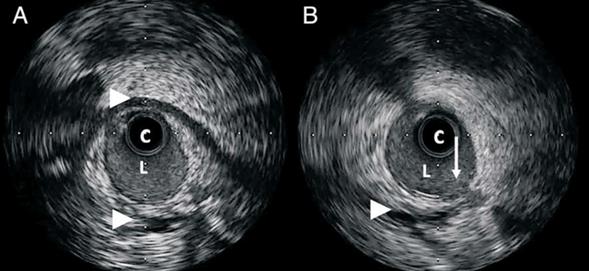
Se interpreta que esta imagen podría corresponder a una DCE, y, dado que no es concluyente, se decide realizar IVUS. En este se observa la presencia de un hematoma intramural extenso que determina una disminución del calibre arterial mayor a 50%. A su vez, se visualiza un sector que comunica la luz del vaso con el hematoma, lo que corresponde a la presencia de desgarro intimal (figura 2). Dado que la paciente se encontraba en ese momento asintomática, y sin evidencia de isquemia miocárdica en curso, se decide continuar con tratamiento médico en base a ácido acetil-salicílico (AAS), clopidogrel, estatinas, inhibidores de la enzima convertidora de angiotensina (IECA) y betabloqueantes (BB). La paciente evoluciona favorablemente, no presenta complicaciones durante la internación, y es dada de alta a los cinco días del ingreso.
Discusión
Presentamos el caso clínico de una paciente joven con un IAMSEST, se le realizó CACG de urgencia y en esta se observó una imagen sugestiva de DCE, por lo que se decide realizar IVUS. Con este método se evidencia un extenso hematoma intramural que compromete la luz del vaso y se comunica con este mediante un desgarro intimal.
La pared de las arterias coronarias se compone de tres capas concéntricas de tejido: íntima, media y adventicia. Se define como DCE a la separación no traumática de una de las capas de la pared de una arteria coronaria que puede producirse por dos mecanismos principales: a) desgarro intimal, que determina la formación de una luz falsa, o b) hematoma intramural que comprime la luz verdadera, sin solución de continuidad entre esta y la luz falsa (figura 3)1,2).
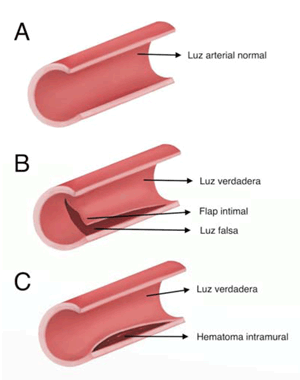
Figura 3: Mecanismos de disección coronaria espontánea. A) Arteria normal. B) Desgarro intimal y luz falsa. C) Sangrado espontáneo de la pared arterial y hematoma intramural.
El SCA sin elevación del segmento ST (SCASEST) es la forma más frecuente de las DCE y se presenta principalmente en mujeres de mediana edad con pocos o ningún factor de riesgo cardiovascular. Se plantea como posible desencadenante el estrés físico o emocional (maniobra de Valsalva, ejercicio o emociones intensas, uso de drogas)1,2. El predominio en el sexo femenino se debe principalmente a factores hormonales y a la mayor prevalencia de displasia fibromuscular, la cual puede afectar a las arterias coronarias. Otros factores predisponentes son las enfermedades del tejido conectivo y las enfermedades inflamatorias sistémicas2.
En la DCE, la injuria miocárdica es un hecho muy frecuente, por lo que la elevación de biomarcadores cardíacos es prácticamente una constante. La arteria más frecuentemente involucrada es la ADA (34% a 42%)2.
El diagnóstico de DCE requiere de una elevada sospecha clínica y de un cardiólogo intervencionista experimentado capaz de reconocer las diferentes formas de presentación de esta entidad en la coronariografía. La imagen característica de flap intimal, con imagen de doble luz, con retención de contraste (tipo 1), no es la forma de presentación habitual (20% a 29% de los casos). Por el contrario, la DCE de tipo 2 (52% a 67% de los casos) resulta más difícil de identificar en la CACG, y es frecuentemente subdiagnosticada1-3. Las DCE de tipo 3, que se visualizan como estenosis focales o tubulares indistinguibles de la aterosclerosis por CACG, son las menos frecuentes (3,4%)2.
En el presente caso, la DCE se expresó angiográficamente como una reducción del diámetro luminal de la ADA desde su sector medio hasta el sector distal. No se observó flap intimal ni imagen sugestiva de doble luz, por lo que se sospechó una DCE tipo 2.
Frente a la imposibilidad de confirmar el diagnóstico mediante CACG, tiene indicación el uso de técnicas de imagen intracoronaria. El IVUS, así como la OCT, pueden ser utilizados para el diagnóstico de DCE. Esta última presenta ciertas ventajas sobre el primero gracias a su mayor resolución espacial, ya que permite visualizar el endotelio y así diferenciar el desgarro intimal, la luz falsa, la hemorragia intramural y la presencia de trombo.
En el caso que se presenta se sospechó una posible DCE, por lo que se realizó IVUS, donde se observó el hematoma intramural y se logró visualizar el sitio de desgarro intimal, hecho poco frecuente con esta técnica a diferencia de la OCT.
Cuando se decide utilizar alguna técnica de imagen intracoronaria, debe realizarse con extrema precaución, debido al riesgo de progresión de la disección que conlleva, así como de disección iatrogénica. Las recomendaciones actuales apoyan su utilización en las DCE de tipo 2 y 3, en las que el diagnóstico por CACG no resulta definitivo2.
La evidencia en relación con el tratamiento es escasa. En pacientes asintomáticos y sin evidencia de isquemia en curso, el manejo conservador ha demostrado resultados favorables. Estudios prospectivos han demostrado que en la mayoría de estos pacientes el hematoma intramural se reabsorbe espontáneamente, y se observa la resolución angiográfica de la estenosis en la evolución4. En caso de disección de tronco de la coronaria izquierda, inestabilidad hemodinámica, angina persistente, arritmias ventriculares o disección recurrente, el manejo conservador puede no ser suficiente, por lo que se plantea una estrategia de revascularización invasiva1,2.
En este caso, dado que la paciente se encontraba clínicamente estable y asintomática, se optó por el tratamiento conservador.
También es escasa la evidencia disponible en lo que refiere al tratamiento médico de esta entidad. De forma general y sin evidencia que lo respalde, se utilizan los mismos fármacos que en la enfermedad coronaria aterosclerótica. Los trombolíticos y anticoagulantes podrían aumentar el riesgo de progresión de la disección, por lo que no se aconseja su uso. Se recomienda el AAS a largo plazo en los pacientes que fueron sometidos a coronariografía. El uso de clopidogrel es controvertido, pero se cree que puede ayudar a disminuir la cantidad de trombo en la luz falsa, disminuyendo así la compresión de la luz verdadera2. Los BB podrían minimizar el riesgo de recurrencia de la DCE al disminuir el estrés parietal de los vasos coronarios, y aunque su beneficio no ha sido demostrado definitivamente, su uso está recomendado con bajo nivel de evidencia. No hay ensayos clínicos que demuestren beneficio con el uso de estatinas e IECA en las DCE; sin embargo, estos últimos están indicados en los infartos de miocardio y especialmente en presencia de disfunción sistólica1,2. Actualmente se está llevando a cabo un estudio randomizado que pretende evaluar la eficacia de estos fármacos en este escenario clínico, cuyos resultados se esperan para mediados del año 20215.
Frente a la ausencia de evidencia que respalde un tratamiento específico para esta entidad diferente del tratamiento convencional de los SCA, y dado que se trataba de una paciente hipertensa y dislipémica, se prescribió AAS, clopidogrel, estatinas, IECA y BB.
La mortalidad intrahospitalaria de la DCE es menor a 5%, y la necesidad de revascularización precoz en pacientes manejados inicialmente en forma conservadora es de 5% a 10%. A dos años de seguimiento se observó una incidencia de DCE recurrente en aproximadamente 15% de los casos, cifra que asciende a aproximadamente 27% a los 4-5 años de seguimiento2.
Conclusiones
La DCE como etiología de los SCA se diagnostica cada vez con mayor frecuencia. Esto se debe principalmente al mejor conocimiento de su fisiopatología y a la incorporación de estudios de imagen intracoronarios que permiten la visualización en detalle de las estructuras anatómicas de los vasos. Sin embargo, se cree que aún existe un importante subdiagnóstico.
La forma de presentación habitual es el tipo 2, siendo a su vez el que supone mayor dificultad para su identificación. La sospecha clínica y el entrenamiento en el reconocimiento angiográfico de los diferentes tipos de DCE son fundamentales para su diagnóstico. En caso de duda está indicado el uso de técnicas de imagen intracoronaria (IVUS u OCT).
El correcto reconocimiento de esta entidad es fundamental, ya que implica diferentes estrategias terapéuticas y diferente pronóstico con respecto a otras etiologías de SCA. El control y seguimiento clínico es crucial debido a la elevada tasa de recurrencia.