Introducción
La fibrilación auricular (FA) en el posoperatorio de cirugía cardíaca (FAPO) es una complicación frecuente con incidencia cercana a 30%1, con un máximo entre el segundo y tercer día de posoperatorio2. Se ha identificado asociación entre FAPO y mayor morbilidad perioperatoria, mortalidad temprana y a largo plazo, así como un aumento de la estadía y los costos hospitalarios3-5.
En la mayoría de los casos la FAPO es autolimitada, con un período de predisposición a arritmias auriculares que se resuelve en las siguientes 6-12 semanas del posoperatorio6.
La patogenia es multifactorial y los mecanismos fisiopatológicos asociados incluyen inflamación pericárdica, estrés oxidativo, disbalance autonómico, trauma auricular, y cambios en volumen y presión que se presentan durante el período posoperatorio7,8.
Existen factores preoperatorios, operatorios y posoperatorios asociados a un mayor riesgo. La edad es el factor predisponente más consistente en los diferentes estudios. Cada diez años de aumento de la edad, se produce un aumento de 75% en la posibilidad de desarrollar FA2. La historia previa de FA, enfermedad pulmonar obstructiva crónica (EPOC), enfermedad renal crónica (ERC), obesidad, disfunción sistólica y diastólica ventricular, son otros de los factores de riesgo asociados. De los factores intraoperatorios, la cirugía valvular es uno de los más importantes.
La suspensión de la terapia betabloqueante (BB) en el posoperatorio inmediato resulta en riesgo aumentado de desarrollar FA9,10. Cuando los BB son administrados en el pre y posoperatorio o incluso iniciados en el posoperatorio inmediato, reducen de forma significativa el riesgo de FAPO2. De forma similar el inicio de la terapia con inhibidores de la enzima conversora de angiotensina (IECA) antes y después de la cirugía se asocia a un menor riesgo de FAPO11. Existen en la literatura scores de riesgo, como el Multicenter Risk Index for Atrial Fibrilation After Cardiac Surgery, que permite identificar pacientes con mayor riesgo de FAPO2 .Un puntaje menor a 14 fue considerado de bajo riesgo, entre 14-31 de moderado riesgo, y más de 31 de alto riesgo de FAPO.
Los objetivos de tratamiento de la FAPO son similares a los de la FA en otro contexto clínico, incluyendo la prevención de eventos tromboembólicos, control de la frecuencia ventricular, cardioversión y mantenimiento del ritmo sinusal. Gillinov y colaboradores, autores del Rate Control versus Rhythm Control for Atrial Fibrillation after Cardiac Surgery, publicado en NEJM en mayo de 2016, concluyeron que las estrategias de control de frecuencia y ritmo en la FAPO fueron asociadas a similares días de hospitalización, tasa de complicaciones y similar baja tasa de persistencia de FA a los 60 días12-16. El beneficio de la anticoagulación precoz para la profilaxis del ataque cerebrovascular (ACV) en la FAPO es incierto, dado que puede verse como una respuesta transitoria al estrés fisiológico. En algunos estudios la FAPO se asocia a aumento del riesgo de ACV temprano y morbimortalidad a los 30 días. Gialdini y colaboradores demostraron que este aumento era mayor en caso de FA vinculada a cirugía no cardíaca17,18. La guía de práctica de la Sociedad Europea de Cardiología (ESC) de 2016 sobre diagnóstico y tratamiento de la FA establece que se debe considerar la anticoagulación a largo plazo de los pacientes con FA y riesgo de ACV tras la cirugía cardíaca, teniendo en cuenta el riesgo individual de ACV y sangrado (según los scores CHA2DS2-VASc y HAS-BLED)15.
Sin embargo, la información con la que contamos surge de estudios y evidencia internacionales, no existiendo la información sobre la población de nuestro país, o siendo esta muy escasa.
Objetivos
Primario
- Determinar la incidencia de FAPO en el Centro Cardiovascular Universitario (CCVU) del Hospital de Clínicas.
Secundarios
- Identificar factores predisponentes para el desarrollo de FAPO.
- Aplicar el índice de riesgo Multicenter Risk Index for Atrial Fibrillation After Cardiac Surgery en una población uruguaya.
- Determinar si existe asociación entre FAPO y complicaciones en el posoperatorio de cirugía cardíaca.
- Describir el tratamiento utilizado para la FAPO en el CCVU.
- Evaluar el ritmo cardíaco en el primer control en policlínica, al mes de la cirugía.
Material y método
Estudio de cohorte prospectivo que incluyó a pacientes de ambos sexos, mayores de 18 años, que recibieron cirugía cardíaca en el CCVU del Hospital de Clínicas en el período comprendido entre el 1o de enero y 31 de diciembre de 2018. Se excluyeron de este estudio aquellos pacientes que se encontraban en FA al momento de la cirugía.
Los datos clínicos se obtuvieron a través de la historia clínica, incluyendo variables preoperatorias, operatorias y posoperatorias.
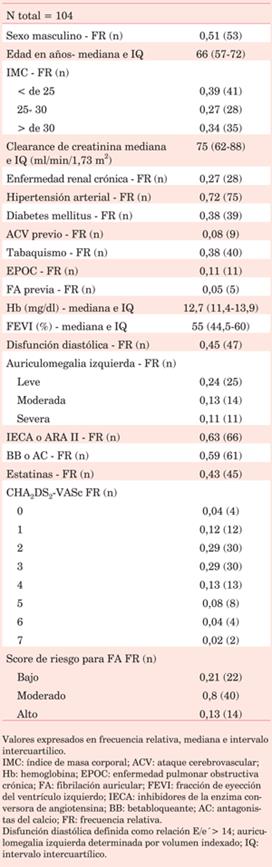
Las variables preoperatorias fueron: sexo, edad, índice de masa corporal (IMC), historia previa de hipertensión arterial (HTA), diabetes mellitus (DM), dislipemia, tabaquismo, EPOC, ERC, historia de FA paroxística previa documentada y ACV. Tratamiento previo a la cirugía con IECA, antagonistas del receptor de angiotensina II (ARA II), BB, antagonistas del calcio (AC) y estatinas. De las variables ecocardiográficas se registraron la fracción de eyección del ventrículo izquierdo (FEVI), disfunción diastólica y tamaño de aurícula izquierda.
De la paraclínica preoperatoria se registró el clearance de creatinina y la hemoglobinemia.
A todos los pacientes se les realizó el cálculo de riesgo de ACV utilizando el score CHA2DS2-VASc y a quienes se les realizó cirugía de revascularización miocárdica también se les aplicó el Multicenter Risk Index for Atrial Fibrillation After Cardiac Surgery2 para evaluar riesgo de desarrollo de FA. Se consideró un puntaje menor a 14 como de bajo riesgo, entre 14-31 de moderado riesgo y mayor de 31 de alto riesgo.
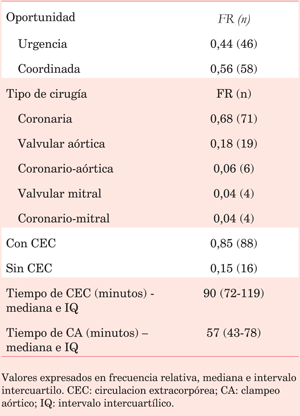
De las variables operatorias se tomaron en cuenta la oportunidad de la cirugía (urgencia o coordinación), tipo de cirugía (valvular, coronaria o combinada), uso y tiempo de circulación extracorpórea (CEC) y tiempo de clampeo aórtico (CA). En el posoperatorio se analizaron el tiempo de requerimiento de intubación orotraqueal (IOT), requerimiento y duración del uso de vasopresores. Al momento del egreso de cuidados intensivos e ingreso a la unidad cardiológica se registró si recibían o no tratamiento con IECA o ARAII, y BB o calcio-antagonistas.
Se definió FAPO como la ausencia de onda P antes del complejo QRS, junto a un ritmo irregular ventricular identificado mediante electrocardiograma o monitorización electrocardiográfica con una duración >5 min durante la estancia hospitalaria. No se consideró FAPO si ocurría luego del alta.
Una vez que el paciente presentaba FA, se determinó el día de presentación en el posoperatorio, duración, tratamiento recibido y recurrencia durante el ingreso luego de un período en ritmo sinusal. Dentro de las complicaciones posoperatorias analizadas se incluyeron: muerte, infecciones, reoperación, edema pulmonar, shock, insuficiencia renal aguda (aumento de la creatininemia >0,5 mg/dl), ACV o ataque isquémico transitorio (confirmado por tomografía computada), infarto agudo de miocardio (IAM) posoperatorio (según la cuarta definición universal de infarto)19, derrame pericárdico con requerimiento de drenaje, bloqueo auriculoventricular completo (BAVC) y reingreso a los 30 días. Se determinó la duración de la internación y ritmo cardíaco al alta en todos los pacientes.
En quienes habían presentado FA, se registró tratamiento con amiodarona y anticoagulación al alta, así como ritmo cardíaco al mes de posoperatorio durante el primer control en policlínica.
Análisis estadístico
El análisis estadístico se realizó utilizando el sofware STATA® 13.
Las variables continuas se presentaron en forma de mediana e intervalo intercuartílico, mientras que las variables categóricas se expresaron mediante su valor absoluto y frecuencias relativas.
La incidencia de FA se calculó como el número de casos nuevos sobre el total de la población.
Para las variables categóricas se utilizó el test X2 para evaluar asociaciones, mientras que las comparaciones de variables continuas se realizaron con Mann-Whitney (test no paramétrico). Para identificar variables de riesgo se realizó una regresión logística univariada y multivariada definiendo el odds ratio (OR). Se consideró significativo un valor p < 0,05.
El estudio respetó los criterios establecidos en la Declaración de Helsinki y fue aprobado por el Comité de Ética de la Investigación del Hospital de Clínicas.
Resultados
En el período estudiado se realizaron un total de 110 cirugías cardíacas en el CCVU del Hospital de Clínicas (seis de los pacientes cumplían criterios de exclusión), incluyéndose finalmente 104 pacientes.
La mediana de edad fue de 66 años, aproximadamente la mitad de los pacientes eran de sexo masculino (51%). La mayoría eran hipertensos (72%) y solo 4% presentaba FA previa. El resto de las características de la población se presenta en la (tabla 1).
Con respecto a las características operatorias (tabla 2), el 56% de las cirugías fueron de coordinación. La mayoría (68%) correspondió a revascularización miocárdica, seguida de sustitución valvular aórtica aislada (18%), coronario-aórtica (6%), mitral aislada (4%) y coronario-mitral (4%).
En el 85% de los procedimientos se utilizó CEC. La mediana de tiempo de CEC fue de 90 minutos, y 57 minutos la mediana del CA.
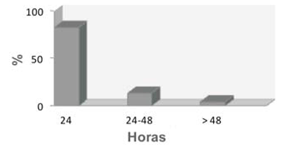
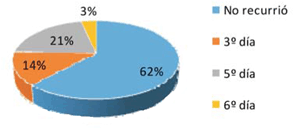
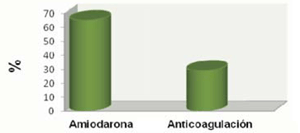
La incidencia de FAPO fue de 29% (30 pacientes), siendo más frecuente en los primeros cinco días de posoperatorio, con una incidencia máxima entre el segundo y tercer día (figura 1). En la mayoría de los casos (83%), la FA duró menos de 24 horas, con un porcentaje de recurrencia de 38% durante la internación, mayor entre el tercer y quinto día (figura 2) y (figura 3). Todos los pacientes con FAPO recibieron amiodarona durante la internación, 63% (19) BB, 7% (2) digoxina y 27% (8) requirieron cardioversión eléctrica. Del total de pacientes con FAPO, 56% (17) fue anticoagulado durante la internación (figura 4). Al momento del alta, todos los pacientes se encontraban en ritmo sinusal, 63% (19) recibió amiodarona y 30% (9) fue anticoagulado (figura 5). Se registró el ritmo cardíaco al mes de la cirugía en 20 de los 30 pacientes que tuvieron FAPO, estando todos en ritmo sinusal. Diez de los 30 pacientes se perdieron en el seguimiento.

Figura 4: Tratamiento agudo de la FA. BB: betabloqueantes; CA: calcio-antagonistas; CVE: cardioversión eléctrica.
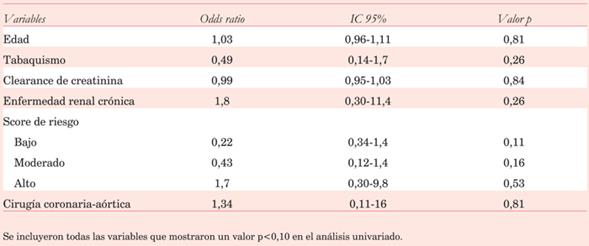
En el análisis univariado las variables que mostraron asociación significativa con el riesgo de FAPO fueron la edad (OR 1,07, IC 95%: 1,01-1,12; p=0,007) y la presencia de ERC (OR 3,75, IC 95%: 1,4-9,4 p=0,005). Se identificaron como factores protectores para el desarrollo de FAPO un score de riesgo bajo para FA (OR 0,18, IC 95%: 0,34-0,93 p=0,04) y el consumo actual de tabaco (OR 0,38, IC 95%: 0,14-0,98 p=0,048) (tabla 3).
Tabla 3: Análisis de regresión logística univariado para factores predictores de FA preoperatorios, operatorios y posoperatorios.
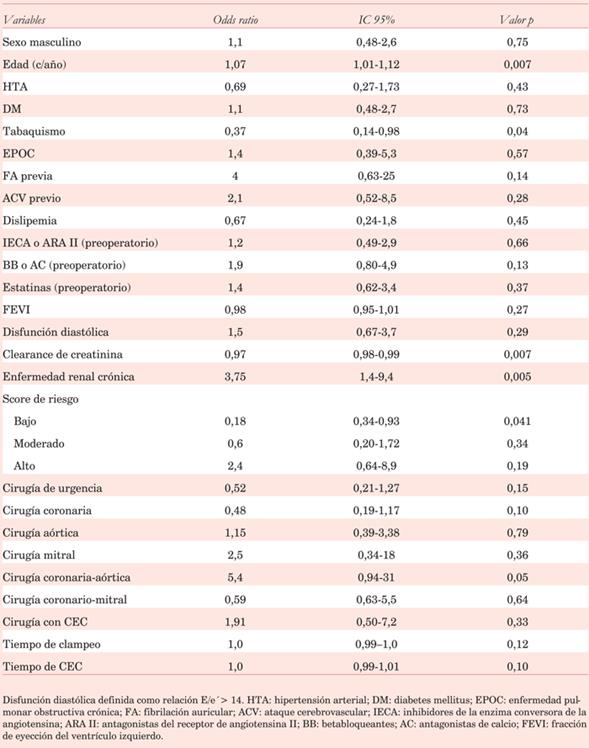
En el análisis multivariado ninguna de las variables alcanzó significancia estadística (tabla 4).
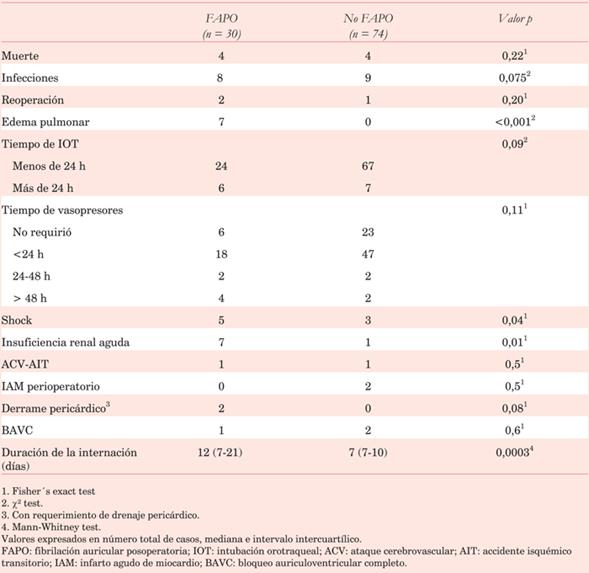
En cuanto a las complicaciones posoperatorias, se identificó una asociación estadísticamente significativa entre la presencia de FAPO y desarrollo de edema pulmonar (p<0,001), shock (p=0,04) e insuficiencia renal aguda (p=0,01). La mediana de duración de internación en los pacientes que tuvieron FA fue de 12 días, mientras que en los que no presentaron FA fue de 7 días, siendo esta diferencia estadísticamente significativa (p=0,0003) (tabla 5).
Discusión
Hasta el momento no teníamos información sobre las características de la FAPO en nuestro centro. Como antecedente de estudios sobre FAPO a nivel nacional se encuentra el publicado en 2007 por Irigoin y colaboradores19, cuyo objetivo fue determinar la incidencia de FAPO de cirugía de revascularización miocárdica estratificada según el uso o no de CEC. Se incluyó a un total de 2459 cirugías entre los años 1994 y 2005. Los autores concluyeron que el uso de CEC se asoció con mayor incidencia de diagnóstico de FAPO, aunque con escaso significado clínico. En relación a nuestro estudio no se encontró asociación estadísticamente significativa entre el uso de CEC y desarrollo de FAPO. En nuestro centro, la mayoría de las cirugías realizadas son revascularizaciones coronarias utilizando CEC.
La incidencia encontrada de FAPO fue de 29%, la mayoría de los casos se observaron entre el segundo y tercer día de posoperatorio, con una tasa de recurrencia cercana a 40%, lo que coincide con lo reportado internacionalmente1. Los pacientes con más riesgo de presentar FAPO son los más añosos (cada año aumenta 1,07 veces la posibilidad de FA), antecedente de ERC y aquellos que recibieron cirugía combinada coronario-valvular. Ninguna variable mostró significancia estadística en el análisis multivariado, esto puede deberse al bajo número de pacientes del estudio.
Las estrategias de manejo de la FAPO en nuestro estudio fueron consistentes con la práctica clínica general, donde se suele optar por tratamiento médico con alta tasa de reversión a ritmo sinusal a corto plazo. La amiodarona y los BB fueron los fármacos más utilizados, requiriendo cardioversión eléctrica en ocho pacientes. Apenas el 30% de los pacientes que presentaron FA fueron dados de alta con tratamiento anticoagulante, lo que es un bajo porcentaje, considerando que el 80% de nuestra población presentaba un puntaje CHA2DS2-VASc 2.
En cuanto a las complicaciones, varios estudios han demostrado que la FAPO se asocia a un aumento en la morbimortalidad. En nuestro caso, la mortalidad registrada fue de 7%, no habiendo encontrado asociación estadísticamente significativa con FAPO. Sin embargo, se encontró asociación significativa entre FAPO y complicaciones graves como shock, edema pulmonar e insuficiencia renal aguda. No podemos definir si es la FA la causante de dichas complicaciones o viceversa, pero sí podemos afirmar que existe una fuerte asociación entre ellas.
En concordancia con el resto de la evidencia existente, los pacientes que presentaron FAPO tuvieron una estancia hospitalaria más prolongada, lo que implica mayores gastos hospitalarios.
La FAPO es considerada en la mayoría de los casos autolimitada. A favor de esto, en nuestro caso, encontramos que todos los pacientes que tuvieron FA durante el posoperatorio se encontraban en ritmo sinusal al momento del alta y en los 20 pacientes que fueron evaluados al mes del procedimiento quirúrgico.
Limitaciones
Son limitaciones de nuestro trabajo el bajo número de pacientes y el hecho de tratarse de un estudio unicéntrico con baja capacidad de extrapolación de resultados. Dado que el seguimiento fue durante la internación y luego al mes en el control en policlínica, desconocemos el comportamiento de la FA a largo plazo en estos pacientes. Las variables del estudio se recolectaron retrospectivamente desde las historias clínicas, por lo que podría haber un subregistro de estas.
Conclusiones y perspectivas
A partir de este estudio conocemos la incidencia, los factores de riesgo predisponentes y las complicaciones de la FAPO en nuestro centro, siendo cualitativamente comparables a lo reportado internacionalmente.
La FAPO se muestra asociada con complicaciones graves y potencialmente mortales, si bien no afectó la mortalidad operatoria. Creemos importante que las unidades de cuidados cardiológicos trabajen con protocolos de reconocimiento de pacientes de mayor riesgo y tratamiento de la FAPO.
Este trabajo nos motiva a continuar investigando en las causas y consecuencias de la FAPO, así como en la generación de medidas efectivas para su profilaxis y tratamiento.