Principales aportes
Los eventos cerebrovasculares son una complicación infrecuente de los procedimientos coronarios percutáneos, y se asocian a otras complicaciones y mortalidad. Se analiza la relación entre ambos eventos en una población de pacientes pos-IAM, sus características demográficas y los factores de riesgo para la complicación neurológica.
Introducción
Desde el inicio de la cardiología intervencionista1, tanto la cineangiocoronariografía (CACG) como la angioplastia coronaria (ATC) han ido evolucionando hasta convertirse, la primera, en el estándar oro para el diagnóstico, y la segunda, en el método invasivo más frecuentemente utilizado como tratamiento.
En Estados Unidos se realizan más de 2 millones de CACG por año2, lo que corresponde aproximadamente a un procedimiento cada 157 habitantes por año. En Uruguay, en el año 2017, se realizó un procedimiento cada 427 habitantes3. Simultáneamente se ha observado un incremento de aproximadamente 55% en la cantidad de intervenciones coronarias percutáneas (ICP) realizadas desde el año 2004 al 2016. El aumento del número de ICP determina que las complicaciones asociadas se observen con mayor frecuencia. Estas pueden ir desde complicaciones menores, como el hematoma en el sitio de punción o la bradicardia transitoria frente a la inyección de contraste, hasta complicaciones mayores como la perforación cardíaca, cierre brusco de una arteria coronaria durante la ATC, ataque cerebrovascular (ACV), ataque isquémico transitorio (AIT), insuficiencia renal o muerte (<1%)1.
El ACV y el AIT son complicaciones temibles, con una incidencia reportada entre 0,07% y 1%4-12. La ICP incrementa 17 veces el riesgo de presentarlas dentro de las primeras 48 horas del procedimiento13.
Se han descrito factores que aumentan el riesgo de ACV/AIT asociado a ICP, vinculado esto a características tanto del paciente como del procedimiento. Entre las primeras se destacan: edad avanzada, sexo femenino, diabetes mellitus (DM), hipertensión arterial (HTA), enfermedad renal crónica (ERC) o enfermedad cerebrovascular previa, y fracción de eyección del ventrículo izquierdo (FEVI) disminuida. En cuanto a las características del procedimiento, se asocian con mayor riesgo los procedimientos más largos, con mayor volumen de contraste, utilización de catéteres más rígidos y de mayor calibre, procedimientos de emergencia, trombectomía, ATC sobre puentes venosos o sobre lesiones más complejas y uso de balón de contrapulsación intraaórtico (BCIA)2,4-7,10,11,14-18.
La importancia de esta complicación radica en la morbimortalidad que conlleva. Se evidencia un aumento de la mortalidad intrahospitalaria y a un año desde 1% en pacientes sin ACV hasta 20%-30% en los que sí lo presentan, aumentando además las complicaciones intrahospitalarias, como insuficiencia renal aguda, necesidad de diálisis y mayor índice de discapacidad4-6,10.
En nuestro país no existen trabajos que establezcan las características de los pacientes que sufren un ACV o AIT durante los 30 días siguientes a una ICP, así como tampoco datos sobre el seguimiento de dichos casos.
El objetivo de este trabajo es determinar las características clínicas, forma de presentación (tanto del evento neurológico como del evento cardíaco) y evolución intrahospitalaria de los pacientes que desarrollan un evento cerebrovascular luego de una CACG de urgencia con o sin ICP terapéutica en el contexto de un IAM. Como objetivo secundario se plantea analizar la relación temporal entre ambos eventos e identificar factores asociados al desarrollo de ACV/AIT en las primeras 48 horas posteriores al procedimiento coronario.
Método
Se trata de un estudio observacional, descriptivo-analítico, retrospectivo, que evalúa la ocurrencia de un evento cerebrovascular agudo como complicación de una CACG con o sin ATC realizada en el contexto de un evento coronario agudo, en el período comprendido entre enero de 2008 y diciembre de 2017 en pacientes asistidos en el Centro Cardiovascular Universitario (CCVU) del Hospital de Clínicas.
Se incluyeron pacientes mayores de 18 años que desarrollaron un ACV o un AIT en un período menor a 30 días desde el procedimiento13.
Definimos ACV isquémico como la presencia de un episodio de disfunción neurológica resultante de isquemia focal cerebral o espinal persistente, asociada a evidencia imagenológica de infarto. Definimos ACV hemorrágico como la presencia de un episodio de disfunción neurológica resultante de hemorragia focal cerebral o espinal asociada a evidencia imagenológica de sangrado. A su vez, definimos AIT como la disfunción neurológica o retiniana resultante de isquemia focal transitoria, de menos de una hora de duración, y que no se acompaña de evidencia de infarto cerebral en la imagenología4,5,19,20.
Se definió ACV/AIT posterior al procedimiento coronario como aquel que se produjo dentro de los 30 días del evento6. Se denominó ACV/AIT precoz o tardío según se produjera en las primeras 48 horas o posteriormente13. Se definió IAM según la cuarta definición universal y se clasificó con y sin elevación del segmento ST de acuerdo a las guías actuales21
Se excluyeron los casos en que se desarrolló el ACV/AIT en primer lugar y luego el evento coronario, así como aquellos pacientes en que no fue posible establecer el orden temporal entre ambos eventos, o éstos se dieron en forma simultánea. Además, se excluyeron los que presentaron una complicación cerebrovascular como consecuencia de un procedimiento coronario realizado de coordinación, luego de procedimientos cardiológicos intervencionistas no coronarios y en los casos en que el evento neurológico se dio en el posoperatorio de cirugía cardíaca.
Se realizó una búsqueda en la base de datos del Servicio de Hemodinamia del CCVU y en las historias de ingreso y egreso, utilizando las palabras clave “ACV, AIT, neurológico, stroke” para la búsqueda de casos. Se revisaron los protocolos de la unidad de ACV del período y se seleccionaron aquellos en los cuales existían datos de un evento coronario en los 30 días previos al evento cerebrovascular. Con dicha información se elaboró una lista de casos índice para posteriormente revisar exhaustivamente las historias clínicas y determinar si cumplían los criterios de inclusión al estudio. Con los que cumplían los criterios de inclusión se elaboró una base de datos con variables clínicas, paraclínicas y de seguimiento. Todas las variables de estudio fueron recogidas por los autores, retrospectivamente, desde las historias clínicas. El estudio fue aprobado por el Comité de Ética de la Investigación del Hospital de Clínicas.
Análisis estadístico
Se describieron las variables cuantitativas continuas utilizando mediana e intervalo intercuartilo (IQ). Las variables cualitativas se expresaron en valor absoluto y porcentaje. Para la escala de NIHSS al ingreso y egreso de los pacientes con ACV/AIT y en la comparación entre IAM con elevación del segmento ST (IAMCEST) e IAM sin elevación del segmento ST (IAMSEST) se utilizó test de Wilcoxon para variables dependientes. El nivel de significación es en todos los casos <0,05.
Se utilizó para el análisis el paquete estadístico IBM SPSS Statistics versión 22.
Resultados
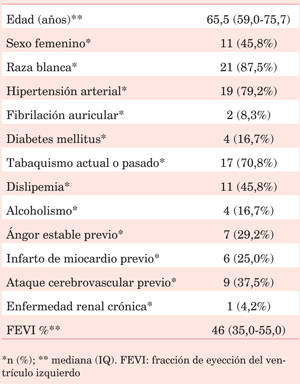
Se analizaron 83 historias clínicas en cuyo registro figura la presencia de AIT/ACV e IAM con menos de 30 días de diferencia. Del total, 24 pacientes cumplieron los criterios de inclusión. De ellos, 13 eran hombres (54,2%). La mediana de edad fue 65,5 años (IQ 59-76). Las características demográficas se describen en la (tabla 1).
Evento cardiovascular y procedimiento coronario
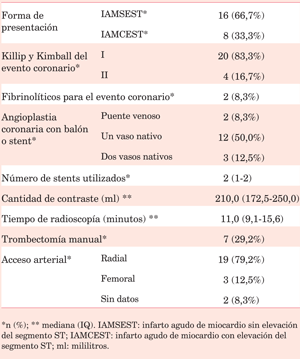
El motivo de la CACG fue IAMSEST en 16 casos e IAMCEST en 8 casos. En 17 pacientes (70,8%) se realizó algún procedimiento terapéutico (tabla 2). En dos de esos casos solo se realizó ATC con balón (un caso por ATC fallida y otro por deterioro de conciencia que obligó a suspender el procedimiento). Ambas situaciones se dieron en procedimientos terapéuticos sobre puentes venosos. Entre los pacientes que no recibieron tratamiento percutáneo, cinco tenían anatomía coronaria compleja, por lo que se derivaron a cirugía cardíaca, y dos no tenían estenosis coronarias angiográficamente significativas.
En un paciente se realizó implante de stent en la arteria subclavia, como consecuencia de disección iatrogénica de esta durante el procedimiento. No se utilizó BCIA en ningún caso. Se realizó trombectomía manual en cinco casos con IAMCEST y en dos con IAMSEST. Otras características asociadas al procedimiento se describen en la (tabla 3).
Evento cerebrovascular
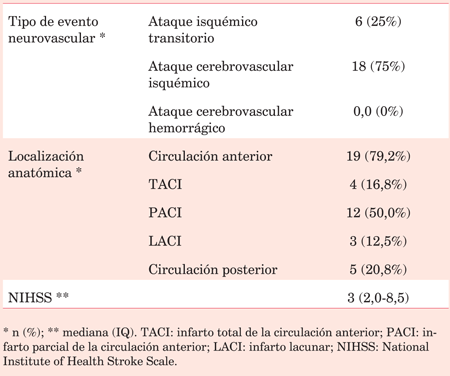
Dieciocho pacientes (75%) sufrieron un ACV isquémico, mientras que 6 pacientes (25%) sufrieron un AIT. No hubo ningún ACV hemorrágico.
En cuanto a la severidad inicial del evento cerebrovascular medido por escala de NIHSS, la mediana fue de 3 (IQ 2-8,5, datos disponibles en 17 de 24 casos). Cuando se analiza la severidad de la complicación cerebrovascular según el evento coronario, los ACV/AIT que ocurrieron luego de un IAMCEST presentaron una mediana de la escala de NIHSS de 8 puntos (IQ 3-20), mientras que en los pacientes que presentaron un ACV/AIT luego de un IAMSEST fue de 4 puntos (IQ 2-8), sin diferencia estadísticamente significativa. Se observó una diferencia significativa entre el NIHSS medido al diagnóstico del cuadro neurológico y el NIHSS al alta (3 IQ 2-8,5 vs 0 IQ 0-1,25, p=0,007).
En cuanto al estudio de la etiología cardioaortoembólica del ACV/AIT durante la internación, se observó un caso de trombo en el ventrículo izquierdo, un caso de trombo en orejuela izquierda y un caso de ateromatosis en aorta ascendente. No se observaron casos de estenosis valvular aórtica significativa. En el Doppler de vasos de cuello realizado como parte del estudio etiológico, se encontró ateromatosis en 15/18 casos (dos de ellos con estenosis mayor a 50%) y un caso sin ateromatosis. En seis pacientes no se contaba con este dato.
Si se considera la clasificación TOAST, 65% de los pacientes fueron clasificados como de etiología cardioembólica, 4% aterosclerosis de grandes arterias, 22% otra causa, y 9% de causa indeterminada por estudios incompletos.
Tanto en los casos de IAMCEST como en los casos de IAMSEST se observó una mayor incidencia de ACV isquémico versus AIT (87,5% para IAMCEST y 69% para IAMSEST).
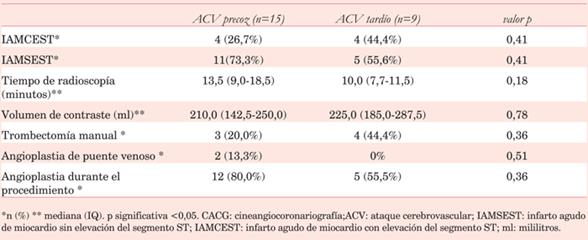
En cuanto a la relación temporal entre el procedimiento coronario y el ACV/AIT, la mediana en horas fue de 48 (IQ 24-72), con un intervalo entre 0 y 336 horas; 15 pacientes (62,5%) tuvieron ACV/AIT en las primeras 48 horas del procedimiento (ACV/ AIT precoz) y 9 (37,5%) luego de las 48 horas hasta 30 días (ACV/AIT tardío).
Dentro del grupo de ACV/AIT precoz, en 12/15 se realizó un procedimiento terapéutico (dos ATC con balón, seis con stent y cuatro con balón y stent); 2/15 pacientes tenían anatomía coronaria con indicación de cirugía de revascularización miocárdica (CRM), y 1/15 no tenía estenosis angiográficamente significativa. Las dos ATC sobre puentes venosos se registraron en este grupo de pacientes.
De los nueve pacientes con ACV/AIT tardío, cabe destacar que en cinco se realizó procedimiento terapéutico.
Las características del procedimiento de acuerdo a la relación temporal CACG-ACV/AIT se describen en la (tabla 4).
En 3/24 pacientes se hizo tratamiento trombolítico con rTPA para el evento neurovascular. Todos habían sufrido el ACV isquémico en las primeras 24 horas de la CACG, siendo 110 minutos la mediana de tiempo síntoma-aguja (intervalo 90-115 minutos). Se registró un ACV isquémico leve con NIHSS 5, uno moderado con NIHSS 10, y uno grave con NIHSS 32 y coma primario. Hubo un caso con sangrado del acceso arterial radial, el cual cedió con medidas de compresión local. Todos los pacientes que recibieron rTPA tuvieron una buena evolución neurológica con un NIHSS al alta de 0.
Resultados intrahospitalarios
La mediana de internación para todos los pacientes fue 8,5 días (IQ 5,2-21,5). Se registraron complicaciones diferentes al ataque cerebrovascular durante la internación en 19 de los 24 pacientes (79,2%), dentro de las que se incluyen complicaciones infecciosas, insuficiencia renal con o sin requerimiento de diálisis e insuficiencia cardíaca; 4/24 requirieron internación en unidad de cuidados intensivos. Cuatro fallecieron durante la internación y uno de ellos a los tres meses debido a una hemorragia intracraneana bajo tratamiento con anticoagulantes.
Discusión
Este es el primer estudio publicado a nivel nacional que aborda el ACV/AIT posterior a una ICP en el contexto de un IAM.
En la literatura se describen factores de riesgo para complicaciones cerebrovasculares pos-ICP que podemos dividir en asociados al paciente y asociados al procedimiento.
En cuanto a los primeros, encontramos una alta prevalencia de HTA (>80%) y aproximadamente un tercio de los casos presentaban historia de ACV previo. El sexo femenino es otro factor de riesgo, lo cual podría explicar, al menos en parte, la mayor proporción de mujeres en nuestra serie (45,8%) en comparación con otras series de pacientes con IAM (que oscilan entre 25% y 30%)13,22. Por otra parte, llamativamente se observó una baja prevalencia de DM y ERC (factores de riesgo también asociados con ACV pos-ICP)5,6,19. Otros factores de riesgo descritos, como la edad mayor a 70 años y la FEVI menor de 30%, no se evidenciaron en nuestro estudio14.
En cuanto a los factores del procedimiento coronario, solo se incluyeron pacientes que recibieron procedimiento coronario de urgencia, lo cual constituye un factor de riesgo conocido para ACV/AIT. A su vez, procedimientos más complejos, con un mayor tiempo de radioscopía, mayor volumen de contraste y mayor número de stents, han sido vinculados a un mayor riesgo de esta complicación5,15,19. Sin embargo, en nuestro estudio la mediana del tiempo de radioscopía y el volumen de contraste utilizado son similares a los reportados en pacientes que reciben CACG de urgencia en nuestro centro y no presentaron dicha complicación23. Otro factor de riesgo es la realización de trombectomía manual17,24, la cual se observó en un alto porcentaje de casos en nuestra serie (62,5% de los casos de IAMCEST).
Dos casos de eventos neurovasculares se produjeron en sujetos que se sometieron a ATC de puente venoso, siendo este otro factor de riesgo conocido para esta complicación4,5,15,19. La proporción de IAMCEST y IAMSEST observada fue similar a la reportada habitualmente en pacientes que reciben CACG de urgencia.
En cuanto al evento cerebrovascular, se observó que 75% fueron ACV isquémicos y 25% AIT, lo cual se encuentra en concordancia con trabajos previos. No ocurrieron ACV hemorrágicos, en concordancia con la amplia superioridad de frecuencia de las complicaciones isquémicas por sobre los sangrados5,9,19,25. En cuanto a los mecanismos fisiopatológicos de ACV/AIT posterior a una ICP, se destacan la embolia de material aterotrombótico y la disección vascular 26,27, lo cual explica el bajo porcentaje de infartos lacunares que encontramos en comparación con otras series nacionales28.
Solo 65% de los eventos fueron clasificados como de etiología cardioaortoembólica según los criterios TOAST, lo cual supera los porcentajes de cardioembolia en series de ACV fuera del contexto de ICP. Sin embargo, dada la estrecha asociación temporal entre el procedimiento coronario y el evento neurológico, creemos que la mayoría de los casos deberían considerarse de etiología cardioaortoembólica, por lo cual esta clasificación mostraría debilidades en la determinación etiológica de este subgrupo especial de pacientes.
Respecto a la severidad de los eventos, la mayoría se correspondieron a ACV/AIT leves (NIHSS < 10 puntos). A su vez, observamos un buen pronóstico funcional del evento, con una mejoría significativa del puntaje al alta. Esto podría deberse al diagnóstico precoz y a la cooperación entre el equipo de cardiólogos y neurólogos, así como a la predominancia de eventos cerebrovasculares leves. En tres pacientes se administró rTPA como tratamiento de la complicación neurológica, teniendo excelente evolución clínica (NIHSS al alta igual a 0).
El 62,5% presentó el evento cerebrovascular en las 48 horas posteriores a la ICP. Este grupo de pacientes tuvo mayor porcentaje de procedimientos terapéuticos durante la CACG. El bajo poder estadístico de nuestro trabajo podría explicar la no existencia de diferencias estadísticamente significativas.
La estancia hospitalaria observada fue mayor que la esperada según datos regionales (5,9 vs 8,5 días)28, seguramente por el hecho de haber presentado un ACV o AIT pos-ICP. La mortalidad hospitalaria fue más alta que la esperada según la escala Killip y Kimball29 y mayor a la observada en series nacionales de IAM30. Según el estudio de Camejo y colaboradores28, la mortalidad de 784 pacientes con ACV/AIT de la unidad de ACV del Hospital de Clínicas fue 11% a los 30 días, menor a la observada en nuestro estudio. Esto reafirmaría que la conjunción de ambos eventos empobrece el pronóstico cuando lo comparamos con una importante cohorte histórica de pacientes con ACV/AIT en el mismo centro asistencial.
Limitaciones del estudio
Se trata de un estudio retrospectivo, con las limitaciones inherentes a dicho diseño. En relación con ello, es posible que exista un subregistro de algunas variables, y que no se haya registrado la totalidad de casos de ACV y AIT pos-ICP, dado que existen pacientes que retornan a su centro de origen a las 48 horas luego de realizarse un procedimiento coronario invasivo. A su vez, el bajo número de casos determina un menor poder estadístico.
Conclusiones
Entre quienes sufrieron complicaciones cerebrovasculares luego de angiografía coronaria pos-IAM existió una proporción similar de ambos sexos y un porcentaje elevado de pacientes con antecedentes de ACV. La proporción de IAM con y sin elevación del segmento ST es similar a la reportada internacionalmente.
El evento cerebrovascular fue isquémico en todos los casos y se presentó en su mayoría en las primeras 48 horas posteriores a la ICP. La circulación cerebral anterior fue la predominantemente afectada y la mayoría de los ACV/AIT fueron leves. Algunas características del procedimiento fueron más frecuentes en los eventos cerebrovasculares más precoces (menores a 48 horas), pero estos datos no fueron estadísticamente significativos. Estudios con mayor cantidad de pacientes serían necesarios para evaluar esta asociación. El ACV/AIT consecutivo a una ICP urgente conlleva mayor estancia hospitalaria y mortalidad que el reportado en una serie general de pacientes con ACV/AIT del mismo centro asistencial.