Servicios Personalizados
Revista
Articulo
Links relacionados
Compartir
Revista Uruguaya de Cardiología
versión impresa ISSN 0797-0048versión On-line ISSN 1688-0420
Rev.Urug.Cardiol. vol.31 no.3 Montevideo dic. 2016
Artículo original
Prescripción de estatinas, adherencia y nivel de lípidos dos años después de una hospitalización por enfermedad coronaria
Dres. Gerard Burdiat1, Horacio Vázquez Nosiglia1, Edgardo Sandoya2,
Carlos Olalde1, Lic. Enf. Jorge Tejada1
1. Servicio de Cardiología. Asociación Española.
2. Facultad de Medicina. CLAEH. Servicio de Cardiología. Asociación Española.
Correspondencia: Dr. Horacio Vázquez. Correo electrónico: hvazquez@asesp.com.uy
Recibido Set 19, 2016; aceptado Nov 8, 2016.
Resumen
Antecedentes: los pacientes que padecen enfermedad coronaria deberían recibir un tratamiento de alta intensidad con estatinas. Si bien estos fármacos se prescriben a la casi totalidad de ellos, las dosis indicadas, la adherencia y los niveles de lípidos obtenidos son muy dispares.
Objetivo: realizar un relevamiento del tratamiento con estatinas en un grupo de pacientes coronarios de nuestra institución, conocer dosis prescritas, cumplimiento y resultados del perfil lipídico en un seguimiento a dos años.
Material y método: se realiza un análisis retrospectivo de pacientes 80 años hospitalizados en forma consecutiva por enfermedad coronaria incluidos en un programa de prevención secundaria entre el 1/8/2009 y el 31/7/2012. El cumplimiento con la medicación se obtuvo por entrevista telefónica. Los niveles de lípidos surgen del primer lipidograma luego del alta y el último realizado en el período de seguimiento. Los resultados se analizaron mediante prueba de chi cuadrado o prueba t, según correspondiera.
Resultados: de un total de 1.375 pacientes hospitalizados en el período, se incluyeron 1.208. El seguimiento promedio fue de 2,1 años. Sexo masculino 71,3%. La edad promedio fue de 68,6 ± 10,2 años, en hombres 66,9 ± 10,1 años y en mujeres 72,9 ± 9,0 años. El 98,6% recibía una estatina al momento del alta y el 89,8% la tomaba dos años después. El 73,2% reportó buena adherencia; 16,6% adherencia parcial, y 10,2% fueron no adherentes. La dosis promedio de estatina inicial fue de 17,3 mg/día de atorvastatina (o equivalente) y de 17,5 mg/día en el seguimiento (p=0,66). Los valores promedio de colesterol total (Col T) en la población fueron de 164,3 ± 39,1 mg/dl al inicio y 158,6 ±
Conclusiones: la prescripción de estatinas se realizó en la casi totalidad de los pacientes y dos años después la tomaban casi el 90% de los mismos, la dosis promedio fue de rango moderado y no varió en el seguimiento. Casi tres de cada cuatro pacientes reportaron buena adherencia. Los niveles de Col T y LDL-C de la población mejoraron en forma leve pero significativa a los dos años. Más de un tercio de los pacientes obtuvo LDL-C <70 mg/dl.
Palabras clave:
Enfermedad coronaria
Estatinas
Perfil lipídico
Prescription of statins, adherence and lipid level two years after hospitalization for coronary disease
Summary
Background: coronary artery disease patients should receive high intensity treatment with statins. While these drugs are prescribed to almost all of them, the doses, adherence and obtained lipid levels are quite different.
Objectives: to survey statin therapy in a group of coronary patients in our institution, meet prescribed doses, compliance and lipid profile results of a 2 years follow-up.
Methods: a retrospective analysis of patients 80 years consecutively hospitalized for coronary disease and included in a secondary prevention program, between 08/01/2009 and 07/31/2012 was performed. Medication compliance was obtained by telephone interview. Lipid levels were obtained from the first lipid profile after patient discharge and the last registered in the follow-up period. Results were analyzed by chi2 test or t test as appropriate.
Results: from a total of 1375 patients hospitalized in the period, 1208 were included. Mean follow-up was 2,1 years. 71,3% male. The mean age was 68,6 ± 10,2 years, men 66,9 ± 10,1 years, women 72,9 ± 9,0 years. 98,6% of patients received a statin after discharge and 89,8% took it two years later. Initial statin mean dose was 17,3 mg/day of atorvastatin (or equivalent) and 17,5 mg/day at the follow-up (p = 0,66). Total cholesterol (Col T) average values in the population were 164,3 ± 39,1 mg/dl at baseline and 158,6 ± 36,4 after two years (p= 0,004), while LDL-cholesterol (LDL-C) were 89,3 ± 31,2 and 83,3 ± 34,7 respectively (p= 0,005). In 36,7 % of patients LDL-C was <70 mg/dl, while in 75 % it was <100 mg/dl.
Conclusions: the prescription of statins was performed in almost all patients and two years later was taken by almost 90% of them, the average dose was on moderate range and was unchanged in the follow-up. Nearly three of every four patients reported good compliance. Col-T and LDL-C population levels improved slight but significantly after two years. More than a third of patients achieved LDL-C <70 mg/dl.
Key words:
coronary disease
Statins
Lipid profile
Introducción
Las enfermedades cardiovasculares constituyen la principal causa de mortalidad y discapacidad del planeta, siendo responsables de más de 17 millones de muertes cada año, la enfermedad coronaria es la cardiopatía que aporta la mayor contribución a ese resultado(1,2).
En nuestro país, al igual que en la mayor parte del mundo occidental, en los últimos años se verifica una tendencia lentamente decreciente de la mortalidad cardiovascular y un paralelo aumento de la expectativa de vida(3). Asimismo se observa una disminución de la mortalidad en la fase aguda de la enfermedad coronaria, lo que lleva a un incremento de la población que está en alto riesgo cardiovascular, que puede obtener un beneficio máximo de las medidas dirigidas a disminuirlo(4,5).
Existen diversas intervenciones efectivas para la prevención secundaria cardiovascular, pero su impacto se ve limitado por un control subóptimo de los pacientes, en gran parte condicionado por una pobre adherencia al tratamiento(6,7).
Los lípidos sanguíneos constituyen una parte significativa del riesgo cardiovascular modificable(8). La mayor parte de este riesgo es atribuible a las partículas de lipoproteínas asociadas con el depósito de colesterol en la pared vascular, evaluadas clínicamente por los niveles de colesterol total (Col T) y LDL colesterol (LDL-C)(9). Numerosos estudios han demostrado que la reducción del LDL-C con drogas inhibidoras de la 3-hidoxi-3-metilglutaril-coenzima A reductasa (estatinas) disminuye significativamente los eventos y la mortalidad cardiovascular en pacientes de cualquier nivel de riesgo, pero que su impacto es más importante en quienes tienen un mayor riesgo absoluto, en particular los que ya padecen enfermedad vascular(10). Es así que las estatinas se han convertido en el principal instrumento para el control del colesterol y uno de los pilares en el manejo de la prevención secundaria(11).
El nivel de control de los lípidos y la modalidad del uso de estatinas es objeto de un continuo debate, con importantes divergencias entre las guías de práctica clínica. A partir de la publicación del ATP III en 2002, en los pacientes con enfermedad vascular se recomendaron objetivos de LDL-C <100 mg/dl, que se ajustaron poco después a <70 mg/dl(12,13).
Estas recomendaciones han sido cuestionadas en los últimos años por falta de evidencia directa, pues los ensayos clínicos de los que derivan esos objetivos estaban diseñados para la comparación de diferentes dosis e intensidades del tratamiento con estatinas, no para obtener cifras de LDL-C por debajo de determinado límite. Por este motivo, la guía de American College of Cardiology/American Heart Association (ACC/AHA) 2013 propone, en prevención secundaria, simplemente utilizar estatinas en un régimen de alta intensidad que permita obtener una disminución 50% respecto a los niveles previos de LDL-C. En este nuevo enfoque las cifras obtenidas sirven a efectos de evaluar la efectividad y adherencia al tratamiento, pero ya no son el objetivo primario del mismo(14). Sin embargo, un consenso de expertos del ACC, que analizó más recientemente los tratamientos farmacológicos adicionales a estatinas, vuelve a considerar cifras objetivo para LDL-C(15). Por su parte, la nueva versión de la guía europea sobre lípidos mantiene incambiados los objetivos de <100 mg/dl para los pacientes de alto riesgo y <70 mg/dl para los de muy alto riesgo, entre los que están incluidos los que ya padecen enfermedad vascular(16).
En la práctica clínica la amplia mayoría de los pacientes hospitalizados por enfermedad coronaria recibe una prescripción de estatinas al alta. Sin embargo, tanto las dosis indicadas, como el control ulterior y el nivel de adherencia, son muy dispares. En nuestro país existe poca información sobre las modalidades de tratamiento y los resultados obtenidos por el mismo. El presente estudio se propuso evaluar, luego de una hospitalización de causa coronaria, el nivel de prescripción de estatinas, la adherencia al tratamiento y los niveles de lípidos obtenidos en un seguimiento a dos años.
Material y método
Se realizó un estudio observacional de tipo descriptivo en base a información recolectada de forma prospectiva.
El estudio se realizó en un solo centro. La Asociación Española es una institución de asistencia médica colectiva prepaga y forma parte del Sistema Nacional Integrado de Salud, ofreciendo cobertura universal a 186.000 usuarios. Cuenta con un centro de hospitalización terciario con cobertura de hemodinamia y cirugía cardíaca y participa de la formación de posgrado a través del sistema de residencias médicas.
Criterios de inclusión y exclusión
Se incluyó a todos los pacientes de hasta 80 años de edad hospitalizados de manera consecutiva en nuestra institución con el diagnóstico principal de enfermedad coronaria entre el 1/8/2009 y el 31/7/2012. Se excluyeron del análisis los pacientes que fallecieron antes del segundo control de seguimiento.
Operativa
Antes del alta hospitalaria los pacientes fueron incluidos en un programa de prevención secundaria, ingresando a una base de datos para su seguimiento. Asimismo, fueron invitados a reuniones de carácter educativo sobre su enfermedad y los cuidados en prevención secundaria. Los pacientes siguieron bajo control habitual con su cardiólogo tratante y, de manera paralela, fueron seguidos telefónicamente en forma semestral por un cardiólogo del programa. En cada contacto se les interrogó acerca de la prescripción y dosis de estatina empleada y su cumplimiento, se realizaron recomendaciones sobre cuidados en prevención secundaria y se actualizó la evolución en la base de datos, ingresando la información de Col T y LDL-C proveniente del laboratorio de análisis clínicos.
La dosis de una estatina específica indicada se estandarizó a su equivalente en atorvastatina. Se consideró equivalente 40 mg de simvastatina, 20 mg de atorvastatina o 10 mg de rosuvastatina. En la consideración de la intensidad del tratamiento para las distintas drogas se siguió lo establecido en la guía de ACC/AHA 2013(14).
En cada caso se estableció la adherencia al tratamiento, considerando adherente a quien tomaba la estatina indicada 5 días por semana, adherente parcial a quien la tomaba <5 días por semana y no adherente a quien no la tomaba.
Los registros de Col T y LDL-C se recogieron de la base de datos de laboratorio en dos momentos, los obtenidos en la primera muestra realizada después del alta (inicial) y los más próximos al final del período de seguimiento. Se analizaron tanto los valores absolutos como la obtención de los niveles definidos como objetivo en las guías de práctica clínica.
Análisis estadístico
Las variables cualitativas se expresaron de forma numérica mediante porcentajes y sus intervalos de confianza, siendo comparadas mediante la prueba chi cuadrado cuando ello fue apropiado. Las variables cuantitativas continuas fueron expresadas como promedios y sus desvíos estándar y comparados con la prueba t, según correspondiera. Se consideró significativo el valor de p<
Resultados
En el período considerado ingresaron 1.375 pacientes al programa de prevención secundaria, de los cuales 93 fallecieron antes del segundo control, por lo que 1.282 fueron candidatos a ser incluidos en la presente investigación. Hubo 74 pacientes (5,8%) a los que no fue posible contactar, por lo que finalmente se incluyeron 1.208 casos (94,2% del total de casos posibles). El período de seguimiento promedio fue de 2,1 años (rango 1,6-2,6 años).
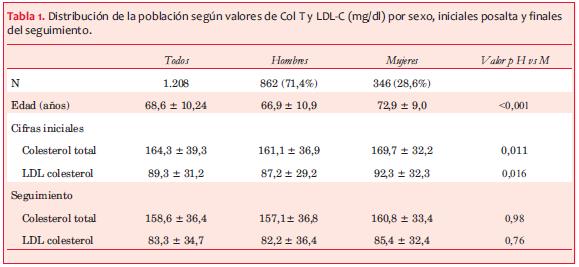
El 71,4% de los pacientes fue de sexo masculino y 28,6% de sexo femenino. La edad media fue de 68,6 ± 10,2 años (rango 37-80 años), siendo la edad de los hombres significativamente menor a la de las mujeres (66,9 ± 10,9 vs 72,9 ± 9,0, p<0,001).
El motivo de ingreso hospitalario fue un síndrome coronario agudo en 857 casos (70,9%), de los que 411 (34,0%) fueron infarto de miocardio y 446 (36,9%) angina inestable. Los restantes 351 pacientes (29,0%) ingresaron por otras situaciones clínicas relacionadas a su enfermedad coronaria. En 941 pacientes (77,9%) se realizaron procedimientos de revascularización miocárdica; 609 (50,4%) recibieron angioplastia coronaria; 303 (25,1%) cirugía de revascularización, y 29 (2,4%) ambos procedimientos.
Los valores promedio de Col T y LDL-C iniciales posalta y en el seguimiento para el total de pacientes y discriminados por sexo se presentan en la tabla 1.
Los valores promedio de Col T fueron de 164,3 ± 39,1 mg/dl al inicio y 158,6 ±
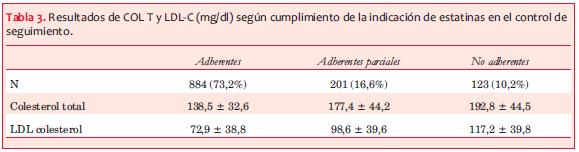
Al momento del alta 1.191 pacientes (98,6%) tenían indicada una estatina, siendo adherentes 884 (73,2%), adherentes parciales 201 (16,6%) y no adherentes 123 (10,2%).
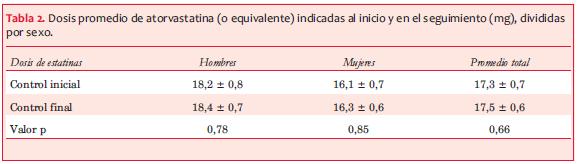
La dosis promedio de atorvastatina (o su equivalente) indicada a los 1.085 pacientes adherentes o adherentes parciales en el primer contacto era de 17,3 ± 0,7 mg/día, mientras que en el seguimiento final era de 17,5 ± 0,6 mg/día (p=0,66). El análisis discriminado por sexo no mostró una diferencia estadísticamente significativa (16,3 ± 0,6 en mujeres vs 18,4 ± 0,7 en hombres en el control final, p=0,061). En 54 casos (5,5%) la dosis de atorvastatina era 40 mg/día, mientras que 653 (60,2%) recibían 20 mg/día y 378 (32,2 %) recibían 10 mg/día.
Los valores de Col T y LDL-C para cada grupo de cumplimiento se presentan en la tabla 3, observándose cifras menores cuanto mejor fue la adherencia.
Cuando se compararon las cifras de LDL-C en la muestra de seguimiento, entre el grupo adherente y el resto de la población (adherente parcial y no adherente) se obtuvo una diferencia significativa a favor de los primeros, 72,9 ± 38,8 mg/dl vs 106,3 ± 39,2 mg/dl p <0,0001.
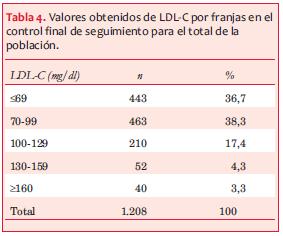
En la tabla 4 se dividen los pacientes según franjas de valores de LDL-C obtenidos en el seguimiento, observándose que el 36,7% obtuvo valores <70 mg/dl, mientras que el 75,0% obtuvo valores <100 mg/dl.
Discusión
En la presente investigación se ha estudiado la prescripción de estatinas, niveles de adherencia y resultados sobre niveles de lípidos, en una población de pacientes hospitalizados en forma consecutiva por enfermedad coronaria en nuestra institución. La internación estuvo relacionada a un síndrome coronario agudo en la mayoría de los casos y los pacientes recibieron un elevado número de procedimientos intervencionistas. El amplio predominio del sexo masculino y una edad promedio más baja en hombres, son hallazgos habituales en este tipo de población.
Entre los 1.208 pacientes incluidos en la investigación la casi totalidad tenía indicada una estatina en el primer contacto luego del alta. La dosis promedio fue de moderada intensidad, pues osciló en torno a 17 mg de atorvastatina (o su equivalente), y la misma no cambió entre el control inicial posalta y el control final de seguimiento. La dosis promedio de estatinas prescrita en mujeres fue ligeramente menor que en hombres, aunque la diferencia no alcanzó significación estadística. En otras series se ha reportado un peor control de los niveles de lípidos en mujeres, lo que podría obedecer a un tratamiento de menor intensidad(17,18).
En la intensidad del tratamiento con estatinas nuestra práctica usual se aleja de las recomendaciones de las guías, pues solo el 5,5% de los pacientes recibió dosis de alta intensidad y casi un tercio solo tomaba una dosis de baja intensidad. Además, parece existir una cierta inercia terapéutica pues la dosis promedio del control posalta se mantiene sin cambios en el seguimiento. Estos hallazgos confirman el concepto de que la prescripción intrahospitalaria de una estatina a dosis de alta intensidad es una oportunidad que debe ser aprovechada para que la misma se sostenga en el largo plazo(18,19).
Los niveles de Col T y LDL-C mejoraron significativamente en el conjunto de nuestra población entre el primer y segundo control. Aunque la diferencia es pequeña en términos absolutos, el resultado observado podría reflejar un esfuerzo sostenido en las medidas de prevención secundaria que va más allá de la dosis de estatina utilizada. Los niveles iniciales de lípidos fueron ligeramente mayores en mujeres, pero en el seguimiento la diferencia se atenuó y no alcanzó significación estadística.
La utilización de estatinas y las dosis de las mismas en prevención secundaria varían ampliamente en la práctica habitual, según diferentes publicaciones. En el Euroaspire III, un estudio multicéntrico realizado en 22 países europeos, publicado en 2009, el 78,1% de los pacientes recibía una estatina un año después de la hospitalización por enfermedad coronaria y solo 54% obtenía un LDL-C menor de 96 mg/dl, aunque esto significó una mejoría respecto a relevamientos previos del mismo estudio(6).
El registro REPAR, un estudio realizado recientemente en España, reportó uso de estatinas en 95,3% de los casos y el empleo de dosis de alta intensidad en 45%, obteniendo un LDL-C <70 mg/dl en el 26% de los pacientes(20). Sin embargo, este registro definió como de alta intensidad tratamientos que se consideran de moderada intensidad según la definición adoptada por ACC/AHA que seguimos en nuestro estudio. En un trabajo que comparó dos registros españoles realizados en 2006 y 2014, se observó una mejoría en cuanto al nivel de adherencia y el uso de dosis más altas de estatinas y se concluye en que la dislipemia fue el factor de riesgo que más mejoró su control en dicho período(21). Por el contrario, en un registro multicéntrico realizado en Taiwán y publicado en 2015 se reporta uso de estatinas en solo el 70% de los casos y la mayoría de los pacientes recibía dosis bajas o muy bajas(22).
En nuestro trabajo el 90% de los pacientes adhería total o parcialmente a la estatina dos años después de la hospitalización y tres de cada cuatro la tomaban al menos cinco veces por semana. Estos pacientes adherentes alcanzaron niveles de Col T y LDL-C significativamente más bajos que los adherentes parciales y los no adherentes, con cifras promedio que se aproximaron a las recomendadas como objetivo en las guías de práctica clínica.
Los niveles de lípidos obtenidos en el total de esta población muestran una mejoría respecto a lo observado en nuestra institución anteriormente. En un estudio que publicamos en 2011, un año después de una hospitalización por enfermedad coronaria recibía tratamiento con estatinas el 80,5%, el Col T promedio era 168,7 mg/dl y el LDL-C 95,7 mg/dl, alcanzando un LDL-C <100 mg/dl en 62% de los casos y <70 mg/dl el 22%, todos valores peores que los que obtuvimos en la presente investigación (tablas 1 y 4)(23).
Nuestros resultados actuales son comparables a los observados en un programa intensivo de prevención secundaria para pacientes con intervenciones coronarias llevado a cabo en nuestro país a instancias del Fondo Nacional del Recursos. Sus resultados mostraron una adherencia a las estatinas de 91,2% a un año de seguimiento y se reportó un LDL-C promedio de 88 mg/dl, mientras que 73,2% de los pacientes obtuvo un LDL-C <100 mg/dl(24,25). Sin embargo, existen dos diferencias importantes, en ese programa los datos se obtuvieron solamente sobre el 54% de los participantes y, durante su desarrollo, la estatina no tuvo costo para los pacientes, mientras que en nuestra institución deben realizar un copago para obtenerla(24,25).
La adherencia a los cambios de estilo de vida y al tratamiento farmacológico son los puntos débiles de la prevención secundaria cardiovascular, con tasas globales de abandono que se reportan en torno a 50%, lo que condiciona un pobre cumplimiento de los objetivos. Los planes integrales de prevención secundaria con énfasis en la educación y el seguimiento intensivo promueven la adherencia y permiten mejorar los resultados(7,26,27).
El presente estudio refleja la práctica asistencial en una institución que brinda cobertura de salud integral a una importante masa de usuarios. En el mismo, se han complementado los cuidados usuales con un esfuerzo educativo sobre los pacientes y un seguimiento telefónico sistemático, mejorando los resultados obtenidos previamente respecto al uso de estatinas y niveles de lípidos alcanzados.
Limitaciones
Dado que el presente trabajo representa la experiencia de un solo centro, sus resultados no necesariamente reflejan la práctica usual en nuestro país.
Si bien hubo pérdida de pacientes en el seguimiento, la misma estuvo en el orden del 5%, lo que no afecta el resultado final. No se relevaron datos referentes a la indicación y el cumplimiento de una alimentación apropiada o de otros medicamentos empleados para el control de los lípidos que pudieron incidir en los niveles de Col T y de LDL-C alcanzados.
Conclusiones
una serie consecutiva de pacientes luego de una hospitalización por enfermedad coronaria en cuanto a la prescripción de estatinas, adherencia al tratamiento y cifras de lípidos obtenidas en un seguimiento a dos años.
Si bien la casi totalidad de los pacientes recibieron una prescripción de estatinas al momento del alta, el 90% de ellos eran adherentes o parcialmente adherentes al tratamiento dos años después. Las dosis promedio de estatinas utilizadas fueron de intensidad moderada. Los niveles de Col T y LDL-C obtenidos en el total de la población, así como el número de pacientes con cifras de LDL-C menores de 100 y de 70 mg/dl son subóptimos, pero marcan una mejoría respecto a los registros de nuestra propia institución que fueron publicados en 2011. El 73,2% de los pacientes reportó buena adherencia y ese grupo obtuvo cifras de lípidos significativamente menores que el resto y con promedios que se acercan a los objetivos establecidos en las guías de práctica clínica.
El presente trabajo colaborará en la identificación de problemas y planificación de estrategias para mejorar el control de nuestros pacientes con enfermedad coronaria en un plan de prevención secundaria.
Bibliografía
1. WHO (OMS). Enfermedades cardiovasculares, 2014. Centro de prensa. http://www.who.int/mediacentre/factsheets/fs317/es/. (Consultado: 4/01/16).
2. Mozaffarian D, Benjamin EJ, Go AS, Arnett DK, Blaha MJ, Cushman M, et al. Heart disease and stroke statistics-2015 update: a report from the American Heart Association. Circulation 2015; 131:e29–322.
3. Comisión Honoraria para la Salud Cardiovascular. Área Epidemiología y Estadística. Mortalidad por enfermedades cardiovasculares en el Uruguay 2012. http://www.cardiosalud.org/files/documents/libro_mortalidad_2012.pdf. (Consultado: 4/01/16).
4. Ferreira-Gonzalez I. Epidemiología de la enfermedad coronaria. Rev Esp Cardiol 2014;67:139-44.
5. Bhatt DL, Eagle KA, Ohman EM, Hirsch AT, Goto S, Mahoney EM, et al. Comparative determinants of 4-year cardiovascular event rates in stable outpatients at risk of or with atherothrombosis. JAMA 2010;304:1350-7.
6. Kotseva K, Wood D, De Backer G, De Bacquer D, Pyorala K, Keil U. Cardiovascular prevention guidelines in daily practice: a comparison of EUROASPIRE I, II and III surveys in eight European countries. Lancet 2009; 14:929-40.
7. Fuster V. Un problema alarmante en prevención secundaria: bajo cumplimiento (estilo de vida) y baja adherencia (farmacológica). Rev Esp Cardiol 2012; 65:10-16.
8. Yusuf S, Hawken S, Ounpuu S, Dans T, Avezum A, Lanas F, et al. Effect of potentially modifiable risk factors associated with myocardial infarction in 52 countries (the INTERHEART study): case-control study. Lancet 2004 Sep 11-17;364(9438):937-52.
9. Di Angelantonio E, Gao P, Pennells L, Kaptoge S, Caslake M, Thompson A, et al. Lipid-Related Markers and Cardiovascular Disease Prediction. The Emerging Risk Factors Collaboration. JAMA 2012; 307:2499-506.
10. Cholesterol Treatment Trialists Collaboration. Efficacy and safety of more intensive lowering of LDL cholesterol: a meta-analysis of data from 170.000 participants in 26 randomised trials. Lancet 2010; 376:1670-81.
11. Gutiérrez J, Ramírez G, Rundek T, Sacco RL. Statin therapy in the prevention of recurrent cardiovascular events: a sex-based meta-analysis. Arch Intern Med. 2012; 172 (12): 909-19.
12. National Cholesterol Education Program (NCEP) Expert Panel Evaluation, and Treatment of High Blood Cholesterol in Adults (Adult Treatment Panel III). Third Report of the National Cholesterol Education Program (NCEP) Expert Panel Evaluation, and Treatment of High Blood Cholesterol in Adults. Circulation 2002; 106(25):3143-421.
13. Grundy SM, Cleeman JI, Merz CN, Brewer HB, Clark LT, Hunninghake DB, et al. Implications of recent clinical trials for the National Cholesterol Education Program Adult Treatment Panel III Guidelines. J Am Coll Cardiol 2004 4;44(3): 720-32.
14. Stone NJ, Robinson JG, Lichtenstein AH, Bairey Merz CN, Blum CB, Eckel RH, et al. 2013 ACC/AHA guideline on the treatment of blood cholesterol to reduce atherosclerotic cardiovascular risk in adults. J Am Coll Cardiol 2014;63:2889-934.
15. Lloyd-Jones DM, Morris PB, Ballantyne CM, Birtcher KK, Daly DD, DePalma SM, et al. 2016 ACC expert consensus decision pathway on the role of non-statin therapies for LDL-cholesterol lowering in the management of atherosclerotic cardiovascular disease risk. J Am Coll Cardiol 2016; 68:92-125.
16. Catapano AL, Graham I, De Backer G, Wiklund O, Chapman J, Drexel H, et al. 2016 ESC/EAS Guidelines for the Management of Dyslipidaemias. DOI: http://dx.doi.org/10.1093/eurheartj/ehw272 First published online: 27 August 2016.
17. Dohdia H, Kun L, Ellis HL, Crompton J, Wierzbicki AS, Williams H, et al. Evaluating quality and its determinants in lipid control for secondary prevention of heart disease and stroke in primary care: a study in an inner London Borough. BMJ Open 2015;5:e008678.
18. Lazaro P, Murga N, Aguilar D, Hernández-Presa MA. Inercia terapéutica en el manejo extrahospitalario de la dislipemia en pacientes con cardiopatía isquémica. Estudio Inercia. Rev Esp Cardiol. 2010;63(12):1428-37.
19. Fonarow GC, Ballatyne CM. In-Hospital initiation of lipid-lowering therapy for patients with coronary heart disease. The time is now. Circulation 2001;103:2768-2770.
20. Galve E, Cordero A, Cequier A, Ruiz E, González-Juanatey JR. Grado de control lipídico en pacientes coronarios y medidas adoptadas por los medicos. Estudio REPAR. Rev Esp Cardiol. 2016;69:996-7
21. Cordero A, Galve E, Bertomeu-Martínez V, Bueno H, Fácila L, Alegría E, et al. Tendencias en factores de riesgo y tratamientos de pacientes con cardiopatía isquémica estable atendidos en consultas de cardiología entre 2006 y 2014. Rev Esp Cardiol. 2016;69:401-407
22. Ho LT, Yin WH, Chuang SY, Tseng WK, Wu YW, Hsieh IC, et al. (2015) Determinants for achieving the LDL-C target of lipid control for secondary prevention of cardiovascular events in Taiwan. PLoS ONE. 10(3):e0116513.
doi:10.1371/journal.pone.0116513.
23. Vázquez H, Burdiat G, Alonso P, Sandoya E, Tejada J. Control del riesgo cardiovascular postinternacioìn en pacientes coronarios. Rev Urug Cardiol. 2011; 26: 108-114.
24. Gambogi R, Baldizzoni M, Albornoz H, Ket- zoian C, Cabrera M, Saona G, et al. Prevención secundaria en pacientes revascularizados coronarios en Uruguay: descripción de un programa, evaluacioìn del control de los factores de riesgo y efecto en la mortalidad. Clin Invest Arterioscler 2010; 22(2): 59-69.
25. Gambogi R. Síndrome coronario agudo: estatinas ¿cuanto antes mejor? Rev Urug Cardiol 2014; 29: 110-121.
26. Kopjar B, Sales AE, Piñeros S, Sun H, Li Y-F, Hedeen AN. Adherence with statin therapy in secondary prevention of coronary heart disease in veterans administration male population. Am J Cardiol. 2003; 92:1106-8.
27. Shah ND, Dunlay SM, Ting HH, Montori VM, Thomas RJ, Wagie AE, et al. Long-term medication adherence after myocardial infarction: experience of a community. Am J Med 2009; 122: 961.e7-961.e13.