Servicios Personalizados
Revista
Articulo
Links relacionados
Compartir
Revista Uruguaya de Cardiología
versión impresa ISSN 0797-0048versión On-line ISSN 1688-0420
Rev.Urug.Cardiol. vol.30 no.3 Montevideo dic. 2015
FIBRILACIÓN AURICULAR
Artículo de revisión
Anticoagulación en los pacientes añosos con fibrilación auricular
Christopher J. McLeod, MBChB, PhD
Bernard J. Gersh, MBChB, DPhil
Servicios de Arritmias, División de Enfermedades Cardiovasculares, Clínica Mayo. Rochester, Minnesota, Estados Unidos.
Correspondencia: Christopher J. McLeod. Correo electrónico: mcleod.christopher@mayo.edu
Resumen
El aumento de la edad se destaca como uno de los factores de riesgo más potentes para la aparición de un accidente cerebrovascular en un paciente con fibrilación auricular (FA). Con el aumento constante de la edad de la población mundial se plantean muchas interrogantes acerca de la estrategia óptima para anticoagular al paciente añoso, y a menudo se presentan dilemas sumamente complejos. Este grupo de pacientes tiene un mayor riesgo de sangrado vinculado a la presencia de múltiples comorbilidades, por la frecuencia de las caídas y la polifarmacia –en especial por los antiplaquetarios–. La mayor sensibilidad del paciente añoso a la warfarina, junto con la mayor frecuencia con la que sufren sangrado intracraneano, hacen que los nuevos anticoagulantes orales constituyan una alternativa atractiva en ciertos subgrupos seleccionados. Esta revisión intenta contextualizar el problema, brindando un enfoque práctico y equilibrado para manejar el ineludible aprieto de sopesar la posibilidad de sangrado contra el accidente cerebrovascular tromboembólico en este grupo de alto riesgo.
FIBRILACIÓN ATRIAL
ANTICOAGULANTES
ANCIANO
Summary
Increasing age stands out as one of the most powerful risk factors for stroke in patients with atrial fibrillation. With the steadily increasing age of the global population, questions regarding the optimal anticoagulation strategy in the elderly are pervasive and often present highly complex clinical dilemmas. This group of patients is at increased risk of bleeding related to multiple other comorbidities, higher rates of falling, and polypharmacy –especially the anti-platelet agents. The elderly patient is more sensitive to warfarin, and coupled with higher rates of intracranial bleeding, the newer anticoagulants present an attractive alternative in selected subgroups. This review is aimed at contextualizing the problem, and providing a practical, balanced approach to managing the inescapable predicament of bleeding versus thromboembolic stroke in this high-risk group.
Key words:
ATRIAL FIBRILLATION
ANTICOAGULANTS
AGED
Reiterados estudios han demostrado que aproximadamente a la mitad de los sujetos mayores de 75 años con FA y antecedentes de tromboembolismo cerebral se les indicó warfarina(13,14). La indicación de aspirina como monoterapia parece ser frecuente en este grupo, y es preocupante, ya que parece estar asociada con un aumento del riesgo de accidente cerebrovascular en el individuo mayor(15). Es importante destacar que la percepción equivocada de que la aspirina es un agente eficaz probablemente contribuya a la subutilización de la anticoagulación en esta población(16).
Edad avanzada y accidente cerebrovascular
Es probable que la fisiopatología, que constituye la base para la aparición del trombo y el accidente cerebrovascular cardioembólico en el anciano, sea similar a la observada en otros grupos etarios y comprende múltiples factores de riesgo aterosclerótico. En el contexto de la FA, la falta de una contracción auricular consistente y un completo vaciado da lugar al principal elemento de estasis sanguínea relativa en la aurícula izquierda y en la orejuela izquierda. Y si bien la FA de por sí es un paso fundamental hacia el accidente cerebrovascular, hay otros factores de riesgo que conspiran en diferentes grados para que se formen trombos, siendo la edad un asunto clave. En el joven sin comorbilidades el accidente cerebrovascular es raro: ocurre en menos de 1% de los pacientes(17). El pronóstico en el anciano que ha tenido un accidente cerebrovascular isquémico es peor, mostrando una mayor morbimortalidad(18,19).
Comorbilidades y polifarmacia en el anciano
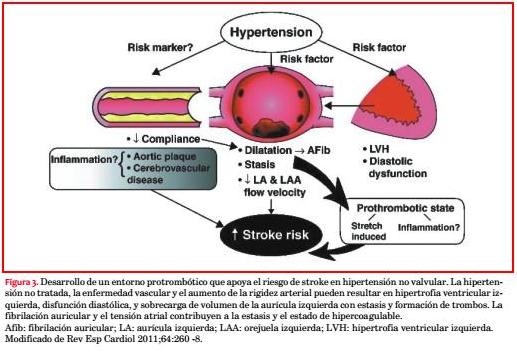
Las comorbilidades en el anciano, entre las que se incluyen hipertensión, diabetes, disfunción sistólica y diastólica del ventrículo izquierdo y enfermedad vascular, inciden directamente en el sustrato auricular, provocando el estiramiento y agrandamiento de la aurícula (predominantemente la izquierda), llevando a la aparición de FA y probable fibrosis, y tal vez disfunción del endotelio auricular. Es interesante hacer notar que la obesidad de por sí también parece dañar indirectamente el tejido auricular a nivel transcripcional y translacional dando lugar a anomalías de la conducción. Concomitantemente se encuentran electrogramas fraccionados, reducción del voltaje auricular, aumento de la expresión pro fibrótica de TGF-a1 y fibrosis auricular intersticial con un aumento de la propensión a la FA(20). Cuando estos cambios afectan la arritmogénesis, el aumento asociado del tamaño de la aurícula izquierda también predispone hacia el desarrollo de trombos(21-25). Los mecanismos inducidos por el estiramiento conspiran para que aparezca disfunción endotelial y un estado potencialmente pro coagulable, al mismo tiempo que varios factores hemostáticos también parecen estar disregulados por la propia FA(26). Parece ser que este paradigma existe tanto en los síndromes de FA paroxística como persistente, pese a lo cual hay aspectos de los mecanismos de base del estado de hipercoagulabilidad de la FA que siguen siendo poco comprendidos(26-29) (figura 3).
Es de destacar que la activación plaquetaria está aumentada y además se observan niveles más altos de formación del complejo trombina-antitrombina, junto con una disfunción endotelial aguda y mayores niveles del factor de von Willebrand(29,30). Es bien sabido que en la FA la cascada inflamatoria está activada, con niveles más elevados de proteína C reactiva, proteínas del shock térmico y otras citoquinas pro inflamatorias que actúan conjuntamente o en sintonía con la infiltración de células linfomononucleares en el tejido auricular de los pacientes con FA comparado con los individuos con ritmo sinusal(31). Estos procesos también están aumentados en gran medida en ciertas afecciones clínicas bien conocidas que se asocian con la precipitación de la FA, a saber: cirugía cardíaca(32), infarto de miocardio(33), obesidad(32) y potencialmente incluso hipertensión(34). No queda totalmente claro exactamente por qué la inflamación habría de disparar una arritmia, y, sin embargo, es común ver a este mediador y precipitante en el anciano, reconociéndose además que afecta la coagulación favoreciendo la trombosis(35).
También es importante reconocer que las patologías concomitantes como la rigidez aórtica, la aterosclerosis difusa, la enfermedad cerebrovascular y vascular son comunes en el anciano, y, en este contexto, el accidente cerebrovascular y la embolia sistémica pueden estar directamente relacionados con la enfermedad arterial, que tal vez requiera de la influencia catalítica de un medio inflamatorio(36). Recientemente los niveles de troponina I de alta sensibilidad, un indicador sensible de daño miocárdico, se asociaron con un aumento del riesgo de accidente cerebrovascular, embolia sistémica y mortalidad por todas las causas de manera independiente y significativa(37).
La polifarmacia –más común en el anciano que en cualquier otro grupo(38)– es especialmente importante en el manejo de la anticoagulación. Las interacciones bien conocidas de otros medicamentos con el metabolismo hepático de la warfarina por el sistema de citocromo p-450 dan lugar a INR pro trombóticos subterapéuticos, y, a la inversa, dan lugar a un sangrado relacionado con la inhibición del metabolismo del mismo sistema. Más aún, y frecuentemente más difícil de manejar y predecir, es la interacción con los medicamentos antiplaquetarios en la hemostasis general. Hay muy pocos datos que orienten sobre cómo prescribir concomitante estos agentes con warfarina o con los nuevos anticoagulantes, y no es infrecuente que este subgrupo de pacientes también esté recibiendo aspirina además de clopidogrel, prasugrel o ticagrelor(39).
Miedo a las caídas
Muchos clínicos que trabajan en el manejo de la anticoagulación en el anciano han sido testigos de eventos catastróficos de sangrado intracraneano en pacientes que están recibiendo warfarina. Estas experiencias anecdóticas pueden ser fundamentales para aumentar la percepción de un posible riesgo de caídas, y es imperativo que el médico reconozca que de hecho el riesgo de hemorragia intracraneana traumática por una caída es bastante bajo(43,44). Hay datos de simulaciones muy llamativos que indican que los pacientes con FA con mayor riesgo de accidente cerebrovascular tendrían que caerse 295 veces más por año para que el riesgo de sangrado intracraneano traumático supere el riesgo de accidente cerebrovascular isquémico(45-47). Asimismo, también es importante destacar que en realidad, si uno mira específicamente a las personas mayores en una categoría de alto riesgo de caída, la media de esos episodios es de alrededor de dos caídas por año(45-47). Sin embargo, también hay subgrupos de individuos añosos que tienen un mayor riesgo, incluyendo a los pacientes con hipotensión ortostática severa, neuropatía periférica, inestabilidad en la marcha que obliga a usar caminador, etcétera, todos ellos elementos a tener en cuenta al indicar anticoagulación.
Estado nutricional
Estratificación del riesgo
Según las comorbilidades, el riesgo de accidente cerebrovascular y sangrado varía de manera significativa de un paciente a otro, jerarquizando el rol de la estratificación del riesgo, para determinar quien debería recibir anticoagulación y quien podría prescindir de ella(49). Si bien hay varios estudios de gran tamaño que sugieren que los modelos CHADS2 y CHA2DS2-VASc tenían el mejor valor predictivo en los pacientes añosos(50,51), desgraciadamente la capacidad de estos escores de riesgo o de cualquier otro para predecir un accidente cerebrovascular es menos que ideal, ya que identifican a los pacientes que presentarán un accidente cerebrovascular con una exactitud de aproximadamente 60%-70%. No obstante ello, estos esquemas de estimación de riesgo han probado ser vitales en la atención clínica y constituyen la base de la indicación de anticoagulación. Tanto las guías de las sociedades europeas como estadounidenses identifican ahora el sistema de escore de riesgo CHA2DS2Vasc como el principal método para considerar los potenciales beneficios de la anticoagulación. Este esquema más contemporáneo parece efectivamente ser mejor para estratificar a los que tienen un menor riesgo, ayudando así a identificar a quienes pueden evitar la anticoagulación. Dado que con este esquema ser mayor de 75 años implica dos puntos, se recomienda tratar a todos los pacientes añosos con anticoagulación oral. Sin embargo, esta recomendación debe ser atemperada por las preocupaciones de sangrado de cada paciente, considerando que un aumento del riesgo de sangrado no es una contraindicación de anticoagulación, pero sí una señal de advertencia que indica que hay que ser muy cuidadoso con la dosificación. Existen esquemas de puntuación del riesgo de sangrado que facilitan la valoración riesgo/beneficio a la cabecera del enfermo. Si bien el sistema de puntuación HAS-BLED es sencillo y fácil de usar (indicado por hipertensión, función renal/hepática anormal, accidente cerebrovascular, antecedentes o predisposición al sangrado, índice internacional normalizado [INR] lábil, edad mayor de 65 años, y uso concomitante de drogas y alcohol)(52), es más complicado dilucidar el verdadero beneficio clínico neto. Basados en la diferencia entre los posibles beneficios de la prevención del accidente cerebrovascular ponderado contra el riesgo de sangrado, no se cuenta con ningún sistema rápido para analizar esta compleja interrelación. Sin embargo, el beneficio clínico neto de la warfarina mejora progresivamente al avanzar la edad y es mayor para los pacientes de 85 años o más que presentan FA(53). El beneficio clínico neto de los nuevos anticoagulantes en el anciano todavía está por establecerse.
Una importante limitante de todos los esquemas de riesgo es que la FA no valvular no se incluía en la validación de estas herramientas(54) . Es muy posible que un paciente de 75 años con una estenosis aórtica severa y una importante disfunción diastólica tenga un riesgo mucho mayor que el individuo con una válvula aórtica normal, y hasta que se disponga de más datos para estos grupos, los autores son de la opinión que estos pacientes deben ser considerados más cuidadosamente, ya que es probable que tengan una mayor incidencia de accidente cerebrovascular.
Más recientemente han ido surgiendo biomarcadores cardiovasculares (como la troponina T altamente sensible) como predictores interesantes y tal vez más confiables del riesgo tromboembólico que reflejan el estado protrombótico del individuo. Sin embargo, se necesitan más estudios para establecerlos como estudios confiables en este sentido, y es posible que la utilización de estos biomarcadores aumente o reemplace a los esquemas actuales de riesgo. Al igual que ocurre con la introducción del monitoreo del péptido natriurético cerebral, antes de aplicarlo en la clínica es preciso comprender mejor la fisiopatología de base del accidente cerebrovascular y la embolia sistémica y su relación con estos biomarcadores.
¿Qué evidencias hay del beneficio de la anticoagulación en la fibrilación auricular?
Las guías actuales de la Sociedad Europea de Cardiología (ESC) y del Colegio Americano de Cardiología/Asociación Americana del Corazón (ACC/AHA) preconizan un enfoque individualizado al recomendar anticoagulación para evitar los accidentes cerebrovasculares y prevenir el tromboembolismo periférico(9,55). Con una puntuación de CHA2DS2-VASc de 2 o superior existe acuerdo en recomendar anticoagulación(9,56). A continuación se resumen las opciones de anticoagulación.
Si bien se la ha utilizado durante muchos años y se la sigue recetando ampliamente para profilaxis tromboembólica en la FA, actualmente se piensa que la aspirina no es eficaz para ese fin y que puede ser nociva en el anciano(9). El supuesto beneficio de la aspirina se ha perpetuado a pesar de estar respaldado por los resultados de un único ensayo; sin embargo, una revisión cuidadosa de ese estudio particular SPAF-1 (Stroke Prevention in Atrial Fibrillation) (57) cuestiona esa inferencia. Describiendo un 42% de reducción de los accidentes cerebrovasculares usando aspirina a 325 mg/día comparado con placebo, el efecto de la aspirina varió ampliamente, reduciendo el accidente cerebrovascular 94% contra 8% en los pacientes elegibles y no elegibles para warfarina respectivamente. En lo que concierne a esta revisión es particularmente importante destacar que la aspirina no redujo los accidentes cerebrovasculares en los sujetos de 75 años o más, ni tampoco previno los accidentes cerebrovasculares graves. Desde el punto de vista de la seguridad de su uso en la población añosa, el Estudio BAFTA (Birmingham Atrial Fibrillation Treatment of the Aged)(58) identificó un riesgo de sangrado mayor y hemorragia intracraneana similar a la warfarina.
Doble terapia antiplaquetaria
En el estudio ACTIVE(59), clopidogrel más aspirina, redujeron significativamente el punto final combinado de primer accidente cerebrovascular, embolia sistémica, infarto de miocardio y muerte vascular; sin embargo, este beneficio se obtuvo a un precio de un 50% de aumento de sangrados mayores. La media de edad de los pacientes dentro de este ensayo fue de 71 ± 10 años, y, por lo tanto, la mayoría estuvo en el “subgrupo de individuos añosos”. Considerando este ensayo pensamos que es difícil suponer la doble terapia antiplaquetaria como una alternativa viable a la warfarina cuando se lo contrasta con los nuevos anticoagulantes que brindan una protección similar pero con menos sangrado que la warfarina.
Warfarina comparada con terapia antiplaquetaria
El estudio BAFTA comparó warfarina (INR meta 2 a 3) con aspirina en pacientes de 75 años de edad o mayores (media de edad, 82 años) con FA. Los resultados de este estudio replican los de otros ensayos, que típicamente han demostrado una reducción del riesgo relativo de presentar accidentes cerebrovasculares y la mortalidad en alrededor de 60% y 25%, respectivamente, cuando se compara con placebo o con agentes antiplaquetarios(58).
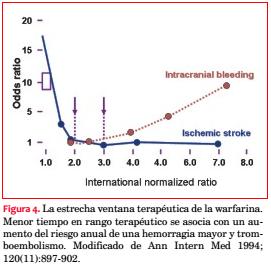
Pese a los indiscutibles beneficios clínicos para el paciente añoso con FA, el clínico y el paciente son sumamente conscientes de las múltiples advertencias asociadas a la terapia warfarínica. El inicio de acción de la droga es retardado, por lo que muchas veces poscardioversión o en pacientes de alto riesgo se necesita una terapia puente con una forma de heparina hasta que se inicie su acción. Tiene un rango terapéutico muy estrecho, requiriendo una vigilancia y seguimiento constantes para ajustar la dosis. Tiene múltiples interacciones con medicamentos, alimentos y dieta, a lo que se suma un efecto impredecible en relación con los polimorfismos genéticos específicos que codifican para las vías metabólicas que sigue el fármaco. Estas son limitaciones cruciales, dado que el tiempo dentro del rango terapéutico (idealmente 65% o mayor) está íntimamente vinculado con quién se beneficia de la warfarina(60), y también quién presentaría un evento de sangrado(61,62) (figura 4).
Dabigatrán etexilato
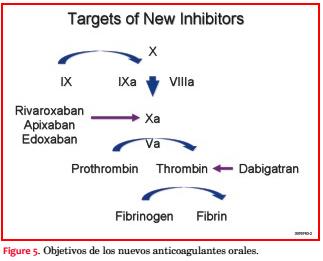
Dabigatrán etexilato (Pradaxa®) es un inhibidor directo de la trombina de uso oral, con múltiples efectos en la cascada de la coagulación (figura 5). La medicación se administra dos veces al día para inhibir la conversión del fibrinógeno a fibrina, bloquear la activación de las plaquetas y estabilizar los coágulos(67,68).
Rivaroxabán
Rivaroxabán, apixabán y edoxabán son todos inhibidores del factor Xa y bloquean a la proteasa central que es común a las cascadas tanto intrínseca como extrínseca(67,68). Rivaroxabán tiene un rápido inicio de acción y se administra solo una vez al día. Se depura predominantemente por un mecanismo hepático y también por vía renal y no precisa controles con INR. El ensayo ROCKET-AF evaluó a más de 14.000 pacientes con FA y con un promedio de su puntuación de riesgo CHADS2 de 3,5. Rivaroxabán resultó no inferior que la warfarina y los pacientes tuvieron una incidencia de sangrado significativamente menor, observándose en especial una disminución significativa del sangrado intracraneano.
Apixabán
El ensayo AVERROES (Apixaban versus Acetylsalicylic Acid to Prevent Strokes) comparó apixabán con aspirina en 5.600 pacientes cuyos médicos consideraron que eran “inadecuados” para warfarina(71). Este estudio fue interrumpido precozmente porque se vio que apixabán reducía significativamente el riesgo de accidentes cerebrovasculares y embolias sistémicas sin aumentar la incidencia de sangrado(72). El ensayo ARISTOTLE (Apixaban for Reduction In Stroke and Other Thromboembolic Events in Atrial Fibrillation) comparó apixabán con warfarina en alrededor de 18.000 pacientes con FA y un escore CHADS2 promedio de 2,1. Los resultados confirmaron la superioridad de apixabán sobre warfarina en la reducción de los accidentes cerebrovasculares o tromboembolismo sistémico, constatándose también un número significativamente menor de sangrados, especialmente intracraneano. Es importante destacar que no se notó que apixabán estuviera asociado con aumento del sangrado gastrointestinal (GI), mientras que dabigatrán y todos los otros inhibidores del factor Xa mostraron aumentar la probabilidad de hemorragia GI. La mortalidad por todas las causas también se vio reducida en el grupo de apixabán.
Edoxabán
El ensayo ENGAGE AF-TIMI 48 (Effective Anticoagulation with Factor Xa Generation in Atrial Fibrillation) evaluó a más de 21.000 pacientes con FA y una media de puntuación CHADS2 de 2,8(73). Edoxabán resultó ser no inferior a la warfarina y se acompañó de menos sangrados mayores y menos hemorragia intracraneana, pero existen reservas sobre el beneficio de edoxabán en los pacientes con un aclaramiento de creatinina mayor a 95(74).
Asuntos prácticos a considerar al indicar NOAC
Tal como surge de los ensayos clínicos que comparan NOAC con warfarina resumidos más arriba, estos nuevos agentes muestran resultados clínicos muy alentadores. La edad media de los participantes de los ensayos mencionados varía entre 70 y 73 años, por lo que aun cuando todavía se necesita más información en el grupo de pacientes añosos, un gran porcentaje de los participantes en realidad eran mayores de 75 años.
1. Es bien sabido que el metabolismo de la warfarina se ve sumamente afectado por la dieta, la genética y el uso concomitante de otros medicamentos, y si bien al usar un NOAC se evitan las limitaciones que plantean la dieta y los factores genéticos, es importante destacar que los NOAC efectivamente presentan interacciones medicamentosas importantes. Los agentes que afectan tanto el sistema CYP3A4, como la glicoproteína p, son los que plantean mayor inquietud: tanto inhibidores (por ejemplo, ketoconazol, ritonavir, claritromicina) como inductores (como rifampicina, fenitoína, carbamazepina). Son específicos para cada droga y su comportamiento no es totalmente similar en todo el grupo. Compete a cada clínico conocer los detalles específicos que se aplican a los NOAC que indica más frecuentemente.
2. En casos de insuficiencia renal crónica es necesario reducir las dosis o evitar el uso de los NOAC, dependiendo del nivel de disfunción, siendo esto particular para cada fármaco.
3. Si bien como clase los NOAC presentan menos sangrado intracraneano, dabigatrán a dosis de 150 mg dos veces al día demostró un mayor riesgo que la warfarina de sangrado extracraneano mayor en los pacientes añosos.
4. El costo es una diferencia importante; el precio de los NOAC llega a ser hasta 50 veces mayor en Estados Unidos (dependiendo del seguro). Frecuentemente el costo de las pruebas de INR no corre por cuenta del paciente, y el costo real para el sistema de salud tiene que ser evaluado para cada sistema prestador/paciente en particular.
5. La dispepsia es un efecto colateral frecuente del dabigatrán y se reconoce que el sangrado GI es más común con todos los NOAC, excepto con apixabán(75). Esto es especialmente verdadero en el anciano(76).
6. Si bien los NOAC se asocian con un sangrado significativamente menor, preocupa la falta de reversibilidad en el contexto de traumatismo o de cirugía de emergencia. Actualmente se están evaluando algunos agentes de reversión que deberían estar disponibles en la clínica en un futuro cercano.
Decisiones en el individuo añoso
La warfarina suele ser una medicación estigmatizada, favorecida o evitada por el paciente o el médico. Pese a las excelentes evidencias de los beneficios que brinda protegiendo del accidente cerebrovascular en algunos pacientes añosos seleccionados, la decisión sigue siendo difícil desde la perspectiva del médico, y a menudo inclusive más para el paciente y su familia. El deterioro cognitivo en este grupo etario complica la toma de decisiones y a menudo quien decide finalmente es el cuidador o un miembro de la familia. Los problemas cognitivos también suelen acompañarse de falta de cumplimiento con la medicación, algo que dificulta aún más la discusión y el cuidado de estos pacientes. Se han utilizado herramientas de “ayuda para tomar decisiones” en el contexto de FA con un claro beneficio(77), y aunque todavía no se las ha estudiado específicamente en el anciano, este grupo podría potencialmente beneficiarse más.
Conclusiones
La tendencia demográfica actual y futura que determina un crecimiento de las poblaciones añosas constituye un problema crucial de salud pública a nivel mundial, sobre todo para ciertas enfermedades como la FA, que son más prevalentes en este grupo etario. Esperados durante mucho tiempo, hay ahora múltiples NOAC que han llegado de forma oportuna dando inicio a una nueva era. Han permitido además estudiar a una gran cantidad de pacientes añosos con FA en cuanto a su riesgo de accidente cerebrovascular y sangrado. Todavía se necesitan más datos y los registros seguirán jugando un papel crucial para evaluar los verdaderos riesgos y beneficios clínicos, por lo que el clínico los debe seguir de cerca.
Conflictos de interés: ninguno declarado.
References
1. Gersh BJ, Tsang TS, Seward JB. The changing epidemiology and natural history of nonvalvular atrial fibrillation: Clinical implications. Trans Am Clin Climatol Assoc 2004;115:149-59; discussion 159-60.
2. Miyasaka Y, Barnes ME, Gersh BJ, Cha SS, Seward JB, Bailey KR, et al. Time trends of ischemic stroke incidence and mortality in patients diagnosed with first atrial fibrillation in 1980 to 2000: Report of a community-based study. Stroke 2005;36:2362-6.
3. Marinigh R, Lip GY, Fiotti N, Giansante C, Lane DA. Age as a risk factor for stroke in atrial fibrillation patients: Implications for thromboprophylaxis. J Am Coll Cardiol 2010;56:827-37.
4. Miyasaka Y, Barnes ME, Gersh BJ, Cha SS, Seward JB, Bailey KR, et al. Time trends of ischemic stroke incidence and mortality in patients diagnosed with first atrial fibrillation in 1980 to 2000: Report of a community-based study. Stroke 2005;36(11):2362- 6.
5. Takemoto Y, Barnes ME, Seward JB, Lester SJ, Appleton CA, Gersh BJ, et al. Usefulness of left atrial volume in predicting first congestive heart failure in patients > or = 65 years of age with well-preserved left ventricular systolic function. Am J Cardiol 2005;96:832-6.
6. Wolf PA, Benjamin EJ, Belanger AJ, Kannel WB, Levy D, D’Agostino RB. Secular trends in the prevalence of atrial fibrillation: The
7. Beltran-Sanchez H, Harhay MO, Harhay MM, McElligott S. Prevalence and trends of metabolic syndrome in the adult u.S. Population, 1999-2010. J Am Coll Cardiol 2013; 62:697-703.
8. Estes NA 3rd, Halperin JL, Calkins H, Ezekowitz MD, Gitman P, Go AS, et al. Acc/aha/physician consortium 2008 clinical performance measures for adults with nonvalvular atrial fibrillation or atrial flutter: A report of the american college of cardiology/american heart association task force on performance measures and the physician consortium for performance improvement (writing committee to develop clinical performance measures for atrial fibrillation) developed in collaboration with the heart rhythm society. J Am Coll Cardiol 2008; 51:865-84.
9. Camm AJ, Lip GY, De Caterina R, Savelieva I, Atar D, Hohnloser SH, et al. 2012 focused update of the esc guidelines for the management of atrial fibrillation: An update of the 2010 esc guidelines for the management of atrial fibrillation—developed with the special contribution of the european heart rhythm association. Europace 2012;14(10):1385- 413.
10. Wolf PA, Benjamin EJ, Belanger AJ, Kannel WB, Levy D, D’Agostino RB. Secular trends in the prevalence of atrial fibrillation: The
11. Wieloch M, Sjalander A, Frykman V, Rosenqvist M, Eriksson N, Svensson PJ. Anticoagulation control in
12. van Walraven C, Hart RG, Connolly S, Austin PC, Mant J, Hobbs FD, et al. Effect of age on stroke prevention therapy in patients with atrial fibrillation: The atrial fibrillation investigators. Stroke 2009;40:1410-6.
13. Tulner LR, Kuper IM, van Campen JP, Mac Gillavry MR, Kwa VI, Koks CH, et al. Contraindications for anticoagulation in older patients with atrial fibrillation; a narrative review. Curr Drug Saf 2010;5:223-33.
14. Tulner LR, Van Campen JP, Kuper IM, Gijsen GJ, Koks CH, Mac Gillavry MR, et al. Reasons for undertreatment with oral anticoagulants in frail geriatric outpatients with atrial fibrillation: a prospective, descriptive study. Drugs Aging 2010;27(1): 39-50.
15. Wolff A, Shantsila E, Lip GY, Lane DA. Impact of advanced age on management and prognosis in atrial fibrillation: Insights from a population-based study in general practice. Age Ageing 2015;44(5): 874-8.
16. Ben Freedman S, Gersh BJ, Lip GY. Misperceptions of aspirin efficacy and safety may perpetuate anticoagulant underutilization in atrial fibrillation. Eur Heart J 2015; 36:653-6.
17. Kopecky SL, Gersh BJ, McGoon MD, Whisnant JP, Holmes DR Jr., Ilstrup DM, et al. The natural history of lone atrial fibrillation. A population-based study over three decades. N Engl J Med 1987;317: 669-74.
18. Koennecke HC, Belz W, Berfelde D, Endres M, Fitzek S, Hamilton F, et al. Factors influencing in-hospital mortality and morbidity in patients treated on a stroke unit. Neurology 2011;77:965-72.
19.
20. Mahajan R, Lau DH, Brooks AG,
21. Tsang TS, Miyasaka Y, Barnes ME, Gersh BJ. Epidemiological profile of atrial fibrillation: a contemporary perspective. Prog Cardiovasc Dis 2005;48:1-8.
22. Abhayaratna WP, Barnes ME, O’Rourke MF, Gersh BJ, Seward JB, Miyasaka Y, et al. Relation of arterial stiffness to left ventricular diastolic function and cardiovascular risk prediction in patients > or =65 years of age. Am J Cardiol 2006;98:1387-92.
23. Tsang TS, Barnes ME, Gersh BJ, Bailey KR, Seward JB. Left atrial volume as a morphophysiologic expression of left ventricular diastolic dysfunction and relation to cardiovascular risk burden. Am J Cardiol 2002;90:1284-9.
24. Tsang TS, Barnes ME, Gersh BJ, Takemoto Y, Rosales AG, Bailey KR, et al. Prediction of risk for first age-related cardiovascular events in an elderly population: The incremental value of echocardiography. J Am Coll Cardiol 2003;42:1199-205.
25. Tsang TS, Gersh BJ, Appleton CP, Tajik AJ, Barnes ME, Bailey KR, et al. Left ventricular diastolic dysfunction as a predictor of the first diagnosed nonvalvular atrial fibrillation in 840 elderly men and women. J Am Coll Cardiol 2002;40:1636-44.
26. Watson T, Shantsila E, Lip GY. Mechanisms of thrombogenesis in atrial fibrillation: Virchow’s triad revisited. Lancet 2009;373(9658):155-66.
27. Heppell RM, Berkin KE, McLenachan JM, Davies JA. Haemostatic and haemodynamic abnormalities associated with left atrial thrombosis in non-rheumatic atrial fibrillation. Heart 1997;77: 407-11.
28. Lip GY, Lowe GD, Rumley A, Dunn FG. Increased markers of thrombogenesis in chronic atrial fibrillation: Effects of warfarin treatment. Br Heart J 1995;73(6):527-33.
29. Lip GY, Lowe GD, Rumley A, Dunn FG. Fibrinogen and fibrin d-dimer levels in paroxysmal atrial fibrillation: evidence for intermediate elevated levels of intravascular thrombogenesis. Am Heart J 1996;131:724-30.
30. Montoro-Garcia S, Marin F, Lip GY. Thrombogenesis in lone atrial fibrillation: a role for soluble p-selectin? Europace 2011;13:3-4.
31. Hu YF, Chen YJ, Lin YJ, Chen SA. Inflammation and the pathogenesis of atrial fibrillation. Nat Rev Cardiol 2015;12(4):230-43.
32. Zacharias A, Schwann TA, Riordan CJ,
33. Hori M, Nishida K. Oxidative stress and left ventricular remodelling after myocardial infarction. Cardiovasc Res 2009;81(3):457-64.
34. Kistler PM, Sanders P, Dodic M, Spence SJ, Samuel CS, Zhao C, et al. Atrial electrical and structural abnormalities in an ovine model of chronic blood pressure elevation after prenatal corticosteroid exposure: Implications for development of atrial fibrillation. Eur Heart J 2006;27:3045-56.
35. Wisler JW, Becker RC. Antithrombotic therapy: New areas to understand efficacy and bleeding. Expert Opin Ther Target 2014;18(12):1427-34.
36. Gersh BJ, Tsang TS, Seward JB. The changing epidemiology and natural history of nonvalvular atrial fibrillation: clinical implications. Trans Am Clin Climatol Assoc 2004;115:149-60.
37. Hijazi Z, Siegbahn A, Andersson U, Granger CB, Alexander JH, Atar D, et al. High-sensitivity troponin i for risk assessment in patients with atrial fibrillation: Insights from the apixaban for reduction in stroke and other thromboembolic events in atrial fibrillation (aristotle) trial. Circulation 2014;129: 625-34.
38. Gallagher P, Barry P, O’Mahony D. Inappropriate prescribing in the elderly. J Clin Pharm Ther 2007;32:113-21.
39. Steinberg BA, Kim S, Piccini JP, Fonarow GC,
40. Roderick PJ, Atkins RJ, Smeeth L, Nitsch DM, Hubbard RB, Fletcher AE, et al. Detecting chronic kidney disease in older people; what are the implications? Age Ageing 2008;37:179-86.
41. Piccini JP, Stevens SR, Chang Y, Singer DE, Lokhnygina Y, Go AS, et al. Renal dysfunction as a predictor of stroke and systemic embolism in patients with nonvalvular atrial fibrillation: Validation of the r(2)chads(2) index in the rocket af (rivaroxaban once-daily, oral, direct factor xa inhibition compared with vitamin k antagonism for prevention of stroke and embolism trial in atrial fibrillation) and atria (anticoagulation and risk factors in atrial fibrillation) study cohorts. Circulation 2013;127:224-32.
42. Kooiman J, van Rein N, Spaans B, van Beers KA, Bank JR, van de Peppel WR, et al. Efficacy and safety of vitamin k-antagonists (vka) for atrial fibrillation in non-dialysis dependent chronic kidney disease. PLoS One 2014;9(5):e94420.
43. Hylek EM, Evans-Molina C, Shea C, Henault LE, Regan S. Major hemorrhage and tolerability of warfarin in the first year of therapy among elderly patients with atrial fibrillation. Circulation 2007; 115:2689-96.
44. Hobbs FD,
45. Man-Son-Hing M, Nichol G, Lau A, Laupacis A. Choosing antithrombotic therapy for elderly patients with atrial fibrillation who are at risk for falls. Arch Intern Med 1999;159(7):677-85.
46. Man-Son-Hing M, Laupacis A. Anticoagulant-related bleeding in older persons with atrial fibrillation: Physicians’ fears often unfounded. Arch Intern Med 2003;163:1580-6.
47. Sellers MB, Newby LK. Atrial fibrillation, anticoagulation, fall risk, and outcomes in elderly patients. Am Heart J 2011;161:241-6.
48. Fried LP, Ferrucci L, Darer J, Williamson JD, Anderson G. Untangling the concepts of disability, frailty, and comorbidity: Implications for improved targeting and care. J Gerontol A Biol Sci Med Sci 2004;59(3):255-63.
49. Fang MC, Go AS, Chang Y, Borowsky L, Pomernacki NK, Singer DE. Comparison of risk stratification schemes to predict thromboembolism in people with nonvalvular atrial fibrillation. J Am Coll Cardiol 2008;51:810-5.
50. Lip GY, Frison L, Halperin JL, Lane DA. Identifying patients at high risk for stroke despite anticoagulation: A comparison of contemporary stroke risk stratification schemes in an anticoagulated atrial fibrillation cohort. Stroke 2010;41:2731-8.
51. Poli D, Testa S, Antonucci E, Grifoni E, Paoletti O, Lip GY. Bleeding and stroke risk in a real-world prospective primary prevention cohort of patients with atrial fibrillation. Chest 2011;140:918- 24.
52. Pisters R, Lane DA, Nieuwlaat R, de Vos CB, Crijns HJ, Lip GY. A novel user-friendly score (has-bled) to assess 1-year risk of major bleeding in patients with atrial fibrillation: The euro heart survey. Chest 2010;138:1093-100.
53. Singer DE, Chang Y, Fang MC, Borowsky LH, Pomernacki NK, Udaltsova N, et al. The net clinical benefit of warfarin anticoagulation in atrial fibrillation. Ann Intern Med 2009;151(5):297-305.
54. Comparison of 12 risk stratification schemes to predict stroke in patients with nonvalvular atrial fibrillation.Stroke Risk in Atrial Fibrillation Working Group. Stroke 2008(6);39:1901-10.
55. Camm AJ, Kirchhof P, Lip GY, Schotten U, Savelieva I, Ernst S, et al. Guidelines for the management of atrial fibrillation: The task force for the management of atrial fibrillation of the european society of cardiology (esc). Eur Heart J 2010;31: 2369-429.
56. January CT, Wann LS, Alpert JS, Calkins H, Cigarroa JE, Cleveland JC Jr, et al. 2014 aha/acc/hrs guideline for the management of patients with atrial fibrillation: Executive summary: a report of The American College of Cardiology/American Heart Association Task Force on practice guidelines and The Heart Rhythm Society. Circulation 2014;130:2071-104.
57. Stroke prevention in atrial fibrillation study. Final results. Circulation 1991;84(2):527-39.
58. Mant J, Hobbs FD, Fletcher K, Roalfe A, Fitzmaurice D, Lip GY, et al. Warfarin versus aspirin for stroke prevention in an elderly community population with atrial fibrillation (the
59. Connolly SJ, Pogue J, Hart RG, Hohnloser SH, Pfeffer M, Chrolavicius S, et al. Effect of clopidogrel added to aspirin in patients with atrial fibrillation. N Engl J Med 2009;360:2066-78.
60. Connolly SJ, Pogue J, Eikelboom J, Flaker G, Commerford P, Franzosi MG, et al. Benefit of oral anticoagulant over antiplatelet therapy in atrial fibrillation depends on the quality of international normalized ratio control achieved by centers and countries as measured by time in therapeutic range. Circulation 2008;118:2029-2037.
61. Morgan CL, McEwan P, Tukiendorf A, Robinson PA, Clemens A, Plumb JM. Warfarin treatment in patients with atrial fibrillation: Observing outcomes associated with varying levels of inr control. Thromb Res 2009;124(1):37-41.
62. White HD, Gruber M, Feyzi J, Kaatz S, Tse HF, Husted S, et al. Comparison of outcomes among patients randomized to warfarin therapy according to anticoagulant control: Results from sportif iii and v. Arch Intern Med 2007;167:239-45.
63. Petersen P, Grind M, Adler J. Ximelagatran versus warfarin for stroke prevention in patients with nonvalvular atrial fibrillation. Sportif ii: A dose-guiding, tolerability, and safety study. J Am Coll Cardiol 2003; 41:1445-51.
64. Halperin JL, Hankey GJ, Wojdyla DM, Piccini JP, Lokhnygina Y, Patel MR, et al. Efficacy and safety of rivaroxaban compared with warfarin among elderly patients with nonvalvular atrial fibrillation in the rivaroxaban once daily, oral, direct factor xa inhibition compared with vitamin k antagonism for prevention of stroke and embolism trial in atrial fibrillation (rocket af). Circulation 2014;130:138-46.
65. Piccini JP, Hellkamp AS, Lokhnygina Y, Patel MR, Harrell FE, Singer DE, et al. Relationship between time in therapeutic range and comparative treatment effect of rivaroxaban and warfarin: Results from the rocket af trial. J Am Heart Assoc 2014; 3(2): e000521.
66. Matchar DB, Jacobson A, Dolor R, Edson R, Uyeda L, Phibbs CS, et al. Effect of home testing of international normalized ratio on clinical events. N Engl J Med 2010;363(17):1608-20.
67. Mann KG, Brummel K, Butenas S. What is all that thrombin for? J Thromb Haemost 2003;1:1 504-14.
68. Piccini JP,
69. Connolly SJ, Ezekowitz MD, Yusuf S, Eikelboom J, Oldgren J, Parekh A, et al. Dabigatran versus warfarin in patients with atrial fibrillation. N Engl J Med 2009;361(12):1139-51.
70. Wallentin L, Yusuf S, Ezekowitz MD, Alings M, Flather M, Franzosi MG, et al. Efficacy and safety of dabigatran compared with warfarin at different levels of international normalised ratio control for stroke prevention in atrial fibrillation: An analysis of the re-ly trial. Lancet 2010;376:975-83.
71. Diener HC, Connolly SJ, Ezekowitz MD, Wallentin L, Reilly PA, Yang S, et al. Dabigatran compared with warfarin in patients with atrial fibrillation and previous transient ischaemic attack or stroke: A subgroup analysis of the re-ly trial. Lancet Neurol 2010;9:1157-63.
72. Diener HC, Eikelboom J, Connolly SJ, Joyner CD, Hart RG, Lip GY, et al. Apixaban versus aspirin in patients with atrial fibrillation and previous stroke or transient ischaemic attack: A predefined subgroup analysis from averroes, a randomised trial. Lancet Neurol 2012;11(3):225-31.
73. Ellis DJ, Usman MH, Milner PG, Canafax DM, Ezekowitz MD. The first evaluation of a novel vitamin k antagonist, tecarfarin (ati-5923), in patients with atrial fibrillation. Circulation 2009;120(12): 1029-35, 1022 p following 1035.
74. Ruff CT, Giugliano RP, Braunwald E, Morrow DA, Murphy SA, Kuder JF, et al. Association between edoxaban dose, concentration, anti-factor xa activity, and outcomes: An analysis of data from the randomised, double-blind engage af-timi 48 trial. Lancet 2015;385:2288-95.
75. Kovacs RJ, Flaker GC, Saxonhouse SJ, Doherty JU, Birtcher KK, Cuker A, et al. Practical management of anticoagulation in patients with atrial fibrillation. J Am Coll Cardiol 2015;65(13): 1340-60.
76. Sharma M, Cornelius VR, Patel JP, Davies JG, Molokhia M. Efficacy and harms of direct oral anticoagulants in the elderly for stroke prevention in atrial fibrillation and secondary prevention of venous thromboembolism: Systematic review and meta-analysis. Circulation 2015;132:194-204.
77. Seaburg L, Hess EP, Coylewright M, Ting HH, McLeod CJ, Montori VM. Shared decision making in atrial fibrillation: where we are and where we should be going. Circulation 2014;129:704-10.