Servicios Personalizados
Revista
Articulo
Links relacionados
Compartir
Revista Uruguaya de Cardiología
versión impresa ISSN 0797-0048versión On-line ISSN 1688-0420
Rev.Urug.Cardiol. vol.30 no.3 Montevideo dic. 2015
FIBRILACIÓN AURICULAR
Artículo de revisión
Fibrilación auricular: un importante problema de salud pública
Massimo Zoni Berisso
Departamento de Cardiología, Hospital Padre A. Micone. Génova. Italia.
Correspondencia: Massimo Zoni Berisso. Correo electrónico: massimo.zoniberisso@libero.it
Resumen
En los últimos 20 años la fibrilación auricular (FA) se ha transformado en uno de los problemas de salud pública más importantes. Su prevalencia (2%) duplica la reportada a fines de la década pasada y se incrementa con el envejecimiento. La FA es más frecuente en hombres que en mujeres, con una relación 1,2:1. La incidencia de FA oscila entre 0,21 y 0,9 cada 1.000 personas/año. La forma más frecuente de FA es la permanente, que ocurre en aproximadamente 50% de los pacientes, mientras que la paroxística y la persistente ocurren cada una en aproximadamente 25% de los pacientes. La FA está frecuentemente asociada a enfermedades cardíacas y comorbilidades. Las enfermedades concomitantes más frecuentes son: enfermedad arterial coronaria, valvulopatías y miocardiopatías. Las comorbilidades más frecuentes son: hipertensión, diabetes, insuficiencia cardíaca, enfermedad pulmonar obstructiva crónica, falla renal, ataque cerebrovascular (ACV) y trastornos cognitivos. La FA paroxística ocurre en pacientes más jóvenes, y en contraste con las formas persistente y permanente, está asociada con una menor carga de enfermedades cardíacas y comorbilidades. Generalmente, la FA tiene una historia de larga duración caracterizada por progresión desde la forma paroxística a la permanente, con frecuentes recurrencias y síntomas perturbadores. Los pacientes con FA tienen un riesgo de ACV y muerte, respectivamente, cinco y dos veces mayor que la población normal. En el mundo real, los pacientes con FA continúan siendo subtratados con anticoagulantes orales y en un pequeño porcentaje de los casos son asignados de forma inapropiada a estrategia antiarrítmica o son tratados con fármacos antiarrítmicos inadecuados. El manejo de la FA es costoso, siendo el gasto anual por paciente significativamente diferente en los distintos países. Para mejorar la calidad de la asistencia son necesarios esfuerzos para mejorar la implementación de las recomendaciones de las guías de práctica clínica.
Palabras clave:
FIBRILACIÓN AURICULAR / prevalencia
SALUD PÚBLICA / incidencia
FIBRILACIÓN AURICULAR / epidemiología
Atrial fibrillation: a serious public health issue
Summary
In the last 20 years atrial fibrillation (AF) has become one of the most important public health issues. Its prevalence (2%) is double than that reported at the end of the last decade and it increases with aging. AF occurs more frequently in males than in females with a ratio of 1.2:1. The incidence of AF ranges between 0.21 and 0.9 per 1000 person/years. The most frequent form of AF is permanent AF that occurs in approximately 50% of patients while the paroxysmal and the persistent forms occur approximately in 25% of patients each. AF is frequently associated with cardiac diseases and comorbidities. The commonest concomitant diseases are: coronary artery disease, valvular heart disease and cardiomyopathies. The commonest comorbidities are: hypertension, diabetes, heart failure, chronic obstructive pulmonary disease, renal failure, stroke and cognitive disturbances. Paroxysmal AF occurs in younger patients and in contrast with the persistent and the permanent forms is associated with a reduced burden of both cardiac diseases and comorbidities. Generally, the history of AF is long lasting, characterized by the progression from the paroxysmal to the permanent form, burdened by frequent recurrences and disturbing symptoms. Patients with AF have a risk of stroke and death 5 fold and 2 fold higher than normal people respectively. In the real world, patients with AF are still undertreated with oral anticoagulants and in a discrete percentage of cases assigned to inappropriate antiarrhythmic strategy or treated with inadequate specific antiarrhythmic drugs. AF management is costly; expenditure per patient/per year is significantly different in different countries. Efforts to improve the implementations of guidelines recommendations are needed to improve furtherly the quality of care.
Key words:
ATRIAL FIBRILLATION / prevalence
PUBLIC HEALTH / incidence
ATRIAL FIBRILLATION / epidemiology
En las últimas dos décadas la FA se ha transformado en uno de los problemas sanitarios más importantes y en una de las causas de mayor gasto en asistencia sanitaria en países occidentales. Esto se debe principalmente al envejecimiento de la población y a la prevalencia creciente de enfermedades crónicas. Aunque la FA es una arritmia que no amenaza la vida, afecta significativamente la calidad de vida dadas sus consecuencias anatómicas, hemodinámicas y coagulopáticas. Además, la FA está asociada frecuentemente a síntomas perturbadores y problemas socioeconómicos como ser discapacidad permanente, alteraciones cognitivas, hospitalizaciones y ausentismo laboral(1). Por lo tanto, es importante contar con información actualizada sobre el impacto epidemiológico, clínico y social de la FA para elaborar planes de intervención apropiados y utilizar de forma adecuada los recursos humanos y económicos.
Estrategia de búsqueda
Se realizó una búsqueda sistemática sobre FA en las bases de datos PubMed y EMBASE. Se utilizaron los términos fibrilación auricular, taquiarritmias atriales, epidemiología, carga, estrategia de control del ritmo, estrategia de control de frecuencia, ACV, insuficiencia cardíaca, pronóstico, cardioversión de fibrilación auricular, terapia anticoagulante, agentes antiplaquetarios, terapia antiarrítmica, ablación con catéter por radiofrecuencia. Fueron considerados los estudios publicados entre 2005 y 2014 con un protocolo preestablecido (certeza de FA, evaluación clínica de los pacientes, evaluación de la estrategia de control del ritmo o de frecuencia, tratamiento, seguimiento de subgrupos de pacientes) que analizaban aspectos clínicos y epidemiológicos. Solo se utilizaron investigaciones previas a 2005 cuando la información sobre aspectos específicos de la FA era escasa o ausente.
Epidemiología de la fibrilación auricular
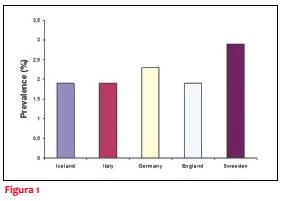
En países occidentales, la prevalencia de FA ha crecido significativamente en comparación con la reportada hace una década atrás (cerca de 1%). Actualmente, la prevalencia de FA en la población general adulta oscila entre 1,8% en Inglaterra, 1,9% en Italia e Islandia, 2,3% en Alemania y 2,9% en Suecia (figura 1).
Probablemente esta tasa esté aún subestimada debido a la presencia de un discreto número (10%-15%) de formas asintomáticas que permanecen desconocidas hasta la ocurrencia de la primera complicación significativa (siendo además los pacientes con peor pronóstico)(2-6). Se espera que la prevalencia de FA se incremente a 2,5%-2,6% en los próximos 15 años(7) dado el crecimiento anual promedio observado en la población general de 0,04%-0,05% (información observada en Islandia entre 1998 y 2008, y en Inglaterra entre 1994 y 2012)(2,3). La explicación más probable para este fenómeno yace en el mejor tratamiento de las enfermedades crónicas cardíacas y no cardíacas, y en la mayor identificación de pacientes con FA (mayor concientización en médicos generales, mayor énfasis en la identificación de pacientes con FA asintomática) y en el envejecimiento progresivo de la población. De hecho, la prevalencia de la FA aumenta con el proceso natural de envejecimiento del tejido miocárdico (degeneración fibroadiposa) y la presencia creciente de comorbilidades. La FA está presente en 0,12%-0,16% en los menores de 49 años; 3,7%-4,2% entre 60-70 años, y en 10%-17% de los mayores de 80 años. En particular, a pesar que se manifiesta más frecuentemente en hombres que en mujeres (relación 1,2:1), el sexo femenino representa la mayoría de los casos debido a su mayor longevidad(4,8-13). Hay menor información disponible acerca de la incidencia de la FA. Los estudios más recientes globales reportan una tasa de 0,23, 0,41 y 0,9 casos nuevos cada 1.000 personas/año en Islandia, Alemania y Escocia respectivamente(3,5,14). La incidencia no impresiona estar cambiando significativamente con el tiempo; entre los pacientes de Estados Unidos con 65 o más años, varía entre 27,3 cada 1.000 personas/año en 1993 y 28,3 cada 1.000 personas/año en 2007. La incidencia de FA también aumenta con la edad. En Escocia y Alemania, en el subgrupo de 65-74 años, ocurren casos nuevos de FA en 3,2 y 10,8 personas/año, respectivamente, y 6,2 y 16,8 entre los de 75-78 años(5,14,14a).
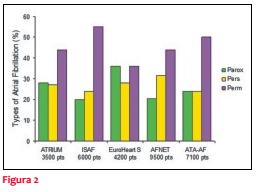
La forma más frecuente de FA es la permanente, representando el 40%-50% de los casos, mientras que las formas paroxística y persistente ocurren en tasas similares (20%-30% cada una) (figura 2)(4,8-10,12).
En general, la FA tiene una historia de larga duración caracterizada por recurrencias frecuentes. En un estudio realizado en Francia, los pacientes evaluados presentaron una duración promedio de FA de 47±63 meses(11); en el estudio italiano ISAF, la duración de la FA fue menor a un año en solo el 13% de los casos, entre uno y cinco años en el 40% y mayor a cinco años en el 47% restante(4). Cerca de un quinto de los pacientes con FA sufrieron ³ 2 recurrencias durante el año previo a la evaluación y cerca de tres cuartos durante los cinco años previos(4,10-12). A pesar de un tratamiento adecuado, la FA se asocia a síntomas molestos o discapacitantes en un gran porcentaje de los casos. Los síntomas más frecuentemente reportados son: palpitaciones en 42%-55% de los casos, astenia en 15%-49%, disnea en 24%-49% y angina en 10%-20%. Solo el 12%-25% de los pacientes con FA tratados adecuadamente están completamente asintomáticos(4,8,10,11). Los pacientes con FA permanente sufren más frecuentemente disnea, astenia y capacidad laboral reducida; aquellos con la forma paroxística presentan palpitaciones(1,10,11,15). La alta frecuencia de recurrencias, los síntomas y las secuelas clínicas (ACV, insuficiencia cardíaca, necesidad de fármacos antiarrítmicos y complicaciones vinculadas a su uso, etcétera) llevan a una alta tasa de ingreso hospitalario(15,16). En Italia, la FA es la causa de 1,5% de todos los ingresos al departamento de emergencia; en Alemania, el promedio anual de hospitalizaciones por FA es 0,24 por paciente y 5,62 el número promedio de visitas; en Escocia, el promedio de consultas por FA a un médico general (MG) es de 8 cada 1.000 personas/año. En Estados Unidos, en 1999, cerca de 1,38 millones de camas hospitalarias fueron ocupadas por pacientes con diagnóstico principal de FA; un número de uso de camas que se corresponde con las necesarias para tratar todas las otras arritmias combinadas(5,14,17,18).
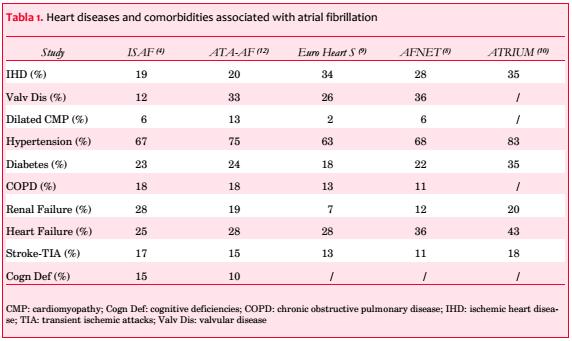
La FA está generalmente asociada a otras formas de enfermedad cardíaca y múltiples comorbilidades. La hipertrofia miocárdica, cardiopatía isquémica y valvulopatías son las anormalidades cardíacas más frecuentemente asociadas a la FA, mientras que hipertensión, diabetes, falla renal y enfermedad pulmonar obstructiva crónica, trastornos cognitivos y enfermedad cerebrovascular son las comorbilidades más frecuentes (tabla 1).
En casi un tercio de los casos están presentes tres o más comorbilidades combinadas(4,8-10,19). La llamada FA aislada (FA en ausencia de enfermedad cardíaca o comorbilidades) se encuentra en un bajo porcentaje de casos, variando entre 2% a 12%. A diferencia de los sujetos con FA permanente, aquellos con FA paroxística son generalmente más jóvenes y con menor presencia de enfermedad cardíaca y comorbilidades(4,8-12,14).
Las diferentes formas de FA están asociadas con diferentes perfiles de pacientes y resultados clínicos, los cuales están frecuentemente influenciados por la precocidad del diagnóstico y la decisión de iniciar tratamiento adecuado. De hecho, numerosos estudios han mostrado que el contexto clínico de la FA es cambiante en el tiempo, con la forma paroxística generalmente en el inicio y la forma permanente al final, siguiendo una línea de tiempo que depende de numerosos factores clínicos(7). De estos estudios, se hace evidente que la progresión está caracterizada por un pico que coincide con el primer año luego del episodio inicial, seguido de un incremento continuo que depende del perfil de paciente, el lugar de asistencia sanitaria (policlínica, guardia hospitalaria) y las características del médico que asiste al paciente (cardiólogo, internista, MG). Durante el primer año, la progresión a la forma permanente puede ser observada en el 4% de los casos si el paciente es asistido por un especialista en arritmias y 9% si es tratado por un MG o internista; a cinco años, 18% y 25% respectivamente. En particular, la progresión está relacionada con edad, dimensiones de la aurícula izquierda, ausencia de tratamiento antiarrítmico, presencia de valvulopatías o insuficiencia cardíaca, hipertensión arterial, enfermedad pulmonar obstructiva crónica y utilización de marcapasos VVI(20-24).
Pronóstico de los pacientes con fibrilación auricular
La FA está asociada con un incremento del riesgo de ACV isquémico, complicaciones hemorrágicas (secundarias al tratamiento anticoagulante), consecuencias hemodinámicas y muerte. Las alteraciones cognitivas, insuficiencia cardíaca y problemas socioeconómicos también son consecuencias adicionales de la FA. Se estima que más de un quinto de todos los ACV en la población general pueden estar relacionados con la FA; esta tasa aumenta a un cuarto en pacientes de 80 años o más. Los sujetos con FA muestran un riesgo de ACV isquémico cinco veces mayor que la población normal, sin importar el tipo de FA(25-27). Sin embargo, el riesgo de ACV isquémico es reducido dramáticamente por el uso sistemático de anticoagulantes orales (ACO). En Estados Unidos, entre los sujetos con FA de 65 años o más, el incremento significativo en el uso de ACO ha llevado a una caída en la tasa de ACV isquémico desde 48 cada 1.000 personas/año en 1992 a 17 cada 1.000 personas/año en 2007; en Suecia, la tasa de ACV isquémico en la población general es de 25 cada 1.000 personas/año en los pacientes con tratamiento ACO y 45 cada 1.000 personas/año en aquellos no tratados. A pesar del significativo incremento en el uso del tratamiento antitrombótico, en los mismos países y períodos de tiempo, el riesgo de ACV hemorrágico se ha mantenido incambiado en el tiempo, con una tasa de 2 casos cada 1.000 personas/año(28,29).
El ACV isquémico es generalmente más grave y frecuentemente asociado a una mayor discapacidad, lo cual se debe a razones anatómicas y a la presencia de trastornos de la coagulación intercurrentes: 1) el trombo afecta más frecuentemente la circulación cerebral anterior; 2) generalmente el coágulo no es único y en algunos casos se disgrega produciendo lesiones multifocales, y 3) el evento agudo está frecuentemente asociado con condiciones de hipercoagulabilidad general(16). Tal como fue previamente mencionado, los pacientes con FA presentan una tasa de deterioro cognitivo (aproximadamente un sexto de los casos) dos veces mayor que la población general, incluso en ausencia de ACV isquémicos manifiestos. Muy probablemente esto es debido a microembolias cerebrales asintomáticas que pueden ser observadas en un discreto porcentaje de los casos como infartos cerebrales pequeños y difusos(30,31).
Estrategias de tratamiento y terapia de la fibrilación auricular
Las guías de práctica clínica de FA sugieren un enfoque terapéutico basado sustancialmente en dos pasos secuenciales: 1) prevención de eventos tromboembólicos cuando corresponda y 2) tratamiento antiarrítmico basado en dos estrategias diferentes: control del ritmo y control de frecuencia. En particular, estas guías sugieren que la prevención de los eventos tromboembólicos debe realizarse con ACO cuando el paciente presente un valor de score de riesgo CHADS2/CHA2DS2-VASc ³ 2; con ACO o agentes antiplaquetarios cuando el score es 1 y no debe administrase ningún agente antitrombótico cuando el score es < 1. El tratamiento antiarrítmico puede implementarse usando la estrategia de control del ritmo que promueve la restauración y el mantenimiento del ritmo sinusal todo lo que sea posible (sugerida en presencia de síntomas importantes, en personas jóvenes y en aquellas refractarias a fármacos antiarrítmicos) o bien, la estrategia de control de frecuencia que promueve el mantenimiento de un control fisiológico de la respuesta ventricular dejando a las aurículas fibriladas o no(1). En el mundo real estas recomendaciones no siempre son seguidas cuidadosamente. La mayor parte de estos incumplimientos son en referencia al uso apropiado de los ACO, seguido de una asignación inadecuada a la estrategia antiarrítmica o de fármacos antiarrítmicos específicos(40,41).
Terapia antitrombótica. Dos problemas mayores caracterizan la terapia antitrombótica en el entorno clínico de la FA: la adherencia a las recomendaciones de las guías de practica clínica que no pueden ser consideradas hoy día como óptimas y la introducción de nuevos agentes anticoagulantes, más fáciles y seguros de usar, los llamados NOAC (nuevos anticoagulantes orales), que reemplazarán a los antagonistas de la vitamina K. De acuerdo a datos de la literatura, los pacientes con un CHADS2/CHA2DS2-VASc score ³ 2 (potenciales candidatos a la anticoagulación) representan el 48% a 63% del total de la población con FA. En estos pacientes, la warfarina se emplea solo en 46%-53% de los casos si son manejados en la comunidad por MG y en 55%-65% si son tratados en hospitales por cardiólogos o en entornos clínicos mixtos (hospitales/comunidad) por cardiólogos y MG en colaboración, o por cardiólogos fuera del hospital(4,8,10,12,13,42-45). Aunque en las últimas dos décadas se ha incrementado significativamente el uso de warfarina (en Italia de 32% en 2009 a 46% en 2012; en Inglaterra de 30% en 1994 a 60% en 2003; en Estados Unidos de 30% en 1992 a 65% en 2007), en el mundo real poco menos de la mitad de los pacientes con una clara indicación de anticoagulación aún no reciben esta terapia(28,46,47). En particular, en esta mitad de pacientes solo el 50% no recibe ACO debido a contraindicaciones reales (alto riesgo hemorrágico, la negativa del paciente, dificultades logísticas, inadecuados controles de INR, etcétera), mientras que en el restante 50% la elección de no usar ACO no está justificada por ninguna razón valedera(2,4,48). Esto significa que en el mundo real aproximadamente un quinto/un cuarto de todos los pacientes con FA y alto riesgo tromboembólico son librados a su suerte(2,4,48). Las razones de este escenario parecen estar en los resultados de algunos estudios que muestran que la prescripción incorrecta de ACO en pacientes con FA se debe en gran parte a creencias erróneas de los médicos (por ejemplo, la no necesidad del empleo de ACO en condiciones clínicas donde su beneficio ha sido probado, miedo excesivo al sangrado, baja familiaridad con el uso de ACO)(40,41). Esto es particularmente cierto cuando consideramos los resultados de algunos estudios observacionales recientes que demuestran que el uso de ACO es mucho más frecuente entre los cardiólogos que entre internistas o MG, y entre pacientes tratados en el hospital que en aquellos tratados en la comunidad(4,12,49,50). En el complejo proceso del manejo de la FA esto constituye una debilidad significativa que requiere de mayores esfuerzos en la implementación de las recomendaciones de las guías de práctica clínica. En este sentido, la disponibilidad de los NOAC (dabigatrán, apixabán, rivaroxabán) que muestran igual eficacia y perfil más seguro en comparación a la warfarina puede contribuir a mejorar la calidad de la atención y aumentar la actitud del médico en el uso de ACO(51-56).
Terapia antiarrítmica. Igual que en la anticoagulación, en la terapia antiarrítmica el manejo de los pacientes con FA varía considerablemente dependiendo del entorno clínico donde es tratado y las características del médico tratante(42,56,57). En la comunidad la estrategia más empleada es la de control de frecuencia, buscada en el 55%-70% de los casos. Más en detalle, el uso de la estrategia control de frecuencia y control de ritmo varía de acuerdo a la especialidad del médico tratante. Entre los cardiólogos, la estrategia adoptada más frecuentemente es la de control de ritmo, ya sea en guardias de emergencia (estudio ATA-AF: cardiólogos 40% versus internistas 13%) como en pacientes fuera del hospital (estudio AFFECTS: 64% de los pacientes). Contrariamente, la estrategia de control de frecuencia es la preferida entre los internistas (estudio ATA-AF, guardias de emergencia: internistas 60% versus cardiólogos 43%)(4,10,13,42,56,57). Las variables clínicas que más frecuentemente contribuyen a la estrategia de control de ritmo son las siguientes: las características del médico tratante (cardiólogos versus internistas), pacientes dados de alta de salas de hospitales y pacientes jóvenes. Contrariamente a lo que las guías recomiendan, los síntomas vinculados a la FA raramente representan una condición que induce a adoptar la estrategia de control de ritmo(8,42,57).
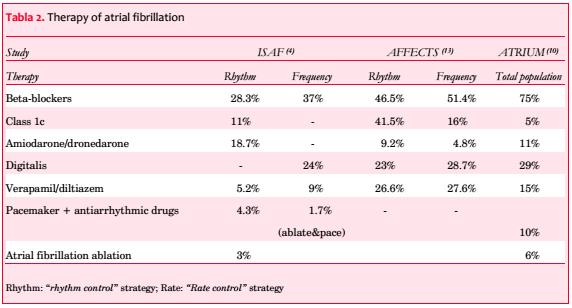
Cuando se considera el tratamiento antiarrítmico específico, los hallazgos encontrados en la práctica clínica muestran algunas importantes insuficiencias en el uso de estos fármacos. También en este sentido así como con la terapia anticoagulante, las razones de este comportamiento médico son similares: las características del médico tratante (cardiólogos versus internistas), creencias erróneas entre los médicos acerca de la oportunidad de seguir una estrategia específica, la actitud del médico tratante frente al uso de diferentes fármacos. Los intentos de restaurar el ritmo sinusal son más buscados por los cardiólogos, y la cardioversión farmacológica es el procedimiento más utilizado tanto por cardiólogos como por internistas(8,9,44,56,57). En pacientes asignados a la estrategia de control de ritmo las drogas más usadas son betabloqueantes (28%-75%), seguidas por amiodarona (9%-18%), agentes antiarrítmicos clase 1C (5%- 45%) y calcio antagonistas no dihidropiridínicos (5%-26%). El marcapasos, como terapia adicional a la terapia farmacológica, es usado en el 4%-10% de los casos, y la ablación transcatéter del substrato arritmogénico en 3%-6%. Los fármacos más usados en pacientes asignados a la estrategia de control de frecuencia son betabloqueantes (37%-75%), seguidos de digitálicos (24%-29%) y calcio antagonistas no dihidropiridínicos (9%-27%)(4,10,13,42,57). En particular, la amiodarona es más frecuentemente indicada en Italia que en Alemania y en Estados Unidos, mientras que los betabloqueantes son mayormente usados en Estados Unidos. La ablación transcatéter es realizada más frecuentemente en Alemania que en Italia(8,13,57) (tabla 2).
Recursos empleados en el manejo de pacientes con fibrilación auricular
La FA es una enfermedad de larga duración (en aproximadamente la mitad de los casos su presencia excede los cinco años) asociada a menudo con resultados clínicos complicados y con una carga de síntomas incapacitantes. Esto confirma y respalda lo considerado previamente respecto a la necesidad de un importante compromiso tanto de recursos humanos como económicos para afrontar sus múltiples manifestaciones clínicas y consecuencias. Desafortunadamente, es difícil calcular el costo que conlleva el manejo de la FA debido a que la información disponible acerca de los montos de las consultas clínicas, los tests diagnósticos y los procedimientos terapéuticos es escasa y generalmente relacionada a cortos períodos de tiempo. Para evaluar la cantidad real de los recursos utilizados durante el tiempo se llevaron a cabo cuatro grandes registros en Europa(4,9,10,59). En Italia, en los cinco años precedentes al screening del estudio ISAF, cerca del 40% de los pacientes asignados a la estrategia de control de ritmo, y el 47% de aquellos asignados a la estrategia de control de frecuencia, fueron hospitalizados por causas relacionadas a la FA. De estos pacientes, aproximadamente la mitad fueron hospitalizados al menos una vez, y 10% más de tres veces. Frecuencias similares fueron encontradas en Alemania (hasta tres hospitalizaciones en 37% de los casos, más de tres en 7%). Adicionalmente, tanto en Italia como en Alemania en el año previo al screening, el 46%-56% de los pacientes con FA recibió al menos una cardioversión para restaurar el ritmo sinusal (eléctrica o farmacológica) y 10% más de tres intentos(9,10,59). En Italia, en los cinco años previos al screening del estudio ISAF: 1) un electrocardiograma (ECG) Holter de 24 horas fue realizado al menos una vez en la mitad de los pacientes con FA y más de tres veces en 11%; 2) una ergometría una vez en un cuarto y más de tres veces en 4%; 3) un ecocardiograma una vez en tres cuartos y más de tres veces en 18%, y 4) aproximadamente el 4% de los pacientes se sometió a un estudio electrofisiológico invasivo(59). En Italia y en Alemania, respectivamente, 3% y 6% de los pacientes son sometidos a ablación transcatéter del substrato arritmogénico, mientras que otro 6% a 10% recibe o ha recibido un marcapasos o un desfibrilador(4,10). Desafortunadamente estos registros no brindan información acerca de los recursos empleados en el manejo de las consecuencias neurológicas y sociales de la FA. La única consideración que puede extraerse de estos resultados es que probablemente las evaluaciones clínicas no invasivas de estos pacientes complejos es todavía muy pobre.
Un reporte reciente del costo anual estimado del manejo por paciente ha mostrado diferencias significativas entre Estados Unidos y Europa Occidental. Los costos directos por paciente/por año van de U$S 10.100 a 14.200 en Estados Unidos y de € 450 a 3.000 en Europa Occidental, con gastos que varían significativamente desde un mínimo de € 1.507 en Grecia a un máximo de € 3.225 en Italia. La inclusión de costos indirectos incrementa los gastos totales un 20%. El análisis de costos del Servicio Nacional de Salud ha sido evaluado en el Reino Unido en 2004; de este estudio se desprende que el gasto anual total para el cuidado de pacientes con FA fue aproximadamente de € 655 millones, el equivalente al 0,97% del gasto del Servicio Nacional de Salud. El costo se incrementa significativamente con la edad, el número de recurrencias, entre las mujeres, y entre los pacientes asignados a la estrategia de control de ritmo o que presentan múltiples comorbilidades. Las hospitalizaciones representan el mayor costo con un 44%-87% del total del gasto(60,61).
El presente análisis nos permite concluir lo siguiente: 1) en todo el mundo la prevalencia de la FA está aumentando con el tiempo y muy probablemente en la población general de los países occidentales alcance una tasa de 2,5%-2,6% en los próximos 15 años; por lo tanto, para los sistemas nacionales de salud es necesario planificar prontamente las intervenciones más apropiadas para asignar adecuadamente los recursos humanos y económicos; 2) el manejo de la FA aún presenta debilidades en cuanto a la aproximación diagnóstica (detección más cuidadosa de los pacientes con FA, pobre evaluación no invasiva) y el enfoque terapéutico (subutilización de ACO, elección inadecuada de la mejor estrategia antiarrítmica, uso inadecuado de fármacos antiarrítmicos); 3) es deseable una mayor inversión en programas educativos para mejorar las condiciones de atención de la FA.
Bibliografía
1. Camm AJ, Kirchhof P, Lip G, Schotten U, Savelieva I, Ernst S, et al. Guidelines for the management of atrial fibrillation. The Task Force for the management of atrial fibrillation of the European Society of Cardiology (ESC). Eur Heart J 2010; 31:2369-429. Erratum in: Eur Heart J 2011; 32(9): 1172. doi: 10.1093/eurheartj/ehq278.
2. Cowan C, Healicon R, Robson I, Long WR, Barrett J, Fay M, et al. The use of anticoagulants in the management of atrial fibrillation among general practices in
3. Stefansdottir H, Appelund T, Gudnason V, Adnar DO. Trends in the incidence and prevalence of atrial fibrillation in
4. Zoni Berisso M, Filippi A, Landolina M, Brignoli O, D’Ambrosio G, Maglia G, et al. Frequency, Patients characteristics, treatment strategies and resources usage of atrial fibrillation (from the Italian Survey of Atrial Fibrillation Management [ISAF] Study). Am J Cardiol 2013;111(5):705-11
5. Wilke T, Groth A, Mueller S, Pfannkuche M, Verheyen F, Linder R, et al. Incidence and prevalence of atrial fibrillation: an analysis based on 8.3 million patients. Europace 2013;15(4):486-93. doi: 10.1093/europace/eus333.
6. Friberg L, Bergfeldt L. Atrial fibrillation prevalence revisited. J Intern Med 2013;274(5):461-8
7. Zoni-Berisso M, Lercari F, Carazza T, Domenicucci S. Epidemiology of atrial fibrillation: European perspective. Clin Epidemiol 2014;6:213-20. doi: 10.2147/CLEP.S47385. eCollection 2014.
8. Nabauer M, Gerth A, Limbourg T, Schneider S, Oeff M, Kirchhof P, et al. The Registry of the German Competence NETwork on Atrial Fibrillation: patient characteristics and initial management. Europace 2009;11(4):423-34. doi: 10.1093/europace/eun369.
9. Nieuwlaat R, Capucci A, Camm J, Olsson SB, Andresen D, Davies DW, et al. Atrial fibrillation management: a prospective survey in ESC Member Countries. The Euro Heart Survey on Atrial Fibrillation. Eur Heart J 2005;26(22):2422-34
10. Meinertz T, Kirch W, Rosin L, Pittrow D, Willich SN, Kirchof P, et al. Management of atrial fibrillation by primary care physicians in
11. Levy S, Maarek M, Coumel P, Guize L, Lekieffre J, Medvedowsky JL, et al. Characterization of different subsets of atrial fibrillation in general practice in
12. Di Pasquale G, Mathieu G, Maggioni AP, Fabbfri G, Lucci D, Vescovo G, et al. Current presentation and management of 7148 patients with atrial fibrillation in cardiology and internal medicine hospital centers: thae ATA-AF Study. Intern J Cardiol 2013;167(6):2895-903. doi: 10.1016/j.ijcard.2012.07. 019
13. Reiffel JA, Kowey PR, Myerburg R, Naccarelli GV, Packer DL, Pratt CM, et al. Practice patterns among United States cardiologists for managing adults with atrial fibrillation (from the AFFECTS Registry). Am J Cardiol 2010;105(8):1122-9
14. Murphy NF, Simpson CR, Jhund PS, Stewart S, Kirkpatrick M, Chalmers J, et al. A national survey of the prevalence, incidence, primary care burden and treatment of atrial fibrillation in
14a. Piccini JP, Hammil BG, Sinner MF, Jensen PN, Hernández AF, Heckbert SR, et al. Incidence and prevalence of atrial fibrillation and associated mortality among Medicare beneficiaries: 1993-2007. Circ Cadiovasc Qual Outcomes 2012;5(1):85-93. doi: 10.1161/CIRCOUTCOMES.111.962688.
15. Chiang CE, Naditch-Brulé L, Murin J, Goethals M, Inoue H, O’Neill J, et al. Distribution and risk profile of paroxysmal, persistent, and permanent atrial fibrillation in routine clinical practice. Insight from the real-life global survey evaluating patients with atrial fibrillation international registry. Circ Arrhythm Electrophysiol 2012;5(4):632-9
16. McManus DD, Rienstra M, Benjamin EJ. An update on the prognosis of patients with atrial fibrillation. Circulation 2012;126(10):e143-e146. doi: 10.1161/CIRCULATIONAHA.112.129759.
17. Santini M, De Ferrari GM, Pandozi C, Alboni P, Capucci A, Disertori M, et al for the FIRE Investigators. Atrial fibrillation requiring urgent medical care. Approach and outcome in the various departments of admission. Data from the atrial Fibrillation/flutter Italian Registry (FIRE). Ital Heart J 2004;5(3):205-11
18. Ruskin JN, Singh JP. Atrial fibrillation endpoints: hospitalizations. Heart Rhythm 2004;1:831-5
19. Fabbri GMT, Baldasseroni S, Panuccio D, Zoni Berisso M. Differences in clinical profile and management of patients with atrial fibrillation between Cardiology and Internal Medicine Departments: the ATA-AF Survey [Abstract]. Europace 2011;13 Suppl 3: NP.Doi:10.1093/europace/eur229
20. Nieuwlaat R, Prins MH, Le Heuzey JY, Vardas PE, Aliot E, Santini M, et al. Prognosis, disease progression, and treatment of atrial fibrillation patients during 1 year: follow up of the Euro Heart Survey on Atrial Fibrillation. Eur Heart J 2008; 29(9):1181-9. doi: 10.1093/eurheartj/ehn139.
21. De Sisti A, Leclercq JF, Halimi F, Fiorello P, Bertrand C, Attuel P. Evaluation of time course predicting factors of progression of paroxysmal or persistent atrial fibrillation to permanent atrial fibrillation. Pacing Clin Electrophysiol 2014;37(3): 345-55. doi: 10.1111/pace.12264.
22. Kerr CR, Humphries KH, Talajic M, Klein GJ, Connolly SJ, Green M, et al. Progression to chronic atrial fibrillation after the initial diagnosis of paroxysmal atrial fibrillation: results from the Canadian Registry of Atrial Fibrillation. Am Heart J 2005;149(3):489-96
23. Jahangir A, Lee V, Friedman PA, Trusty JM, Hodge DO, Kopecky SL, et al. Long-term progression and outcomes with aging in patients with lone atrial fibrillation: a 30-year follow up study. Circulation 2007;115(24):3050-56
24. De Voos CB, Pisters R, Nieuwlaat R, Prins MH, Tieleman RG, Coelen RJ, et al. Progression from paroxysmal to persistent atrial fibrillation. Clinical correlates and prognosis. J Am Coll Cardiol 2010;55(8):725-31. doi: 10.1016/j.jacc.2009.11.040.
25. American Heart Association. 1999 Heart and Stroke Statistical Update.
26. Wolf PA, Abbott RD, Kannel WB. Atrial fibrillation as an independent risk factor for stroke: the
27. Friberg L, Hammar N, Rosenqvist M. Stroke in paroxysmal atrial fibrillation: report from the Stockolm Cohort of Atrial Fibrillation. Eur Heart J 2010;31(8):967-72. doi: 10.1093/eurheartj/ehn599.
28. Shroff GR, Solid CA, Herzog CA. Temporal trends in ischemic stroke and anticoagulation therapy among Medicare patients with atrial fibrillation: a 15-year perspective (1992-2007). JAMA Intern Med 2013;173(2):159-60. doi: 10.1001/jamainternmed.2013.1579.
29. Friberg L, Rosenqvist M, Lip GYH. Net clinical benefit of warfarin use in patients with atrial fibrillation: a report of the Swedish atrial fibrillation cohort study. Circulation 2012;125(19):2298-307. doi: 10.1161/CIRCULATIONAHA.111.055079.
30. Ott AO, Breteler MMB, de Bruyne MC, van Harskamp F, Grobbee DE, Hoffman A. Atrial fibrillation and dementia in a population-based study. The
31. Cha MJ, Park H, Lee MH, Cho Y, Choi EK, Oh S. Prevalence and risk factors for silent ischemic stroke in patients with atrial fibrillation as determined by brain magnetic resonance imaging. Am J Cardiol. 2014;113(4):655-61. doi: 10.1016/j.amjcard.2013.11. 011
32. Anter E, Jessup M, Callans DJ. Atrial fibrillation and heart failure: treatment considerations for a dual epidemic. Circulation 2009;119(18):2516-25. doi: 10.1161/CIRCULATIONAHA.108.821306.
33. Wang TJ, Larson MG, Levy D, Vasan RS, Leip EP, Wolf PA, et al. Temporal relations of atrial fibrillation and congestive heart failure and their joint influence on mortality: the
34. Mountantonakis SE, Grau-Sepulveda MV, Bhatt DL, Hernandez AF, Peterson ED, Fonarow GC. Presence of atrial fibrillation is independently associated with adverse outcomes in patients hospitalized with heart failure: an analysis of get with the guidelines – Heart Failure. Circ Heart Fail 2012;5(2):191-201
35. Chamberlain AM, Redfield MM, Alonso A, Weston SA, Roger VL. Atrial fibrillation and mortality in heart failure: a community study. Circ Heart Fail 2011;4(6):740-6
36. Andersson T, Magnuson A, Bryngelson IL, Frøbert O, Henriksson KM, Edvardsson N, et al. All cause mortality in 272186 patients hospitalized with incident atrial fibrillation 1995-2008: a Swedish nationwide long-term case-control study. Eur Heart J 2013;34(14):1061-7
37. Conen D, Chae CU, Glynn RJ, Tedrow UB, Everett BM, Buring JE, et al. Risk of death and cardiovascular events in initially healthy women with new-onset atrial fibrillation. JAMA 2011;305(20): 2080-7. doi: 10.1001/jama.2011.659.
38. Benerjee A, Taillandier S, Olesen JB, Lane DA, Lallemand B, Lip GY, et al. Pattern of atrial fibrillation and risk of outcomes: the Loire Valley Atrial Fibrillation Project. Int J Cardiol 2013;167(6): 2682-7. doi: 10.1016/j.ijcard.2012.06.118.
39. Ionescu-Ittu R, Abrahamowicz M, Jackevicius CA, Essebag V, Eisenberg MJ, Wynant W, et al. Comparative effectiveness of rhythm control vs rate control drug treatment effect on mortality in patients with atrial fibrillation. Arch Intern Med 2012;172(13):997-1004
40. Bungardt TJ, Ghali WA, Teo KK, McAlister FA, Tsuyuki RT. Why do patients with atrial fibrillation not receive warfarin? Arch Intern Med 2000; 160(1):41-6
41. McCabe JM, Johnson CJ, Marcus MM. Internal Medicine physicians’ perceptions regarding rate versus rhythm control for atrial fibrillation. Am J Cardiol 2009;103(4):535-39. doi: 10.1016/j.amjcard. 2008.10.017.
42. LaPointe NM, Sun JL, Kaplan S, d’Almada P, Al-Khatib SM. Rhythm versus rate control in the contemporary management of atrial fibrillation in-hospital. Am J Cardiol 2008;101(8):1134-41. doi: 10.1016/j.amjcard.2007.11.067.
43. Camm AJ, Breithardt G, Crijns H, Dorian P, Kowey P, Le Heuzey JY, et al. Real-life observations of clinical outcomes with rhythm and rate control therapies for atrial fibrillation: RECORDAF (Registry on Cardiac Rhythm Disorders Assessing the Control of Atrial Fibrillation. J Am Coll Cardiol 2011;58(5):493-50. doi: 10.1016/j.jacc.2011.03.034.
44. Filippi A, Zoni Berisso M, Ermini G, Landolina M, Brignoli O, D’Ambrosio G, et al. Stroke prophylaxis in high-risk patients with atrial Fibrillation: rhythm vs rate control strategy. Eur J Intern Med 2013;24(4):314-7. doi: 10.1016/j.ejim.2013. 02.002.
45. Cowan C, Healicon R, Robson I, Long WR, Barrett J, Fay M, et al. The use of anticoagulants in the management of atrial fibrillation among general practices in
46. Mazzaglia G, Filippi A, Alacqua M, Cowell W, Shakespeare A, Mantovani LG, et al. A national survey of the management of atrial fibrillation with antithrombotic drugs in Italian primary care. Thromb Haemost 2010;103(5):968-75. doi: 10.1160/TH09-08-0525.
47. De Wilde S, Carey JM, Emmas C, Richards N, Cook DG. Trends in the prevalence of diagnosed atrial fibrillation, its treatment with anticoagulation and predictors of such treatment in
48. Inoue H, Nozawa T, Okumura K, Iwasa A, Lee JD, Shimizu A, et al. Attitudes of Japanese cardiologists towards anticoagulation for nonvalvular atrial fibrillation and reasons for its underuse. Circ J 2004;68(5):417-21
49. Chan PS, Maddox TM, Tang F, Spinler S, Spertus JA. Practice-level variation in Warfarin use among outpatients with atrial fibrillation (from the NCDR PINNACLE Programme). Am J Cardiol 2011;108(8):1136-40
50. Dinh T, Nieuwlaat R, Tieleman RG, Büller HR, van Charante NA, Prins MH, et al. Antithrombotic drug prescription in atrial fibrillation and its rationale among general practitioners, internists and cardiologists in The Netherlands – The EXAMINE- AF study. A questionnaire survey. Int J Clin Pract 2007;61(1):24-31
51. Giugliano R, Ruff CT, Braunwald E, Murphy SA, Wiviott SD, Halperin JL, et al. Edoxaban vs Warfarin in patients with atrial fibrillation. N Engl J Med 2013;369(22):2093-104. doi: 10.1056/NEJMoa 1310907.
52. Connolly S, Ezekowitz MD, Yusuf S, Eikelboom J, Oldgren J, Parekh A, et al. Dabigatran vs warfarin in atrial fibrillation. N Engl J Med 2009; 361(12):1139-51. doi: 10.1056/NEJMoa0905561.
53. Patel MR, Mahafrey KW, Garg J, Pan G, Singer DE, Hacke Wet, et al. Rivaroxaban vs Warfarin in nonvalular atrial fibrillation. N Engl J Med 2011;365(10):883-91. doi: 10.1056/NEJMoa1009638.
54. Granger CB, Alexander JH, McMurray JJ, Lopes RD, Hylek EM, Hanna M, et al. Apixaban vs Warfarin in patients with atrial fibrillation. N Engl J Med 2011;365(11):981-89. doi: 10.1056/NEJMoa1 107039.
55. Conolly SJ, Wallentin L, Ezekowitz MD, Eikelboom J, Oldgren J, Reilly PA, et al. The long-term multicenter observational study of Dabigatran treatment in patients with atrial fibrillation (RELY-ABLE) Study. Circulation 2013;128(3): 237-43. doi: 10.1161/CIRCULATIONAHA.112.001 139.
56. Fosbol EL, Holmes DN, Piccini P, Thomas L, Reiffel JA, Mills RM, et al on behalf of ORBIT-AF Investigators. Provider specialty and atrial fibrillation treatment strategies in
57. Zoni Berisso M, Fabbri G, Gonzini L, Caruso D, Fontanella A, Pellegrini F, et al. Antiarrhythmic strategies in patients with atrial fibrillation managed by cardiologists and internists: Antithrombotic Agents in Atrial Fibrillation (ATA-AF Survey) J Cardiovasc Med 2014;15:626-35
58. Dagres N, Lewalter T, Lip GY, Pison L, Proclemer A, Blomstrom-Lundqvist C. Current practice of antiarrhythmic drug therapy for prevention of atrial fibrillation in Europe: the Europena Heart Rhythm Association survey. Europace 2013; 15(4):478-81. doi: 10.1093/europace/eut063.
59. Zoni Berisso M, Caruso D. La fibrillazione atriale nel mondo reale. G Ital Cardiol 2012;13(10 Suppl 2):S5-9. DOI 10.1714/1167.12912
60. Wolowacz SE, Samuel M, Brennan VK, Jasso-Mosqueda JC, Van Gelder IC. The cost of ilness of atrial fibrillation: a systematic review of the recent literature. Europace 2011;13(10):1375-85. doi: 10.1093/europace/eur194.
61. Stewart S,