Servicios Personalizados
Revista
Articulo
Links relacionados
Compartir
Revista Uruguaya de Cardiología
versión impresa ISSN 0797-0048versión On-line ISSN 1688-0420
Rev.Urug.Cardiol. vol.30 no.3 Montevideo dic. 2015
Artículo de revisión
Insuficiencia tricuspídea: nuevas evidencias que revalorizan una valvulopatía olvidada
Dras. María del Pilar Aguilar1, Florencia Cristar2
1. Editora Asociada, Revista Uruguaya de Cardiología.
2. Editoria Adjunta, Revista Uruguaya de Cardiología.
Correo electrónico: pilaraguilar22@gmail.com
Recibido octubre 11, 2015; aceptado octubre 21, 2015.
Resumen
La insuficiencia tricuspídea (IT) es la afección más frecuente de la válvula tricúspide, siendo en su mayoría secundaria a afecciones que determinan sobrecarga del ventrículo derecho y menos frecuentemente primaria, adquirida o congénita. En su forma leve se presenta con mucha frecuencia en sujetos sanos, siendo su evolución benigna. Existen formas moderadas y severas que, cualquiera sea su etiología, pueden constituirse en un problema de difícil resolución para el médico clínico. La ecocardiografía es la base de su diagnóstico y permite cuantificarla.
El tratamiento médico es sintomático y fisiopatológico. En los últimos años se ha establecido la importancia de considerar la cirugía cuando se intervienen las válvulas izquierdas. Los resultados son favorables a la reparación en comparación con la sustitución valvular. Sin embargo, cuando existe una deformación anatómica primaria se opta por la sustitución con bioprótesis o con válvula mecánica.
El ventrículo derecho puede llegar al daño miocárdico irreversible por sobrecarga crónica. La IT aumenta la mortalidad en forma significativa.
Palabras clave:
INSUFICIENCIA DE LA VÁLVULA TRICÚSPIDE
ENFERMEDADES DE LAS VÁLVULAS CARDÍACAS
REVISIÓN
Summary
Tricuspid regurgitation is the most common pathology of the tricuspid valve. In the majority of cases it is secondary to diseases producing right ventricular overload. Less frequently it is primary, acquired or congenital. A mild tricuspid regurgitation is frequent in healthy people and has a benign course. There are moderate and severe forms, that regardless the etiology may constitute a clinical challenge for physicians. Diagnostic is based on echocardiography that also allows its quantification.
Medical treatment is symptomatic and pathophysiologic. In the last years the importance of considering surgery while operating left valves was established. The results are auspicious to repair instead of replacement. Nevertheless, replacement with a bio prosthesis or a mechanical valve may be required if native tricuspid valve has organic damage. Chronic overload may damage the right ventricle in an irreversible way. Tricuspid regurgitation increases mortality significantly.
Key words:
TRICUSPID VALVE INSUFFICIENCY
HEART VALVE DISEASES
REVIEW
Introducción
La insuficiencia tricuspídea (IT) es una patología relativamente frecuente, habitualmente asintomática, que puede pasar desapercibida en el examen físico y surgir como hallazgo ecocardiográfico. En contraposición existen situaciones clínicas en que esta enfermedad constituye la etiología principal de los síntomas y de las alteraciones hemodinámicas.
En los últimos diez años ha surgido evidencia de que la IT posee identidad propia e incrementa la morbimortalidad en forma significativa e independiente(1,2).
Ello ha motivado a realizar la presente revisión analizando la presentación clínica, estudios diagnósticos y parámetros a considerar para decidir la oportunidad quirúrgica de esta entidad frecuentemente subestimada.
Finalmente se presentará un breve cuestionario de autoevaluación.
¿Cuándo sospechar insuficiencia tricuspídea?
El paciente con IT, aun significativa, puede presentarse asintomático ya que existe un largo período silencioso en la evolución de la enfermedad(3,4).
Se han descrito síntomas y signos específicos de IT pura, como fatiga por disminución del gasto cardíaco, dolor en hipocondrio derecho por congestión hepática, dispepsia por congestión gastrointestinal, edema de miembros inferiores (MMII) y ascitis, a medida que progresa la insuficiencia valvular y se desarrolla disfunción ventricular derecha(4). Es característica la hepatomegalia pulsátil en sístole que puede acompañarse de esplenomegalia.
En la evaluación de la presión venosa yugular se observa una onda sistólica prominente (onda c-v), que puede considerarse erróneamente como un signo de sobrecarga de volumen. Las venas yugulares pueden ser tan pulsátiles que llegan a confundirse con el pulso arterial carotídeo y aumentan su ingurgitación en inspiración (signo de Kussmaul) por aumento del retorno venoso(5).
El soplo es holosistólico, se ausculta mejor en el borde esternal inferior izquierdo, aumenta con la inspiración (signo de Carvallo), lo que lo diferencia del de origen mitral, y puede estar ausente en la IT severa, debido a la rápida igualación de presiones entre el ventrículo derecho (VD) y la aurícula derecha (AD). Por ello, la auscultación no constituye un método confiable para evaluar la severidad de la regurgitación(4).
Cuando la etiología es el prolapso valvular, puede auscultarse un “click” sistólico(4).
En los pacientes con IT grave a menudo hay signos de pérdida de peso y caquexia, cianosis e ictericia(6). Si existe disfunción del ventrículo izquierdo (VI), la signología predominante será de insuficiencia cardíaca izquierda(5). Cuando es secundaria a una valvulopatía mitral, generalmente predomina la semiología de esta última y si se asocia o es debida a hipertensión pulmonar (HP) se ausculta el segundo ruido aumentado en foco pulmonar. La presencia de un tercer ruido sugiere dilatación severa del VD y la de un cuarto ruido hipertrofia significativa(5).
Es frecuente la presencia de fibrilación auricular(6).
Se destaca la vigencia e importancia del interrogatorio y del examen físico completo.
¿Cómo se explica el cuadro clínico?
La presentación clínica varía de acuerdo a la magnitud de la regurgitación tricuspídea.
La IT leve no debe considerarse patológica, puede encontrarse hasta en un 80% de sujetos sanos y es independiente de la edad(7). La IT de grado severo predomina en mujeres, aumenta su prevalencia con la edad y ha sido hallada entre el 6% de las mujeres y 2% de los hombres entre 70 y 83 años en el estudio del corazón de Framingham(8).
Las manifestaciones clínicas también serán diferentes según la etiología de la IT(4). Cuando existe enfermedad valvular orgánica, ya sea congénita o adquirida, lo que ocurre en el 20% de los casos, la IT se considera primaria(5) y su cuadro clínico está determinado por la enfermedad de base (tabla 1).
Por su parte, la enfermedad reumática, cuya epidemiología se ha modificado, disminuyendo en los países desarrollados, no así en los de menores ingresos, es otra causa de IT que siempre se acompaña de afectación mitral(3). Se estima que la IT está presente en un 10% de los pacientes con enfermedad valvular reumática(11).
La enfermedad carcinoide, producida por tumores neurosecretores que se localizan preferentemente en el tracto gastrointestinal, puede presentarse con compromiso cardíaco caracterizándose por depósitos de tejido fibroso en forma de placas que comprometen más frecuentemente el endocardio y las válvulas derechas(12). En una serie de pacientes con esta enfermedad publicada por Pellikka y colaboradores, se describe IT moderada o severa en un 90% de los casos(13). Acompañan al cuadro cardiovascular, rubefacción, diarrea y dolor abdominal(4).
Por su parte, la enfermedad mixomatosa que conduce al prolapso de las valvas también puede ocasionar regurgitación tricuspídea, aunque casi siempre no significativa, pudiendo hallarse otros elementos clínicos de mesenquimopatía. En contraste con la alta prevalencia de insuficiencia mitral (IM) por prolapso, el compromiso tricuspídeo aislado es raro. Alrededor de un 20% de pacientes con prolapso mitral asocian prolapso tricuspídeo(3).
Se han descrito otras causas menos frecuentes de IT primaria adquirida como tumores, lesiones por biopsia o radioterapia y toxicidad por fenfluramina asociada a fentermina usados como anorexígenos hace varios años(14), por lo que resulta muy importante interrogar minuciosamente los antecedentes personales.
Cuando no existe enfermedad valvular orgánica, la IT se considera funcional o secundaria y es la más frecuente: 80% de los casos. Se debe a dilatación del anillo valvular con deformación del complejo válvulo-ventricular por sobrecarga de volumen y/o de presión en el VD(15) (tabla 1).
La sobrecarga de volumen puede ser por disfunción del VD o por defectos del septum interauricular, mientras que la HP puede ser secundaria a insuficiencia ventricular izquierda, estenosis mitral o IM, síndrome de Eisenmenger, estenosis valvular pulmonar o de la arteria pulmonar, cor pulmonale, tromboembolismo pulmonar e hipertiroidismo(5). Menos frecuentemente la HP es de causa desconocida, primaria o idiopática(3,16). En general, una presión sistólica del VD mayor de 55 mmHg causará IT funcional(6).
Si bien la HP constituye un factor etiológico de la IT funcional, 46% de los pacientes con HP severa presentan IT de grado leve(17). Mutlak y colaboradores destacan la importancia de otros factores como edad avanzada, sexo femenino y fibrilación auricular que junto a la HP contribuyen a agravar la IT(18).
La IT funcional también puede ser consecuencia del implante de dispositivos que se posicionan en el VD. El pasaje de electrodos junto a las valvas puede restringir su motilidad, siendo la más afectada la valva septal. Por esto es deseable que estén junto a las comisuras o en el centro del orificio valvular(19). La IT funcional puede transformarse en orgánica si se produce lesión de la válvula por traumatismo de los electrodos.
Recientemente fueron publicados los resultados de un trabajo realizado en la Cleveland Clinic en el que se efectuaron 3.566 ecocardiogramas posimplante de marcapasos y desfibriladores. Los autores concluyeron que la prevalencia de IT moderada y severa aumenta en forma significativa tanto inicialmente como a largo plazo luego del implante; no se evidenció relación con el tipo de dispositivo ni con el número de electrodos utilizados. La IT posimplante se asoció a un aumento de mortalidad(20). Se estima una prevalencia variable de este fenómeno de 7% a 39% según el grupo implantador(19). Otros investigadores encontraron mayor grado de severidad de IT luego del implante de cardiodesfibriladores que de marcapasos(21).
La fibrilación auricular crónica puede provocar IT funcional significativa. Ante la permanencia de esta arritmia el anillo tricuspídeo se dilata significativamente más que el mitral, postulándose que esto sea consecuencia de una menor resistencia de su esqueleto fibroso(22,23). La remodelación auricular es un elemento determinante de esta dilatación(24).
Como se refirió anteriormente, los pacientes pueden evolucionar asintomáticos por un período prolongado, este fenómeno podría explicarse porque el VD “tolera” durante mucho tiempo la sobrecarga de volumen debido a características propias(3,25). Si bien el VD bombea el mismo volumen que el VI, realiza solo el 25% del trabajo de éste debido a la baja resistencia del árbol vascular pulmonar y posee mayor distensibilidad. También es diferente su perfil temporal de llenado, que es más prolongado, comienza antes y termina después(25).
Con respecto a la circulación coronaria, la arteria coronaria derecha irriga la mayor parte del VD y en ausencia de hipertrofia o de HP, recibe flujo tanto en sístole como en diástole. Por esta razón y por su bajo consumo de oxígeno, el VD es más resistente a la isquemia(26).
Todo lo anterior se traduce en una mejor adaptación a la sobrecarga de volumen(26-28). Aun así, el VD puede llegar a la disfunción irreversible al igual que el izquierdo.
Cabe recordar que ambos ventrículos poseen interdependencia, no trabajan “aislados”, y que la forma, el tamaño y la complacencia de uno pueden verse afectados por los del otro. Esta interdependencia juega un rol fundamental en la disfunción de ambos ventrículos(26).
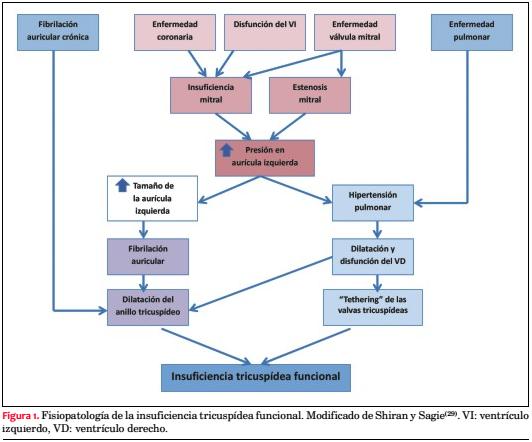
En la IT secundaria a enfermedad cardíaca izquierda, la fisiopatología es compleja ya que intervienen diversos factores (figura 1).
La enfermedad mitral, ya sea estenosis o insuficiencia, aumenta progresivamente la presión en la aurícula izquierda y puede conducir a HP secundaria, que en la evolución produce dilatación del VD, con la consecuente dilatación del anillo tricuspídeo. A su vez, la IT generada aumenta la dilatación del VD y su disfunción, pudiendo llegar a la compresión del VI con restricción de su llenado, aumento de la presión diastólica y en la arteria pulmonar, fenómeno descrito por Antunes y Barlow, lo que agrava aún más la IT(29,30).
¿Cuáles son las técnicas diagnósticas más importantes?
El electrocardiograma no tiene signos específicos de IT, aunque pueden presentarse algunos elementos que se asocian a patología del corazón derecho como hipertrofia ventricular derecha, eje eléctrico desviado a derecha, y crecimiento auricular derecho con ondas P prominentes(4).
El ecocardiograma Doppler transtorácico (ETT) bidimensional es el estudio de elección para la detección y cuantificación de la valvulopatía tricuspídea. Determina la etiología y la fisiopatología subyacentes en la disfunción valvular, proporcionando una estimación semicuantitativa de la gravedad de la insuficiencia (32). Además permite detectar patologías asociadas y evaluar la repercusión anátomo-funcional de la IT sobre las cavidades cardíacas. Al igual que en otras insuficiencias valvulares la cuantificación de la severidad dependerá de la integración de múltiples parámetros, y cuanto más congruentes sean los resultados mayor será la certeza diagnóstica(32).
En primer lugar el ETT evalúa la anatomía cardíaca. El complejo valvular tricuspídeo consiste en anillo, valvas, cuerdas tendinosas y músculos papilares que se insertan en el VD. La VT consta de tres valvas, la anterior que es la más grande, la posterior y la septal, que se ubica característicamente más apical que la valva septal de la válvula mitral(33). Habitualmente esta valoración se realiza por ETT bidimensional. El ETT 3D en tiempo real, cada vez más disponible, permite la visualización del movimiento de las tres valvas en simultáneo, sus comisuras y su unión al anillo tricuspídeo(15,34,35).
El VD tiene forma de media luna, lo cual hace más compleja la cuantificación de su tamaño y función. La evaluación debe incluir información sobre las dimensiones de la AD, VD y función sistólica del VD valorada por al menos uno o la combinación de los siguientes parámetros: cambio del área fraccional, Doppler tisular derivado de la onda de velocidad sistólica del anillo tricuspídeo lateral (S ‘), excursión sistólica del plano del anillo tricuspídeo (TAPSE) y el índice de performance miocárdica del VD (36). Cuando sea posible, los parámetros adicionales tales como volumen y fracción de eyección del VD mediante eco 3D, deben complementar las mediciones básicas por eco 2D(36).
La AD es más pequeña que la izquierda y sus dimensiones varían según el sexo, siendo de mayor tamaño en los hombres. Su grado de dilatación es un indicador de la repercusión estructural de la IT. Las guías recomiendan la medición de los volúmenes indexados a la superficie corporal; el rango normal de volumen por ETT bidimensional es de 25 ± 7 ml/m2 en varones y de 21 ± 6 ml/m2 en mujeres(36). Los volúmenes de la AD se subestiman con ETT bidimensional en comparación con el ETT 3D(36).
Los hallazgos morfológicos son elementos cardinales para el diagnóstico etiológico. La ausencia de enfermedad orgánica sobre la VT nos sugiere el diagnóstico de IT funcional o secundaria. En ésta, el aumento del tethering (desplazamiento apical de las valvas tricuspídeas) puede ser evaluado mediante la medición del área de tenting sistólico (área entre el anillo y las valvas de la VT). Una diferencia del tethering > 8 mm o un área de tenting >1,0 cm2 se asocia con IT severa(37,38). También es importante medir la dimensión del anillo, su dilatación es significativa cuando el diámetro diastólico es ³ 40 mm o > 21 mm/m2(3).
En un artículo publicado recientemente por Dreyfus y colaboradores se propone un nuevo sistema de clasificación para la IT funcional con el fin de determinar más exactamente la gravedad de la enfermedad y guiar la conducta terapéutica. Esta clasificación se basa en tres parámetros: la cuantificación de la severidad de la IT, la dilatación del anillo y el modo de coaptación de las valvas (extensión del tethering)(38).
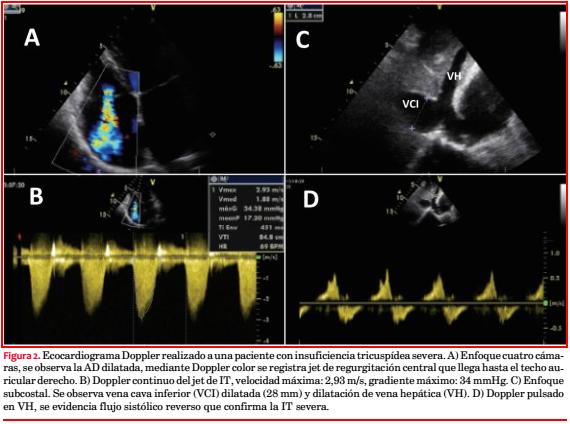
Mediante el uso de Doppler se puede lograr una estimación semicuantitativa del grado de insuficiencia. La imagen del flujo Doppler color solo se debe utilizar para el diagnóstico de IT(33) (figura 2-A). Establece las características, dirección y tamaño del jet regurgitante.
Existen parámetros como el área de superficie de isovelocidad proximal (PISA) y el ancho de la vena contracta (VC) que se registran a partir del Doppler color. Un ancho del jet de 0,7 cm identifica IT grave con una sensibilidad de 89% y una especificidad de 93%(39,40).
El radio PISA en una IT ³ 9 mm con un límite de Nyquist a 28 cm/s, el orificio regurgitante efectivo (ORE) ³ 40 mm2 o un VR ³ 45 ml indican IT severa(33). Dentro de las limitaciones de la cuantificación de IT por VC u ORE destacamos que en los cálculos se asume una forma circular del orificio regurgitante, el cual es más bien elíptico, además de la variabilidad durante el ciclo cardíaco y respiratorio. Se podría subestimar la gravedad de la IT hasta en un 30%(33). Este método también es menos preciso ante jets excéntricos(33). Actualmente se ha sugerido una pobre correlación entre el ancho de la VC medida en ETT 2D y la evaluación tridimensional del ORE. Esta inexactitud podría ser aún mayor en casos de jets excéntricos(33). Con ETT 3D, un ORE > 75 mm2 parece indicar IT severa(41).
La gravedad de la IT afectará el llenado diastólico temprano tricuspídeo (velocidad de onda E). En ausencia de estenosis tricuspídea, los valores de onda E superiores a 1,0 m/s sugieren una IT severa(33).
Es muy útil el registro de la IT con Doppler continuo como método no invasivo para estimar la presión sistólica del VD (figura 2-B). También interesa la dimensión de la vena cava inferior (figura 2-C) y la magnitud de su colapso para estimar la presión de la AD. La combinación de estos parámetros nos permite realizar una estimación de la presión sistólica de la arteria pulmonar (PSAP) y una aproximación al diagnóstico de HP. El Doppler de las venas hepáticas es relevante en la evaluación de la gravedad de la IT. La inversión del flujo sistólico hepático es específico de IT severa y representa un importante parámetro adicional para establecer su gravedad (figura 2-D)(33).
Habitualmente la IT puede evaluarse adecuadamente desde enfoques transtorácicos(32). En algunos casos puede ser útil la realización de un ecocardiograma transesofágico (ETE). Los objetivos del ETE son idénticos a los del ETT, y la utilidad del mismo surge cuando las imágenes transtorácicas son de mala calidad, para el diagnóstico de endocarditis, infección de cable de marcapasos o de catéteres venosos y visualización de ruptura traumática de la válvula(33).
Los pacientes asintomáticos con IT severa deben controlarse periódicamente igual que en la IM, para detectar el momento en que aparece la dilatación del VD(3).
¿Cuáles son las opciones terapéuticas?
En pacientes sintomáticos, con signos de insuficiencia cardíaca derecha atribuibles a IT, se debe plantear el tratamiento médico de la enfermedad de base cuando esto sea posible y simultáneamente el alivio de los síntomas.
Los diuréticos están indicados para disminuir la sobrecarga de volumen del VD y por lo tanto los edemas, la ascitis y la sintomatología secundaria a congestión venosa. Se prefieren los diuréticos de asa que pueden asociarse a antagonistas de la aldosterona especialmente cuando existe congestión hepática, ya que esta puede ser causa de hiperaldosteronismo secundario (clase IIa C)(31).
En la IT secundaria a HP pueden considerarse fármacos como el óxido nítrico o el iloprost por vía inhalatoria que al descender la presión en la arteria pulmonar disminuyen el volumen regurgitante y la poscarga del VD (clase IIb C)(31,42).
Cuando exista insuficiencia cardíaca izquierda, se empleará el tratamiento farmacológico habitual.
¿Cuándo se debe operar a un paciente con insuficiencia tricuspídea?
Desde 1967, en que varios autores defendían una conducta de no intervención sobre la IT funcional, se ha evolucionado hacia una postura más intervencionista(11,30), siendo los principios básicos del tratamiento quirúrgico:
· -Reparar la válvula antes que sustituirla.
- Efectuar la intervención antes de que comience la disfunción del VD, ya que el hacerlo tardíamente es de mal pronóstico por daño irreversible del miocardio ventricular.-Al operar las válvulas izquierdas considerar actuar sobre la tricúspide(3). Dado que en casi un 60% de los casos no se evidencia regresión de la IT luego de intervenir la válvula mitral, se recomienda tratar la lesión tricuspídea durante la operación de la mitral(4).
·
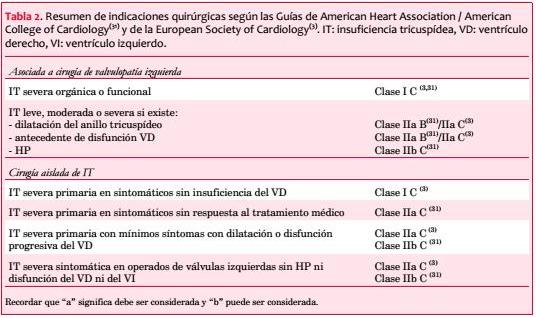
Analizando las Guías de American Heart Association / American College of Cardiology (AHA/ACC) y de la European Society of Cardiology (ESC) se observa que la mayoría de las indicaciones tienen nivel de evidencia C, o sea que provienen de consensos de expertos, pequeños estudios, registros o estudios retrospectivos, no existiendo evidencia de tipo A(3, 31) (tabla 2).
Ambas guías coinciden en que es indicación clase IC la cirugía de la IT severa, tanto orgánica como funcional, en todos aquellos pacientes que deben ser sometidos a cirugía de las válvulas izquierdas, y que se debe considerar la intervención con grados menores de severidad si existe dilatación del anillo (> 40 mm de diámetro o ³ 21 mm/m2 o > 70 mm intraoperatorio) o antecedentes de falla del VD o HP. Clases IIa B para AHA/ACC y IIa C para ESC.
La dilatación del anillo y la falla ventricular derecha son los factores de riesgo más importantes para la progresión de la IT en el posoperatorio de la válvula mitral. Otros autores consideran también a la fibrilación auricular, ya que como fue mencionado, contribuye al posterior desarrollo y agravamiento de la IT(43).
Finalmente existen dos situaciones con diferencias en las guías de ambas sociedades en que la cirugía puede ser beneficiosa:
1. Enfermos asintomáticos o mínimamente sintomáticos, en los que la IT severa, primaria, implica dilatación y disfunción del VD. Clase IIa C (ESC), clase IIb C (ACC/AHA).
2. Pacientes ya operados de las válvulas izquierdas y que en la evolución desarrollan IT severa sintomática sin HP ni disfunción sistólica del VD ni del VI significativas. Clase IIa C (ESC), clase IIb C (ACC/AHA).
¿Qué técnica ha evidenciado mejores resultados?
Se describen dos tipos de técnicas de reparación: anuloplastia de sutura y anuloplastia con anillo protésico(4).
En la literatura existe controversia sobre cuál es la mejor estrategia. Según las Guías Europeas la evidencia es favorable a la utilización de anillos o bandas de anuloplastia, ya que la IT residual es de aproximadamente 10%, mientras que con las técnicas de sutura es de 20%-35% en un seguimiento a cinco años(3). Los anillos pueden ser rígidos o flexibles, y el beneficio de unos u otros también es discutible(17), habiéndose descrito dehiscencia de la válvula con el uso de anillos rígidos(44).
Numerosos autores consideran que la anuloplastia de sutura de de Vega, descrita en 1972 por Norberto González de Vega, continúa vigente, y que sus resultados a largo plazo son satisfactorios, sobre todo si se realizan algunas modificaciones menores a la técnica original reforzando las suturas(45). Destacan que esta técnica respeta la fisiología de la válvula, mientras que el anillo protésico puede limitar considerablemente la dinámica de los diferentes componentes del aparato valvular(46).
La serie más importante publicada usando esta técnica, con resultados a largo plazo, es del Instituto del Corazón de Tokyo, con un reporte de 408 pacientes intervenidos durante 20 años: la ausencia de reintervención fue de 94% y 91% a 10 y 15 años, respectivamente, concluyendo los autores que la técnica es eficaz y confiable(45,47). En contraposición, McCarthy y colaboradores observaron que el 33% de los operados con técnica de sutura presentaba IT severa a los 8 años en comparación con ninguno de los tratados con anuloplastia con anillo(4,48). El grupo japonés de Fukunaga, que publicó sus resultados en junio de 2015, encontró una prevalencia de IT residual similar, de 9,6%, entre los operados con anillo(49).
En nuestro medio no se cuenta con registro nacional en relación con la técnica quirúrgica empleada, aunque se considera que la plastia de sutura es la más utilizada.
La IT residual guarda relación con la técnica escogida y con otros factores como la severidad de la IT y la disfunción del VD preoperatorias. Asimismo, el área de tenting > 1,63 cm2 y una distancia de tethering > 0,76 cm son buenos predictores de IT residual(3).
En cuanto a la sobrevida, Tang y colaboradores, en un seguimiento de 703 pacientes, 493 con procedimiento de de Vega y 209 con anillo protésico, reportan cifras a los 15 años de 37% y 49%, respectivamente. El análisis multivariado demostró que el uso de anillo fue predictor independiente de supervivencia a largo plazo(50).
Otro elemento a considerar es el económico, ya que los anillos protésicos aumentan el costo de la intervención, por lo que su uso es más frecuente en los países de mayores ingresos(45).
Cuando no es posible la reparación porque existe una valvulopatía orgánica, o con importante deformación, se deberá optar por la sustitución valvular(3). En un estudio retrospectivo de 416 pacientes se observó una mortalidad a los 30 días luego de reparación de la VT de 13,9%, mientras que en los que se sustituyó la válvula fue de 33%. A los diez años, la sobrevida fue significativamente mayor entre los que recibieron tratamiento conservador(51).
En relación con el tipo de prótesis, a pesar del riesgo de trombosis e infección de las prótesis mecánicas, los metaanálisis no demostraron diferencias significativas en la sobrevida de los que recibieron válvulas mecánicas versus biológicas(4,31). Se observa, sin embargo, una mayor tendencia al uso de bioprótesis, cuyos procesos degenerativos son de menor entidad por encontrarse en un circuito de bajas presiones y además porque no requieren anticoagulantes orales. Algunos autores observaron también un menor número de reintervenciones(52). Es necesario considerar la situación de cada paciente en particular para tomar la decisión.
Luego de la cirugía valvular puede requerirse el implante de un marcapasos debido a la cercanía del sistema de conducción al anillo tricuspídeo. La incidencia de esta complicación es mayor cuando se realiza sustitución versus reparación (17,2% vs 9,5%, p=0,0001)(53).
En cuanto a los tratamientos percutáneos, fue reportado recientemente en JACC el primer caso de reparación de IT severa, efectuado en una mujer con alto riesgo quirúrgico y múltiples descompensaciones, lográndose una reducción significativa del área anular y del ORE con la consiguiente mejoría clínica(54).
Por su parte, el implante valvular percutáneo demostró beneficio en pacientes jóvenes, especialmente con cardiopatías congénitas, permitiendo disminuir el número de cirugías a corazón abierto(55).
¿Cuál es la evolución?
Librada a su evolución natural la IT no es una entidad benigna.
En un trabajo publicado en JACC, se efectuó ETT a 5.223 personas que concurrieron a estudio de “rutina”, comprobándose: ausencia de IT en 11,5%, IT de grado leve en 68%, moderada en 11,8% y severa en 3,8%. La IT leve, como ya fue mencionado, constituye un hallazgo en un alto porcentaje de sujetos sanos y no afecta el pronóstico(1). Las personas fueron objeto de seguimiento y luego del primer año estaban vivos el 91,7% de los que no tenían IT, el 90,3% de los portadores de IT leve, el 78,9% de los de IT moderada y el 63,9% de los de severa; esto fue estadísticamente significativo, independientemente de la función biventricular, la PSAP, la edad, y el tamaño del VD y de la vena cava inferior. Las causas de muerte no fueron estudiadas(1).
En un grupo de 1.421 enfermos con insuficiencia cardíaca izquierda, cuya fracción de eyección del ventrículo izquierdo (FEVI) fue £ 35%, la presencia de IT moderada y severa constituyó un factor predictivo independiente de mortalidad junto con la FEVI, la enfermedad coronaria, la frecuencia cardíaca, la IM severa y el cáncer(56).
En otro estudio reciente de la Clínica Mayo se comprobó una asociación estadísticamente significativa entre el área del ORE y la sobrevida, hallándose que esta fue significativamente menor a diez años con un ORE ³ 40 mm2 contra un ORE < 40 mm2, siendo de 38 ± 7% vs 70 ± 6%, respectivamente. Esto también fue independiente de otros parámetros como tamaño del VD, fracción de eyección del VD, comorbilidades y PSAP. Los autores concluyen que el ORE es un predictor independiente de mortalidad. La sobrevida también fue significativamente menor que la de la población general y menor el tiempo libre de eventos cardiovasculares(57).

¿Por qué la insuficiencia tricúspidea aumenta la mortalidad?
La respuesta no está totalmente aclarada. Es posible que la IT severa sea un marcador sensible de falla ventricular derecha. También su presencia puede enmascarar la progresión de la disfunción del VD, como ocurre en el VI con la IM(1). La evolución también está relacionada con la enfermedad de fondo y con la conducta terapéutica por la que se haya optado.
La IT funcional puede disminuir o desaparecer al tratar la causa que la provocó o puede mantenerse y agravarse, como fue dicho, especialmente si persiste HP, FA, disfunción del VD o el grado de deformación de la válvula es irreversible(3,49).
Cuando la IT no es tratada quirúrgicamente durante la cirugía mitral, puede aumentar en la evolución posoperatoria hasta en un 37% de los portadores de enfermedad reumática y hasta en un 74% de los operados por IM isquémica(29). Esta última se debe probablemente a la remodelación ventricular que ocurre en la evolución de la cardiopatía isquémica(58). La IT se diagnostica generalmente varios años después de la cirugía, con un promedio de diez(29).
Su presencia es de mal pronóstico, siendo un predictor independiente de insuficiencia cardíaca clase III-IV y muerte por todas las causas durante un seguimiento a cinco años(59).
La reintervención sobre la VT, luego de haber operado las válvulas izquierdas, conlleva un riesgo de mortalidad elevado, 10% a 25%, principalmente cuando existe disfunción del VD y/o del VI previas(31); mientras que repararla durante la cirugía mitral no agrega riesgo significativo(3).
Agradecemos por su colaboración a los Dres. Walter Reyes, Horacio Vázquez, Jorge Estigarribia, Alvaro Báez y Agustina Bonino.
Bibliografía
1. Nath J, Foster E, Heidenreich P. Impact of tricuspid regurgitation on long term survival. J Am Coll Cardiol 2004;43(3):405-9.
2. Bruce C, Connolly H. Right-sided valve disease deserves more respect. Circulation 2009; 119(20): 2726-34.
3. Vahanian A, Alfieri O .Guidelines on the management of valvular heart disease. Eur Heart J 2012;33(19): 2451-96.
4. Shah P. Valvulopatía tricuspídea y pulmonar: evaluación y tratamiento. Rev Esp Cardiol 2010;63 (11) 1349-65.
5. Otto CM. Etiology, clinical features and evaluation of tricuspid regurgitation [Internet].
6. Otto CM, Bonow RO. Cardiopatía valvular. En: Bonow RO, Mann DL, Zipes DP, Libby P. Braunwald. Tratado de cardiología. Texto de medicina cardiovascular. 9ª ed. Barcelona: Elsevier; 2013: 1488-560.
7. Okura H, Takada Y, Yamabe A, Ozaki T, Yamagishi H, Toda I, et al. Prevalence and correlates of physiological valvular regurgitation in healthy subjects. Circ J 2011; 75 (11):2699-704.
8. Singh JP, Evans JC, Levy D, Larson MG, Freed LA, Fuller DL, et al. Prevalence and clinical determinants of mitral, tricuspid and aortic regurgitation . The
9. Randazzo M, Flückiger U, Eich G, Komminoth P, Lauber P, Herren T. A drug addict presenting with complicated tricuspid valve endocarditis. Internist (Berl) 2010; 51(9) 1185-9.
10. Habib G, Hoen B, Tornos P, Thuny F, Prendergast B, Vilacosta I, et al. Guidelines on the prevention, diagnosis, and treatment of infective endocarditis (new version 2009): the Task Force on the Prevention, Diagnosis, and Treatment of Infective Endocarditis of the European Society of Cardiology (ESC). Endorsed by the European Society of Clinical Microbiology and Infectious Diseases (ESCMID) and the International Society of Chemotherapy (ISC) for Infection and Cancer. Eur H J 2009;30(19): 2369- 413.
11. Bruce Irwin R, Luckie M, Khattar R. Tricuspid regurgitation: a contemporary management of a neglected valvular lesion. Postgrad Med J 2010; 86(1021): 648-55.
12. Paredes A, Valdebenito M, Neira V, Castro P, Zalaquett R. Síndrome carcinoide y compromiso valvular cardíaco. Rev Chil Cardiol [Internet]. 2014 Abr [citado 2 Nov 2015];33(1): [aprox.9.]. Disponible en: http://www.scielo.cl/scielo.php?script=sci_issuetoc&pid=0718-856020140001&lng=pt&nrm=iso
13. Pellikka PA, Tajik AJ, Khanderia BK, Seward JB, Callahan JA, Pitot HC, et al. Clinical and ecocardiographic spectrum in 74 patientes. Circulation 1993;87(4): 1188-96.
14. Melero Tejedor J, Rodríguez Bailón I, Such Martínez M, Porras Martín C, Olalla Mercadé E, Espinosa Caliani J. Regurgitación valvular causada por fármacos anorexígenos. Rev Esp Cardiol 2000; 53(12):1667-70.
15. Badano L, Muraru D, Enriquez-Sarano M. Assessment of functional tricuspid regurgitation. Eur Heart J 2013; 34 (25) 1875-85.
16. Coffrey S, Rayner J, Newton J, Predergast BD. Right-sided valve disease. Int J Clin Pract [Internet].2014 Set [citado 2 Nov 2015];68 (10): [aprox. 5p.]. Disponible en: http://onlinelibrary.wiley.com/doi/10.1111/ijcp.12485/abstract
17. Arsalan M, Walther T, Smith RL, Grayburn P. Tricuspid regurgitation diagnosis and treatment. Eur Heart J 2015 Sep 10. pii: ehv487. En prensa
18. Mutlak D, Aronson D, Lessick J, Reisner S, Dabbah S, Agmon Y. Functional tricuspid regurgitation in patients with pulmonar hypertension: is pulmonary artery pressure the only determinant of regurgitation severity?. Chest 2009; 135(1): 115-21.
19. Mediratta A, Addetia K, Yamat M, Moss J, Nayak H, Burke M, et al. 3D Echocardiographic location of implantable device leads and mechanism of associated tricuspid regurgitation. JACC Cardiovasc Imaging 2014;7(4): 337-47.
20. Al-Bawardy R, Krishnaswamy A, Rajeswaran J,Bhargava M, Wazni O, Wilkoff B, et al. Tricuspid regurgitation and implantable devices. Pacing Clin Electrophysiol 2015; 38(2) 259-66
21. Kim J, Spevack D, Tunick P, Bullinga J, Kronzon I, Chinitz L, Reynolds H. The effect of transvenous pacemaker and implantable cardioverter desfibrillator lead placement on tricuspid valve function: An observational study. J Am Soc Echocardiogr 2008;21(3):284-7
22. Oren M, Oren O, Feldman A, Bloch L, Turgeman Y. Permanent lone atrial fibrillation and atrioventricular valve regurgitation: may the former lead to the latter? J Heart Valve Dis 2014 23 (6) 759-64.
23. Zhou X, Otsuji Y, Yoshifuku S, Yuasa Y, Zhang H, Takasaki K, et al. Impact of atrial fibrillation on tricuspid and mitral anular dilatation and valvular regurgitation. Circ J 2002; 66 (10) 913-6.
24. Yamasaki N, Kondo F, Kubo T, Okawa M, Matsumura Y, Kitaoka H, et al. Severe tricuspid regurgitation in the aged: atrial remodeling associated with long-standing atrial fibrillation. J Cardiol 2006; 48(6):315-23.
25. Caviedes I, Uriarte P. Fisiopatología del ventrículo derecho. Rev Chil Enf Respir 2009, 25 (3): 170-81.
26. Haddad F, Hunt SA, Rosenthal DN, Muyphy DJ. Right ventricular function in cardiovascular disease.
27. Haddad F, Doyle R, Murphy DJ, Hunt SA. Right ventricular function in cardiovascular disease Part II. Pathophysiology, clinical importance and management of right ventricle failure. Circulation 2008;117(13): 1717-31.
28. Voelkel N, Quaife R, Leinwand L, Barst R, Mcgoon M, Meldrum D, et al. Right ventricular function and failure. Report of a National Heart, Lung, and Blood Institute working group on cellular and molecular mechanism of right heart failure. Circulation 2006; 114(17): 1883-91.
29. Shiran A, Sagie A. Tricuspid regurgitation in mitral valve disease. Incidence, prognostic implications, mechanism and management. J Am Coll Cardiol 2009;53 (5): 401-8.
30. Antunes MJ, Barlow JB. Management of tricuspid valve regurgitation. Heart 2007; 93(2): 271-6.
31. Nishimura R, Otto C, Bonow R, Carabello BA, Erwin JP, Guyton RA , et al. 2014 AHA /ACC Guideline for the management of patients with valvular heart disease. J Am Coll Cardiol 2014, 63 (22) e57- 185.
32. Zoghbi WA, Enriquez Sarano M, Foster E, Grayburn PA, Kraft CD, Levine RA, et al. Recommendations for evaluation of the severity of native valvular regurgitation with two dimensional and Doppler echocardiography. J Am Soc Echocardiogr 2003, 16(7):777-802
33. Lancellotti P, Tribouilloy C, Hagendorff A, Popescu BA, Edvardsen T, Pierard LA, et al. Recommendations for the echocardiographic assessment of native valvular regurgitation: an executive summary from the European Association of Cardiovascular Imaging. Eur Heart J Cardiovasc Imaging 2013;14(7):611-44.
34. Badano LP, Agricola E, Pérez de Isla L, Gianfagna P, Zamorano JL. Evaluation of the tricuspid valve morphology and function by transthoracic real-time three dimensional echocardiography. Eur J Echocardiogr 2009;10(4): 477-84.
35. Muraru D, Badano LP, Sarais C, Solda E, Iliceto S. Evaluation of tricuspid valve morphology and function by transthoracic three-dimensional echocardiography. Curr Cardiol Rep 2011;13(3):242-9.
36. Lang RM, Badano LP, Mor-Avi V, Afilalo J, Armstrong A, Ernande L, et al. Recommendations for cardiac chamber quantification by echocardiography in adults: an update from the American Society of Echocardiography and the European Association of Cardiovascular Imaging. J Am Soc Echocardiogr 2015;28(1):1-39.e14
37. Kim HK, Kim YJ, Park JS, Kim KH, Kim KB, Ahn H, et al. Determinants of the severity of functional tricuspid regurgitation. Am J Cardiol 2006;98(2):236-42.
38. Dreyfus GD, Martin RP, Chan J, Dulguerov F, Alexandrescu C. Functional Tricuspid Regurgitation. A Need to revise our understanding. J Am Coll Cardiol 2015;65 (21):2331-6.
39. Grossmann G, Stein M, Kochs M, Hoher M, Koenig W, Hombach V, et al. Comparison of the proximal flow convergence method and the jet area method for the assessment of the severity of tricuspid regurgitation. Eur Heart J 1998;19(4):652-9.
40. Yamachika S, Reid CL, Savani D, Meckel C, Paynter J, Knoll M, et al. Usefulness of color Doppler proximal isovelocity surface area method in quantitating valvular regurgitation. J Am Soc Echocardiogr 1997;10(2):159-68.
41. Velayudhan DE, Brown TM, Nanda NC, Patel V, Miller AP, Mehmood F, et al. Quantification of tricuspid regurgitation by live three-dimensional transthoracic echocardiographic measurements of vena contracta area. Echocardiography 2006;23(9): 793–800.
42. Antoniou T, Koletsis E, Prokakis C, Rellia P, Thanopoulos A, Theodoraki K, et al. Hemodynamic effects of combination therapy with inhaled nitric oxid and iloprost in patients with pulmonary hypertension and right ventricular dysfunction after high risk cardiac surgery. J Cardiothorac Vasc Anesth 2013;27 (3): 459-66.
43. Bianchi G, Solinas M, Bevilacqua S, Glauber M. Which patient undergoing mitral valve surgery should also have the tricuspid repair? Interact Cardiovasc Thorac Surg 2009; 9 (6): 1009-20.
44. Pfannmuller B, Doenst T, Eberhardt K, Seeburger J, Borger MA, Mohr FW. Increased risk of dehiscence after tricuspid valve repair with rigid annuloplasty rings. J Thorac Cardiovasc Surg 2012; 143(5): 1050-5.
45. Sáez de Ibarra Sánchez J, Enriquez Palma F. Resultados a largo plazo de la anuloplastia permanente y regulable de De Vega. Cirugía Cardiovascular [Internet].2012 [consultado 2 Nov 2015];19 (4): [aprox. 5p.]. disponible en: http://apps.elsevier.es
46. Revuelta J. La anuloplastia de De Vega. Perspectiva histórica. Cirugía Cardiovascular [Internet]. 2012 [citado 2 Nov 2015];19 (4): [aprox. 5p.]. Disponible en: http://www.researchgate.net/publication/257500812_La_anuloplastia_de_De_Vega._Perspectiva_historica
47. Morishita A, Kitamura M, Noji S, Aomi S, Endo M, Koyanagi H. Long-term results after the De Vega’s tricuspid annuloplasty. J Cardiovasc Surg (
48. McCarthy PM,
49. Fukunaga N, Okada Y, Konishi Y, Murashita T, Koyama T. Late outcome of tricuspid annuloplasty using a flexible band/ring for functional tricuspid regurgitation. Circ J 2015;79(6):1299-306.
50. Tang G, David T, Singh S, Maganti M, Armstrong S, Borger M. Tricuspid valve repair with an annuloplasty ring results in improved long-term outcomes. Circulation 2006;114 Suppl 1:S577-81.
51. Guenther T, Noebauer C, Mazzitelli D, Busch R, Tassani-Prell P, Lange R. Tricuspid valve surgery: a thirty-year assessment of early and late outcome. Eur J Cardiothorac Surg 2008; 34 (2): 402-9.
52. Dalrymple-Hay M, Leung Y, Ohri S, Haw M, Keith Ross J, Livesey S, et al. Tricuspid valve replacement: bioprosthesis are preferable. J Heart Valve Dis 1999; 8 (6):644-8.
53. Vassileva CM, Shabosky J, Boley T, Markwell S, Hazelrigg S. Tricuspid valve surgery: the past ten years from de Nationwide Inpatient Sample (NIS) database. J Thorac Cardiovasc Surg 2012; 143(5): 1043-9.
54. Schofer J, Bijuklic K, Tiburtius C, Hansen L, Groothuis A, Hahn R. First-in-human transcatheter tricuspid valve repair in a patient with severely regurgitant tricuspid valve. J Am Coll Cardiol 2015;65 (12): 1190-5.
55. Eicken A, Schubert S, Hager A, Horer J, McElhinney D, Hess J, et al. Percutaneous tricuspid valve implantation. Two- center experience with midterm results. Circ Cardiovasc Interv 2015;8(4). pii: e002155.
56. Koelling TM, Aaronson KD, Cody RJ, Bach DS, Armstrong WF. Prognostic significance of mitral regurgitation and tricuspid regurgitation in patientes with left ventricular systolic dysfunction. Am Heart J 2002;144 (3):524-9.
57. Topilsky Y, Nkomo V, Vatury O, Michelena H, Letourneau T, Suri R, et al. Clinical outcome of isolated tricuspid regurgitation. JACC Cardiovasc Imaging 2014;7(12): 1185-94.
58. Katsi V, Raftopoulos L, Aggeli C, Vlasseros I, Felekos I, Tousoulis D, et al. Tricuspid regurgitation after successful mitral valve surgery. Interact Cardiovasc Thorac Surg 2012, 15 (1):102-8.
59. Ruel M, Rubens FD, Masters RG, Pipe AL, Bedard P, Messana TG. Late incidence and predictors of persistent or recurrent heart failure in patients with mitral prosthetic valves. J Thorac Cardiovasc Surg 2004;128(2):278-83.
Marque la opción correcta.
1) Sobre la etiología de la insuficiencia tricuspídea
a) El prolapso tricuspídeo es la causa más frecuente de IT significativa.
b) La insuficiencia de causa funcional es la más frecuente y se debe a sobrecarga de volumen y/o presión del VD.
c) La insuficiencia tricuspídea de grado leve constituye casi siempre el inicio de una enfermedad valvular significativa, por lo que se debe efectuar seguimiento con ETT seriados.
d) La enfermedad reumática lesiona muy frecuentemente a la VT y en el 20% de los casos se asocia compromiso mitral.
2) Sobre la presentación clínica de la IT severa
a) En el examen CV periférico es característica la presencia de edemas de MMII, hiperpulsatilidad de las yugulares y hepatoesplenomegalia.
b) El soplo es holosistólico y se ausculta mejor sobre el borde esternal izquierdo, aumenta con la espiración, y puede estar ausente aunque la IT sea severa.
c) La fibrilación auricular es la arritmia menos frecuente en la IT.
d) Si existe hipertensión pulmonar, el segundo ruido está disminuido o ausente.
3) Sobre la fisiopatología
a) El prolongado período sin síntomas se debe a que el miocardio ventricular derecho no llega casi nunca a la disfunción sistólica.
b) En la IT secundaria a valvulopatía mitral existen dos factores fundamentales para su desarrollo: la hipertensión pulmonar y la dilatación del VD.
c) La aparición de fibrilación auricular podría disminuir la IT por reducción del diámetro del anillo.
d) El fenómeno de Antunes y Barlow consiste en que el VI dilatado por IM severa comprime al derecho y agrava la IT.
4) Sobre las técnicas diagnósticas
a) El ECG tiene signos característicos de IT severa en más del 90% de los casos.
b) La evaluación ecocardiográfica debe incluir información sobre las dimensiones de la AD, el VD y la función sistólica del VD.
c) El Doppler de las venas hepáticas no aporta información adicional a la evaluación del grado de severidad de la IT.
d) El ecocardiograma transesofágico es necesario en la mayoría de los casos para determinar el grado de severidad de la IT.
5) Sobre el tratamiento médico
a) El tratamiento médico siempre será el de la enfermedad de base, con el objetivo de disminuir la severidad de la IT y la mortalidad.
b) Si hubiera hipertensión pulmonar, el iloprost o el óxido nítrico están indicados para disminuirla y así aliviar el trabajo del VD aumentando el volumen regurgitante por la VT.
c) El furosemide y la espirolactona (o eplerenona) constituyen una buena asociación para tratar los síntomas y signos de congestión venosa.
d) Si se asociara insuficiencia ventricular izquierda, están contraindicados los betabloqueantes porque empeoran la insuficiencia ventricular derecha.
6) Sobre el tratamiento quirúrgico
a) Hace más de 40 años se demostró que es necesario esperar la regresión de la IT secundaria, luego de tratar la causa que la provocó y no adoptar una conducta intervencionista.
b) La reparación de la VT ha evidenciado ser de mejor pronóstico que la sustitución.
c) Cuando la IT es primaria, orgánica, con alteración importante del aparato valvular, no es posible intervenirla quirúrgicamente.
d) Es indicación de cirugía clase I la intervención de la VT al operar la VM, cualquiera sea el grado de regurgitación si no hay respuesta al tratamiento médico.
7) Sobre el tratamiento quirúrgico
a) Al operar la VM se debe considerar la reparación de la IT de cualquier grado si el anillo tiene un diámetro mayor de 70 mm por ETT preoperatorio.
b) Es indicación clase I C para ambas guías operar la IT severa tanto primaria como secundaria, al intervenir las válvulas izquierdas.
c) Cuando sea necesario sustituir la VT debe hacerse con una bioprótesis, ya que las válvulas mecánicas tienen alta mortalidad por infección y trombosis.
d) La dilatación del anillo y la insuficiencia ventricular izquierda son los predictores más importantes de progresión de la IT en el posoperatorio de la VM.
8) Sobre el tratamiento quirúrgico
a) Se demostró beneficiosa la intervención aislada de la IT cuando es severa, primaria, sintomática, sin insuficiencia del VD.
b) Es indicación clase III la reintervención para tratar la IT en todos los operados de la VM porque ya tienen hipertensión pulmonar y/o disfunción del VD.
c) Las dos técnicas de reparación más usadas han demostrado ausencia de IT en la evolución posoperatoria alejada.
d) La técnica que usa anillo o banda de anuloplastia tiene como complicación la IT severa antes de los diez años en un 35% de los pacientes.
9) Sobre la evolución
a) La IT leve evoluciona al grado severo en aproximadamente 15 años.
b) Existe importante y reciente evidencia de que la IT severa tiene mal pronóstico y su presencia es predictor independiente de mortalidad.
c) El orificio regurgitante efectivo (ORE) es un parámetro ecocardiográfico de importancia, pero no demostró tener relación con el pronóstico.
d) La IT secundaria a enfermedad mitral de cualquier etiología puede aumentar luego de corregir esta última hasta en un 80% de los casos.
10) Sobre el pronóstico
a) Si bien las causas de muerte no han sido estudiadas exhaustivamente, se considera que la insuficiencia ventricular derecha juega un rol muy importante.
b) Cuando existe insuficiencia ventricular izquierda e IT severa, el pronóstico está determinado por la FEVI y por la persistencia de una FC elevada.
c) La enfermedad de fondo no guarda relación con el pronóstico si la IT es severa y secundaria a hipertensión pulmonar.
d) Cuando coexisten IM isquémica e IT, esta no evoluciona hacia la progresión si no existe isquemia del VD.
Respuestas correctas a la autoevaluación del trabajo “Insuficiencia tricuspídea: nuevas evidencias que revalorizan una valvulopatía olvidada”
1: b; 2: a; 3: b; 4: b; 5: c; 6: b; 7: b; 8: a; 9: b; 10: a