Servicios Personalizados
Revista
Articulo
Links relacionados
Compartir
Revista Uruguaya de Cardiología
versión On-line ISSN 1688-0420
Rev.Urug.Cardiol. vol.29 no.2 Montevideo ago. 2014
Humanidades Médicas. Su vigencia para la práctica clínica
Baltasar Aguilar F
Humanidades Médicas.
Su vigencia para la práctica clínica
Dr. Baltasar Aguilar Fleitas1
1. Médico Cardiólogo. Presidente de la Asociación Médica de San José. Ex Pte. de ASSE. Integrante del Tribunal de Ética Médica del Colegio Médico del Uruguay. Coordinador y docente del curso de Humanidades Médicas para estudiantes de Medicina "Pensando en lo que hacemos" de la Facultad de Medicina, UDELAR.
Correo electrónico: baltasaraguilarfleitas@gmail.com
Recibido junio 25, 2014; aceptado julio 2, 2014
Palabras clave:
HUMANIDADES MÉDICAS
PRÁCTICA CLÍNICA
Key words:
MEDICAL HUMANITIES
PRACTICE CLINIC
Sería extravagante negar los avances que ha tenido la medicina en las últimas décadas. La ampliación y profundización del conocimiento en biología, patología, farmacología y técnicas al servicio del arte médico, sintetizador de los aportes de todas esas ciencias, ha llevado a que la mirada médica penetre hasta el nivel molecular(1).
El estado de situación actual, sin embargo, no debe crearnos la ilusión de un progreso continuo. La Historia de la Medicina, como la historia de las ciencias en general, revela amplios períodos de estancamiento y aun de retroceso. Estudiar el desarrollo histórico del conocimiento médico provee el concepto de proceso acumulativo no lineal, en el que se inscribe la etapa actual de aceleración del saber(2).
Pese a este avance –y en buena medida quizá debido a ello–, vivimos en un mundo incierto y amenazante, y no estamos todavía dotados de las herramientas que nos permitan alcanzar la certeza en la que desearíamos instalarnos . “La medicina ya no es infalible. La física cuántica ha revelado que lo imprevisible habita la intimidad última de la materia y ella misma se ha desvanecido en pura energía. Lo apenas estadístico ha sustituido a la verdad exacta…”(3).
Si bien una lectura hipercrítica de los progresos médicos está destinada a tener poca fortuna en los tiempos modernos, de lo que se trata es de darnos cuenta de que pese a ese desarrollo, la medicina se ha complejizado y ya es imposible abarcar todas las áreas de su saber; se ha subdividido y con ello ha fragmentado la unidad esencial del ser enfermo con fines gnoseológicos; se ha tecnificado y, de alguna manera, distanciado del sufriente; se ha matematizado y reducido a símbolos numéricos y probabilidades la complejidad biológica, psíquica y social de la enfermedad…
Quiere decir que este necesario y torrencial desenvolvimiento del conocimiento médico ha engendrado también su contracara. Se ha producido, como consecuencia, un cambio notable en la relación médico-paciente (RMP), a la vez que los pacientes y sus familias manifiestan una importante insatisfacción sobre lo que la ciencia médica les ofrece.
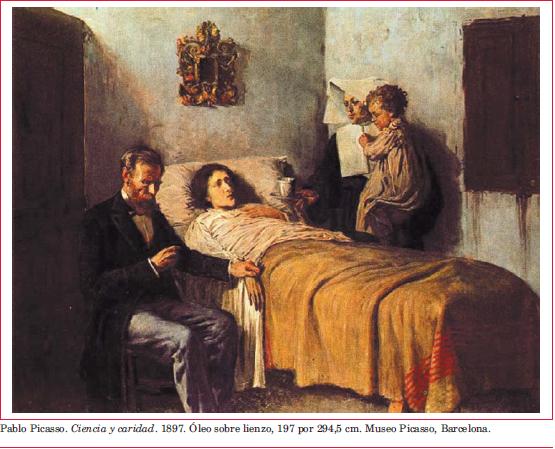
La medicina tal como la pintó Pablo Picasso en una obra de su juventud, llamada Ciencia y caridad (1897), ya no existe. Esa medicina sencilla, simple, directa y con escasos actores (el médico, la paciente, una religiosa con un niño en brazos en el escenario de un hogar humilde) es la pintura de una época y de una práctica médica que ya no volverán. Allí se expresa un tipo de RMP sobre cuya pérdida o desvanecimiento es necesario reflexionar. Pero los que ejercemos la ciencia y arte hipocráticos debemos celebrar que la nuestra es una de las pocas profesiones que ha engendrado en su vientre, a menudo soberbio, la crítica superadora y la disconformidad intelectual fecunda. En estos asuntos piensa la medicina actual de todo el mundo occidental.
La nueva forma de practicar la medicina
La medicina actual –y su correspondiente modelo de RMP– es el producto de una compleja ilación de factores entre los cuales vamos a jerarquizar dos que tienen de común ser intermediaciones entre el equipo de salud y el enfermo: 1) la intermediación tecnológica y 2) la intermediación burocrática. Esto significa que se han introducido nuevos actores en la clásica RMP y nos encontramos muy distantes de la representación de Picasso.
El contacto directo con el enfermo se ha reducido notoriamente como consecuencia de la exactitud de la nueva tecnología que parece relevar al médico de las exploraciones físicas que, hasta no hace mucho tiempo, proporcionaban casi toda la información semiológica necesaria para el diagnóstico. Artículos en prestigiosas revistas científicas con títulos tales como “¿El examen físico ha muerto?” o “Elogio de la clínica” se presentan cada vez más frecuentemente(4,5). El examen físico, la única forma de tocar al paciente luego del saludo, es a menudo sustituido por una técnica o aparato que tiene una “mirada” más profunda y resolutiva.
Por otra parte, la llegada del paciente al médico ya no es directa, sino intermediada por un complejo burocrático de verificación, registración y pago. La práctica médica se ha institucionalizado. Ello subvierte la intimidad de la consulta y la confidencialidad de buena parte de la información que debería quedar reservada al ámbito de la RMP. Hacer público lo privado es una característica notoria y según parece inevitable de los sistemas de salud modernos.
Para dar trámite a esta intermediación tecnológica y burocrática las instituciones desarrollaron dos áreas básicas: la asistencial y la administrativa. Estas áreas han pasado por fluctuantes predominios de una sobre otra a lo largo del tiempo y según el caso. Esta primera etapa de colaboración entre ambas áreas fue seguida de otra donde el foco de atención comenzó a centrarse en el cuidado y uso eficiente de los recursos finitos asignados al sector salud. Este celo primordial con connotaciones éticas –porque el cuidado de los recursos tiene implicancias éticas– ha sido frecuentemente invadido por visiones “economicistas” que pretenden, incluso, intervenir en decisiones referidas al ámbito técnico-médico.
A los factores señalados que han modificado la RMP debe agregarse que esta se ha visto influenciada por médicos y pacientes que tienen nuevas exigencias y coordenadas de actuación, en el marco de un proceso de cambio civilizatorio. El paciente del siglo XXI es una realidad cuyo estudio, desde distintos ángulos, resulta ineludible pero que desborda los objetivos de este artículo(6-8).
Los nuevos temas de la medicina.
Ubicación de las Humanidades Médicas
El desarrollo de las áreas asistencial y administrativa en las organizaciones prestadoras no ha sido suficiente para responder satisfactoriamente a las exigencias que demanda la práctica de la medicina actual. Eso se debe a que han surgido otras preguntas y nuevos asuntos. El espacio de la medicina se está ocupando cada vez más con temas que si bien no son nuevos en una perspectiva histórica, han cobrado importancia creciente en las últimas décadas tanto en la clínica como en los programas de estudio de las facultades de Medicina. Una enumeración sintética y necesariamente incompleta de los “nuevos temas de la medicina” incluye:
- la formación médica continua
- todos los asuntos inscritos en el ancho campo de la bioética que significa la incorporación de valores a la práctica asistencial y a la investigación. Este capítulo incluye el conocimiento y aplicación de los principios fundamentales de la bioética: autonomía, beneficencia, no maleficencia, justicia(9)
- ética médica: vigencia de los códigos de ética y colegiación médica obligatoria
- el análisis científico del error en medicina y el cumplimiento de normas exigibles en relación con la seguridad de los pacientes
- el examen y tratamiento de los comportamientos disruptivos que se dan en el equipo de salud, de repercusión limitada en la medicina tradicional con un modelo de RMP directa sin intermediarios, pero de enorme trascendencia cuando aumentan las exigencias de trabajo en equipo
- el análisis de los conflictos de interés que se dan en la medicina moderna, que se lleva a cabo de forma multicéntrica y con gran peso valorativo de lo económico
- la necesidad de “humanizar la medicina”, de tener un nuevo acercamiento al paciente y su sufrimiento. Para lograr este objetivo una de las herramientas radica en las llamadas Humanidades Médicas.
Se entiende por Humanidades Médicas “un campo académico de naturaleza interdisciplinaria que vincula la salud y la medicina con las humanidades (filosofía, ética, historia y religión), las artes (literatura, teatro, artes visuales, música) y las ciencias sociales (sociología, antropología, psicología, política, economía, derecho, estudios culturales)…”.
“Expresado de otra manera, las Humanidades Médicas son las disciplinas que resultan de la decisión de las humanidades de tomar a los fenómenos de la medicina, salud, enfermedad y atención sanitaria como objeto de estudio perfectamente delimitado, y son también el resultado de la decisión de las ciencias biomédicas de aceptar ser analizadas desde la perspectiva de las humanidades, las artes y las ciencias sociales” (10).
Las Humanidades Médicas así entendidas proporcionan conocimientos sobre facetas de la salud, la enfermedad y el ejercicio de la medicina que habitualmente permanecen ocultos en la formación tradicional de los médicos. Este escotoma en el aprendizaje del arte galénico resta elementos teóricos y prácticos útiles para desarrollar sensibilidad, empatía y ensanchamiento de la mirada clínica, aspectos en los que radica buena parte de la calidad asistencial.
Las Humanidades Médicas no son, como equivocadamente decía Marañón, un descanso o pasatiempo para el ajetreado médico contemporáneo, ni constituyen una nueva materia ajena al currículum tradicional y que es necesario estudiar para recibirse de médico o especialista, sino que trata aspectos intrínsecos de la medicina que completan la formación y la sensibilidad médicas. Hoy están incorporadas a los programas de pregrado y posgrado de las principales universidades del mundo, especialmente en Estados Unidos.
La medicina, en tanto campo de práctica antropológica se realiza mediante una relación fiduciaria y asimétrica entre un profesional y un enfermo. El objetivo de esa práctica no siempre es curar ni rehabilitar. En todos los casos, aun en los que se logra la recuperación de la salud, se busca comprender, ayudar, acompañar, sanar y cuidar al sujeto enfermo (es decir infirme, no firme, débil, vulnerable), sujeto que tiene autonomía decisoria sobre su cuerpo y proyecto de vida, y al que es preciso respetar en su dignidad.
Es cierto que el médico debe actuar, en primer lugar, con el imperativo de ser buen médico desde el punto de vista técnico. Como dice Lolas, “lo que no está hecho según el buen arte, ya es moralmente malo” (11). Pero en el momento actual eso no es suficiente. Es necesario realizar el sincretismo de dos corrientes que se han presentado a menudo como antagónicas, las humanidades y la biomedicina, con el fin de comprender la compleja y diversa realidad de la enfermedad. La alteración de la salud tiene una dimensión biológica, que es por la que primero consulta el paciente y a la que los médicos le dedicamos mayor atención, y otra biográfica, que tiene que ver con la vulnerabilidad psicosocial y la amenaza a los proyectos vitales.
El idioma inglés proporciona dos vocablos para distinguir esos dos aspectos de una misma realidad: disease para la enfermedad e illness para el sufrimiento que esa enfermedad produce.
Para obtener una cabal comprensión de esa complejidad es preciso recurrir a fuentes médicas y no médicas. Arthur Kleinman escribió en Lancet: “El currículo médico de posgrado debe ser enriquecido con atención a las humanidades: antropología, historia, literatura, artes, cine, biografías, novela, todo lo que contribuya a mejorar la sensibilidad humana hacia la clínica” (12).
Para entender mejor esas dos dimensiones de la enfermedad; para comprender mejor, con una mirada ampliada, el complejo mundo del paciente y sus adhesiones y rechazos en lo que al mundo médico se refiere; para adquirir destrezas comunicacionales, incluso en momentos límites (por ejemplo, cómo dar malas noticias); para adquirir los saberes bioéticos que permitan llevar adelante con éxito una práctica frecuentemente dilemática como lo es la medicina, es esencial realizar esa síntesis poiética (entre lo biomédico y las humanidades) de la que hablamos más arriba.
Bibliografía
1. Foucault M. El nacimiento de la clínica. Una arqueología de la mirada médica. México: Siglo Veintiuno Editores, 2001.
2. Laín Entralgo P. Historia Universal de la Medicina. Barcelona: Salvat, 1972.
3. Albistur J. Grandes novelas del siglo XX. Montevideo: Ediciones de la Banda Oriental; 2014:10-11.
4. Doval HC. Elogio de la clínica. Rev Argent Cardiol 2005;73(5). Disponible en:
http://www.scielo.org.ar/scielo.php?script=sci_arttext&pid=S185037482005000500016&lg=es&nrm=iso (consultado 13 Abr 2014).
5. Tavel M. El examen físico ha muerto: ¿debemos abandonarlo en un museo junto a la rueca y el hacha de bronce?. Rev Argent Cardiol 2006;74(4). Disponible en: http://www.scielo.org.ar/scielo.php?script= sci_arttext&pid=S1850- 37482006000400015&lng =es&nrm=iso&tlng=es (consultado 22 Jul 2014).
6. Jovell AJ. El paciente del siglo XXI. An Sist Sanit Navar 2006;29 (Supl.3). Disponible en: http://scielo.isciii.es/pdf/asisna/v29s3/original8.pdf (consultado 22 Jun 2014).
7. Jovell AJ. La historia natural de la profesión médica vista por un paciente. Disponible en: http://www.fundacionmhm.org/pdf/Mono7/Articulos/articulo3.pdf (consultado 21 Mar 2014).
8. Bauman Z. Modernidad líquida. España: Fondo de Cultura Económica; 2002.
9. Pace RA, Caffaro N. Iniciación a la bioética, con algunas reflexiones desde los trasplantes. Buenos Aires: Ediciones del Hospital Italiano;2008.
10. Revista de Humanidades Médicas y Estudios Sociales de la Ciencia y la Tecnología. Disponible en:
http://www.ea-journal.com/acerca-de-ea/82-humanidades-medicas (consultado 20 May 2014).
11. Goich A. El paciente escindido. Santiago de Chile: Mediterráneo; 2012.
12. Kleinman A. The divides self, hidden values, and moral sensibility in medicine. Lancet 2011: 377(9768):804-5.