Services on Demand
Journal
Article
Related links
Share
Revista Uruguaya de Cardiología
On-line version ISSN 1688-0420
Rev.Urug.Cardiol. vol.26 no.1 Montevideo Mar. 2011
CASO CLíNICO
Taquicardia ventricular idiopática del ventrículo izquierdo.
Reporte de un caso
Dres. Leandro Jubany, Gonzalo Varela, Walter Reyes Caorsi FACC
Servicio de Electrofisiología. Centro Cardiovascular Casa de Galicia. Avda. Millán 4480. Montevideo, Uruguay.
Correo eléctronico: seef@adinet.com.uy
Recibido marzo 18, 2011; aceptado abril 18, 2011
Palabras clave:
TAQUICARDIA VENTRICULAR
ABLACIÓN
Key words:
TACHYCARDIA, VENTRICULAR
ABLATION
INTRODUCCIóN
Los pacientes con taquicardia de QRS ancho son siempre un desafío diagnóstico y terapéutico. Aunque la mayoría de las taquicardias de origen ventricular ocurren en pacientes con cardiopatía estructural, entre 10% a 20% se presentan en pacientes con corazón estructuralmente normal (1). Se presenta el caso de un paciente portador de un tipo característico de este grupo de taquicardias denominada taquicardia ventricular idiopática del ventrículo izquierdo.
CASO CLíNICO
H.S., paciente de 72 años, sexo masculino, procedente de Rivera, sin factores de riesgo cardiovascular, no recibe medicación. Refiere historia de varios años de evolución de crisis breves de palpitaciones regulares y rápidas, recurrentes, nunca documentadas; sin historia de síncope o presíncope. Hace un año consulta en servicio de emergencia por episodio prolongado de palpitaciones rápidas, regulares y sensación presincopal. Niega angor, disnea y otros síntomas acompañantes.
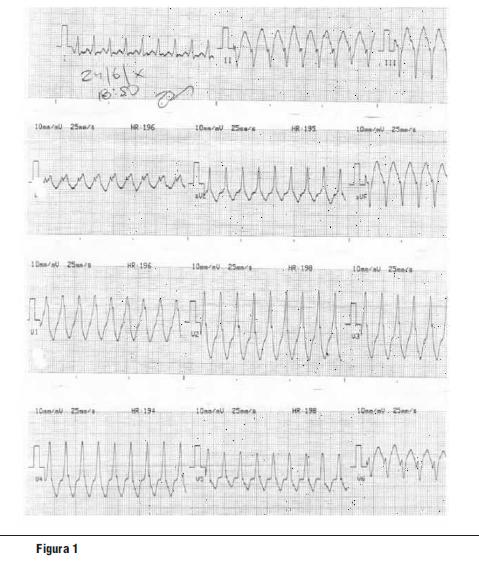
Se realiza electrocardiograma de 12 derivaciones (figura 1) donde se evidencia: taquicardia regular de complejo ancho (QRS 140 ms) con frecuencia ventricular de 180 cpm sin onda P distinguible; QRS con patrón morfológico tipo bloqueo de rama derecha y eje desviado a extrema izquierda (eje –60º). No se evidencian latidos de fusión ni captura.
Fue interpretada como taquicardia paroxística supraventricular con aberrancia. Revierte a ritmo sinusal con administración de amiodarona 300 mg por vía intravenosa. El electrocardiograma basal en ritmo sinusal es normal. El ecocardiograma transtorácico muestra cavidades cardíacas de dimensiones normales, función sistólica conservada, sin alteraciones valvulares.
Se envía a policlínica de electrofisiología, donde basados en la historia del paciente y el patrón morfológico del QRS de la taquicardia, se plantea el diagnóstico de taquicardia ventricular idiopática del ventrículo izquierdo. Se inició tratamiento farmacológico con anticálcicos y betabloqueantes a pesar de lo cual el paciente reitera episodios de taquicardia sintomática por lo que se decide realizar estudio electrofisiológico para diagnóstico y mapeo de la taquicardia e intentar su curación mediante ablación con radiofrecuencia.
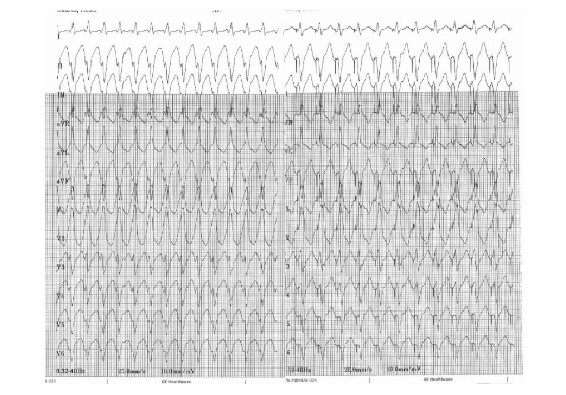
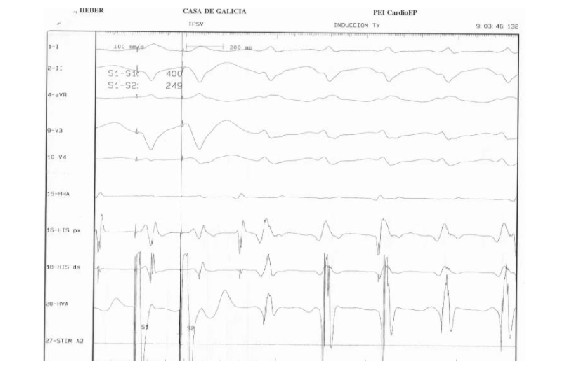
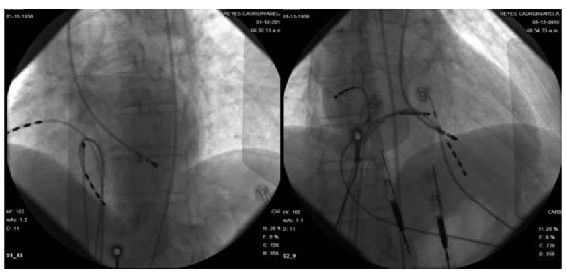
Se colocan catéteres cuadripolares en aurícula y ventrículo derechos y catéter octopolar deflectable en la región del His por acceso venoso femoral izquierdo. Intervalos básicos y conducción aurículoventricular (AV) normales. Con un extraestímulo ventricular (400/260) se induce en forma reproducible una taquicardia de QRS ancho de idéntica morfología a la taquicardia clínica (figura 2A) con disociación ventrículo atrial confirmando el diagnóstico clínico de taquicardia ventricular sostenida monomorfa (figura 3). Pobre tolerancia hemodinámica durante la arritmia con hipotensión sintomática. Se interrumpe con sobreestimulación ventricular (figura 4). No se inducen otras arritmias.
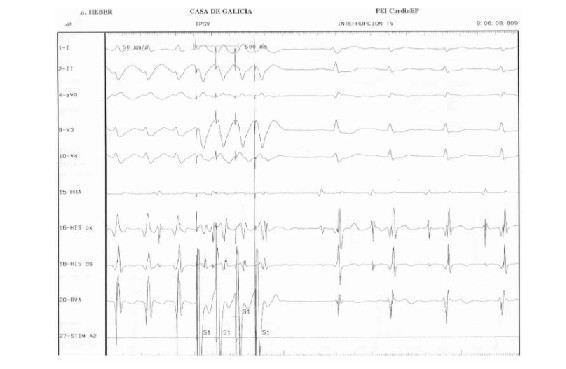
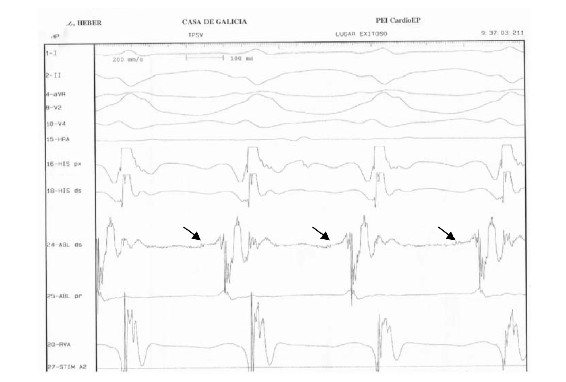
Concluido el estudio diagnóstico se coloca un introductor en la arteria femoral derecha a través del cual se avanza catéter de mapeo y ablación hasta el ventrículo izquierdo. Se mapea el ventrículo izquierdo en su sector septal y apical. A nivel de la unión del tercio basal y medio del septum posterior se define un sitio con registro en taquicardia de potencial de Purkinje 40 ms antes del QRS (figuras 5 y 6). Se realiza “pace mapping” (mapeo con estimulación desde ese sitio tratando de reproducir la morfología del QRS de la taquicardia clínica) (figura 2B), evidenciándose adecuada concordancia en la morfología del QRS en las 12 derivaciones. Se aplica radiofrecuencia en ese punto y en zona ligeramente más proximal. Luego de las 2 aplicaciones la arritmia no es más inducible, tampoco se inducen latidos aislados. No hubo complicaciones durante el procedimiento.
El paciente es dado de alta a las 24 horas. Seguimiento actual de seis meses, sin medicación, sin arritmias.
COMENTARIO
Las taquicardias ventriculares idiopáticas representan 10% de las taquicardias ventriculares (1), la mayoría corresponden a taquicardias del tracto de salida del ventrículo derecho (1,2). Se han descrito tres tipos de taquicardia ventricular idiopática originadas en el ventrículo izquierdo: verapamil sensible o intrafascicular (la más frecuente), automática del fascículo posterior y del tracto de salida del ventrículo izquierdo (1).
A pesar de ser bien conocido que la situación hemodinámica del paciente no debe ser utilizada para el diagnóstico del mecanismo de una taquiarritmia, es común, como pasó en este caso, que la arritmia sea interpretada como supraventricular con aberrancia. El diagnóstico clínico debe basarse en los antecedentes y fundamentalemente en las características del electrocardiograma, que en el caso de la intrafascicular tiene morfología de bloqueo de rama derecha y eje eléctrico superior (1-3). Por tener eje orientado a izquierda en este caso corresponde al tipo más frecuente (90%-95%) en cuyo circuito participa el fascículo posterior izquierdo (1,2,4,5). El QRS es ancho pero habitualmente no supera los 140 mseg (2). Si se evidencia disociación auriculo-ventricular se confirma el origen ventricular de la arritmia (6). Además, algunas características electrocardiográficas orientan para el diagnóstico diferencial con taquicardia supraventricular (TSV) con bloqueo completo de rama derecha (BCRD): la morfología del QRS en V1 y V2, en el BCRD la onda R´ supera en amplitud a la onda R, lo contrario sucede en la taquicardia ventricular (TV) (6), como se evidencia en el caso que presentamos. La duración desde el inicio al acmé de la onda R > 40 mseg en V1 está a favor del diagnóstico de TV mientras que en el BCRD la activación ventricular inicial es rápida (6). La presencia de QS o rS en V6, como en este caso, también contribuyen a diferenciar TV de TSV con BCRD (6).
El mecanismo de esta taquicardia es la reentrada (1-3,5,7,8); habitualmente puede ser inducida, encarrilada o interrumpida con estimulación auricular o ventricular (1-3). La administración de verapamil puede ser útil prolongando el ciclo de la taquicardia (1,8) o interrumpiéndola (7). En general se diagnostican en adultos jóvenes entre los 15 y 40 años, entre 60% y 80% son hombres (2). La muerte súbita en estos pacientes es infrecuente (2).
En el mapeo del sitio de origen durante la taquicardia pueden identificarse dos potenciales característicos en la región medioseptal: uno mesodiastólico y uno presistólico (potencial de Purkinje) (1,2,4,7,8).
Existen varios posibles sitios objetivo para la ablación de la arritmia propuestos por diferentes autores: el potencial mesodiastólico (1,2,7,8), el potencial de Purkinje (1-4,7,8), la zona de activación ventricular más precoz (2,4,8), el fascículo posterior de la rama izquierda (1,5) o el sitio de “pace mapping” perfecto (1-4,8). Durante la ablación puede objetivarse la prolongación gradual del intervalo entre los potenciales mesodiastólico y de Purkinje hasta producirse un bloqueo de la conducción entre ambos (1,7,8). La ablación es exitosa en 95% de los casos (1). En nuestro caso el sitio elegido y exitoso para la ablación fue aquel donde se evidenció el potencial de Purkinje y donde, además, el “pace mapping” demostró concordancia 12/12 (figura 2B).
BIBLIOGRAFíA
1. Huang SKS, Wood MA. In: Catheter Ablation of Cardiac Arrhythmias, second edition. Philadelphia: Elsevier, 2011: 463-76.
2. Lerman BB, Stein KM, Markowitz SM, Mittal S, Slotwiner DJ. Ventricular Arrhythmias in Normal Hearts. Cardiol Clin 2000; 18(2): 265-91.
3. Ming-Shien Wen, San-Jou Yeh, Chun-Chien Wang, Fun-Chung Lin, Delon Wu. Successful Radiofrequency Ablation of Idiopathic Left VentricularTachycardia at a Site Away From the Tachycardia Exit. J Am Coll Cardiol 1997; 30: 1024-31.
4. Nakagawa H, Beckman KJ, McClelland JH, Wang X, Arruda M, Santoro I. Radiofrequency Catheter Ablation of Idiopathic Left Ventricular Tachycardia Guided by a Purkinje Potential. Circulation 1993; 88: 2607-17.
5. Minglong Chen, Bing Yang, Jiangang Zou, Qijun Shan, Chun Chen, et al. Non-contact Mapping and Linear Ablation of the Left Posterior Fascicle During Sinus Rhythm in the Treatment of Idiopathic Left Ventricular Tachycardia. Europace 2005; 7: 138-44.
6. Zimetbaum PJ, Josephson ME. Practical Clinical Electrophysiology. Philadelphia: Lippincott Williams & Wilkins, 2009: 142-4.
7. Tsuchiya T, Okumura K, Honda T, Honda T, Iwasa A, Yasue H, et.al. Significance of late diastolic potential preceding Purkinje potential in verapamil-sensitive idiopathic left ventricular tachycardia. Circulation1999; 99: 2408-13.
8. Nogami A, Naito S, Tada H, Taniguchi K, Okamoto Y, Nishimura S, et.al. Demonstration of diastolic and presystolic Purkinje potentials as critical potentials in a macroreentry circuit of verapamil-sensitive idiopathic left ventricular tachycardia. J Am CollCardiol, 2000; 36; 811-23.