Services on Demand
Journal
Article
Related links
Share
Revista Uruguaya de Cardiología
On-line version ISSN 1688-0420
Rev.Urug.Cardiol. vol.23 no.3 Montevideo Dec. 2008
ACTUALIZACIóN DE TéCNICAS
Recomendaciones para la realización, capacitación, entrenamiento e interpretación del ecoestrés en la valoración diagnóstica y pronóstica de la cardiopatía isquémica
DRES. ÁLVARO BELTRáN 1, JUAN B. GONZÁLEZ MORENO 1, MARIO LADO 2, LEÓN MUÑOZ 3, INÉS VIDAL 4
1. Cardiólogo ecocardiografista. Servicio de Ecografía Cardíaca.
2. Cardiólogo. Casa de Galicia. Unidad Coronaria Móvil.
3. Cardiólogo ecocardiografista. Servicio Cardiología del Hospital Central de las Fuerzas Armadas.
4. Prof. Adj. Cardiología. Cardióloga ecocardiografista.
Grupo de trabajo (por orden alfabético): Dres. Álvaro Beltrán, Julio Corrales, Juan B. González Moreno, Mario Lado, Juan Carlos Martino, León Muñoz, Mariana Paolillo, Inés Vidal.
Comité de redacción (por orden alfabético): Dres. Álvaro Beltrán, Juan B. González Moreno, Mario Lado, León Muñoz, Dra. Inés Vidal.
Correspondencia: Dr. Álvaro Beltrán. Aquiles Lanza 1348/302. Montevideo, Uruguay.
Correo electrónico: alvaro.beltran.uy@gmail.com
Recibido julio 23, 2008; aceptado agosto 6, 2008
PALABRAS CLAVE:
RECOMENDACIONES
ECOCARDIOGRAFíA
CARDIOPATÍA ISQUÉMICA
KEY WORDS:
RECOMMENDATIONS
ECHOCARDIOGRAPHY, STRESS
MYOCARDIAL ISCHEMIA
INTRODUCCIóN
Las enfermedades cardiovasculares son la primera causa de muerte en el mundo (1) y en nuestro país desde la mitad del siglo XX en adelante, con 31,6% del total de fallecimientos en el año 2006 (2).
Su alta incidencia, si bien va en descenso en los últimos años, requiere medidas preventivas permanentes en nuestra población general y se hace imprescindible utilizar procedimientos paraclínicos para detectarla, lo que conlleva un desafío sin descanso en la práctica clínica cotidiana.
Una de las técnicas que se utiliza con este propósito es la ecocardiografía de estrés en sus diversas modalidades, la que ha demostrado similar sensibilidad y especificidad que las técnicas de perfusión miocárdica (3-7). La Sociedad Uruguaya de Cardiología (SUC) ha visto la necesidad de formular recomendaciones para su aplicación con la finalidad de optimizar el diagnóstico y colaborar en la obtención del máximo rendimiento posible.
Para su realización se constituyó un grupo de trabajo dependiente del Comité de Ecocardiografía de la SUC que elaboró este documento tomando en cuenta la bibliografía internacional y nacional correspondiente y actualizada.
Se destacan las exigencias básicas para la realización de los estudios en cuanto a instrumentación, protocolos, capacitación y entrenamiento en ecoestrés aplicados a la enfermedad coronaria y se mencionan los datos relevantes que deben figurar en los informes correspondientes.
El documento básico ha sido entregado al Fondo Nacional de Recursos (FNR) en junio del 2008 por parte de las autoridades de la SUC, y por su implicancia clínica ha sido preparado para su publicación en la Revista Uruguaya de Cardiología.
I. PROTOCOLOS DE ECOESTRéS EN LA CARDIOPATíA ISQUéMICA
a) Para el diagnóstico de isquemia miocárdica se utilizan los siguientes protocolos:
1. Ecoestrés con ejercicio.
2. Ecoestrés farmacológico en sus dos modalidades:
a) Dobutamina
b) Dipiridamol
b) Para el diagnóstico de viabilidad miocárdica preferentemente se utiliza:
- Ecodobutamina
II. RECOMENDACIONES TéCNICAS PARA LOS DIFERENTES PROTOCOLOS DE ECOESTRéS
1) ECOESTRéS CON EJERCICIO
Se utiliza un protocolo de esfuerzo ergométrico convencional (bicicleta ergométrica, camilla ergométrica o cinta deslizante).
Es indispensable la obtención de imágenes en reposo, en el pico máximo del esfuerzo o en el período postesfuerzo inmediato, preferentemente antes de los 60 segundos de finalizado el esfuerzo (8).
Es conveniente adquirir las imágenes durante el esfuerzo y en el postesfuerzo tardío (8).
2) ECOESTRéS FARMACOLóGICO
Con dobutamina
- A) Para el diagnóstico de isquemia miocárdica
a) Infusión intravenosa de dosis sucesivas y crecientes de 10, 20, 30 y 40 mg/kg/minuto de dobutamina en etapas de tres minutos cada una y de ser necesario para alcanzar 85% de la frecuencia cardíaca máxima teórica estipulada, se agrega sulfato de atropina en dosis de 0,25 mg cada minuto hasta una dosis máxima total de 2 mg. Ocasionalmente se pueden alcanzar dosis máximas de 50 mg/kg/min de dobutamina.
b) La frecuencia cardíaca alcanzada, en ausencia de otras indicaciones de suspensión de la infusión, no debe ser menor a la frecuencia cardíaca blanco (FCB) que se calcula por la fórmula FCB = (220-edad) x 0,85 (9,10).
c) La obtención de las imágenes ecocardiográficas debe hacerse en reposo, a bajas dosis, a dosis máximas y en el período de recuperación. En cada etapa se debe efectuar toma de presión arterial y electrocardiograma (ECG) (9-11).
- B) Para el diagnóstico de viabilidad miocárdica
a) Infusión intravenosa de dosis sucesivas y crecientes de 5, 10, 15 y 20 mg/kg/minuto de dobutamina en etapas cuya duración no sea menor de tres ni mayor de cinco minutos (9,10,12).
b) Adquisición de imágenes digitales en condiciones basales y en cada una de las etapas. Es importante que la adquisición de las imágenes a la dosis máxima alcanzada se inicie con frecuencias cardíacas inferiores a 100 cpm. Eventualmente se puede comenzar el protocolo con dosis de 2,5 mg/kg/min de dobutamina (9,10,12).
c) En cada etapa se debe controlar la presión arterial y realizar trazados de ECG.
d) Si el caso lo amerita, se puede continuar aplicando un protocolo de isquemia miocárdica (9,10).
Con dipiridamol para el diagnóstico de isquemia miocárdica
a) Primera etapa de infusión intravenosa de 0,56 mg/kg de dipiridamol en cuatro minutos. Monitorización durante otros cuatro minutos. Si no aparece algún criterio clínico, electro o ecocardiográfico de finalización, se efectúa la segunda etapa de infusión con 0,28 mg/kg en dos minutos (10,13,14).
b) También puede utilizarse como opción un protocolo de una sola dosis de 0,84 mg en seis minutos de infusión continua (13).
c) El agregado de hasta 1 mg de atropina, por vía intravenosa, de no estar contraindicada y si no aparecieron criterios de finalización, mejora la sensibilidad diagnóstica (14).
d) Adquisición de imágenes digitales en condiciones basales y en cada una de las etapas (10).
e) En cada etapa se debe controlar la presión arterial y realizar trazados de ECG.
f) Finalizado el estrés farmacológico se aconseja la administración intravenosa de aminofilina en dosis de 240 mg (13).
III. CRITERIOS DE FINALIZACIóN DE LOS ESTUDIOS (10,15)
a) Alcanzar 85% de la frecuencia máxima teórica para la edad en el caso de ecoestrés con ejercicio y dobutamina.
b) Disminución de la presión arterial sistólica ³ 20 mmHg con respecto a la basal.
c) Hipertensión arterial > 240/120 mmHg de presión sistólica y diastólica, respectivamente.
d) Síntomas incoercibles.
e) Arritmias complejas mantenidas.
f) Nuevas alteraciones en la motilidad segmentaria o empeoramiento de las previas, en al menos dos segmentos adyacentes.
g) Nuevas alteraciones en la motilidad segmentaria o empeoramiento de las previas que se asocian con dilatación ventricular.
h) Reducción global de la función sistólica ventricular izquierda.
i) Descenso del segmento ST > de 2 mm.
j) Elevación del segmento ST > de 1 mm en derivaciones sin ondas Q.
k) Angor moderado a severo.
l) Disnea pronunciada.
m) Voluntad del paciente de finalizar la prueba.
IV. CONTRAINDICACIONES ABSOLUTAS
1. PARA TODAS LAS MODALIDADES DE ECOESTRéS
a) Angina inestable de alto riesgo.
b) Insuficiencia cardíaca con síntomas en reposo.
c) Historia reciente (en la última semana) de arritmias graves, con riesgo de vida.
d) Obstrucción severa del tracto de salida del ventrículo izquierdo, ya sea fija o dinámica.
e) Hipertensión arterial severa >220 mmHg sistólica o ³ 120 mmHg diastólica.
f) Tromboembolismo pulmonar o infarto pulmonar recientes.
g) Tromboflebitis o trombosis venosa profunda actual.
h) Hipokalemia conocida.
i) Miopericarditis activa.
j) Anemia severa.
k) Hipertensión arterial pulmonar severa.
En el infarto agudo de miocardio en las primeras 48 horas o en el infarto inestable hay acuerdo en no realizar un estudio de ecoestrés. Sin embargo, no hay acuerdo unánime sobre cuándo realizar un estudio precoz fuera de estas circunstancias, variando la indicación entre el tercer y séptimo día según las diferentes escuelas (9,10,15).
No es aconsejable la realización de estudios con insalvables limitaciones técnicas.
2. PARA EL DIPIRIDAMOL
a) Broncoespasmo severo conocido o sospechado.
b) Bloqueo auriculoventricular de segundo o tercer grado en paciente sin marcapaso funcionante.
c) Enfermedad del nodo sinusal sin marcapaso funcionante.
d) Hipotensión arterial (presión arterial sistólica < 90 mmHg).
e) Utilización de xantinas en las últimas 12 horas o de dipiridamol en las últimas 24 horas.
V. RECURSOS MATERIALES Y HUMANOS PARA LA REALIZACIóN DE UN ECOESTRéS
1. RECURSOS MATERIALES
a) Ecocardiógrafo Doppler color con imagen digital, software adecuado de ecoestrés (preferiblemente con armónica tisular) y almacenamiento de imágenes en formato digital y analógico.
b) Electrocardiógrafo.
c) Bomba de infusión.
d) Equipamiento para el estrés físico: bicicleta ergométrica, camilla ergométrica, cinta deslizante.
e) Bandeja de reanimación avanzada (9,10).
2. RECURSOS HUMANOS
- Cardiólogo nivel II de ecocardiografía como mínimo, con capacitación adicional en ecoestrés y que mantenga el entrenamiento.
- Enfermería entrenada en la técnica de estrés farmacológico.
- Técnico neumocardiólogo, uno como mínimo, para la realización de estrés con ejercicio físico. Preferentemente un segundo cardiólogo para el estrés físico con adquisición de imágenes intraesfuerzo (9,10).
VI. REQUERIMIENTOS DE CAPACITACIóN Y ENTRENAMIENTO PARA LA REALIZACIóN DE ECOESTRéS
Dado el nivel de capacitación que debe tener el cardiólogo que realiza ecocardiogramas de estrés, se consideraron oportunas las exigencias recientes establecidas por diferentes sociedades científicas (10,16,17).
DEFINICIONES
- Cardiólogo. Título de cardiólogo otorgado o revalidado por la Escuela de Graduados de la Facultad de Medicina de la Universidad de la República.
- Nivel II de ecocardiografía. Realización e interpretación de 300 estudios bajo supervisión. Entrenamiento equivalente a seis meses de trabajo en un laboratorio de ecocardiografía.
- Nivel III de ecocardiografía. Realización e interpretación de 450 estudios más que el nivel II. Entrenamiento equivalente a un año de trabajo en un laboratorio de ecocardiografía.
- Capacitación en ecoestrés. Realización e interpretación de un mínimo de 100 estudios bajo supervisión.
- Supervisor en ecoestrés. Nivel III de ecocardiografía y experto en ecocardiografía de estrés. Supone la interpretación independiente de más de 200 estudios de ecoestrés y mantenerse entrenado.
- Entrenamiento en ecoestrés. Para mantener el entrenamiento se aconseja la realización de un mínimo de 100 estudios de ecoestrés por año.
VII. INFORME DEL ESTUDIO DE ECOESTRéS
En todos los estudios de ecoestrés se debe realizar un ecocardiograma Doppler color previo, para tener un diagnóstico de la situación basal y pesquisar la presencia de patologías que contraindiquen la realización del mismo o de patologías que puedan variar con los cambios hemodinámicos desencadenados, tales como insuficiencia mitral, gradiente dinámico intraventricular, presión sistólica pulmonar, etcétera. Permite también reconocer otras condiciones patológicas causantes de síntomas cardíacos, además de la isquemia, como la presencia de derrame pericárdico, miocardiopatía hipertrófica, disección aórtica y valvulopatías.
Para la interpretación de los datos se podrán presentar los resultados en base al modelo de 16 o de 17 segmentos (seis basales, seis medios y cuatro o cinco apicales; este último caso si se utiliza contraste). La contractilidad de cada segmento se graduará en reposo y durante el estrés como normal o hiperdinámica, hipoquinética, aquinética, y disquinética o aneurismática (8), con una puntuación de 1, 2, 3 o 4, respectivamente. Se establecerá entonces un índice de contractilidad parietal, sumando los puntajes de contractilidad de cada segmento y dividiendo el resultado entre 16 o 17, según el modelo utilizado. Habitualmente se utilizan 16 segmentos (figura 1) (18,19).
A. DIAGNóSTICO DE ISQUEMIA MIOCáRDICA
El informe de un ecoestrés debe contener algunos elementos que son indispensables para la interpretación y la toma de decisiones del clínico que solicita el estudio, a saber: un estudio será negativo para la inducción de isquemia miocárdica cuando se obtenga un aumento progresivo de la contractilidad de todos los segmentos y una disminución del volumen sistólico del ventrículo izquerdo, habiendo alcanzando o superado la frecuencia blanco correspondiente para el paciente (índice de contractilidad parietal igual a 1).
Un estudio será positivo para el diagnóstico de isquemia miocárdica cuando aparezcan alteraciones de la contractilidad o empeoramiento de las existentes durante el estrés. Cuanto mayor sea el índice, mayor será la extensión e intensidad de la isquemia.
También es importante consignar las modificaciones de la forma y el tamaño del ventrículo izquierdo (remodelación) así como la disminución de la contractilidad global, ya que también pueden ser indicadores de isquemia inducida por el estrés (tabla 1).
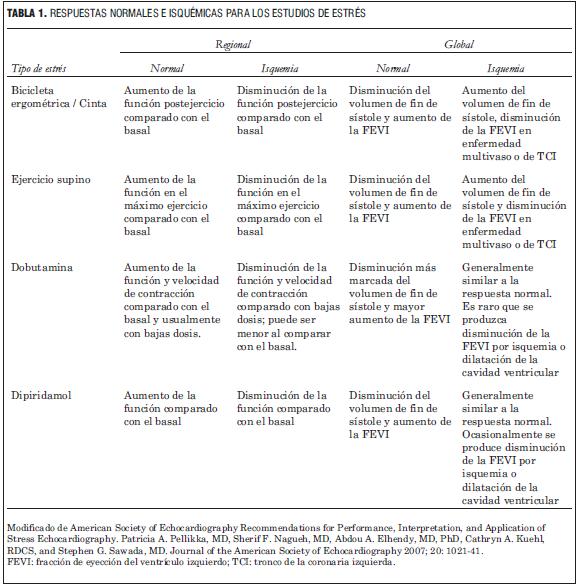
Modificado de American Society of Echocardiography Recommendations for Performance, Interpretation, and Application of Stress Echocardiography. Patricia A. Pellikka, MD, Sherif F. Nagueh, MD, Abdou A. Elhendy, MD, PhD, Cathryn A. Kuehl, RDCS, and Stephen G. Sawada, MD. Journal of the American Society of Echocardiography 2007; 20: 1021-41.
FEVI: fracción de eyección del ventrículo izquierdo; TCI: tronco de la coronaria izquierda.
Los criterios ecocardiográficos relevantes son la inducción de anormalidades en el desplazamiento del endocardio y del engrosamiento sistólico de las paredes del ventrículo izquierdo.
También se considera respuesta patológica el empeoramiento de una hipoquinesia basal y que a veces, para objetivarla, obliga a comenzar la prueba con dosis aun menores de dobutamina (2,5 mg/kg/minuto) debido a que un flujo coronario límite severo de reposo no permite aumentar la contractilidad utilizando el protocolo habitual. Si se produce una mejoría, es probable que se obtenga una respuesta bifásica, es decir, se reinstala la hipoquinesia con dosis crecientes de dobutamina.
Además, debe quedar establecido el umbral de isquemia en el que se han producido las alteraciones segmentarias de acuerdo al protocolo utilizado (etapa o tiempo de ejercicio para el ecoestrés con ejercicio, las dosis farmacológicas para la dobutamina o el dipiridamol y la frecuencia cardíaca máxima alcanzada). Es importante consignar también la presencia de síntomas, la respuesta presora, el motivo de finalización del estudio, los cambios del ECG que sugieran isquemia y la aparición de arritmias.
Es necesario destacar los elementos pronósticos de alto, mediano o bajo riesgo para la aparición de eventos coronarios futuros como infarto de miocardio o muerte y que surgen del estudio (9). La tabla 2 resume esos elementos que predicen el riesgo y que se utilizan en los diferentes protocolos de ecoestrés.
Modificado de American Society of Echocardiography Recommendations for Performance, Interpretation, and Application of Stress Echocardiography. Patricia A. Pellikka, MD, Sherif F. Nagueh, MD, Abdou A. Elhendy, MD, PhD, Cathryn A. Kuehl, RDCS, and Stephen G. Sawada, MD. Journal of the American Society of Echocardiography 2007; 20: 1021-41.
FMC: frecuencia máxima calculada; VI: ventrículo izquierdo; FE: fracción de eyección.
B. DIAGNóSTICO DE VIABILIDAD MIOCáRDICA
Su diagnóstico se hará en base al hallazgo de una mejoría de la contractilidad de los segmentos hipoquinéticos durante la infusión de bajas dosis de dobutamina; el hallazgo de una respuesta bifásica ya referida previamente, es aun más específico (8,9).
La ausencia de mejoría a bajas dosis es un indicador de miocardio no viable y esto es notorio en presencia de miocardio afinado y refringente (sugestivo de cicatriz), en donde es improbable la presencia de miocardio viable (8).
Una respuesta positiva de viabilidad implica una mejoría de al menos un grado en la escala de contractilidad y en dos o más segmentos contiguos (8,9,12).
Se deberá consignar la cantidad de segmentos viables y su localización por su valor pronóstico para la recuperación de la FEVI después de la revascularización (12,20,21).
A modo de resumen, los informes serán completos y claros a la hora de destacar todos los signos y síntomas que llevan a definir un diagnóstico con un grado de precisión adecuado.
Es el deseo de este grupo de trabajo que estas recomendaciones puedan ser de utilidad para quienes tienen el propósito de practicar este procedimiento diagnóstico y destacar el entrenamiento continuo como una condición fundamental para lograrlo de una manera eficiente.
BIBLIOGRAFíA
1. Fuster V, Voute J, Hunn M, Smith SC. Low Priority of Cardiovascular and Chronic Diseases on the Global Health Agenda: A Cause for Concern. Circulation 2007; 116: 1966-70.
2. Mortalidad por enfermedades cardiovasculares en el Uruguay 2005-2006. Comisión Honoraria para la Salud Cardiovascular.
3. Quiñones M, Verani M, Haichin R, Mahmarian J, Suarez J, Zog W. Exercise echocardiography versus 201T1 single-photon emission computed tomography in evaluation of coronary artery disease: analysis of 292 patients. Circulation 1992; 85: 1026-31.
4. Fleischmann K, Hunink M, Kuntz K, Douglas P. Exercise echocardiography or exercise SPECT imaging? A meta-analysis of diagnostic test performance. JAMA 1998; 280:913-20.
5. Schinkel A, Bax J, Geleijnse M, Boersma E, Elhendy A, Roelandt J, et al. Noninvasive evaluation of ischemic heart disease: myocardial perfusion imaging or stress echocardiography? Eur Heart J 2003; 24: 789-800.
6. Smart S, Bhatia A, Hellman R, Stoiber T, Krasnow A, Collier D. Dobutamine-atropine stress echocardiography and dipyridamole sestamibi scintigraphy for the detection of coronary artery disease: limitations and concordance. J Am Coll Cardiol 2000; 36: 1265-73.
7. Marwick T, D’Hondt A, Baudhuin T, Willemart B, Wijns W, Detry J, et al. Optimal use of dobutamine stress for the detection and evaluation of coronary artery disease: combination with echocardiography or scintigraphy, or both? J Am Coll Cardiol 1993; 22: 159-67.
8. Armstrong WF, Zoghbi WA. Stress echocardiography: Current methodology and clinical applications. J Am Coll Cardiol 2005; 45: 1739-47.
9. Pellikka PA, Nagueh SF, Elhendy AA, Kuehl CA, Sawada SG. American Society of Echocardiography Recommendations for Performance, Interpretation, and Application of Stress Echocardiography. J Am Soc Echocardiogr 2007; 20: 1021-41.
10. Becher H, Chamber J, Fox K, Jones R, Leech GJ, Masani N, et al. BSE procedure guidelines for the clinical application of stress echocardiography, recommendations for performance and interpretation of stress echocardiography: A report of the British Society of Echocardiography Policy Committee. Heart 2004; 90: 23-30.
11. Quiñones MA, Douglas PS, Foster E, Gorcsan J, Lewís JF, Pearlman AS, et al. ACC/AHA clinical competence statement on echocardiography: a report of the American College of Cardiology/American Heart Association/American College of Physcians-American Society of Internal Medicine Task Force on Clinical Competence Developed in Collaboration with the American Society of Echocardiography, the Society of Cardiovascular Anesthesiologists, and the Society of Pediatric Echocardiography. J Am Coll Cardiol 2003; 42: 687-708.
12. González Moreno JB, Beltrán A, Pouso J, Ortiz A, Lado M, Galain G, et al. Clinical utility of low dose dobutamine echocardiography in regional myocardial viability detection before and after surgical revascularization. Echocardiography 2002; 19: 537-47.
13. Picano E, Sicari R, Varga A. Dipyridamol stress echocardipgraphy. Clinic Cardiol 1999; 17: 487-99.
14. Picano E, Pingitore A, Conti U, Kozakova M, Boem A, Cabani E, et al. Enhanced sensitivity for detection of coronary artery disease by adittion of atropine to dipyridamol echocardiography. Eur Heart J 1993; 14: 1216-22.
15. Henzlova MJ, Cerqueira MD, Mahmarian JJ, Yao SS. Stress and tracers. J Nucl Cardiol 2006; 13: e80-90.
16. Ryan T, Armstrong WF, Khanderia BK. Task Force 4: Training in echocardiography: Endorsed by the American Society of Echocardiography. J Am Coll Cardiol 2008; 51: 361-7.
17. Evangelista A, Alonso Gómez A, Martín Durán R, Moreno Yangüela M, Oliver Ruiz JM, et al. Guías de la práctica clínica de la Sociedad Española de Cardiología en ecocardiografía. Rev Esp Cardiol 2000; 53: 663-83.
18. Cerqueira MD, Weissman NJ, Dilsizian V, Jacobs AK, Kaul S, Laskey W, et al. Standardized Myocardial Segmentation and Nomenclature for Tomographic Imaging of the Heart. A Statement for Healthcare Professionals From the Cardiac Imaging Committee of the Council on Clinical Cardiology of the American Heart Association. Circulation 2002; 105: 539-42.
19. Lang RM, Bierig M, Devereux RB, Flachskampf FA, Foster E, Pellikka PA, et al. Recommendations for chamber quantification: a report from the American Society of Echocardiography’s Guidelines and Standards Committee and the Chamber Quantification Writing Group, developed in conjunction with the European Association of Echocardiography, a branch of the European Society of Cardiology. J Am Soc Echocardiogr 2005; 18: 1440-63.
20. Camici PG, Kumak Prasad S, Rimoldi OE. Stunning, Hibernation, and assessment of myocardial viability. Circulation 2008; 117: 103-14.
21. Bax J, Poldermans D, Elhendy A. Improvement of left ventricular ejection fraction, heart failure symptoms and prognosis after revascularization in patients with chronic coronary artery disease and viable myocardium detected by dobutamine stress echocardiography. J Am Coll Cardiol 1999; 34: 163-9.














