Servicios Personalizados
Revista
Articulo
Links relacionados
Compartir
Revista Uruguaya de Cardiología
versión On-line ISSN 1688-0420
Rev.Urug.Cardiol. vol.21 no.2 Montevideo set. 2006
ACTUALIZACIÓN
Terapia de reemplazo hormonal y riesgo cardiovascular
Dr. Carlos E. Romer
Terapia de reemplazo hormonal y riesgo cardiovascular
DR. CARLOS E. ROMERO 1
1. Profesor de Cardiología. E-mail: romeroca@adinet.com.uy.
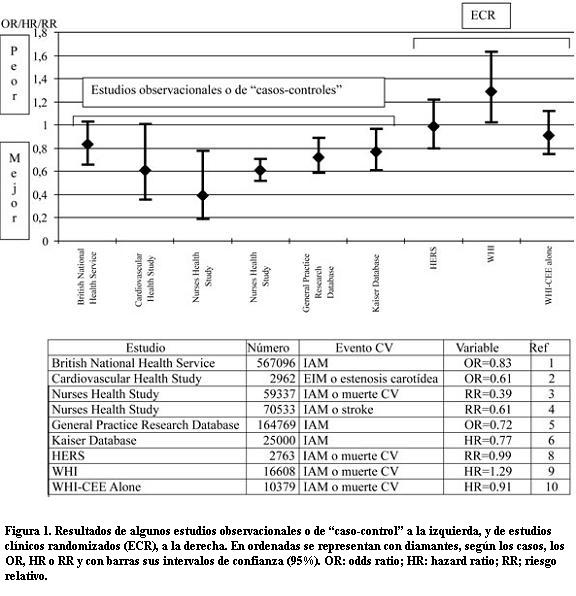
Numerosos estudios observacionales y de “caso-control”, involucrando a cientos de miles de mujeres que utilizaban la terapia de reemplazo hormonal (TRH) por síntomas climatéricos, mostraron beneficios en cuanto a la evolución cardiovascular de las usuarias, por lo que, en términos generales, se aceptó que la TRH podría constituir una opción farmacológica para prevenir manifestaciones clínicas de enfermedad cardiovascular (CV) (1-6). Las guías de prevención de enfermedad CV en mujeres de la American Heart Association (AHA) de 1997, proponían considerar la posibilidad de utilizar estrógenos en las mujeres posmenopáusicas, especialmente en aquellas con múltiples factores de riesgo CV, tales como colesterol LDL elevado (7). Ante la aceptación, también generalizada, de la necesidad de confirmar presunciones con evidencias, faltaba la demostración fehaciente de sus beneficios en estudios clínicos randomizados (ECR). Cuando éstos fueron realizados en pacientes que ya habían tenido eventos CV (fundamentalmente el estudio HERS (8), utilizando 0,625 mg de estrógenos de equino conjugados y 2,5 mg de medroxiprogesterona) o en pacientes sin antecedentes CV (fundamentalmente el estudio WHI (9), utilizando los mismos fármacos y dosis), no se confirmaron esos beneficios, y, por el contrario, la TRH se asoció con un leve aumento de riesgos de eventos CV y de otros. Efectivamente, el estudio WHI, interrumpido prematuramente, permitió estimar que al cabo de 10.000 pacientes-año de tratamiento con la combinación utilizada de estrógenos y progestágenos, se produce un incremento de siete casos de infarto de miocardio o muerte CV, ocho de ataques cerebrovasculares, ocho de tromboembolismo pulmonar, ocho de cáncer invasivo de mama; como contrapartida se reduce en seis el número de casos de cáncer colorrectal y en cinco el de fracturas de cadera. Ante la posibilidad de que fueran los progestágenos los responsables de esos riesgos, se realizó el estudio WHI-CEE Alone utilizando solamente estrógenos (en mujeres histerectomizadas) y se confirmó la falta de beneficios de la TRH en la esfera CV, aunque se verificó una tendencia hacia una mejoría (no significativa) de la evolución cardíaca, manteniendo el riesgo de ataques cerebrovasculares (10). Quiere decir esto que, si bien en términos generales los resultados del tratamiento estrogénico aislado fueron mejores que los que se obtuvieron con la terapia combinada, no se lograron beneficios significativos en cuanto a la evolución CV de estas mujeres.
Consecuentemente, nuevas guías de prevención de enfermedades CV en la mujer de la AHA contraindicaron la TRH que tuviera como objetivo la prevención de enfermedades CV tanto como medida de prevención primaria como secundaria, luego de un evento CV (11). Si bien esto constituye una generalización a toda la población de mujeres de los resultados de estudios realizados dentro de ciertas condiciones particulares, también es cierto que limitó la contraindicación de la TRH sólo a la indicación mencionada: prevención primaria o secundaria de enfermedad CV.
La figura 1 resume los resultados de los efectos CV de la TRH en diversos estudios.
Es de destacar que, si bien en los ECR no se obtuvieron beneficios en la esfera CV, si la TRH estuviera indicada por otros motivos, fundamentalmente los vinculados a los síntomas climatéricos, en general, el riesgo CV de este tratamiento es bajo: efectivamente si se trataran 1.000 mujeres a lo largo de diez años, se producirían siete casos más de infarto de miocardio o muerte CV y ocho de ataques cerebrovasculares que los que se producirían si no se trataran.
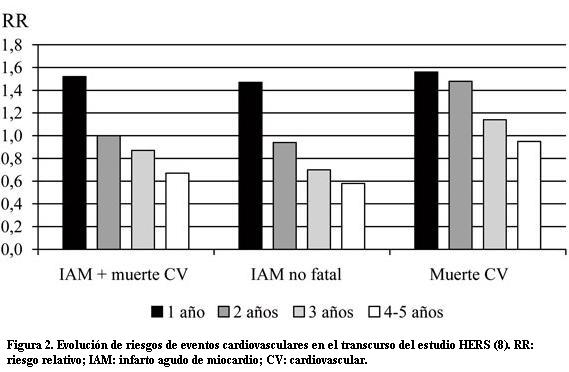
Otro elemento a tener en cuenta es que el análisis de la evolución de estas pacientes a lo largo del período de tratamiento puso de manifiesto en algunos casos un perjuicio inicial y un beneficio tardío, tal como lo muestra la figura 2 en el estudio HERS: en el primer año los resultados fueron perjudiciales, en el segundo, neutros, y a partir del tercero, beneficiosos.
¿Cómo explicar las diferencias entre los resultados de los estudios observacionales y los de los ECR?
Los estudios observacionales, por su diseño, no excluyen un sesgo de inclusión; efectivamente se argumentó que las mujeres que recibían TRH eran más saludables (en función de sus hábitos de vida) que las que no la recibían.
Los ECR, a su vez, fueron criticados en varios aspectos: 1) la avanzada edad de las pacientes incluidas (en nada comparable a la edad de las mujeres habitualmente tratadas con TRH en la práctica diaria) y, en consecuencia, el exagerado lapso transcurrido entre la menopausia y el comienzo del tratamiento; 2) los fármacos utilizados; 3) la asociación con medroxiprogesterona; 4) las dosis empleadas, y 5) la vía de administración.
Un aspecto fundamental es el de la edad de las mujeres incluidas en los estudios HERS y WHI, notoriamente mayor que la de las usuarias habituales. Efectivamente, el primero incluyó mujeres con edades entre 44 y 79 años (promedio 66,7), y el segundo entre 50 y 79 (promedio 62,7), en promedio 10 a 12 años después de la menopausia. La razón por la que se incluyeron pacientes de tal edad era, por un lado, la conveniencia de que hubiera transcurrido un tiempo suficiente luego de la menopausia, para que las pacientes no pudieran adivinar cuál era el tratamiento que recibían según el alivio de los síntomas climatéricos (si era efectivo en el control de las tuforadas era presumible que fuera el tratamiento activo y si no lo era, el placebo) y, por otro, la intención de demostrar que los beneficios de la TRH no se agotaban con el envejecimiento. De todo esto resultó que estos estudios, impecables desde el punto de vista de su diseño estadístico, no son representativos de la población de usuarias habituales de la TRH y, por lo tanto, se cuestiona su validez clínica.
¿Pueden conciliarse los resultados beneficiosos de los estudios observacionales con los adversos de los ECR?
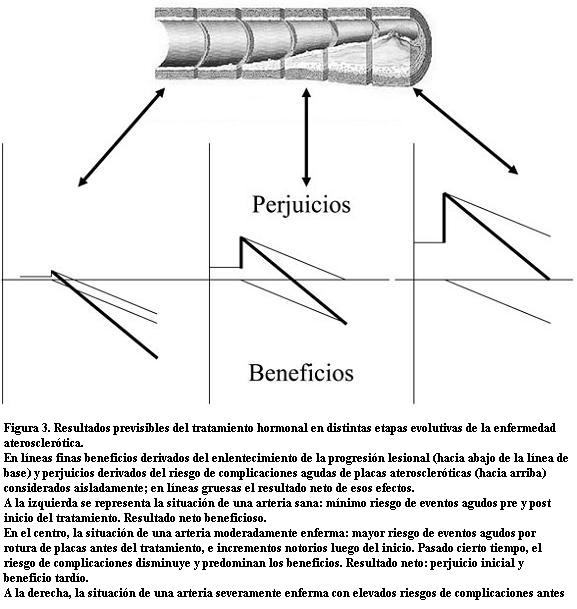
La investigación básica permitió conocer los mecanismos de acción de los estrógenos que pueden operar en uno u otro sentido, fundamentalmente en función del estado de las arterias, lo que ha sido denominado la hipótesis tumoral-x. En arterias sanas o en etapas precoces de los procesos de aterogénesis, los estrógenos producen vasodilatación por producción de óxido nítrico (NO), disminución de la endotelina y aumento de ciclooxigenasa-2 y limitan la actividad inflamatoria, por incrementos de NO y disminución de moléculas de adhesión celular, proteína quimiatractiva de monocitos y factor de necrosis tumoral-a. En definitiva, a través de aumentos del NO, menor activación plaquetaria, menor adhesión de células inflamatorias, menor proliferación de células musculares lisas vasculares y menor oxidación del colesterol LDL, limitan la progresión de las lesiones ateroscleróticas (12). En arterias con aterosclerosis establecida existe una disminución de la expresión y función de los receptores estrogénicos, y los estrógenos producen menor vasodilatación, activación inflamatoria, inestabilización de las placas con incrementos de la metaloproteinasa de la matriz y neovascularización. En resumen, en arterias sanas predominan los efectos beneficiosos a través de una menor progresión de la aterosclerosis; en arterias enfermas predominan los perjudiciales, especialmente aquellos capaces de desencadenar eventos cardiovasculares agudos a través de un aumento de la actividad inflamatoria y la posibilidad de que se produzca una rotura de una placa, fundamentalmente a nivel de su hombro, por aumentos de la metaloproteinasa de la matriz (13).
En consecuencia, la hipótesis que surge es que la TRH podría ser eficaz cuando se la utiliza en mujeres relativamente jóvenes, muy cerca de la menopausia (ventana de tratamiento), y perjudicial en mujeres de mayor edad (como las incluidas en los ECR) y, en consecuencia, con mayor carga aterosclerótica. También en estas mujeres más añosas, con lesiones coronarias que se hayan manifestado clínicamente o no, los perjuicios iniciales vinculados con eventos CV agudos desencadenados por los mecanismos ya mencionados, podrían ulteriormente ser neutralizados por los efectos beneficiosos vinculados a la menor progresión de la aterosclerosis, explicando el fenómeno ya mencionado de “perjuicio inicial-beneficio tardío” (14).
En apoyo a esta hipótesis, la experimentación animal ha demostrado en monas tratadas con estrógenos luego de la menopausia producida por ovariectomía, que las lesiones coronarias progresaban más lentamente (comparadas con las no tratadas) si el tratamiento se iniciaba precozmente, en tanto que no se frenaba la progresión lesional si el tratamiento se iniciaba dos años después de la menopausia (equivalentes a seis años en la mujer) (15). En forma similar, los estrógenos mejoraron en mujeres añosas la respuesta vasodilatadora en la arteria braquial inducida por hiperflujo postisquémico (pruebas de función endotelial) si esas mujeres no tenían antecedentes de enfermedad CV, ni factores de riesgo CV ni tratamiento con fármacos CV, en tanto no mostraron efectos en mujeres con antecedentes o factores de riesgo o uso de fármacos CV, apoyando la hipótesis de las acciones diferenciales de los estrógenos según actúen en vasos presumiblemente sanos o presumiblemente enfermos (16).
Estudios en curso, el KEEPS (Kronos Early Estrogen Prevention Study) (17) y el ELITE (Early versus Late Intervention Trial with Estradiol) (18) , ambos en etapa de inclusión de pacientes, procuran dilucidar si esta hipótesis es cierta. Simultáneamente se estudiará la eficacia de menores dosis y otras vías de administración de estrógenos equinos conjugados y otros estrógenos: El estudio KEEPS incluirá mujeres con edades entre 42 y 58 años y con menos de 36 meses desde la menopausia, las que serán randomizadas a 0,45 mg de estrógenos equinos conjugados o 50 mg de estradiol transdérmico en parches con recambio semanal o placebo, en combinación con 200 mg de progesterona, 12 días de cada mes en las mujeres con útero. El estudio ELITE se llevará a cabo en mujeres con menos de seis años o bien con más de 10 años desde la menopausia, las que recibirán 1 mg de 17 b-estradiol más un gel vaginal de progesterona al 4% en los primeros 10 días del mes, en las mujeres con útero, o los placebos correspondientes. En ambos estudios los “endpoints” no son eventos clínicos, sino la evolución de la aterosclerosis evaluada a través de la progresión del espesor íntima-media en la carótida en estudios ultrasonográficos o la carga de calcio en las arterias coronarias, valorada por técnicas radiológicas. El uso de sucedáneos de la enfermedad CV y no de eventos clínicos duros, permite anticipar críticas a la validez de estos estudios, que seguirán echando leña a la hoguera de las discusiones sobre la eficacia de la TRH en la prevención de la enfermedad CV.
En conclusión, en base a la evidencia disponible a partir de los ECR, las guías vigentes desaconsejan la TRH como prevención primaria o secundaria de enfermedad CV.
Es posible que nuevas evidencias muestren mejores resultados CV con la administración de la TRH a mujeres menopáusicas más jóvenes que las incluidas en los ECR, con dosis menores de estrógenos, por otras vías, asociando progestágenos no sistémicos en mujeres con útero, dados por períodos más limitados, todo lo cual está en investigación, y que, por lo tanto, se considere más seguro el tratamiento hormonal cuando se lo indique para el control de los síntomas climatéricos. No parece razonable prever que los resultados de los estudios en curso puedan llegar a revertir la posición actual que sostiene que la TRH no está indicada como medida de prevención CV, pero podrían dar lugar a la realización de nuevos ECR. Mientras tanto debemos seguir utilizando en las mujeres las numerosas y probadamente eficaces medidas de prevención CV disponibles sin distinción de sexo.
AGRADECIMIENTO
Al Dr. Eduardo Storch por la revisión crítica del manuscrito.
BIBLIOGRAFíA
1. Mann RD, Lis Y, Chukwujindu J, Chanter DO. A study of the association between hormone replacement therapy, smoking and the occurrence of myocardial infarction in women. J Clin Epidemiol 1994; 47: 307–12.
2. Jonas HA, Kronmal RA, Psaty BM, Manolio TA, Meilahn EN, Tell GS, et al. Current estrogen-progestin and estrogen replacement therapy in elderly women: association with carotid atherosclerosis. CHS Collaborative Research Group. Cardiovascular Health Study. Ann Epidemiol 1996; 6: 314–23.
3. Grodstein F, Stampfer MJ, Manson JE, Colditz GA, Willett WC, Rosner B, et al. Postmenopausal estrogen and progestin use and the risk of cardiovascular disease. N Engl J Med 1996; 335: 453–61.
4. Grodstein F, Manson JE, Colditz GA, Willett WC, Speizer FE, Stampfer MJ. A prospective, observational study of postmenopausal hormone therapy and primary prevention of cardiovascular disease. Ann Intern Med 2000; 133: 933–41.
5. Varas-Lorenzo C, García-Rodríguez LA, Pérez-Gutthann S, Duque-Oliart A. Hormone replacement therapy and incidence of acute myocardial infarction. A population-based nested case-control study. Circulation 2000; 101: 2572–8.
6. Ferrara A, Quesenberry CP, Karter AJ, Njoroge CW, Jacobson AS, Selby JV. Current use of unopposed estrogen and estrogen plus progestin and the risk of acute myocardial infarction among women with diabetes: the Northern California Kaiser Permanente Diabetes Registry, 1995–1998. Circulation 2003; 107: 43–8.
7. Grundy SM, Balady GJ, Criqui MH, Fletcher G, Greenland P, Hiratzka LF, et al. Guide to primary prevention of cardiovascular diseases: a statement for healthcare professionals from the Task Force on Risk Reduction. Circulation 1997; 95: 2329–31.
8. Hulley S, Grady D, Bush T, Furberg C, Herrington D, Riggs B, et al. Randomized trial of estrogen plus progestin for secondary prevention of coronary heart disease in postmenopausal women. Heart and Estrogen/progestin Replacement Study (HERS) Research Group. JAMA 1998; 280: 605–13.
9. Rossouw JE, Anderson GL, Prentice RL, LaCroix AZ, Kooperberg C, Stefanick ML, et al. Risks and benefits of estrogen plus progestin in healthy postmenopausal women: principal results from the Women’s Health Initiative randomized controlled trial. JAMA 2002; 288: 321–33.
10. Anderson GL, Limacher M, Assaf AR, Bassford T, Beresford SA, Black H, et al. Effects of conjugated equine estrogen in postmenopausal women with hysterectomy: the Women’s Health Initiative randomized controlled trial. JAMA 2004; 291: 1701–12.
11. Mosca L, Appel LJ, Benjamin EJ, Berra K, Chandra-Strobos N, Fabunmi RP, et al. Evidence-based guidelines for cardiovascular disease prevention in women. Circulation 2004; 109: 672–93.
12. Mendelsohn ME, Karas RH. Molecular and cellular basis of cardiovascular gender differences. Science 2005; 308: 1583-7.
13. Ouyand P, Michos ED, Karas RH. Hormone replacement therapy and the cardiovascular system. Lessons learned and unanswered questions. J Am Coll Cardiol 2006; 47: 1741-53.
14. Phillips LS, Langer RD. Postmenopausal hormone therapy: critical reappraisal and a unified hypothesis. Fertil Steril 2005; 83: 558.
15. Clarkson TB. The new conundrum: do estrogens have any cardiovascular benefits? Int J Fertil 2002; 47: 61-8.
16. Herrington DM, Espeland MA, Crouse JR III, Robertson J, Riley WA, McBurnie MA, et al. Estrogen replacement and brachial artery flow-mediated vasodilation in older women. Arterioscler Thromb Vasc Biol 2001; 21: 1955–61.
17. Harman SM, Brinton EA, Cedars M, Lobo R, Manson JE, Merriam GM, et al. KEEPS: the Kronos Early Estrogen Prevention study. Climacteric 2005; 8: 3–12.