Servicios Personalizados
Revista
Articulo
Links relacionados
Compartir
Revista Uruguaya de Cardiología
versión On-line ISSN 1688-0420
Rev.Urug.Cardiol. vol.19 no.2-3 Montevideo nov. 2004
ARTíCULO ORIGINAL
Asociación entre hiperhomocisteinemia, cardiopatía isquémica y diabetes tipo 2
DRES. ENRIQUE SOTO 1, ADRIANA MIMBACAS 2,3, LIC. CECILIA GASCUE 4, DRES. GERARDO JAVIEL 5,
RITA FERRERO 6, GRACIELA VITARELLA 7, HORACIO CARDOSO 8
1. Médico del Centro de Asistencia del Sindicato Médico del Uruguay (CASMU), Cardiología.
2. Asistente del Departamento de Citogenética, UA Instituto de Biología, Facultad de Ciencias.
3. Investigador Asociado del Departamento de Citogenética, Instituto de Investigaciones Biológicas Clemente Estable.
4. Becaria del Departamento de Citogenética, Instituto de Investigaciones Biológicas Clemente Estable.
5. Médico del Centro de Asistencia del Sindicato Médico del Uruguay (CASMU), Unidad Diabetes.
6. Médico del Centro de Asistencia del Sindicato Médico del Uruguay (CASMU), Medicina General.
7. Médico del Centro de Asistencia del Sindicato Médico del Uruguay (CASMU), Unidad Diabetes.
8. Jefe del Departamento de Citogenética, Instituto de Investigaciones Biológicas Clemente Estable.
Correspondencia: Dra. Adriana Mimbacas. Instituto de Investigaciones Biológicas Clemente Estable. Avenida Italia 3318. Montevideo, Uruguay. E-mail: abmg@iibce.edu.uy.
RESUMEN
La hiperhomocisteinemia es considerada como un factor de riesgo para las enfermedades vasculares en la población general. Sin embargo, su rol en el desarrollo de la cardiopatía isquémica (CI) no ha sido totalmente dilucidado. El objetivo fue determinar, si existe, en primera instancia una asociación entre la cardiopatía isquémica y los niveles elevados de homocisteína en plasma y posteriormente investigar la posible asociación entre la hiperhomocisteinemia y la diabetes mellitus tipo 2. Se analizó la información de 204 pacientes atendidos en consultorios dependientes del CASMU con una edad promedio de 61,2±10,8 años. Se siguieron los criterios de las guías de Task Force y ADA para el diagnóstico de cardiopatía isquémica y diabetes, respectivamente. Se tomaron valores entre 5-15 µmoles/lt de homocisteína plasmática como normales. Los pacientes fueron clasificados en dos grupos: con cardiopatía isquémica (CCI) y sin cardiopatía isquémica (SCI). En las comparaciones realizadas entre los grupos se observaron diferencias significativas en la distribución de los niveles de homocisteína plasmática entre los individuos CCI y SCI (p<0,001). A su vez, se observó una asociación entre los valores de hiperhomocisteinemia y la CI (OR=2,66). Por otra parte, la ausencia de diferencias significativas entre diabéticos y no diabéticos con CI estaría indicando que la diabetes y la hiperhomocisteinemia serían dos características genéticas independientes o –dicho de otra forma– el hecho de ser diabético no altera la asociación entre la hiperhomocisteinemia y la cardiopatía isquémica.
Palabras clave:
HIPERHOMOCISTEINEMIA
HOMOCISTEíNA
ISQUEMIA MIOCáRDICA
DIABETES MELLITUS TIPO II
SUMMARY
A high plasmatic level of homocysteine is considered as a risk factor to vascular disease in the general population. However, the role of hyperhomocysteinaemia in the ischaemic heart disease development is not totally elucidated. The aim of our study was to determine in fist place, if in our sample there is an association between homocysteine levels and ischaemic heart disease and subsequently to investigate a possible association of hyperhomocysteinaemia to the presence of diabetes mellitus type 2.
We analyzed the information of 204 patients attending to private health centers (depending from CASMU). All patients (61,2 ± 10,8 year olds average) were diagnosed as diabetic type 2 and ischaemic heart disease according to the ADA and Task Force guides criteria respectively. We took 5-15 µmol/l homocysteine plasmatic value as normal.
The patients were classified in two groups: with (CCI) and without ischaemic heart disease (SCI). We observed statistical significant differences in the distribution of homocysteine plasmatic levels between: CCI and SCI (p<0,001). We also observed an association between hyperhomocysteinaemia and CI (OR=2,66). In the other hand, non-significant statistical differences between diabetic and non diabetics patient with CI would be indicate that that hyperhomocysteinaemia and diabetes are two independent genetics factors; the diabetes condition do not alter the association between hyperhomocisteinaemia and CI.
Key words:
HYPERHOMOCISTEINEMIA
HOMOCYSTEINE
MYOCARDIAL ISCHEMIA
DIABETES MELLITUS TYPE II
INTRODUCCIÓN
En estudios epidemiológicos se demostró la existencia de una asociación entre niveles altos de homocisteína y aumento del riesgo cardiovascular (1-3). Estas evidencias sumadas a los datos experimentales sugieren que la hiperhomocisteinemia podría ser un factor adicional asociado a enfermedades cardiovasculares (1, 4-6). Aunque esta asociación parece ser fuerte e independiente de otros factores de riesgo, no todos los estudios dan resultados similares (7-11).
Por otro lado, es sabido que los pacientes con diabetes tienen una incidencia aumentada de enfermedades vasculares (12). Múltiples factores contribuyen para aumentar este riesgo (13). De un tercio a un medio de las enfermedades vasculares que ocurren en los diabéticos no son explicables por los factores de riesgo tradicionales (1,14). Los procesos ateroscleróticos en pacientes de alto riesgo comienzan antes que el diagnóstico de diabetes se haya establecido: un aumento del riesgo para enfermedad coronaria arterial ocurre en el estado prediabético o de intolerancia a la glucosa (incrementos de dos a tres veces) y en pacientes diabéticos (cuatro veces) (13).
Por esta razón planteamos determinar en nuestra muestra si existe, en primera instancia, una asociación entre la cardiopatía isquémica y los niveles elevados de homocisteína en plasma y posteriormente analizar qué sucede en los pacientes con diabetes mellitus tipo 2.
MATERIAL Y MéTODO
Se analizó la información de las fichas médicas de seis consultorios dependientes del Centro de Asistencia del Sindicato Médico del Uruguay (CASMU). Del total de fichas se seleccionaron 204 pacientes consecutivos atendidos entre los años 2001 y 2003. A todos los pacientes seleccionados se les estudió: a) presencia o ausencia de cardiopatía isquémica demostrada, documentada según los criterios diagnósticos de infarto de miocardio del Report of the ACC/AHA Task Force on Practice Guidelines Committee on Manegement of Acute Myocardial Infarction (15) o cineangiocoronariografía, o ambas (para el cateterismo se consideraron lesiones críticas aquellas que tenían una disminución significativa del flujo: reducción del diámetro en 50% o de su sección en al menos 70%), b) presencia o ausencia de diabetes según los criterios del Report of Committee Expert American Diabetes Association (12). Se utilizaron los siguientes criterios de exclusión: a) individuos a los que no se les haya realizado la dosificación de homocisteína, b) quienes no tuviesen realizados estudios para cardiopatía isquémica, c) individuos portadores de insuficiencia renal. Todos los pacientes fueron controlados periódicamente por un cardiólogo y un diabetólogo durante los tres años que abarcó este estudio.La homocisteinemia fue evaluada mediante radioinmunoensayo con luz fluorescente polarizada, tomando como valores de referencia normales 5-15 µmoles/lt. Los pacientes fueron clasificados inicialmente en dos grupos: con cardiopatía isquémica y sin cardiopatía isquémica (CCI y SCI, respectivamente). Los análisis estadísticos fueron realizados utilizando los paquetes estadísticos STATA 5,0 (16), SSPS 10,0 (17) y EPIINFO 6,0 (18). Se realizó el análisis exploratorio de los datos para obtener los valores estadísticos más empleados. Se utilizaron el test de empleados de varianza y las pruebas de contraste de la normalidad para analizar el comportamiento de las poblaciones. Se testó la independencia de las muestras mediante el test de Kolmogorov-Smirnov y la prueba U de Mann-Whitney(17). La distribución de los niveles de homocisteína fue comparada mediante el test de c2. Mediante tablas de contingencia de 2 x 2 se evaluó la asociación de la hiperhomocisteinemia con la cardiopatía isquémica utilizando el programa EPIINFO 6,0 (18). Se calculó el odds ratio (OR) utilizando el mismo programa.
RESULTADOS
De las 204 fichas analizadas, 125 pacientes presentaron cardiopatía isquémica demostrada y 79 no desarrollaron esta complicación hasta el momento de este estudio. En la tabla 1 se muestran la media, el desvío estándar de la edad y los niveles de homocisteína en los grupos analizados.

La distribución de los niveles de homocisteína presentó diferencias significativas entre las dos poblaciones (c2= 11,15, p<0,001). La distribución poblacional de estos grupos analizados (SCI y CCI) mostró una distribución no gaussiana de las mismas, por lo cual, para demostrar la diferente dispersión, se utilizaron los test de Kolmogorov-Smirnov y la prueba U de Mann-Whitney(16) (p<0,05). En la figura 1 se muestra la distribución de los valores de homocisteína en µmol/lt de estos dos grupos.
Se analizó mediante el programa EPIINFO 6,0(18) la posible existencia de asociación entre cardiopatía isquémica e hiperhomocisteinemia. Se utilizaron tablas de contingencia de 2 x 2: CCI (55/70) SCI (18/61): c2= 9,48, p<0,01. El odds ratio fue de 2,66 (IC 95%: 1,35-5,28). Entre los pacientes que tenían niveles de homocisteína mayores de 15 µmol/lt la frecuencia de cardiopatía isquémica fue de 75,34% (figura 2).
FIGURA 1
Distribución de los valores de homocisteína en pacientes con cardiopatía isquémica (CCI) y sin cardiopatía isquémica (SCI).
FIGURA 2
Porcentaje de individuos que presentan valores mayores de 15 µmol/lt de homocisteína en plasma para los individuos con cardiopatía isquémica (CCI) y sin cardiopatía isquémica (SCI).
Para analizar el comportamiento de los valores de homocisteína en los individuos diabéticos se procedió a subdividir la muestra en diabéticos y no diabéticos. Basado en los criterios de la ADA (12), de los 204 pacientes estudiados, 108 pacientes presentaban diagnóstico de diabetes mellitus tipo 2. De éstos, 55 presentaban cardiopatía isquémica y 53 no desarrollaron esta complicación hasta el momento del estudio. En la tabla 2 se muestran la media, el desvío estándar de la edad y los niveles de homocisteína en los diabéticos y no diabéticos.
La distribución de los valores de homocisteína (figuras 3 y 4) presentó diferencias significativas entre los diabéticos con y sin cardiopatía isquémica (CI) al igual que para los no diabéticos. No se hallaron diferencias significativas entre diabéticos y no diabéticos con CI y diabéticos y no diabéticos sin CI (tabla 3).
La tabla de contingencia de 2 x 2 para los diabéticos mostró un OR = 1,95 (IC 95%: 0,78-4,97) y para los no diabéticos un OR = 3,33 (IC 95%: 1,09-10,6).
Al realizar las comparaciones entre diabéticos con CI y no diabéticos con CI no se observaron diferencias significativas.
DISCUSIóN
Aumentos de la concentración de homocisteína plasmática han sido descritos en pacientes con enfermedad coronaria arterial, en pacientes con complicaciones cardiovasculares de la diabetes tipo 2 y en pacientes que presentan ambas afecciones (19-22). Se ha sugerido que la homocisteína está involucrada en la promoción de la actividad plaquetaria, hipercoagulabilidad, estrés oxidativo, disfunción endotelial, oxidación y peroxidación de lípidos (23,24). Sin embargo, los mecanismos exactos por los cuales la homocisteína causa aterogénesis no han sido bien dilucidados.
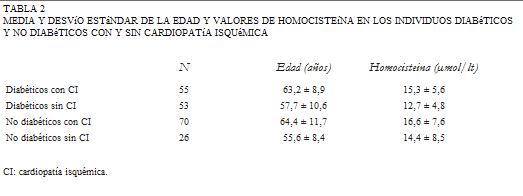
FIGURA 3
Distribución de los valores de homocisteína en pacientes diabéticos.
DSCI: diabéticos sin cardiopatía isquémica;
DCCI: diabéticos con cardiopatía isquémica.
Por otra parte, es sabido que la diabetes per se está asociada a un aumento del riesgo de enfermedad cardiovascular siendo esta última la principal causa de mortalidad en los diabéticos (25,26). Parte de este riesgo aumentado se explica por los parámetros ya establecidos de riesgo cardiovascular (intolerancia a la glucosa, índice de masa corporal [BMI] aumentado, hipertensión, hipertrigliceridemia, disminución de HDL). Sin embargo, aún es materia de debate el hecho de que la corrección de una hiperglicemia en individuos prediabéticos lleve implícita una disminución del riesgo (27). Por esta razón sería imprescindible analizar otros factores que pudieran estar contribuyendo a sumar efectos para el desarrollo de cardiopatía isquémica.
Nuestros resultados mostraron que al comparar los grupos con y sin cardiopatía isquémica las curvas de distribución de los niveles de homocisteína presentan diferencias significativas. De 125 pacientes que presentaron hiperhomocisteinemia, 75,34% tenían cardiopatía isquémica, los restantes (24,66%) hasta el momento no han desarrollado esta complicación. Cuando analizamos la asociación entre la hiperhomocisteinemia y la cardiopatía se observó un odds ratio de 2,66 con un intervalo de confianza significativo, lo que estaría indicando la existencia de asociación entre los valores de homocisteína elevados y la cardiopatía isquémica.
FIGURA 4
Distribución de los valores de homocisteína en la muestra de no diabéticos.
NDSCI: no diabéticos sin cardiopatía isquémica;
NDCCI: no diabéticos con cardiopatía isquémica.
Al realizar la subdivisión de la muestra, el hecho de no existir diferencias significativas entre los diabéticos y no diabéticos con CI nos estaría indicando que en el caso de la hiperhomocisteinemia el hecho de ser diabético no altera la asociación entre la hiperhomocisteinemia y la CI.
Observamos que en los no diabéticos existiría una clara asociación (OR= 3,33) entre el factor analizado y el evento. Sin embargo, al analizar la muestra de diabéticos se observó también un valor de odds ratio mayor a 1, pero los intervalos de confianza no presentaron diferencia estadísticamente significativa. Este último dato podría ser explicado por dos razones: a) la presencia de individuos falso negativos originada por un mayor número de casos que desarrollarían tardíamente la cardiopatía isquémica, o b) al ser la diabetes una enfermedad multifactorial en la cual participan muchos factores desencadenantes de complicaciones crónicas, la hiperhomocisteinemia sería un factor adicional pero no principal para el desarrollo de cardiopatía isquémica.
BIBLIOGRAFíA
1. Eikelboom JW, Lonn E, Genest J, Hankey G, Yusuf S. Homocyst(e)ine and cardiovascular disease: a critical review of epidemiological evidence. Ann Intern Med 1999; 131: 363-75.
2. Arai K, Yamaski Y, Kajimoto Y, Watada H, Umayahara Y, Kodama M, et al. Association of methylenetetrahydrofolate reductase gene polymorphism with carotid arterial wall thickening and myocardial infarction risk in NIDDM Diabetes 1997; 46: 2102-4.
3. Anderson J, Muhlesteim J, Horne B, Carlquist J, Bair T, Madsen T, et al. Plasma homocysteine predicts mortality independently of traditional risk factor and C-reactive protein in patients with angiographically defined coronary artery disease. Circulation 2000; 102: 1227-32.
4. Graham I. Homocysteine in health and disease. Ann Int Med 1999; 131: 387-8.
5. Passaro A, Calsoni F, Volpato S, Dalla Nora E, Pareschi PL, Zamboni PF, et al. Effect of metabolic control on homocysteine levels in type 2 diabetic patients: a 3-year follow up. J Int Med 2003; 254: 264-71.
6. Abramson N, Abramsom S. Hypercoagulability: clinical assessment and treatment South Med J 94 2001; (10): 1013-20.
7. Verhoef P, Hennekens CH, Malinow MR, Kok FJ, Willett WC, Stampfer MJ. A prospective study of plasma homocysteine and risk of ischaemic stroke. Stroke 1994; 25: 1924-30.
8. Ma J, Stampfer M, Hennekens CH, Frosst P, Sekhub J, Horsford J, et al. Methylenetetrahydrofolate reductase polymorphism, plasma folate, homocysteine, and risk of myocardial infraction in US physicians. Circulation 1996; 94: 2410-6.
9. Evans RW, Shaten BJ, Hempel JD, Cutler JA, Kuller LH. Homocyst(e)ine and risk of cardiovascular disease in the Multiple Risk Factor Intervention Trial. Arterioscler Thromb Vasc Biol 1997; 17: 1947-53.
10. Folsom A, Nieto J, McGovern P, Tsai M, Malinow MR, Eckfeldt JH, et al. Prospective study of coronary heart disease incidence in relation to fasting total homocysteine, related genetic polymorphisms, and vitamin B. The atheroesclerosis risk in communities (ARIC) study. Circulation 1998; 98: 204-10.
11. Malinow MR, Bostom AG, Krauss R. Homocysteine, diet, and cardiovascular diseases. A statement for healthcare professionals from the nutrition committee, American Heart Association. Circulation 1999; 99: 178-82.
12. Report of the Expert Committee on the Diagnosis and Classification of Diabetes Mellitus. The Expert Committee on the Diagnosis and Classification of Diabetes Mellitus from the American Diabetes Association, Alexandria, Virginia. Diabetes Care 2003; 26: S5-S20.
13. Hsueh WA. Introduction: new insight into understanding the relation of type 2 diabetes mellitus, insuline resistance, and cardiovascular disease. Am J Card 2003: 92 (4A): 7-9.
14. Smith SC, Greenland P, Grundy SM. Prevention conference V. Beyond secondary prevention: identifying the high-risk patient for primary prevention executive summary. Circulation 2000; 101: 111-6.
15. Guidelines for the manegement of Patients with Acute Myocardial Infarction. ACC/AHA. Circulation 1999; 100: 1016-30.
16. StatSoft. 1995. Statistica 5,1 for Windows. StatSoft. Tulsa, Oklahoma
17. SPSS 1999. SPSS 10,0 for windows. Standard version SPSS Inc.
18. http://www.cica.es/aliens/epiinfo/program.htm.
19. Passaro A, D’Elia K, Pareschi PL, Calsoni F, Carantoni M, Fellin R, et al. Factors influencing plasma homocysteine levels in type 2 diabetes. Diabetes Care 2000; 23(3): 420-1.
20. Buysschaert M, Dramais AS, Wallemacq PE, Hermans MP. Hyperhomocysteinemia in type 2 diabetes. Diabetes Care 2000; 23(12): 1816-22.
21. Emoto M, Kanda H, Shoji T, Kawagishi T, Komatsu M, Mori K, et al. Impact of insulin resistance and nephropathy on homocysteine in type 2 diabetes. Diabetes Care 2001; 24 (3): 533-8.
22. Becker A, Kostense PJ, Bos G, Heine RJ, Dekker JM, Nijpels G, et al. Hyperhomocysteinaemia is associated with coronary events in type 2 diabetes. J Int Med 2003; 253: 293-300.
23. Refsum H, Ueland PM. Recent data are not in conflict with homocysteine as a cardiovascular risk factor. Curr Opin Lipidol 1998; 9: 533-9.
24. Beneš P, Kaòková K, Mužík J, Groch L, Benedík J, Elbl L, et al. Methylenetetrahydrofolate reductase polymorphism, type 2 diabetes mellitus, coronary artery disease, and essential hypertension in the Czech population. Mol Genet Metabol 2001; 73: 188-95.
25. Standards of medical care for patients with diabetes mellitus. ADA, Diabetes Care 2003; 26: S33-S50.
26. D’Angelo A, Selhub J. Homocysteine and thrombotic disease. Blood 1997; 90: 1-11.
27. The Expert Committee on the Diagnosis and Classification of Diabetes Mellitus Follow-up Report on the Diagnosis of Diabetes Mellitus Diabetes Care 2003; 26: 3160-7.














