Introducción
Según estimaciones del Programa Conjunto de las Naciones Unidas sobre el VIH/Sida (ONUSIDA), el número de personas con VIH (PVIH) a diciembre de 2019 alcanzaba aproximadamente 38 millones, de las cuales alrededor de 1,7 millones de personas lo habrían adquirido en 2019, lejos de la cifra objetivo a nivel global para 2020 (500.000)1. Dentro de los grupos más afectados en términos de incidencia (poblaciones “clave”) se estima que 44% de las nuevas infecciones en 2019 se produjeron entre varones gais y otros hombres que tienen sexo con hombres (HSH) en Latinoamérica. En nuestro país, estudios realizados en 2008 y 2012 estimaron la prevalencia de VIH en varones gais/HSH en 9% y 9,7%, respectivamente2,3.
El seguimiento estandarizado de la epidemia en los países se realiza, cada dos años, a través del Reporte Global Aids Monitoring (GAM), donde se incluyen indicadores de prevención de VIH en poblaciones clave4.
Para informar estos indicadores, ONUSIDA recomienda la realización de encuestas y estudios serológicos periódicos en muestras representativas de poblaciones claves, lo que representa múltiples desafíos, costos y complejidades para los países de la región, Uruguay incluido5.
El uso de internet ha ganado popularidad como herramienta alternativa para realizar investigaciones sobre comportamientos sexuales, acceso y aceptabilidad de medidas de prevención y estimación de prevalencia de VIH, en particular en poblaciones ocultas6-15.
Las encuestas autoadministradas periódicas basadas en internet en gais/HSH contribuyen a conocer y monitorear la epidemia. Un ejemplo de esto es la encuesta American Men´s Internet Survey (AMIS), y su análoga, European Men-Who-Have-Sex-With-Men Internet Survey (EMIS)16,17. En el año 2018 se implementó la Latin American MSM Internet Survey 2018 (LAMIS 2018), versión latinoamericana de EMIS, cuyos primeros resultados fueron comunicados en la 10ª International Aids Society Conference on HIV Science (IAS 2019)18. La encuesta en Uruguay se hizo bajo la coordinación de la organización Ovejas Negras, alcanzó 771 personas encuestadas y algunos de sus datos han sido incluidos en el sitio web de ONUSIDA19.
Uruguay cuenta con un amplio acceso a internet, que en 2018 alcanzaba al 89% de la población y la “brecha digital” tiende a reducirse entre los diferentes niveles socioeconómicos (Grupo Radar, Perfil del Internauta uruguayo). Esta amplia penetración ofrece una oportunidad para realizar encuestas basadas en internet.
Con el objetivo de disponer de información actualizada respecto a conocimientos, prácticas sexuales y acceso a servicios de prevención de VIH, con énfasis en uso de condón en la última relación sexual anal (indicador GAM 3.6B) y realización de la prueba de VIH en el último año (indicador GAM 3.4B), en gais y otros HSH de 15 a 49 años en Uruguay, se realizó un estudio transversal a través de una encuesta basada en la web en el período octubre a diciembre del año 2019.
Material y método
Se realizó un estudio de corte transversal y analítico a través de una encuesta en línea de alcance nacional en varones gais y otros HSH, en el período comprendido entre octubre y diciembre del año 2019 (80 días). El criterio de inclusión fue: varones entre 15 y 49 años que habían mantenido relaciones sexuales con otros varones en el último año.
Como instrumento se utilizó una encuesta confeccionada a partir de encuestas aplicadas y validadas en dos experiencias internacionales: la encuesta Behavioral Surveillance Surveys (BSS) para las poblaciones en riesgo de VIH producidas por la OMS y Family Health International20,21, incluyendo sus adaptaciones validadas para América Latina22, y la encuesta LAMIS, incluyendo el relevo de información para los indicadores del Reporte GAM.
En una primera etapa se realizó una invitación abierta, dirigida a hombres de 15 años y más residentes en Uruguay, a participar en un estudio sobre la salud sexual de los hombres a través de placas publicitarias en distintas redes sociales, incluyendo un enlace que dirigía a la encuesta alojada en la web. En la primera parte de la encuesta, se recabó información que permitía la selección de la población de estudio: sexo, edad, departamento de residencia, nivel educativo, situación de pareja, si había tenido relaciones sexuales con mujeres, con mujeres y hombres, con hombres y/o personas trans, y si se había realizado test de VIH en los últimos 12 meses. A quienes cumplían con los criterios de inclusión, se les invitaba a avanzar en la encuesta solicitándosele el consentimiento informado. Al final de la segunda parte de la encuesta, se les proporcionaba información sobre la prevención del VIH.
La encuesta se implementó a través de una propuesta metodológica basada exclusivamente en la aplicación de una encuesta online sustentada en una estrategia de comunicación y marketing digital por 4 redes sociales, WhatsApp, Facebook, Instagram y Twitter. La estrategia de comunicación digital incluyó: narrativa de convocatoria centrada en la salud sexual, segmentación de la difusión según las edades, alianzas con influencers y contactos claves territoriales, uso de las cuentas de Facultad de Ciencias Sociales y Ovejas Negras, socialmente legitimadas y posicionadas.
El protocolo de investigación fue aprobado por el Comité de Ética de la Investigación de la Facultad de Medicina de la Universidad de la República y contó con el aval de la Dirección General de la Salud del Ministerio de Salud Pública luego de su evaluación por la Comisión Nacional de Ética de la Investigación del organismo.
Las variables categóricas se describieron por frecuencias y porcentajes, las continuas por media y desvío estándar, mediana y rango. Se utilizó un modelo de regresión logística binaria multivariada para explicar por un lado la variable uso de condón y por otro la realización de test de VIH en los últimos 12 meses. Como primera etapa se realizó un análisis bivariado entre las variables que se presume podrían contribuir a explicar el uso de condón en la última relación sexual anal y la realización de prueba de VIH en los últimos 12 meses. Se utilizó el test de Chi cuadrado o de Fisher. Luego se estimaron los modelos logísticos, considerando las variables que en el análisis bivariado tuvieron un valor p menor a 0.20 y no estuviesen significativamente relacionadas entre sí. El desarrollo de los modelos se realizó utilizando el método Stepwise hasta obtener el modelo más parsimonioso y con mejor ajuste.
Resultados
Ingresaron a la encuesta un total de 2.728 varones, 2.643 se encontraban dentro del rango etario elegible (15 a 49 años), con la siguiente distribución: varones que tienen y han tenido sexo solo con mujeres (“heteroconformes”) 1.713, varones que tienen sexo principalmente con varones (“HSH”) 710, y varones que alguna vez tuvieron sexo con varones, pero no en el último año (“HSH alguna vez”) 220. De la población objetivo del estudio, 97,6% (693/710) llegaron al final de la encuesta, aunque no necesariamente respondieron todas las preguntas. La estrategia de comunicación digital implementada incluyó seguimiento y ajustes comunicacionales periódicos en contenidos, estética y gestión de redes, lo que permitió motivar y sostener la dinámica de las respuestas.
Resultados en HSH de 15 a 49 años
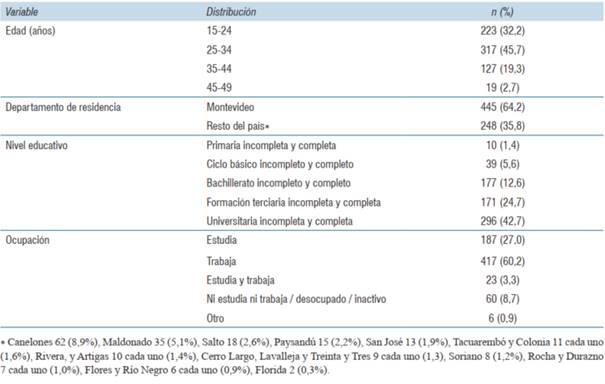
Algunas características demográficas de la población objetivo del estudio (n=693) se muestran en la (tabla 1).
La mediana de edad fue de 28 años (mínima 15 - máxima 48), una media y desvío estándar de 28,6 ± 7,6 años, ubicándose el 66,8% (463) en el rango etario de 20 a 34 años. Respecto al máximo nivel educativo alcanzado, 67% (467) tenían algún grado de formación terciaria o universitaria completa o incompleta.
La edad mediana de inicio de las relaciones sexuales fue de 18 años (entre 5 y 44 años), en 75,2% (521) de los casos fue con otro varón. La edad mediana de inicio de las relaciones sexuales con otro varón fue de 17 años (entre 5 y 34 años). La comparación de medias de edad de inicio de relaciones sexuales mostró que fue significativamente menor entre quienes los hicieron con otro varón, versus quienes lo hicieron con una mujer, 17,4 ± 5,3 años vs. 20,5 ± 6,6 años, p <0,0001.
En cuanto al número de parejas sexuales en el último año, la mediana fue de 3 con un rango de 1 a 150, mientras la media fue de 6,5 ± 10,6, el número de parejas hombres fue de 3 con un rango de 1 a 130 y la mediana de 5,8 ± 9,5.
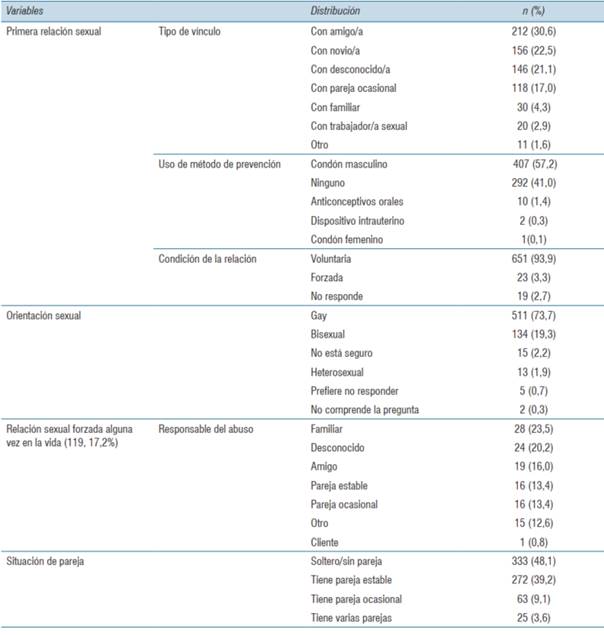
Algunas características de los vínculos sexoafectivos se recogen en la (tabla 2).
Las opciones de respuesta elegidas sobre quién o quiénes conocen su orientación sexual (admitían respuestas múltiples) se distribuyeron en: amigos (358), hermanos (247), parejas (229), compañeros de estudio (228), compañeros de trabajo (205), servicio médico (152), vecinos (124), hijos (8), padres (1). Un 31,6% (219) respondió “todos” y un 6,8% (47) respondió que “nadie” conocía su orientación sexual. Cuando se preguntó acerca si en la consulta médica explicita que es gay o HSH, sólo 45,9% (318) respondió afirmativamente.
Un 73,2% (507) de los encuestados respondió que utiliza alguna red social para encontrar parejas sexuales. Hubo 1.331 respuestas sobre qué redes se utilizaban (admitía respuestas múltiples), distribuyéndose en: 30% (400) Grindr, 21% (279) Instagram, 16% (215) Tinder, 13,7% (182) WhatsApp, 11,1% (182) Facebook, 3,5% (47) Happn, 4,5% (60) “otra” (Badoo, Scruff, Twitter, Manhunt, otros chats sin especificar). Sobre las redes que daban mejores resultados, Grindr, Instagram y Tinder se posicionan en los primeros lugares, 62,5%, 13,1% y 9,5%, cada una. La media de parejas sexuales encontradas fue de 3,08 4,84, mediana de 2 con un rango de 1 a 59.
De 681 respuestas, 140 (20,1%) declararon haber sufrido algún tipo de abuso o maltrato por ser un varón gay o un HSH; solo 51 formularon denuncia de esa situación. Hubo 248 respuestas distribuidas en las siguientes opciones (admitían varias respuestas): 52% (129) maltrato verbal, 29,8% (74) rechazo o aislamiento, 4,4% (11) extorsión o chantaje, 4,0% (10) expulsión del hogar, 3,6% (9) maltrato físico, 3,2% (8) expulsión del trabajo, 1,6% (4) robo o asalto, 1,2% (3) violación. Sobre quien lo maltrató, hubo 277 respuestas: 33,2% (92) un desconocido, 12,3% (34) un familiar, 11,2% (31) compañero/a de trabajo, 10,8% (30) compañero/a de estudio, 9,4% (26) amigo/conocido, 8,7% (24) vecino/a, 5.1% (14) policía/personal de seguridad, 2,9% (8) pareja estable, personal de salud, pareja ocasional y cliente, 2,2% (6) cada una.
Tuvieron una ITS en los últimos 6 meses 97 varones de 617 (15,7%), 93 de 97 (95,9%) buscaron atención médica, 76 respondieron desconocer si la tuvieron. Sobre el diagnóstico respondieron: 26,8% (26) VIH; 17,5% (17,5) sífilis; 16,5% (16) gonorrea; 14,4% (14) papilomavirus humano (VPH); 9,3% (9) herpes; 9,3% (9) “otra”; 5,2% (5) uretritis y 1,0% (1) hepatitis viral.
Sobre la vacunación contra el virus de hepatitis B, hepatitis A y virus papiloma humano (VPH), las respuestas afirmativas fueron 53,1% (368), 40,8% (283) y 8,2% (57), respectivamente.
En relación al consumo de alcohol respondieron: nunca, 70 (10,1%); una vez al mes o menos 212 (30,6%), dos a cuatro veces al mes 267 (38,5%); dos o tres veces a la semana 115 (16,6%) y 29 (4,2%) cuatro o más veces a la semana. De 616, 449 (72,9%) consideraron que el consumo de alcohol influyó en su decisión de no usar preservativo. Un 56,7% (393) respondió haber consumido algún tipo de sustancia diferente al alcohol, y entre ellos 68,2% (268) tuvo relaciones sexuales luego del consumo. La prevalencia de consumo fue mayor en Montevideo cuando se comparó con el resto del país, 63,8% y 44% respectivamente. El consumo se distribuyó en 52,5% (364) marihuana, 1,7% (12) cocaína, 1% (7) drogas sintéticas, 0,9% (6) poppers, siendo menor al 1% el consumo de pasta base y metanfetamina.
Información y conocimientos sobre VIH
Respecto de la participación en alguna actividad de información sobre VIH e ITS en el último año, un 22,1% (153) respondió afirmativamente: en actividades virtuales 65,4% (100), en centros educativos 45,7% (70), en ONG 34,6% (53), y en servicios de salud públicos y privados 31,4% (48).
El indicador 5.1 del Reporte GAM acerca de conocimientos sobre prevención de VIH entre jóvenes de 15 a 24 años, se basa en las respuestas a cinco preguntas. Son correctas las respuestas afirmativas a las tres primeras y negativas a las últimas. La (tabla 3) muestra la proporción de respuestas correctas y compara con el grupo de 25 a 49 años, en ningún caso hubo diferencias significativas.
Uso de condón
La distribución de respuestas en cuanto a la frecuencia de uso de condón en las relaciones sexuales con otro varón en los últimos 6 meses (n=649) fue: “siempre” 34,5% (224), “casi siempre” 32,0% (208), “a veces” 10,8% (70), “casi nunca” 5,4% (35) y “nunca” 17,3% (112). El uso en la última relación sexual fue 57,2% (371/649), de 15 a 24 años 55,1% (113/205) y 58,1% (258/444) de 25 a 49 años, sin diferencias significativas (p=0,67).
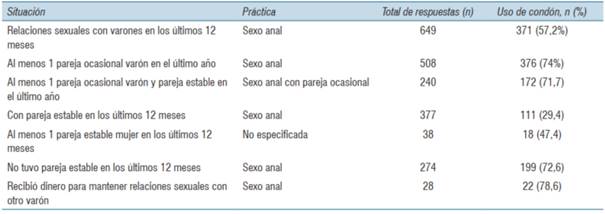
Los resultados de uso de condón en la última relación sexual según situación de pareja y sexo de la pareja, se muestran en la (tabla 4).
Entre 508 varones que tuvieron al menos una pareja ocasional varón en los últimos 12 meses, el uso de condón según el tipo de práctica se distribuyó en 74.1% (80/108) en sexo anal receptivo, 82.2% (97/118) en sexo anal insertivo, 76.2% (115/151) en receptivo/insertivo, 64.1% (84/131) en sexo oral. El uso de condón en la práctica oral fue significativamente menor respecto a la proporción de uso en la práctica de sexo anal insertivo, p = 0.004. No hubo diferencias significativas por otro tipo de prácticas.
La mayoría de los encuestados (422, 60,9%) accede a condones mediante la compra en farmacias y 140 (20,1%) y en supermercados, solo 57 (8,2%) accedió en servicios de salud. El 29,4% (204) recibió condones gratis en los últimos 12 meses: en particular, 21,6% (44) en servicios públicos de salud, 19,1% (39) en áreas de recreación y sitios públicos, 18,1% (37) en el Ministerio de Salud Pública, 12,7% (26) de pares y amigos, 9,8% (20) de ONGs.
Prueba de VIH
De 693 encuestados, 552 (79,7%) respondieron que sabían dónde realizarse la prueba de VIH. La proporción que se había realizado la prueba de VIH alguna vez en la vida y en los últimos 12 meses fue de 80,6% (554/687) y 66,0% (353/535), respectivamente. En quienes se habían realizado la prueba de VIH alguna vez en la vida, 60 respondieron que el resultado fue positivo (10,8%), mientras que entre quienes se la realizaron en el último año este porcentaje fue de 13,3% (47).
Respecto a la consejería recibida al realizarse la prueba, las respuestas fueron: “No recibí” 53,8% (206), “Si, antes de la prueba” 14,6% (56), “Si, al recibir el resultado” 11,7% (45), “Si, antes de la prueba y al recibir el resultado” 19,8% (76). De 693 encuestados 17,9% (124) refirió conocer el autotest de VIH.
Se compararon diferentes variables con el uso de condón en la última relación sexual anal y con la realización del test en el último año (tabla 5), por ser estas las dos herramientas de prevención más difundidas y accesibles e integrar el set de indicadores del Reporte GAM.
Tabla 5: Comparación de variables con uso de condón en última relación anal y prueba de VIH en el último año
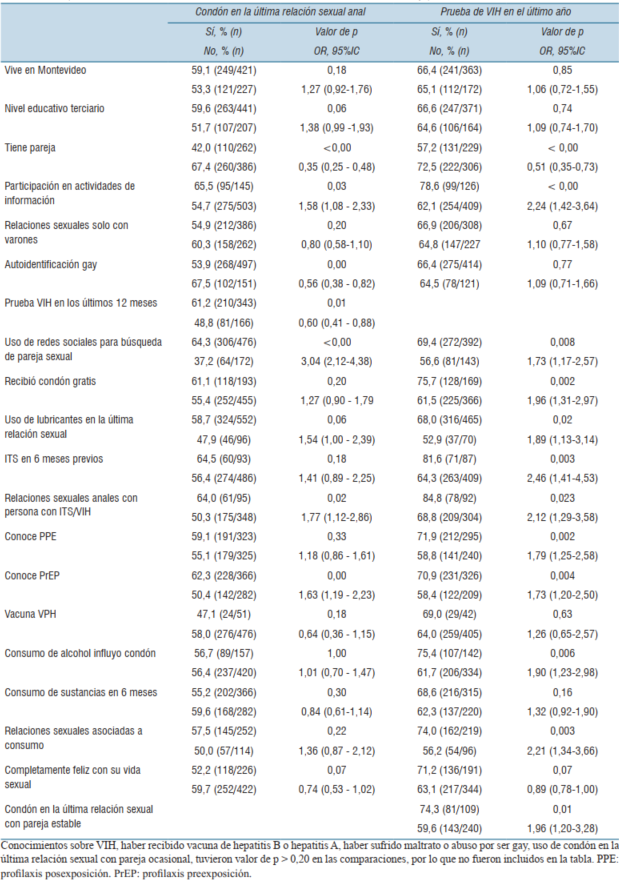
Con el modelo ajustado por las variables especificadas, se obtuvo que es menos probable el uso de condón en la última relación sexual anal, si tuvo pareja en los últimos 12 meses (OR 0,32; IC95% 0,16-0,62), si se autoidentificó como gay (OR 0,43; IC95% 0,22-0,82), si se realizó prueba de VIH en los últimos 12 meses (OR 0,51; IC95% 0,29-0,88) o si tiene vacuna anti VPH (OR 0,41; IC95% 0,17-0,94). Mientras que es más probable el uso de condón en la última relación sexual anal en quienes participaron en actividades de información (OR 2,23; IC95% 1,23-4,13) y en quienes han tenido relaciones sexuales con personas con ITS/VIH (OR 2,02; IC95% 1,06-3,98).
Respecto a la realización de la prueba de VIH en los últimos 12 meses, se obtuvo que es menos probable entre quienes tienen pareja estable (OR 0,47; IC95% 0,32-0,69), y es más probable en quienes conocen donde realizarse el test de VIH (OR 2,59; IC95% 1,54-4,39) y en aquellos que conocen la profilaxis posexposición (OR 1,80; IC95% 1,24-2,63).
Se preguntó acerca del conocimiento y utilización de la profilaxis posexposición (PPE) con antirretrovirales como opción de prevención. Un 47,8% (331) respondieron que conocían la PPE, 3% (10) respondieron haberla recibido en el último semestre. Respecto a la profilaxis preexposición (PrEP), un 54,8% (380) respondió conocer su existencia, pero solo cinco personas la utilizaban, todos por indicación médica. Respondieron 375 varones a la pregunta si les interesaría recibir PrEP, obteniendo una respuesta afirmativa en 46,1% (173), negativa en 25,6% (96) y un 28,3% (106) respondieron no estar seguros. Sobre la razón de no estar interesados, las respuestas se distribuyeron en 34 por tener el diagnóstico de VIH, 33 por tener pareja única y estable, 18 porque no evita otras ITS, 15 “otra razón”, 12 por costo, 10 por posibles efectos adversos, nueve por desconocer dónde conseguirla y 9 por desconocer su eficacia.
Considerando las respuestas sobre PrEP (más de una pareja sexual con prácticas sin condón en el último año y al menos una ITS en los últimos 6 meses) según las guías internacionales, 273 encuestados (39,4%), eran candidatos al uso de este tipo de prevención.
Discusión
El principal hallazgo de este estudio está relacionado con las diferentes modalidades de gestión del riesgo del VIH implementadas por los varones en sus relaciones sexuales.
Se captaron 710 varones que cumplían los criterios de inclusión y se logró que 693 completaran la encuesta, en un período de tiempo de 80 días. El antecedente de mayor pertinencia para la comparación es la Encuesta LAMIS implementada a nivel regional de enero a mayo del 2018 (110 días), promocionada a través de tres plataformas sociales, cinco apps de encuentro entre varones y múltiples sitios web y blogs, que resultó en 771 respuestas.
Las muestras obtenidas en ambos estudios presentan un sesgo similar respecto del nivel educativo y los estratos sociales de los varones captados, ya que quienes respondieron tienen un nivel educativo medio, terciario y universitario, que no se corresponde con el perfil educativo de la población uruguaya en general. Un 67% tenían algún grado de formación terciaria o universitaria, lo que representa un perfil educativo más elevado que el logro y nivel educativo de la población uruguaya, según arroja el monitoreo anual para personas de 25 años y más23. Si consideramos que casi 90,5% (627) refirió tener alguna ocupación (trabajo o estudio), se puede concluir que se captó una muestra mayoritariamente montevideana, educada y socialmente integrada.
Los dos antecedentes de encuestas similares a nivel nacional en esta población datan de 2008 y 2012, ambas realizadas cara a cara utilizando muestras por conveniencia (bola de nieve)2,3. La primera se realizó sobre una muestra de 309 varones de Montevideo, la segunda incluyó a 290 varones de siete departamentos (Artigas, Canelones, Cerro Largo, Colonia, Maldonado, Montevideo y Rivera), ambas en el grupo de edad de 18 a 65 años. A pesar de las diferencias en las edades elegidas como criterio de inclusión, en las dos encuestas más del 70% de la muestra tenía menos de 35 años. Considerando las diferencias entre los estudios, creemos pertinente destacar algunos hallazgos. En estos dos estudios previos, 83% y 74,4% tenían estudios primarios o secundarios, mientras que en nuestro estudio 67,4% tienen estudios terciarios/universitarios completos o incompletos. Se estaría verificando en nuestra muestra un sesgo relativamente esperable, producto de la opción metodológica para la captación centrada exclusivamente en internet y redes sociales, como se ha comunicado en otras experiencias mencionadas.
En cuanto a la autoidentificación sexual no se observan diferencias mayores, correspondiendo a las categorías gay-homosexual y bisexual 89,7% en 2008, 92,8% en 2012 y 93% en 2019. En contraste, fue creciente la proporción en cada año que respondió que mantenían relaciones sexuales sólo con otros varones: 54,2%, 59,7% y 80,3%. En este caso, la diferencia de casi 20 puntos con nuestra encuesta podría estar señalando también un efecto diferencial de la estrategia metodológica: los estudios previos se realizaron cara a cara, condición que podría afectar el reconocer frente al encuestador/a que se tiene relaciones exclusivas con varones; en cambio en nuestro estudio la modalidad virtual permitía una condición de anonimato y confidencialidad absolutas. De esta manera, los resultados de esta serie de encuestas iluminan claramente los desafíos metodológicos a tener en cuenta al indagar en las prácticas sexuales, en particular heterodisidentes, en un contexto que mantiene actitudes homofóbicas.
Respecto a la edad de inicio de las relaciones sexuales, tomamos dos estudios realizados en el país como antecedentes de comparación. En la Encuesta Nacional de Comportamientos Reproductivos, representativa de las mujeres y varones uruguayos entre 15 y 44 años de edad (EnCOR, 2017)24, la edad promedio de la primera relación sexual según nivel educativo alcanzado por los varones encuestados de 20 y más años es la siguiente: 15,5 años para el nivel educativo bajo, 15,7 años para el nivel educativo medio, y 16,4 para el nivel educativo alto. Este último valor es el que creemos pertinente de aplicar como punto de comparación, dado el alto perfil educativo que tiene también nuestra muestra, comparación que resulta en una diferencia de un año para aquellos gais/HSH que se iniciaron con otro varón (75% de la muestra). Se verifica una diferencia mayor para el 25% de varones que se iniciaron con una mujer, en promedio a los 20,5 años.La Encuesta Nacional de Adolescencia y Juventud (ENAJ), realizada en 2018 a una muestra de 6.534 personas de 12 a 35 años representativa del total del país, arroja que los varones de 14 a 29 años25 declaran su primera relación sexual en promedio a los 15 años. A medida que aumenta el quintil de ingreso, también lo hace la edad en la que declaran haber iniciado su vida sexual, 16 años para el quintil 4 y 17 años para el quintil 5 (de más altos ingresos). Como se verifica con la encuesta anterior, la edad de inicio sexual de los quintiles 4 y 5 de mayor ingreso, en general con niveles educativos más altos, presenta cercanía y/o coincidencia respecto al promedio de inicio sexual de aquellos varones de nuestro estudio que lo hicieron con un varón.
Podemos afirmar así que en las tres encuestas hay cierta consistencia en que el nivel socioeducativo estaría determinando un inicio sexual más tardío, que se sitúa próximo a los 17 años, y esto cualquiera sea el género de la pareja de inicio. Igualmente, en el caso de los varones de este estudio, podemos interrogarnos si en ese inicio sexual más tardío, además del efecto “educación”, no estaría pesando en la decisión de tener “su primera vez” con otro varón los mandatos heteronormativos de la masculinidad tradicional vigente en nuestra sociedad. También plantearnos cómo influye el clima social aún hostil percibido a través de las situaciones comprobadas de discriminación, como surge claramente del estudio sobre adolescentes y jóvenes cursando la educación media, donde 76,3% de los estudiantes trans y 59,6% de los estudiantes gais, lesbianas, bisexuales relataron vivencias de agresiones en el último año por motivo de su orientación sexual o identidad de género26.
Otro hallazgo relevante refiere a la multiplicidad de vivencias cotidianas de discriminación de los varones de la muestra, lo que estaría resaltando que los significativos avances jurídicos legales y normativos relacionados con los derechos LGBT (lesbianas, gay, bisexuales, transgénero) no se han traducido necesariamente en pautas culturales y sociales empáticas y respetuosas. Así, casi 9% declaran que su primera relación fue entre los 5 y 12 años, edad que tipifica violencia y abuso sexual; 3,3% de varones (y casi otro 3% que prefiere no responder) reconocieron que la primera relación fue forzada. Casi uno de cada cinco varones (119/693) respondió haber sido forzado alguna vez en la vida a tener relaciones sexuales, en general por un familiar (23%), un desconocido (20%), o un amigo o pareja (29%). Uno de cada cinco varones declaró haber experimentado maltratos, insultos, rechazos por su orientación sexual. Este abanico de datos debería interpelar también las condiciones y los mecanismos de protección y de denuncia que tienen niños, niñas y adolescentes frente a las situaciones de violencia y abuso sexual, como los dispositivos de violencia basada en género existentes en el país. El hecho que sólo 7% efectuó alguna denuncia, parecería alertar que las múltiples políticas y mecanismos estatales deberían incorporar estas situaciones de niños, niñas, adolescentes y adultos LGBT.
Aparece entonces como comprensible que solo un tercio (31,6% de los varones) explicite socialmente su orientación sexual (“coming out”, “salida del armario” o “salir del closet”). Resulta además llamativo que no se observen diferencias al comparar las respuestas obtenidas en la presente encuesta con la de 2008, respecto de las respuestas “nadie conoce” (6,8% y 5,9%) y “todos conocen” (31,6% y 31,9%), a pesar de los avances normativos logrados en el país.
En la misma línea, menos de la mitad de los varones (45,9%) explicita en los servicios médicos que es gay o que tiene sexo con otros varones. Asimismo, en uno de cada 10 hubo impacto en la decisión de acceder en el último año a un centro de salud o a realizarse el examen del VIH: ya sea por miedo a ser discriminado o estigmatizado (6%), ya sea por miedo a que se sepa que tiene sexo con hombres (4%). Aún considerando el derecho a la privacidad, estos datos interpelan el derecho a la salud ya que estos varones no perciben los servicios de salud como un espacio de confianza, transparencia y confidencialidad donde expresarse, lo que representa una barrera personal y colectiva para el cuidado y atención de la salud sexual y la prevención de ITS/VIH. Aunque se trata de una población informada, educada, socialmente integrada, la evidencia abundante muestra como la homofobia es generadora de efectos negativos en la salud mental y calidad de vida, así como en sus comportamientos sociales, sus prácticas sexuales y su relación con el sistema de salud27,28.
Sobre la ocurrencia de ITS, poco más de uno de cada diez varones (15,7%, 97 varones), han declarado haberse diagnosticado una en los últimos 6 meses, destacándose que la casi totalidad de los afectados buscaron asistencia médica y tomaron el tratamiento indicado, lo que parece consistente con el nivel educativo y social de esta muestra. Respecto de las opciones de vacunación recomendadas en general para los varones que tienen sexo con otros varones, los porcentajes de cobertura son relativamente bajos. La mayor cobertura de la vacuna anti VHB (53%), se puede explicar por el esquema de vacunación vigente que la incluye en el primer año de vida. Mientras que la baja tasa de vacunación contra VHA, VPH y de VHB en la totalidad de la muestra, puede responder a la escasa difusión de la indicación de estas vacunas en gais/HSH.
Las modalidades de encuentro sexo afectivo a través de las redes sociales se han incrementados en los últimos años, incluyendo a los gais/HSH. Casi 73% de los varones encuestados utiliza redes sociales para encontrar parejas sexuales, abriéndose una doble oportunidad para comunicar desde un enfoque de salud pública y, además, para generar insumos para acciones programáticas. Sin embargo, el sesgo señalado en la captación debe impulsar mecanismos correctivos creativos (diversificación de semillas, de influencers, de sitios) que alcancen a los varones gais/HSH de menor nivel educativo y socioeconómico.
Con el uso de alcohol y otras drogas se describe un efecto de desinhibición de las conductas, colocando a consumidores en condiciones de mayor vulnerabilidad frente a ITS. El 72,9% de los varones encuestados consideró que el consumo de alcohol influyó en su decisión de no usar preservativo.
Es preocupación mundial el uso de drogas sexualizadas entre varones homosexuales, dado que exponen a un mayor riesgo en la esfera de la salud psicosexual y deberían incluirse enfoques de reducción de daño en la estrategia de prevención combinada de VIH29,30. Las drogas sexualizadas (Chemsex) refieren a un tipo particular de consumo con fines de intensificar y/o prolongar la actividad sexual (GHB/GBL, mefedrona, cocaína, poppers, metanfetamina, ketamina, speed, éxtasis/MDMA). Un 56,7% de los encuestados respondió que consumía algún tipo de sustancias y 68,2% de éstos habían tenido sexo bajo el efecto de alguna de las sustancias relevadas. Excluyendo el alcohol, la droga utilizada más comúnmente fue marihuana (52,5%). Si bien la proporción de uso de drogas sexualizadas fue muy bajo, se aprecia un uso incipiente que se deberá monitorear. En la encuesta LAMIS, 45,8% habían utilizado alguna sustancia (excluyendo alcohol, tabaco y sedantes), 49% tuvieron sexo bajo los efectos de alguna de ellas, 9,9% nunca tuvo relaciones sexuales sobrio y 6,6% consumieron drogas en entornos de sexo grupal19. La mayor prevalencia de consumo se producía en las grandes ciudades, característica que encontramos en nuestro estudio cuando comparamos Montevideo con el resto del país.
Sobre el nivel de manejo de la información específica sobre el VIH de estos varones, se obtiene entre 70% y 98% de respuestas correctas según la pregunta y según los grupos de edad (tabla 2). Además, se observa una mejoría en la proporción que responden de manera correcta en la mayoría de las preguntas comparando las encuestas 2012 y 2019: P1: 74,1% y 73,9%; P2: 90,3% y 98,4%; P3: 90,3% y 98,1%; P4: 81,0% y 91,2%; P5: 89,3% y 97,3%; todas correctas: 53,8% y 65,7%.
Se confirma que se trata de varones mayoritariamente muy bien informados al constatar que casi 80% sabe dónde acudir a realizarse la prueba del VIH; casi la mitad conoce la PPE al VIH; y casi 55% está en conocimiento de la PrEP al VIH.
Otro hallazgo relevante es el uso diferencial del condón según las situaciones de riesgo en las que se da la relación sexual, que muestra porcentajes de no uso de entre 30% y 40%. Además, 41% no usó ningún método de prevención en su primera relación sexual, un porcentaje que contrasta fuertemente con el comportamiento de los varones de los estudios EnCOR y ENAJ que declaran en su amplia mayoría haber usado algún método de prevención: 86% de los varones de la EnCOR y 91% de los varones de la ENAJ y en ambos casos casi exclusivamente el condón masculino.
En nuestra encuesta, la aplicación del modelo de regresión logística multivariada mostró algunas variables significativamente asociadas al uso del condón en la última relación anal, que parecerían mostrar una variedad de estrategias para enfrentar o minimizar situaciones de riesgo de infección del VIH: el tener pareja estable en el último año disminuye la probabilidad de usar condón, pero la misma se incrementa si la persona tiene relaciones sexuales con personas con ITS o VIH. De la misma manera, haber participado de actividades de información incrementa la probabilidad de uso del condón, pero la probabilidad de uso disminuye para aquellos varones que se realizaron la prueba del VIH en los últimos 12 meses o se vacunaron contra el VPH o se autoidentifican como gay.
Si analizamos estas situaciones desde la pluralidad de trayectorias, situaciones y características de los varones que tienen sexo con los varones, entonces se debería reconocer que estos datos traen una diversidad de lógicas también racionales y razonables de cuidado y prevención del riesgo que solamente cobran sentido si son contextualizadas. Analizar estas prácticas desde la exclusiva y excluyente orientación bio médica tradicional de “condón siempre”, cierra toda comprensión de la complejidad de las expresiones de la sexualidad.
En estos varones no se trata de desinformación, falta de medios o aún del resultado de un impulso “irracional” como a veces se (des) califica. Parece más plausible avanzar la interpretación de que, para un segmento importante de estos varones, el uso del condón no forma parte de la estrategia personal de gestión del riesgo de la infección por VIH en todas las circunstancias, sino que se complementan con otras medidas (testeo regular, cuidarse en pareja, informarse, vacunarse, profilaxis pre y posexposición). Comparando los resultados de uso de condón en la última relación sexual anal con pareja ocasional en HSH con los estudios previos mencionados, se aprecia un incremento inicial para luego volver a descender en el presente estudio (2008: 45,9%; 2012: 67,6%; 2019: 57,2%). Una situación similar se constata a nivel regional donde, luego de 35 años de epidemia, la OPS-OMS estimó en 64% la mediana regional de uso del condón en hombres que tienen sexo con hombres, consistente con otros datos nacionales disponibles de países de la región (las relaciones sin condón de HSH alcanzan entre 25% y 30% en países andinos, Brasil y Argentina), a partir de la Encuesta LAMIS19,31. La última encuesta EMIS 2017 constató que solo 41% de hombres que tuvieron una relación con una pareja masculina no estable lo usaron de manera sistemática17.
Respecto a la prueba de VIH en los últimos 12 meses, los resultados muestran una evolución creciente si se compara con las encuestas nacionales previas (2008: 29,2%; 2013: 49,3%; 2019: 66%), lo que indicaría un aumento en el acceso a la prueba, su promoción por diferentes campañas y su uso como estrategia de prevención. A pesar de las limitaciones metodológicas, se observa una tendencia creciente en la proporción de positividad en la prueba de VIH (9% en 2008, 9,7% en 2012) llegando a 13,3% en este estudio, en un contexto regional de evolución similar del VIH, lo que alerta sobre la especial exposición de esta población y la necesidad de re pensar las estrategias de prevención.
Como resultado del análisis multivariado realizado en este estudio, se verificó que es significativamente más probable la realización de la prueba del VIH entre quienes conocen donde realizarla, y quienes conocen la profilaxis post exposición. Es significativamente menos probable la realización de la prueba del VIH entre quienes tienen pareja estable. Ambas asociaciones muestran diversas racionalidades en juego, que sería preciso reconocerlas programáticamente.
El reconocimiento de la complejidad del abanico de prácticas sexuales, de estrategias de cuidado, de necesidades de los varones que tienen sexo con los varones, es la base sobre la cual la OMS y ONUSIDA impulsan la estrategia de la prevención combinada32. Se trata de un abanico de acciones y programas fundamentados en los derechos y la evidencia científica disponible que promueve una combinación de intervenciones biomédicas, comportamentales y estructurales, diseñadas con el propósito de satisfacer las necesidades de prevención de la infección por el VIH de personas y comunidades específicas. Desde esta perspectiva, los datos del estudio deberían contribuir a ampliar las acciones de prevención, más allá de la promoción del uso de condón como prevención del VIH para todas las personas.
La orientación de ONUSIDA es contundente cuando hace un llamado urgente a la implementación de la prevención combinada del VIH en la región, con foco en las poblaciones clave con mayor riesgo de infección por VIH y reiterando que no había aún ningún país que dispusiera de los nueve servicios de prevención recomendados por la OMS para gais/HSH y trans33.
El uso de antirretrovirales se reconoce como una de las estrategias más eficaces para prevención de VIH, tanto en la modalidad de tratamiento en personas con VIH, donde una carga viral indetectable previene aproximadamente el 100% de la transmisión, como el uso de antirretrovirales en personas VIH negativas en modalidad pos o preexposición. La PPE por un corto plazo es una estrategia muy difundida e implementada a nivel internacional, fundamentalmente en casos de exposición ocupacional (accidente laboral) y en situaciones de abuso sexual. Su uso, fuertemente recomendado en situaciones de exposición en relaciones sexuales consentidas, aún está escasamente difundido e implementado en nuestro país, lo que queda demostrado con el resultado que más de un 50% de los encuestados desconocen su existencia34. La estrategia de prevención farmacológica PrEP, uso de antirretrovirales en personas VIH negativas de manera continua o en pautas intermitentes, especialmente indicada en personas más expuestas, ha alcanzado una mayor difusión especialmente entre varones gais/HSH, pero su accesibilidad aún continúa siendo escasa. Así lo demuestran los resultados, donde un 54,8% conocían su existencia, pero tan solo cinco personas habían accedido a ella. El hallazgo que 46,1% (173) de los que conocían la PrEP estarían interesados en recibirla y que 39,4% (273) cumplían con dos requisitos para su indicación, hablan de un potencial nicho de esta población que puede beneficiarse con esta estrategia y puede constituir un insumo para realizar una estimación de necesidades y costeos para una futura implementación como política de salud.
Finalmente, en relación al uso de internet y las redes sociales como única herramienta metodológica para la captación y la recopilación de información, el principal hallazgo es la identificación del papel relevante que juega la estrategia de comunicación y marketing digital para lograr ambos resultados en tiempos y costos razonables. Sin embargo, estos estudios utilizando herramientas en línea, están sujetos a varias limitaciones metodológicas, incluido el sesgo de selección debido al uso de métodos de muestreo por conveniencia.
Las limitaciones de este estudio provienen precisamente del sesgo de selección inherentes a la herramienta como acaba de ser presentado. Para superar las dificultades logísticas y de costos de los estudios presenciales, así como las dificultades de representatividad de las encuestas basadas en la web, se ha ensayado la aplicación de encuestas por metodología Respondent-Driven Sampling (RDS) mediante internet (webRDS), que han mostrado que es posible alcanzar muestras representativas de gay/HSH que utilizan internet35-37. En futuras encuestas debería considerarse aplicar esta metodología para intentar alcanzar muestras de gais/HSH más representativas de la diversidad cultural y social.
Conclusiones
El estudio muestra que para un porcentaje considerable de varones gais/HSH, el uso de condón no es la modalidad exclusiva elegida de prevención del VIH. Es preciso reconocerlo y desplegar efectivamente la estrategia de la Prevención combinada, en particular, asegurando el cumplimiento de la normativa sobre la disponibilidad de PPE y contemplar la implementación de experiencias controladas de oferta de la PrEP, considerando la evidencia regional e internacional disponible sobre su eficacia. Continúa siendo crítica la implementación sistemática de acciones efectivas de respuesta al estigma, discriminación y violencia social y sexual, por orientación sexual e identidad de género, que resulta en vulneración de derechos y en barrera para el acceso a la atención médica en condiciones de confianza y transparencia. Utilizar herramientas digitales, internet y redes sociales para la investigación social y epidemiológica implica necesariamente el despliegue de acciones específicas para alcanzar la población con menor nivel educativo y socio económico.