Introducción
A partir de 2005 Uruguay comenzó una etapa decisiva en la transformación del sistema de salud, cuyo objetivo fue avanzar hacia la universalización de la protección social en materia de salud a toda la población.
En su implementación se establecieron reformas a la organización sanitaria vigente en tres grandes ejes: el modelo de financiación, el modelo de gestión y el modelo de atención1.
Para el cambio del modelo de atención la Ley 18.2112, de instalación del Sistema Nacional Integrado de Salud (SNIS), establece como bases fundamentales, la estrategia de APS y la priorización del primer nivel de atención. En este nivel, el abordaje del proceso salud enfermedad tiene una estrecha relación con aspectos sociales y culturales de las personas, familias y comunidades. Exige por tanto competencias disciplinares específicas del área social y de salud pública. La complejidad organizativa es alta e implica el uso de estrategias que permitan resolver con eficiencia la gestión de recursos distribuidos en un amplio territorio. La formación de profesionales de la salud en diferentes disciplinas incluye competencias y herramientas para esta aproximación. Esto proporciona diversidad de posibilidades para la organización del trabajo y la asignación de roles en los equipos.
Existen diferentes visiones en cuanto a cómo deben componerse los equipos de primer nivel de atención, pero hay dos profesiones que están siempre presentes, la medicina y la enfermería3-5. Si la medicina es especializada o no, y la enfermera profesional o auxiliar, son debates que siguen vigentes. Se ensayan modelos diferentes de acuerdo a las realidades epidemiológicas, socioculturales y a la oferta y perfil profesional de cada país, según la Organización Panamericana de la Salud (OPS).
A nivel nacional, pocos trabajos han abordado el tema de la composición de los equipos de primer nivel de atención4,6-7. En ningún caso se han propuesto cuáles deben ser las funciones de las distintas disciplinas en el equipo.
La composición del equipo es fundamental en los sistemas de salud, tanto por su impacto en la calidad de la atención como por los costos que genera8.
Las funciones que se asignan a una profesión, su rol social, su desarrollo y las asociaciones con otras profesiones devienen de un complejo proceso sociopolítico con múltiples actores9-11.
En el desarrollo actual de sistemas de salud basados en la estrategia de atención primaria, se ha valorizado la práctica de la medicina generalista o medicina de familia y comunitaria. Este profesional tiene un rol fundamental en el desarrollo de los atributos de la APS. Según la organización sanitaria del país posibilita, en mayor o menor medida, cumplir con las funciones de primer contacto (o puerta de entrada), longitudinalidad, coordinación e integralidad definidos por Barbara Starfield. Varias investigaciones han estudiado los beneficios de la atención primaria realizada por médicos de familia y comunidad12,13. La organización de su práctica difiere de un país a otro, pudiendo formar parte de las instituciones de salud o ejercer libremente la profesión, caso en el cual trabaja solo o asociado a otros profesionales. En algunos países asumen la atención de todas las franjas etarias, generalmente en colaboración con otras profesiones médicas, en tanto en otros atienden fundamentalmente a adultos14.
El Plan de Estudios de la Facultad de Medicina aprobado en 2008 privilegia la formación de profesionales con capacidad para la promoción, prevención y cuidado integral de la salud, combinando la enseñanza con la atención de salud y el aprendizaje semiológico, referidos a las personas, las familias y los grupos sociales en los lugares donde estos viven, trabajan y estudian15.
En ese contexto y luego de muchos años de marchas y contramarchas en la historia de la medicina familiar de nuestro país, en 2007 el originalmente denominado Departamento de Docencia en Comunidad cambia a Departamento de Medicina Familiar y Comunitaria, favoreciendo el reconocimiento de la especialidad con espacio académico propio. Tiene actualmente una importante participación en la formación de grado desde el inicio de la carrera de medicina y forma especialistas a través del sistema de residencias médicas o posgrado convencional (no residente), en base a un currículum de 3 años de duración. Ha tenido un importante desarrollo con la creación de las Unidades Docentes Asistenciales de primer nivel en distintos puntos del país16.
No se han encontrado normas que definan las funciones y actividades específicas de los médicos en Uruguay. Dentro el Programa de Formación de Especialistas de Medicina Familiar y Comunitaria se establece que “el especialista en medicina familiar y comunitaria será un clínico de acción predominantemente extra hospitalaria y que tendrá un enfoque global del proceso salud enfermedad, abordando la problemática sanitaria con la comunidad” para lo cual se establece como objetivo “formar un médico con conocimientos, habilidades y actitudes certificadas que le permitan proporcionar cuidado integral y longitudinal a los individuos, familias y comunidades, desde un primer nivel de atención, trabajando de manera coordinada e integrada con un equipo de salud multidisciplinario y de manera ordenada y racional con los otros niveles de atención, haciendo énfasis en la promoción de salud, prevención de enfermedades, autocuidado y autorresponsabilización, así como también brindado una atención de elevada calidad”17.
La definición de las actividades que puede y/o debe realizar la medicina familiar y comunitaria en el primer nivel de atención en Uruguay contribuirá a delinear mejor la composición de los equipos de atención del primer nivel y proyectar las necesidades que puedan servir de base para las políticas de personal de la salud.
Se desarrolló un estudio exploratorio en base a consulta a expertos realizados en tres etapas. Se buscó determinar la opinión de la academia en relación a las actividades propias de la medicina familiar y comunitaria y la enfermería profesional en el primer nivel de atención en Uruguay.
Se convocó como expertos a docentes de la UDELAR, institución formadora de más del 90% de los egresados de medicina y enfermería profesional en el país18.
Los resultados de la primera y segunda etapa respecto a las actividades de la enfermería profesional ya fueron publicados19.
En este artículo se presentan los resultados de la primera y segunda etapa respecto a las actividades de la medicina familiar y comunitaria.
Su objetivo es determinar las actividades que deben o pueden desarrollar los médicos de familia y comunidad en el primer nivel de atención, en el marco de la estrategia de Atención Primaria de Salud, desde la perspectiva del Departamento de Medicina Familiar y Comunitaria de la UDELAR.
Materiales y métodos
Se realizó una investigación de tipo exploratorio y descriptivo. El universo de estudio estuvo constituido por: un profesor (G5), tres profesoras agregadas (grado 4) y 11 profesores adjuntos (grado 3), del Departamento de Medicina Familiar y Comunitaria de la UDELAR. El período de consulta a los expertos fue de enero a octubre de 2017.
Metodología
Se elaboró un consenso de expertos trabajando en dos etapas sucesivas.
Etapa I. Conformación del listado de actividades
Se propuso obtener un listado de actividades que deben desarrollar los médicos de familia y comunidad, en el primer nivel de atención de Uruguay en el marco de la Estrategia de Atención Primaria de Salud.
Para esta primera etapa se generó un cuestionario semiestructurado con la suficiente amplitud para recoger opiniones de los expertos en distintas áreas de la APS.
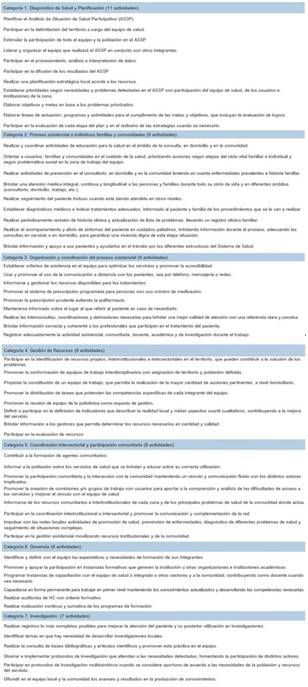
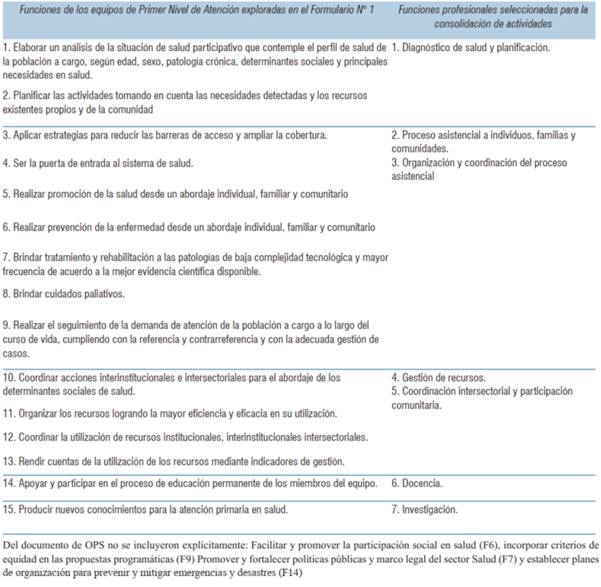
Se diseñó un formulario a partir de 15 funciones seleccionadas (tabla 1) de las recomendaciones de OPS para los equipos del PNA3, adecuadas según pautas establecidas por el MSP en 2014 para la conformación y funciones de los equipos del PNA6. Se estructuró con preguntas semiabiertas en las que cada experto debía definir y fundamentar hasta cinco actividades de su profesión para cada una de las 15 funciones.
Tabla 1: Listado de funciones exploradas en el Formulario N°1 y listado de funciones profesionales utilizado para consolidar las actividades
Se envió individualmente a cada experto vía correo electrónico.
Las respuestas se agruparon por función en una planilla única. Se obtuvo un listado de actividades por función.
Posteriormente se realizó:
- Identificación de respuestas con orientación a un mismo tema conceptual conformando categorías dentro de cada función.
- Reagrupación de las respuestas según esas categorías. Las respuestas podrían incluirse en más de una categoría si se consideraba necesario ya que algunas contenían varias actividades en la misma oración.
- Síntesis mediante consolidación de respuestas similares.
En todos los casos se cuidó mantener la esencia de la respuesta de los expertos.
Etapa II. Búsqueda de consensos
El objetivo de esta etapa fue conformar un listado de actividades consensuadas y no consensuadas por las expertas.
Se realizaron dos rondas de preguntas vía correo electrónico.
Para la primera ronda se diseñó un formulario con las actividades consolidadas a partir de las respuestas obtenidas en la primera etapa. El formulario se envió individualmente a cada experta.
En esta etapa se pusieron a consideración 180 actividades.
Con las actividades que no reunieron consenso o tenían observaciones de forma, se generó un nuevo listado para ser evaluado por los expertos. En los casos de observaciones sobre aspectos de forma, se propuso un cambio en la redacción de la actividad consolidada. Se consignaron las fundamentaciones discrepantes manteniendo el anonimato de las mismas.
El nuevo formulario, se envió individualmente a cada experto, y se solicitó manifestar su acuerdo (SÍ) o desacuerdo (NO), fundamentando las respuestas.
Con las respuestas se conformó un segundo listado indicando las actividades consensuadas y no consensuadas con los principales aspectos en discusión.
Posteriormente se realizó una recategorización de las actividades relacionadas a las 15 funciones de APS, en base a 7 funciones profesionales, eliminando actividades redundantes.
En la (tabla 1) se presentan las funciones exploradas en el formulario enviado a los expertos y las funciones profesionales en que se consolidaron las respuestas en la última etapa.
Resultados
Participaron en el estudio, 11 de los 15 expertos invitados. Tres profesoras agregadas (grado 4) y ocho profesores adjuntos (grado 3).
En la primera etapa se obtuvieron 513 actividades y 61 fundamentos.
La lista inicial se consolidó en 180 actividades inclusivas de todas las respuestas. De éstas, 125 obtuvieron consenso en la etapa 2 para su inclusión como actividades propias de la medicina familiar y comunitaria. Las restantes 55 no fueron consensuadas.
La recategorización en siete funciones profesionales permitió eliminar las actividades que se repetían en distintas funciones de la APS.
En la (tabla 2) se presentan 58 actividades consensuadas a partir de esta categorización.
Además de las actividades especificadas en la (tabla 2), se expresaron algunos aspectos conceptuales y metodológicos en relación a las diferentes funciones que no fueron incluidas en el proceso de consenso, pero son resultados relevantes para representar la opinión de los expertos sobre el quehacer disciplinar.
Algunos de estos aspectos fueron:
“Promover la distribución de roles, dentro del equipo, de acuerdo a los perfiles y competencias dentro del equipo de salud.”
“Conocer a sus pacientes y ser conocido por la comunidad como parte de ésta en tanto médico integrado en la dinámica social y territorial (no solo presente en el servicio de salud).”
“Mejorar la confianza de la población sobre los servicios de primer nivel de atención. Utilizar herramientas de abordaje familiar.”
“Escuchar a los pacientes para conocer y comprender mejor sus pautas culturales y sus formas de concebir la salud y la enfermedad.”
“Diferenciar consulta programada y a demanda, para satisfacer distintas necesidades de los usuarios.”
“Abogar por la comprensión de las competencias y roles entre los médicos de familia y comunidad y otros especialistas teniendo como objetivo la construcción de procesos de trabajo en equipo y en red.”
“Identificar temas en que hay necesidad de desarrollar investigaciones locales, a partir de la práctica clínica, discusión de casos, reuniones de equipo, etc.”
Los principales disensos se ubican en torno a la delimitación de las actividades de gestión y ciertas prácticas comunitarias. A continuación, se describen estas prácticas y se agregan citas ilustrativas.
La mayoría estuvo de acuerdo en la participación en la gestión de servicios de salud como contribución, pero no como función específica:
“Contribuir a la gestión del servicio de salud. Contribuir a la integración de los principios de la atención primaria en la gestión de los servicios, involucrarse en la gestión del servicio… todo eso sí. Pero gestionar el centro de salud, a secas, resulta excesivo.”
El liderazgo del equipo por el profesional de medicina familiar y comunitaria, señalado como competencia por algunos, también fue cuestionado:
“Podría liderar, pero pueden existir otros técnicos con las competencias adecuadas para liderar el proceso”. “No necesariamente”. “En conjunto con otros integrantes”. “Entiendo que la medicina familiar y comunitaria puede y debe liderar el trabajo de los equipos de salud”.
Finalmente, se presentan precisiones realizadas en relación al uso de algunos términos que denotan énfasis conceptuales. Pueden traducir falta de consenso dentro de la MFYC o preocupaciones que trascienden a la propia especialidad.
Algunos manifiestan preocupación por evitar términos paternalistas y estigmatizantes de la población o sus conductas como “educar”.
“Sí, contribuir al conocimiento y mutuo proceso educativo. Los médicos no debemos caer en la soberbia de pensar que educamos a las personas que atendemos o (con quienes) nos vinculamos. Contribuimos.”
Se discute la pertinencia de la expresión “cuidados básicos”, que puede sugerir baja complejidad, en el entendido de que la atención en el primer nivel no es tal, sino lo contrario.
Aunque estuvo presente el concepto “factores de riesgo”, también fue explícitamente cuestionado en favor de “vulnerabilidad”.
“Si bien el discurso general ha evolucionado y se pretende hablar de determinantes de la salud, en la práctica se sigue focalizando el problema en los individuos donde se coloca al factor de riesgo y, lamentablemente, esto se traduce luego en acciones que se focalizan en los sujetos a los que se pretende cambiar, sin tomar en cuenta que muchos de los cambios deseables no son posibles, simplemente porque la persona no tiene el nivel de autonomía suficiente para lograrlo, debido al contexto próximo o estructural”, “El concepto que se ha desarrollado como alternativa a factores de riesgo es el de vulnerabilidad. Si en lugar de identificar factores de riesgo de las patologías prevenibles nos planteamos identificar la población vulnerable para las patologías prevenibles, es diferente. Nos cambia la mirada, y nos cambia luego la forma de abordar, y podemos plantearnos acciones tanto de prevención como de promoción de salud, que estarán orientadas hacia poblaciones y entornos, más que hacia individuos, y que sabemos que son más efectivas.”
Discusión
El conjunto de actividades consensuadas muestra una gama de tareas y ámbitos de trabajo que dan cuenta de la amplitud de competencias de los profesionales, así como de la complejidad y diversidad del campo de acción de la especialidad. El alto nivel de consenso en torno a actividades y funciones diversas muestra un perfil consolidado en una especialidad relativamente reciente en Uruguay que ha construido un perfil propio, característico y distintivo dentro del ámbito médico, así como también comparativamente con la especialidad en otros países de la región, que trasciende ampliamente las funciones clínicas. A partir del resultado obtenido sería interesante realizar otros estudios que permitan análisis comparados entre diversos países13,14.
Se observó que los expertos comparten el marco conceptual de la APS5,12,20, particularmente la visión de la APS renovada que enfatiza el papel de los servicios de salud en el desarrollo de la estrategia. Reconocen la importancia de desarrollar un primer nivel que atienda las necesidades de la población, sea resolutivo, brinde atención accesible, integral, longitudinal y continua, con enfoque familiar y comunitario. En la mayoría de las actividades se subraya el trabajo en equipo, la participación e involucramiento de la población. El trabajo interinstitucional e intersectorial se plantea especialmente para el abordaje de los determinantes sociales y la complementación de recursos. Las actividades de capacitación e investigación contemplando la realidad local y las necesidades de los equipos y la población fueron incluidas dentro de las actividades de la especialidad.
Las diversas actividades asistenciales incorporadas encuentran aspectos transversales consensuados y jerarquizados. Ellos son el vínculo, la incorporación del fundamento científico sin perder de vista las características peculiares de la población, y la perspectiva de derechos.
El vínculo surge como insumo esencial del proceso de atención, desarrollado en el mutuo reconocimiento, desde lo comunitario hasta la relación médico-paciente, en una dimensión ampliada a equipo-de-salud-médico/usuario-familia-comunidad. La persona aparece como sujeto de derecho y participante del proceso, más que como paciente.
La gestión clínica aparece como parte de las actividades de la medicina familiar y comunitaria pero no hubo consenso sobre el papel en la gestión de los servicios. En ningún caso se señalaron como actividades propias el control o la supervisión. Las actividades de organización fueron escasas y más dirigidas a definir el “cómo” que a implementarlas. Esto marca una diferencia con las actividades reconocidas como propias por enfermería en el primer nivel, según surge de la misma investigación, tal como fue comunicado en artículo ya publicado19.
Actividades de gestión institucional fueron identificadas como propias. Esto podría resultar contradictorio con lo previo, pero podría explicarse por una institucionalidad poco presente en el territorio, que deja espacios de decisión para los profesionales, así como por la necesidad de la medicina familiar y comunitaria de incorporar su marco conceptual18 en servicios e instituciones donde muchas veces el primer nivel no cuenta con una forma de trabajo estandarizada.
Respecto a la coordinación interinstitucional y el trabajo comunitario, algunos expertos pusieron mayor énfasis en la participación de los médicos en estas actividades que otros y no acordaron sobre varias actividades como “trabajo con grupos” o “jornadas con la población”. Los aspectos no consensuados podrían estar expresando la coexistencia de diferentes modelos sobre el deber ser del médico de familia “clínico/gestor/comunitario”, en los cuales se prioriza uno u otro de estos ámbitos de su accionar.
El proceso de esta investigación permitió identificar cierta tensión en torno al rol de la medicina familiar y comunitaria en el SNIS, manifestada entre otros aspectos, por la necesidad de trabajar con otros profesionales médicos para mejorar la comprensión de su rol y aprendizaje compartido, hecho que también se ha identificado en el contexto de otros países12,13.
Conclusiones
Las actividades que los médicos de familia y comunidad pueden realizar en el primer nivel de atención y reconocen como propias, incorporan el marco conceptual de la APS como matriz fundamental.
Esto dota de especial relevancia a la medicina familiar y comunitaria como especialidad integrante de los equipos del primer nivel e impulsora del cambio de modelo de atención propuesto por el SNIS.
La presencia de discusiones conceptuales sobre el deber ser de la profesión y de la APS, reafirman la importancia de esta especialidad en el aporte de elementos críticos necesarios en esta construcción.
La profundización de políticas tendientes a aumentar la dotación de estos profesionales podría mejorar las funciones del primer nivel de atención y su desarrollo basado en APS. Este trabajo, junto con otros determinantes, constituye un insumo a considerar en las políticas asistenciales y la planificación estratégica de los recursos humanos para la salud.
Establecer las funciones y actividades de la profesión en relación a otras profesiones del equipo podría enriquecer este proceso y potenciar el desarrollo de disciplinas y especialidades involucradas. Particularmente para enfermería se cuenta con un avance de investigación equivalente al que este artículo comunica sobre medicina familiar y comunitaria19. Estos resultados se ofrecen como insumo y oportunidad para profundizar en la identificación de funciones y actividades propias y compartidas desde un plano práctico y dialógico que emerge como recomendación de este trabajo.