Introducción
La equinococosis quística o hidatidosis es una zoonosis endémica producida por la infección de la forma larvaria de Equinococus granulosus. El hombre es un huésped accidental y terminal. El embrión hexacanto llega por vía portal al primer filtro, el hígado y, de sortearlo, a los pulmones. Otras topografías son infrecuentes. Se han descrito quistes hidáticos en bazo, vejiga, ovario, músculo cardíaco y músculo esquelético1. Los quistes hidáticos músculo-esqueléticos representan menos del 3%, siendo excepcional su calidad de primarios en ausencia de enfermedad primaria hepática o pulmonar previa2-4. Deben tenerse en cuenta como diagnóstico diferencial para tumoraciones de partes blandas. El médico clínico debe tener un alto indice de sospecha, sobre todo en pacientes provenientes de zonas endémicas, para evitar errores diagnósticos y fundamentalmente terapéuticos3.
El objetivo de este trabajo es reportar el caso de un paciente con un quiste hidático a nivel de la región femoral posterior derecha, primitivo y único, y realizar una revisión de su diagnóstico y manejo terapéutico.
Reporte de caso
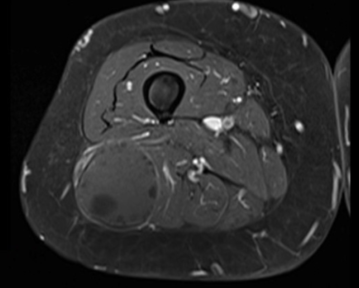
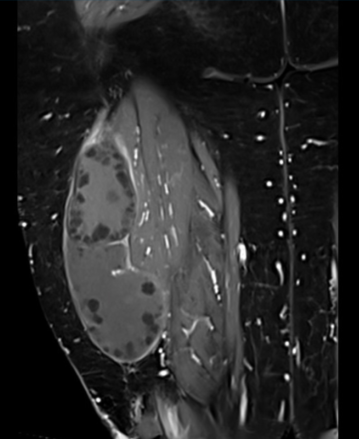
Se presenta el caso de una paciente de sexo femenino de 70 años, procedente de zona rural con diagnóstico clínico imagenológico de quiste hidático primario músculo-esquelético en muslo. La resonancia magnética (RM) (figura 1) y (figura 2) evidenciaba la presencia de una lesión isointensa en T1, de aspecto quístico, en el espesor del músculo bíceps femoral, inmediatamente por detrás del tabique intermuscular lateral. En la (figura 1) se evidencia corte axial de RM en secuencia T1 con saturación de la grasa. Se puede apreciar la relación en profundidad con ramas de las arterias perforantes, colaterales de la arteria femoral profunda. En la (figura 2) se evidencia corte coronal de RM en secuencia T1 con saturación de la grasa con gadolinio que evidencia realce de la pared y algunos septos incompletos. La tomografía computada no evidenciaba enfermedad a nivel hepático y/o pulmonar. La paciente había recibido tratamiento previo con albendazol.
Al momento de la consulta en puerta de emergencia la paciente presentaba dolor a nivel de tumoración en región femoral posterior derecha. Sin fiebre ni elementos de síndrome de respuesta inflamatoria sistémica. Al examen clínico presentaba una tumoración redondeada 12 cm, con drenaje espontáneo de líquido serofibrinoso. La misma impresionaba adherida a planos profundos.
Con diagnóstico de quiste hidático músculo-esquelético primario infectado, se realizó drenaje quirúrgico con salida de pus y vesículas prolígeras. Se instiló suero hipertónico (NaCl al 33%) y se colocaron dos drenajes en la cavidad remanente. La paciente presentó buena evolución postoperatoria. A las 48 h se retiraron los drenajes y fue dada de alta a los 4 días. Cumplió tratamiento con albendazol via oral por un mes. En el seguimiento clínico e imagenológico con RM no se evidenció recurrencia. No presentó secuelas funcionales. Los datos de la historia clínica fueron obtenidos con el consentimiento informado y firmado por parte del paciente.
Revisión de la literatura
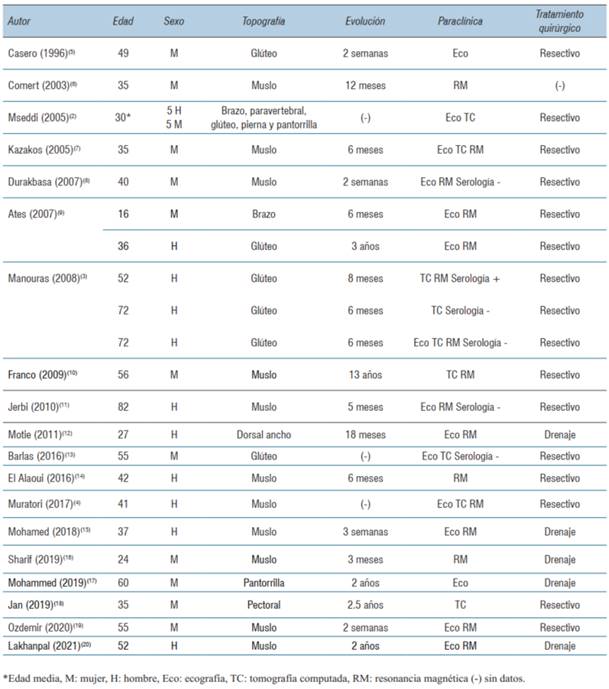
Este trabajo se realizó siguiendo las guías SCARE 2020. Se realizó una búsqueda bibliográfica en las bases de datos PubMed y LILACS. Los términos de búsqueda utilizados fueron: (“hydatid disease” [All Fields]) AND (“muscle” [All Fields]). Fueron incluidos artículos en idioma español, inglés, portugués y francés. Fueron excluidos trabajos realizados en la población pediátrica y que incluían quistes hidáticos o pulmonares sincrónicos. La revisión bibliográfica se resume en la (tabla 1).
Discusión
Incidencia
La actividad comercial ganadera del Uruguay explica la importante e histórica incidencia de hidatidosis en relación a otros países. En la década de 1990 se trataba de un país hiperendémico con una incidencia de 17,1/100.000 habitantes en uno de los primeros trabajos publicados por Purriel5,6. Actualmente, con la implementación de campañas de screening y control de la enfermedad, esta ha disminuido notoriamente a menos de la mitad7. El perfil epidemiológico predomina en el noroeste del país. De la revisión de casos clínicos se trató de pacientes todos procedentes de zonas endémicas, de edad media 45 años, con un rango entre los 16 a 82 años. La distribución por sexo fue 12 mujeres a 11 hombres.
Presentación clínica
La equinococosis quística músculo-esquelética es poco frecuente, dada la eficacia del filtro hepático y pulmonar que evita la migración del embrión hexacanto a la circulación sistémica2. Asimismo, el músculo esquelético no es un ambiente favorable para el desarrollo del embrión, dada la permanente contractilidad muscular y la producción de ácido láctico8. La topografía más frecuente fueron los grupos musculares del muslo, como en el caso presentado. Otras localizaciones fueron región glútea, tronco y brazo. La rica vascularización de estos grupos musculares constituye la puerta de entrada del parásito2,8.
La presentación clínica más frecuente fue la presencia de una tumoración de partes blandas de crecimiento progresivo, 20 meses en promedio con un rango de entre 2 semanas a 13 años. En la mayoría de los casos presentaron dolor, en ausencia de cambios en la piel o elementos fluxivos. Los autores concuerdan que los quistes hidáticos músculo-esqueléticos cursan de forma asintomática hasta que el tamaño del quiste se hace clínicamente evidente, o por la presencia de dolor, que se explicaría por la compresión de troncos nerviosos adyacentes3. En el caso presentado la paciente consultó por dolor y drenaje espontáneo, tratándose de una complicación evolutiva. Otras complicaciones descritas en esta topografía son la anafilaxia local y/o sistémica1.
Paraclínica
La imagenología constituye un pilar diagnóstico fundamental, destacándose el uso de la ecografía, tomografía computada (TC) y RM (68% vs. 32% vs. 72%). De la revisión, en más de la mitad de los pacientes (n=15, 60%) se solicitaron dos estudios de imagen complementarios. La RM fue el estudio más solicitado, formando parte del algoritmo diagnóstico de las tumoraciones de partes blandas. Permite determinar el tamaño del quiste, y fundamentalmente sus relaciones musculares, vasculares y nerviosas, siendo una herramienta clave a la hora de planificar abordaje y táctica quirúrgica8,9. El quiste hidático se visualiza como una lesión quística cuya pared es hipointensa en comparación con el líquido intraquístico en secuencia T1. Es frecuente el hallazgo de vesículas prolígeras en su interior, como se observa en las (figura 1) y (figura2), que en T1 son hipointensas respecto a la matriz del quiste9. Se ha descrito en esta topografía la presencia del signo del camalote (water-lily sign), clásicamente comentado para quistes hepáticos o pulmonares. Puede verse edema perilesional por compresión o reacción inflamatoria de los tejidos adyacentes10. En todos los pacientes se asoció una ecografía de abdomen y/o tomografía de tórax y abdomen a fin de descartar enfermedad hepática o pulmonar sincrónica.
Los test serológicos humorales son un pilar diagnóstico más de equinococosis de ser positivos. Sin embargo, existe una proporción no despreciable de falsos negativos2,3,11-13.
Tratamiento
El tratamiento del quiste hidático es multidiciplinario y multimodal14. Es médico, mediante la administración de parasiticidas, quirúrgico, percutáneo y está descrita la experiencia de vigilancia y espera (watch and wait) para pacientes asintomáticos y no complicados. La estrategia terapéutica dependerá de la topografía, el tamaño, los síntomas, el riesgo de diseminación y la presencia de complicaciones14.
En nuestro caso, el paciente presentó un quiste músculo-esquelético complicado con infección. En estos casos el tratamiento es médico-quirúrgico. No encontramos reportes de tratamiento de aspiración, infusión y reaspiración percutánea (PAIR) con agentes parasiticidas para quistes músculo-esqueléticos. El tratamiento médico incluye la administración de parasiticidas, siendo el más utilizado en nuestro medio el albendazol, a dosis de 10-15 mg/kg/día. Su metabolito activo tiene como mecanismo de acción inhibir la polimerización de las proteínas del citoesqueleto del parásito, alterando la integridad de su membrana quística. Mientras que en pacientes coordinados para cirugía se indica un mes previo y luego se continúa por dos meses, en pacientes complicados con cirugía de urgencia se administra por 3 meses. Se debe monitorizar con funcional y enzimograma hepático, teniendo en cuenta su potencial hepatotoxicidad15.
Para el tratamiento quirúrgico, el diagnóstico preoperatorio es fundamental para planificar la táctica y evitar complicaciones3. El plan máximo es la pericistectomía total cerrada. Debe realizarse una disección meticulosa a fin de evitar la apertura del quiste3 y prevenir diseminación, recurrencias y anafilaxia4. La pericistectomia total no siempre es factible, especialmente si el quiste es grande, profundo y/o entra en relación estrecha con pedículos vásculonerviosos. Debe evitarse la resección de músculo sano para prevenir secuelas funcionales16. La presencia de sobreinfección, como en el caso presentado, se cree que dificulta aún más la identificación del plano de clivaje12. Una alternativa en estos casos es el drenaje del quiste y el lavado con solución hipertónica del lecho quirúrgico, como se realizó en el caso presentado.
La mayoría de los autores indican tratamiento parasiticida al menos 4 semanas después de la cirugía para disminuir el porcentaje de recurrencias4.
Pronóstico
El pronóstico es bueno. No se reportaron recurrencias locales ni a nivel sistémico. Como complicaciones locales se describen el hematoma y la infección del sitio quirúrgico3.
Conclusiones
Hemos presentado el caso de un paciente con un quiste hidático músculo-esquelético primario. Lo infrecuente de su prestación hace necesario un alto índice de sospecha, fundamentalmente en zonas endémicas, a fin de evitar retrasos diagnósticos y errores terapéuticos. La TC y fundamentalmente la RM parecerían jugar un rol clave en el diagnóstico y planificación del tratamiento quirúrgico. Al igual que en la enfermedad hidatídica hepática el terreno del paciente, el tamaño del quiste y las relaciones vásculonerviosas son fundamentales para la elección de la táctica quirúrgica. En la enfermedad músculo-esquelética además deben ser tenidas en cuenta futuras secuelas funcionales y resultados estéticos.