Introducción
Más de 150 millones de personas en todo el mundo sufren de diabetes, 22 millones en Estados Unidos1. En Uruguay, la prevalencia estimada ajustada por edad es de 6,8%-7,5%, tomando en cuenta las publicaciones de los últimos 30 años2. Los pacientes con diabetes corren el riesgo de desarrollar una úlcera del pie diabético (UPD) de diverso grado y más del 15% realmente desarrollará tales úlceras3. Entre 14% y 24% de dichos pacientes requiere amputación.
Luego de una amputación mayor, la sobrevida del paciente disminuye hasta un 50% a los cinco años, lo cual implica una mortalidad más alta que la de varios tipos de cáncer4-6. La prevención de la UPD es su mejor tratamiento. Diversos factores de riesgo y desencadenantes de UPD pueden modificarse. La infección por hongos, en particular, aunque relativamente poco visible, es un problema muy común en el pie, si no se trata puede amenazar la viabilidad del tejido en el pie del diabético, provocar una infección bacteriana secundaria y celulitis7,8.
Las dermatofitosis son afecciones de gran importancia por su elevada incidencia, comunes al hombre y a los animales. En el género Trichophyton las especies con mayor incidencia a nivel universal son T. rubrum y T. mentagrophytes var. interdigitalis, responsables principales de las tiñas del pie (pie de atleta, tinea pedis) y de la tiña de las uñas (tinea unguium)9. Las infecciones fúngicas invasivas también pueden ser un patógeno causante de infecciones de tejidos profundos10. Sigue siendo importante, como iniciativa de salud pública, tratar estas heridas de manera rápida y efectiva.
La mayoría de las modalidades de tratamiento antimicótico requerirán un uso a largo plazo (3 a 9 meses) para ser efectivas11. El manejo de esta enfermedad a menudo se considera difícil debido a las altas tasas de recaída y reinfección. Los tratamientos tópicos son efectivos si se usan solos para la afectación ungueal leve a moderada. El tratamiento mecánico es efectivo como complemento de la terapia tópica. La terapia sistémica requiere la consideración de los efectos secundarios y el control por parte del paciente y el médico antes de su aplicación. Esto se debe a que los tratamientos logran una concentración efectiva pero temporal del fármaco en los sitios de infección. El enfoque terapéutico ideal debería introducir los fármacos antimicóticos directamente en los sitios de infección, con una liberación controlada y manteniendo una concentración efectiva durante un tiempo prolongado, con un nivel mínimo de respuesta inflamatoria en el sitio de la lesión.
La plata (Ag) ha sido utilizada desde la Antigüedad como biocida. La producción de nanopartículas de plata (NP Ag) se practica desde hace más de 100 años, siendo uno de los nanomateriales más comúnmente utilizados12. Con un tamaño entre 1 y 100 nm en al menos una dimensión, determinan un aumento del radio entre el área de superficie y volumen en que actúa, confiriéndoles modificaciones significativas en sus propiedades físicas, químicas y biológicas útiles en la aplicación de la nanomedicina.
Su tamaño es similar a entidades biológicas, como proteínas (enzimas o receptores) y moléculas de ácidos nucleicos, por lo que podrían interactuar con estas biomoléculas permitiendo modificar su comportamiento o sus propiedades bioquímicas13.
Estudios preclínicos han documentado la seguridad y eficacia de las NP Ag en el tratamiento antimicrobiano14-16.
Su desarrollo en textiles funcionales para medicina se nutre de diferentes disciplinas, tales como la electrónica, la ciencia de los polímeros, la nanociencia y la nanotecnología17,18. El antimicrobiano utilizado se une al grupo funcional de la fibra de forma que su liberación es controlada por la humedad del ambiente, o por enlaces químicos que lo liberan al interactuar con el microorganismo, esto le confiere diferentes grados de solidez al lavado y de acción biocida. Diversos tipos de fibras tratadas con NP Ag han probado actividad antimicrobiana contra E. coli, S. aureus, K. pneumoniae y especies de Streptococcus19-23. La actividad antibacteriana y antifúngica del textil se evalúan bajo una serie de normas. El hongo más evaluado ha sido A. niger24.
Objetivo
Nuestro estudio evalúa el uso de las NP Ag vehiculizadas en un textil como una forma de liberación controlada dérmica para el tratamiento complementario de las dermato y onicomicosis en pacientes que asistieron a una policlínica de pie diabético entre 2018 y 2020.
Objetivo específico: comparar el tiempo de remisión de la lesión micótica entre grupos con tratamiento estándar y el agregado de NP Ag.
Material y método
Estudio piloto, abierto, prospectivo, randomizado y controlado de 12 semanas de duración. Un autor del estudio generó la secuencia aleatoria usando Excel (Microsoft Corporation, Redmond, WA). La selección no dependió de la demografía de los pacientes o de los sitios de las lesiones. Se evaluaron 18 pacientes diabéticos que concurrieron a la policlínica de tratamiento del pie y que cumplieron con los criterios de inclusión y exclusión para la elegibilidad del estudio.
Criterios de inclusión
Diabético tipo 1 o 2, entre 18-85 años. Paciente que concurre a la Policlínica de Pie Diabético. Pacientes con micosis ungueal, interdigital o plantar no sobreinfectada. Paciente que firma el consentimiento informado.
Criterios de exclusión
Micosis interdigital o plantar sobreinfectada. Úlcera infectada. Patología psiquiátrica mayor. Retinopatía diabética severa. Alergia a los productos con plata. Imposibilidad de concurrir a los controles. Embarazo.
El tratamiento estándar para ambos grupos consistió en el uso de antimicótico tópico para la micosis interdigital plantar y para la afectación ungueal leve a moderada junto a tratamiento mecánico como complemento de la terapia tópica, que incluyeron la avulsión y la abrasión de las uñas, en especial en la onicomicosis subungueal parcial25.
Al grupo intervención se le adicionó el uso durante 12 semanas de medias confeccionadas con hilos de NP Ag, alentando a los pacientes a usarlas diariamente.
Dos expertos evaluaron clínicamente una vez por semana a todos los pacientes, se encargaron de la obtención de las muestras microbiológicas y del registro fotográfico de las lesiones. Se evaluó la remisión clínica y microbiológica, y el tiempo hasta su remisión.
Se recabaron los siguientes datos: edad, sexo, fármacos que recibían los pacientes, años del diagnóstico de diabetes y datos antropométricos. Se evaluó el pulso en miembros inferiores y se calculó el índice tobillo/brazo (T/B) utilizando un equipo Doppler portátil. Se realizó evaluación bioquímica metabólica. La muestra microbiológica se recolectó con bisturí y se envió al laboratorio de microbiología. El aislamiento del hongo se realizó en medios selectivos y su identificación por métodos micológicos estándar26,27.
Características del material con nanopartículas de plata a utilizar
Se trata de medias confeccionadas con hilo al que se le incorporó NP Ag de 20-40 nm aplicada a una concentración del 2% mediante técnica de presión electro estática que permite incorporar el nanocompuesto en la molécula.
La identificación y cuantificación del elemento Ag y los compuestos presentes en el hilo fueron realizadas en el departamento de la Unidad de Microscopía Electrónica de Barrido (UMEB) de la Facultad de Ciencias. La evaluación técnica (análisis de agua) del hilo con NP Ag mostró que la incorporación del nanoproducto en el interior del hilo permite una adherencia que garantiza 15 ciclos de lavado manteniendo la eficacia antimicrobiana. Su eficacia bactericida se evaluó con el método basado en AATCC 100-201224. Los participantes fueron informados sobre las características del estudio y firmaron el consentimiento. El estudio fue aprobado por el Comité de Ética del Hospital de Clínicas.
Análisis estadístico
La elaboración del análisis estadístico se realizó en R 3.6.228. Las distribuciones de variables continuas (edad, duración de la enfermedad, índice de masa corporal, etc.) se compararon utilizando test de Student o de Wilcoxon. Para las variables dicotómicas (cierre de úlceras, desaparición de lesiones, etc.) se utilizaron las pruebas de chi cuadrado o Fisher (29. La selección de la prueba adecuada en cada caso se basó en el análisis exploratorio de las variables. Las asociaciones entre el tratamiento y la remisión clínica o microbiológica se evaluaron mediante riesgos relativos (evaluando la probabilidad de remisión en el grupo tratado en relación con el grupo control). La significación estadística se calculó a partir de una distribución empírica de valores obtenidos mediante aleatorización. Los tiempos de remisión se analizaron mediante curvas de sobrevida de Kaplan-Meier. Las curvas estimadas para los grupos tratamiento y control se compararon utilizando prueba de Log-rank30, usando el paquete Survival31. Se enmascaró el análisis eliminando la información del tratamiento en cada grupo de la base de datos.
Resultados
Se incluyeron 18 pacientes, 8 pacientes se asignaron al uso del textil, 10 pacientes al grupo control, en este último un paciente abandonó el seguimiento.
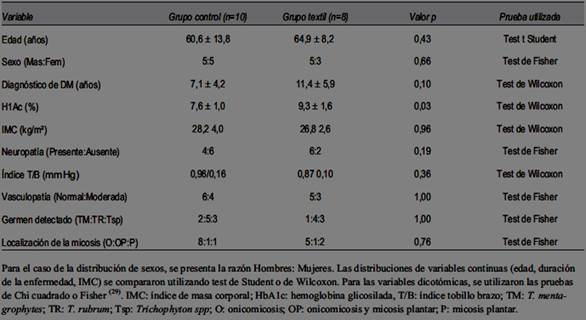
Ambos grupos fueron homogéneos en la evaluación demográfica, metabólica, clínica y antropométrica. No hubo diferencias significativas entre ambos grupos (tabla 1).
Tabla 1: Comparación de las variables demográficas, glucémico-metabólicas microbiológicas medidas al inicio del estudio entre ambos grupos.
Predominó la lesión ungueal junto al germen Trichophyton rubrum y en segundo lugar tiña pedis y el germen Trichophyton mentagrophytes.
En la evaluación del resultado primario a los 90 días, el 87,5% en el grupo de tratamiento con el textil se curó en comparación al 66,7% en el grupo de tratamiento control (RR=1,31, p-value=0,26). De igual forma, en la remisión microbiológica a los 90 días el 87,5% en el grupo que utilizó NP Ag curó frente a 55,5% en el grupo control (RR=1,58, p-value=0,09). Estas diferencias no alcanzaron la significación estadística (Fisher test, p-value=0,58 para remisión clínica, ni en la remisión microbiológica Fisher test, p-value=0,29).
En los tiempos medios para sanar (dentro de 90 días), cuando se evalúa el tiempo a la remisión clínica, observamos una tendencia no significativa (Log-rank test, p-value=0,19) a mayores tiempos de remisión en el grupo control (figura 1).
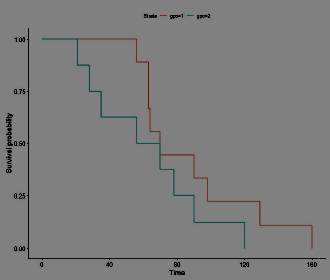
Figura 1: Gráfico de Kaplan-Meier. Tiempo a la remisión clínica en los 90 días. Menor tiempo para la población con NP Ag y mayores tiempos de remisión en l grupo de tratamiento convencional (Log-Rank test, p-value=0,19). Grupo 1: control. Grupo 2: intervención.
Destacamos que en los tres análisis se observó un efecto protector del tratamiento: mayor probabilidad de remisión en el grupo tratado en comparación con el grupo control.
No hubo eventos adversos en ninguno de los grupos y no hubo complicaciones relacionadas con la aplicación de las medias con NP Ag.
Discusión
Aunque las infecciones por tiña son mínimamente sintomáticas en pacientes no diabéticos, su frecuencia es alta y puede complicar al pie del diabético formando puntos de entrada que conducen a infecciones bacterianas graves32. Nuestros resultados, al igual que otros informes, sugieren que las especies de Trichophyton son los aislados fúngicos más comunes de las dermatomicosis del pie. Onicomicosis fue la infección más frecuente, seguida de la tiña pedis. Existe evidencia que sugiere que estas lesiones son factores de riesgo significativos para el desarrollo de celulitis de las extremidades inferiores8. Esto puede prevenirse con una terapia farmacológica efectiva, pero requiere de tratamientos prolongados11. En onicomicosis los tratamientos tópicos son efectivos si se usan solos para la afectación ungueal leve a moderada. Específicamente la onicomicosis blanca superficial restringida al dorso de la placa ungueal y la onicomicosis subungueal lateral distal moderada. El tratamiento mecánico es efectivo como complemento de la terapia tópica incluyendo la avulsión y abrasión de las uñas, en especial en la onicomicosis subungueal parcial. Todos nuestros pacientes recibieron tratamiento tópico con terbinafina junto al tratamiento adyuvante mecánico. Sin embargo, una desventaja de los antifúngicos es la citotoxicidad sobre las células del mamífero y su naturaleza química poco soluble que afecta su biodisponibilidad provocando efectos adversos, fracasos terapéuticos y la aparición de resistencia con altas tasas de recaída y reinfección.
En el análisis comparativo los pacientes tratados con medias de NP Ag (frente a los controles) mostraron mayor tasa de curación y en un tiempo menor que el grupo control (figura 2), (figura 3) y (figura 4).
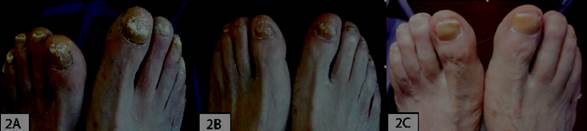
Figura 2: Imagen representativa de paciente con NPAg. Hombre, 70 años. 2A) Onicomicosis subungueal distal y lateral, destrucción de la lámina ungueal. 2B) Semana 2 de tratamiento. 2C) Semana 12: resolución clínica y microbiológica.
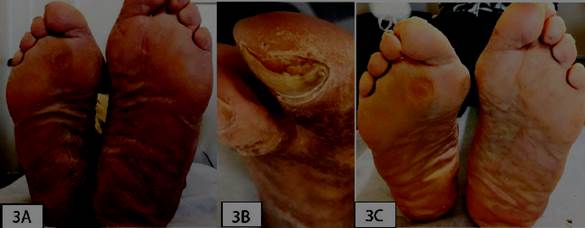
Figura 3: Imagen representativa de paciente con NP Ag. Hombre, 76 años. 3A) Tiña pedis, hiperqueratósica. 3B) Onicomisosis distal lateral. 3C) Semana 5 de tratamiento. Remisión clínica, microbiológica.
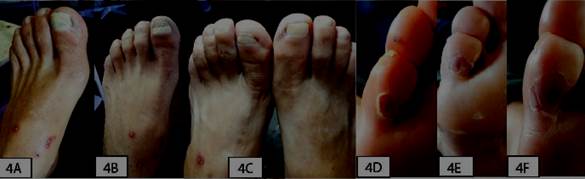
Figura 4: Imagen representativa de paciente con NP Ag. Mujer, 69 años. 4A-4B) Onicomicosis blanca superficial. 4A-4D) Lesiones estafilocócicas. Tratamiento local, mupirocina, terbinafina, resección parcial de la uña, NP Ag. 4C-4F) Semana 7: remisión clínica y microbiológica
Aunque las diferencias no fueron significativas, observamos una tendencia clara de mayor remisión en el grupo con NP Ag para las variables dicotómicas remisión clínica, remisión microbiológica, al igual que cuando evaluamos el tiempo a la remisión clínica, con una tendencia no significativa (figura 1) con mayores tiempos de remisión en el grupo control. Se destaca el resultado concordante en las tres evaluaciones.
La plata es un agente microbicida de amplio espectro. Su mecanismo de acción antifúngico es sobre la membrana del hongo modificando su permeabilidad o la capacidad respiratoria ocasionando la muerte celular. Las NP Ag liberan iones de plata que interactúan con los grupos tiol de muchas enzimas inactivándolas, o bien generando radicales libres que son extremadamente reactivos y presentan gran actividad citotóxica33. Se ha demostrado su acción citotóxica sobre Trichophyton mentagrophytes con respuestas comparables con anfotericina B y respuestas aun mayores cuando se comparan contra el fluconazol34). Otros nanoproductos han demostrado capacidad antifúngica contra T. rubrum35. Un estudio reciente exploró el uso de nanopartículas como vehículo para ketoconazol en forma intradérmica controlada y sostenida en micosis superficial36.
En este textil la aplicación del nanoproducto a la molécula mediante técnica de electropresión permite una mayor resistencia al lavado. Su liberación lenta y sostenida durante más tiempo es diferente a las técnicas de inmersión o difusión de otros productos textiles, lo que empodera el efecto de las NP Ag.
Una observación que destacamos en el grupo intervención fue la remisión de úlceras crónicas clínicamente no infectadas asociadas a la dermatomicosis (figura 5) y (figura 6). Cuando se produce una herida, su entorno puede promover la formación de biopelículas de múltiples especies entre las bacterias y los hongos, con implicancias para la patogenicidad, el tratamiento y los resultados de la lesión, siendo este un momento óptimo para la intervención terapéutica37. Pensamos que el tratamiento estándar realizado a la úlcera (desbridado), sumado a la actividad biocida de las NP Ag sobre la superficie del pie, contribuye a modificar el microbioma impidiendo la formación de biopelículas que alteran la respuesta inmune y la cicatrización, hechos que deberán ser demostrados en una investigación futura.
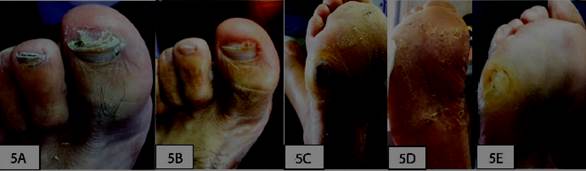
Figura 5: Imagen representativa de paciente con NP Ag. Hombre, 49 años. 5A) Onicomicosis distal y lateral. 5C-5D) Dermatofitosis plantar hiperqueratósica. Úlcera crónica neuropática en quinto metatarsiano. 5B-5E) Semana 4: remisión clínica y microbiológica. Úlcera epitelizada.
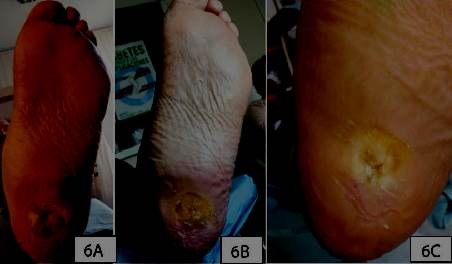
Figura 6: Imagen representativa de paciente con NP Ag. Hombre, 59 años. IRC. 6A) Micosis interdigital. Úlcera crónica de tres años de evolución. 6B) Semana 6. 6C) Semana 8: remisión clínica. Úlcera epitelizada.
No registramos efectos colaterales relacionados con el uso del textil con NP Ag. Otros estudios han demostrado que la toxicidad de NP Ag es mucho menor que la carga de masa equivalente de sales de plata38.
Conclusión
Nuestro estudio piloto muestra que el uso del textil confeccionado con hilos de NP Ag se asoció con una mayor probabilidad de curación completa en un período de 12 semanas en comparación con un tiempo mayor para el tratamiento habitual. Se pone de manifiesto el efecto positivo de NP Ag en el tratamiento de la dermato y onicomicosis a pesar de que el número de pacientes no nos permitió llegar al nivel de significación estadística.
Como ya se ha señalado, la prevención de la UPD representa la estrategia costo/efectiva con mejor resultado. Preservando el tejido sano, se evitan complicaciones asociadas a la aparición de una úlcera suplementaria.
Finalmente, luego de esta evaluación inicial, continuamos con las pruebas clínicas y el monitoreo de seguimiento para confirmar el valor de estas NP Ag en el tratamiento de las dermatomicosis.
Está en curso la inclusión de pacientes con úlceras crónicas con el objetivo de observar el resultado de la lesión y evaluar las implicancias de las NP Ag en la carga bacteriana de éstas.















