Introducción
El presente trabajo pretende mostrar cuál es la situación de los pacientes que se realizan tiroidectomías, cuál es la incidencia de hipoparatiroidismo definitivo y los factores determinantes en la evolución de la hipocalcemia.
Esto puede permitir mejorar el conocimiento acerca del manejo de dicha patología y así poder detectar anticipadamente aquellos pacientes con riesgo de padecerla y tratarlos adecuadamente.
La tiroidectomía es una técnica útil para tratar enfermedades que afectan la glándula tiroides y como en toda cirugía puede haber complicaciones, como sangrados, lesiones del nervio recurrente e hipoparatiroidismo por lesiones de las paratiroides. La manipulación de estas glándulas las hace susceptibles al daño durante el procedimiento.
La hipocalcemia como complicación de las tiroidectomías parciales o totales es factible aun conservando las paratiroides, con una incidencia de hipoparatiroidismo transitorio que varía entre 16% a 71% e hipoparatiroidismo permanente entre 1% y 4%.
Este estudio presentó ciertas limitaciones, en dos de cada diez pacientes no se encontró registros de síntomas de hipocalcemia aguda, tampoco se consignó signo de Trousseau en más de la mitad de los casos. No contábamos en la descripción operatoria con el tipo y la extensión del vaciamiento ganglionar, por lo cual se consideró el vaciamiento central y lateral conjuntamente. En más de 60% no se solicitó medición de albúmina conjuntamente con calcemia total para corregir la calcemia en el preoperatorio y solo en tres pacientes se solicitó albúmina en el posoperatorio, lo que puede sobrestimar la presencia de hipocalcemia.
Nuestro objetivo fue conocer la incidencia de hipocalcemia en las primeras 72 horas del posoperatorio e hipoparatiroidismo permanente como complicación de todos los procedimientos que involucraran tiroidectomías realizados en seis años en el Hospital de Clínicas. Además de correlacionar la aparición de hipocalcemia con variables como edad, sexo, tipo de cirugía, duración de ésta y resultado de anatomía patológica; establecer la frecuencia de hipocalcemia sintomática, y finalmente conocer la incidencia de hipoparatiroidismo permanente de nuestro centro.
Revisión de la literatura
La mitad del calcio circula en forma libre (calcio iónico) y es biológicamente activo, el 40% está unido a proteínas, especialmente a la albúmina. El restante se encuentra formando complejos con bicarbonato, lactato, citrato o fosfato1,2.
Cuando hay alteraciones del equilibrio ácido-base, el calcio iónico se modifica, es por esto que el descenso del pH se asocia a un aumento del mismo y viceversa, sin cambios en la calcemia total1,2. No se recomienda la medición de rutina de esta fracción del calcio en hipocalcemia, ya que se requieren condiciones preanalíticas exigentes que lo hacen muy inestable y además tiene mayor costo respecto a la calcemia total3.
La medida de calcio total se ve afectada por el descenso de la albúmina, por lo cual se han desarrollado fórmulas para corregir la concentración de calcio en estos casos4,5, porque si hay hipoalbuminemia, el calcio total no refleja realmente el estado de calcemia (pseudohipocalcemia). La determinación de calcio total es sencilla, menos costosa y adecuada para el control de pacientes tiroidectomizados5.
Se define hipocalcemia como valores de calcio total por debajo del límite inferior del laboratorio, en nuestro centro es de 8,5 mg/dL.
La actividad de las glándulas paratiroides está regulada por la concentración de calcio y normalmente el descenso de la calcemia estimula la síntesis y secreción de PTH. La acción fisiológica de la PTH es el control de la homeostasis del calcio: aumentando reabsorción renal, conversión de vitamina D en su forma activa, disminuyendo concentración de fosfato; además, potencia la absorción digestiva de calcio. El efecto neto de estas acciones es un aumento de la concentración de calcio libre, que a su vez inhibe la secreción de PTH por retroalimentación negativa3,6.
La principal causa de hipocalcemia con PTH baja es la posquirúrgica y produce un cuadro de hipoparatiroidismo que habitualmente aparece en las primeras 48 a 72 horas posterior a la cirugía3,5.
Se debe solicitar una calcemia prequirúrgica con albúmina y realizar su corrección, si la requiere. Luego, en el posoperatorio, solicitar calcemia y albúmina cada 6 horas en las primeras 24 horas, luego cada 12 horas y finalmente cada 24 horas a partir del tercer día4.
En la tiroidectomía se produce manipulación de las paratiroides, lo que conlleva a una mayor susceptibilidad a dañarlas durante el procedimiento quirúrgico5,7. El trauma producido sobre las paratiroides puede tener diferentes causas:
Luego de la cirugía puede haber un bloqueo funcional temporal de las paratiroides, llamado “atontamiento paratiroideo”, producido por la manipulación de éstas y que produce hipocalcemia en las primeras 72 horas. Con el correr de las semanas recuperan su funcionalidad y se revierte la hipocalcemia, si fueron conservadas debidamente las glándulas, de lo contrario el paciente quedará con hipoparatiroidismo permanente5,7.
La remoción de ganglios, asociada a la tiroidectomía, aumenta el riesgo de complicaciones y entre ellas de la lesión de las paratiroides, principalmente si es un vaciamiento del compartimento central5,7.
El descenso de la calcemia en forma aguda determina sintomatología (síntomas de irritabilidad neuromuscular: parestesias peribucales, calambres musculares, espasmos carpopedales e incluso tetania y confusión)8-10.
La hipocalcemia debe buscarse clínicamente y confirmarla por bioquímica. La valoración clínica mediante los signos de Chvostek y Trousseau; Chvostek es positivo en el 15% de las personas con calcio sérico normal, por lo cual es poco específico6,10.
Para buscar el signo de Trousseau se debe colocar un manguito de presión arterial alrededor del brazo e insuflarlo a presión mayor que la sistólica del paciente y mantenerlo apretado hasta 3 minutos. Frente a hipocalcemia aparecerá extensión de las articulaciones interfalángicas distales, proximales y abducción de los dedos. Si esto se produce en cualquier momento de los 3 minutos, constituye el signo de Trousseau positivo y es un signo de tetania latente6.
El hipoparatiroidismo permanente es aquel que se extiende por más de un año luego de la cirugía. Cerca del 20% de los pacientes se recuperan del hipoparatiroidismo después de ese lapso6,8,11.
Son variables las cifras de hipoparatiroidismo transitorio y varía según los estudios de 16% a 71%, mientras que el permanente es entre 1% y 4%9.
Se han descrito algunos factores que podrían determinar mayor riesgo de presentar hipocalcemia en el posoperatorio: menor edad y sexo femenino8,12,13. Otros estudios refieren que el único factor de riesgo para hipoparatiroidismo permanente fue el hallazgo de tejido paratiroideo en el informe de anatomía patológica14.
Material y método
Realizamos un estudio descriptivo y retrospectivo. El presente trabajo fue aprobado por el Comité de Ética del Hospital de Clínicas previo a su inicio. Se incluyeron pacientes que fueron sometidos a cirugía tiroidea parcial o total entre enero de 2011 y diciembre de 2016. Los criterios de exclusión fueron pacientes con diagnóstico prequirúrgico de hiperparatiroidismo o hipocalcemia preoperatoria.
Se revisaron libros de actividad diaria del block quirúrgico e historias clínicas en el departamento de archivo y se completó un protocolo previamente diseñado.
Se utilizaron técnicas colorimétricas y enzimáticas, Cobas c 501 (Roche) analizador multiparamétrico fotométrico para medir calcemia total (VN: 8,5-10,5 mg/dl).
Se realizó la corrección de calcio total utilizando el valor de albúmina por la siguiente fórmula ( 4 - albúmina) x 0,8 + calcemia (mg/dl) para excluir pseudohipocalcemias.
Consideramos hipocalcemia cuando presentaban un valor de calcio total corregido menor al límite inferior del rango de referencia de nuestro laboratorio (8,5 mg/dL).
Las variables que se analizaron fueron: sexo, edad, tipo de cirugía realizada y duración en minutos de ésta, manifestaciones clínicas de hipocalcemia en las primeras 72 horas del posoperatorio y resultado anatomopatológico.
La muestra se dividió en los siguientes grupos según rango etario:
Los procedimientos quirúrgicos se clasificaron de la siguiente manera:
1. Tiroidectomía: total, casi total, completar tiroidectomía previa.
2. Tiroidectomía + vaciamiento central o lateral, o ambos.
3. Otros: lobectomía, lobectomía más istmectomía, lobectomía más vaciamiento, solo vaciamiento ganglionar.
En los protocolos operatorios no se aclaraba específicamente el tipo de vaciamiento realizado, por lo cual fueron analizados en conjunto.
La duración de la cirugía se clasificó de la siguiente manera: tiempo < 130 minutos, 130 - 185, >185.
Fueron consideradas manifestaciones clínicas de hipocalcemia aguda: calambres, parestesias y signo de Trousseau positivo. El signo de Trousseau fue tomado como positivo cuando se registró como positivo por lo menos en una ocasión.
Las muestras de anatomía patológica se clasificaron como benignas o malignas.
Las variables se cruzaron con la medida en las primeras 72 horas del posoperatorio del valor mínimo de calcio plasmático, que representa el registro mínimo de calcemia corregida obtenida en cada paciente. Define la incidencia de hipocalcemia.
Se consideró hipoparatiroidismo permanente a los pacientes que persistan bajo tratamiento por hipocalcemia luego de un año de la cirugía.
Los datos obtenidos fueron analizados con el uso de softwarejupyter-notebooks, con python 3.6 como herramienta principal para el desarrollo de la estadística descriptiva. Se utilizó un nivel de significancia estadística < 5% (p-valor < 0,05).
Resultados
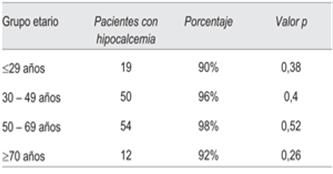
Fueron 141 pacientes sometidos a cirugía de tiroides con una media de edad de 45,9 años. El 95% presentó hipocalcemia en las primeras 72 horas (tabla 1).
En cuanto a hipocalcemia por sexo: 97% de las mujeres la presentó y 91% de los hombres (tabla 2).
De los pacientes que tuvieron hipocalcemia, 71% fueron asintomáticos, 19% tuvieron síntomas y de 10% no se obtuvieron datos.
Según el resultado de anatomía patológica, fueron malignas en 60 pacientes; 58 tuvieron hipocalcemia, de los 81 casos benignos, 76 la presentaron (p 0,537).
Del total de la población, 6% tuvo hipoparatiroidismo permanente y en 8% no contamos con los datos.
Discusión
Incidencia de hipocalcemia
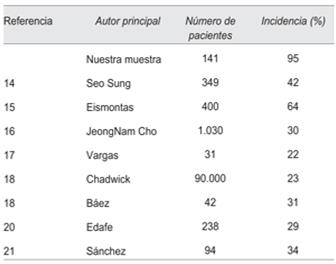
Nuestro estudio determinó una alta frecuencia de hipocalcemia en pacientes sometidos a tiroidectomía (95%). Esta cifra puede reflejar la presencia de pseudohipocalcemia, ya que solo tuvimos tres mediciones de albúmina en el posoperatorio y en las tres hubo que corregir el calcio.
En la (tabla 3) se compara la incidencia de hipocalcemia en estudios que utilizaron el mismo punto de corte que en nuestro trabajo.
En el Hospital de Clínicas existen diferentes equipos quirúrgicos con experiencia variada, lo que no permite homogeneizar los resultados. Por otra parte, se trata de un hospital universitario donde existen médicos en formación y no siempre opera el mismo cirujano, esto podría influir en el aumento de las complicaciones posquirúrgicas, entre ellas, el hipoparatiroidismo.
Hipocalcemia y relación con edad
No se encontró relación significativa entre hipocalcemia y grupo etario, como se observa en la tabla 2. Esto puede explicarse por el alto porcentaje de hipocalcemia (>90%) en todas las edades.
Al analizar la bibliografía, hallamos resultados discordantes. Wang, Edafe y Seo no encontraron diferencias entre hipocalcemia y grupos etarios14,20,22. Cho encontró que a menor edad (49,5 ± 12 años) aumenta significativamente la frecuencia de hipocalcemia posquirúrgica16.
Hipocalcemia y relación con el sexo
El 92% de nuestra población fueron mujeres, cifra discretamente mayor comparada con 86% de Eismontas15, 78% de Puzziello23 y 90% de un estudio realizado en la ciudad de Cuenca entre los años 2000 y 201624.
No encontramos relación significativa entre hipocalcemia y sexo, lo que podría ser debido a que tuvimos solo 7 hombres. Lo mismo observó Abboud con una muestra de 265 pacientes de los cuales 204 eran mujeres y 61 hombres25. Eismontas y Cho mostraron que el sexo femenino fue un predictor significativo15,16.
Hipocalcemia y relación con procedimiento quirúrgico
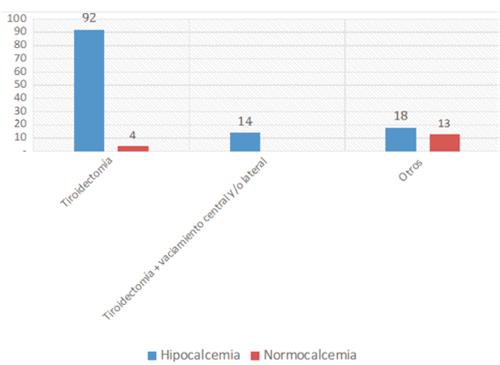
En nuestros datos la tiroidectomía mostró relación significativa con hipocalcemia, no así la tiroidectomía + vaciamiento central o lateral, o ambos, ni el grupo clasificado como “otros”. Esto no concuerda con otros estudios donde se observa que la frecuencia de hipocalcemia fue mayor en los pacientes sometidos a procedimientos más extensos, como el de Seo y colaboradores Nawrot y Barquero9,14,26. Consideramos que la ausencia de esta asociación en nuestra población puede ser porque solo en el 10% del total se realizó vaciamiento ganglionar (figura 1).
Por otra parte, dada la actual tendencia de realizar tiroidectomía total tanto en patología benigna como maligna y que en nuestra muestra la mayoría de las intervenciones fueron de este tipo, esto puede explicar el aumento de hipocalcemia relacionado con este procedimiento y no así en aquellos con tiroidectomía total más vaciamiento porque en estos últimos el “n” eran mucho menor.
Cuando se realizaron otros procedimientos, como lobectomías o vaciamientos sin tiroidectomía, no hubo relación significativa con hipocalcemia. Lo atribuimos, en parte, al tamaño pequeño de la muestra y además a que estos procedimientos menos extensos pueden conservar las paratiroides del lado contralateral y evitar las hipocalcemias.
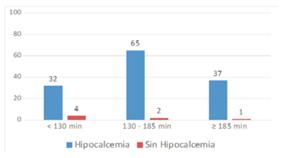
Hipocalcemia y relación con tiempo de cirugía
No se encontró asociación entre estas dos variables, al igual que en el estudio de Cho y Ambe16,27. Sin embargo, Lang sí demostró que mientras mayor es el tiempo de la cirugía, el riesgo de hipocalcemia aumenta28(figura 2) .
Hipocalcemia y relación con presencia de sintomatología
El 10% presentó síntomas, pero no estaban consignados en el 19% de las historias, lo que puede explicar en parte este resultado. En un estudio multicéntrico con 14.934 pacientes, encontraron el mismo porcentaje de pacientes sintomáticos29. Sin embargo, no concuerda con otros trabajos, como Eismontas, Puzziello ni González, donde fueron sintomáticos el 24, 29 y 35%, respectivamente15,23,24.
Tuvimos 8% de signo de Trousseau positivo, pero no se buscó en el 52%. Eismontas tuvo 3% y González 5%15,25. Esta diferencia se puede deber a la falta de entrenamiento por el equipo de salud para realizarlo correctamente, aumentando la presencia de falsos positivos.
Hipocalcemia y relación con resultado de anatomía patológica
No encontramos asociación significativa entre el diagnóstico de malignidad e hipocalcemia. Tampoco Eismontas, Edafe y Wang15,20,22. Otros autores sí encontraron asociación: Cho, González y Coimbra16,24,30.
Incidencia de hipoparatiroidismo permanente
La incidencia de hipoparatiroidismo permanente en nuestro estudio fue de 6%; sin embargo, faltan datos del 8%.
Es concordante con el estudio descrito por Wang, donde se determinó una incidencia de 9%22. Sin embargo, Barquero en su trabajo prospectivo con 35 pacientes encontró una incidencia de 28,6%9.
Conclusiones
- Más de 90% de los pacientes presentó hipocalcemia en las primeras 72 horas del posoperatorio.
- No hubo correlación entre hipocalcemia con edad, sexo, duración de la cirugía, ni el resultado de anatomía patológica.
- Uno de cada 10 pacientes presentaba síntomas de hipocalcemia aguda.
- La incidencia de hipoparatiroidismo permanente fue de 6%.