Introducción
Las infecciones del sistema nervioso central (SNC) presentan una alta morbilidad y se encuentran dentro de las infecciones con mayor mortalidad1. Un gran porcentaje permanece sin diagnóstico etiológico aun luego de una búsqueda exhaustiva2-4. Si bien la mayoría de las infecciones donde no se encuentra el agente etiológico son causadas presumiblemente por virus, diversas circunstancias, como tratamiento antibiótico previo, la mala conservación de la muestra y otros problemas de la fase analítica contribuyen a que no se identifique el agente responsable5,6.
En Uruguay, datos publicados por el Ministerio de Salud Pública (MSP) en el año 2012 muestran que Streptococcus pneumoniae (S. pneumoniae) es el microorganismo más frecuente en las meningitis agudas supuradas (MEAS), seguido por Neisseria meningitidis (N. meningitidis) y Haemophilus influenzae (H. influenzae). En el 39% de los casos de MEAS no se logra identificar el microorganismo5. Los informes sobre infecciones virales ubican a los Enterovirus como los principales agentes seguido por los virus de la familia Herpes6,7.
El diagnóstico precoz de las infecciones agudas del SNC impacta directamente en el pronóstico8,9. La baja rentabilidad del estudio directo del líquido cefalorraquídeo (LCR) mediante tinción Gram y de la detección de antígenos, sumado a la demora en obtener los resultados del cultivo, ha determinado la búsqueda de nuevas técnicas diagnósticas. Las técnicas de biología molecular (tBM) mediante amplificación de ácidos nucleicos a través de reacción en cadena de la polimerasa en tiempo real y con paneles sindrómicos, adquieren gran relevancia en el uso clínico por su rapidez y alta sensibilidad, permitiendo la identificación de varios agentes de forma simultánea3,10. Dado que no requiere la presencia de agentes vivos, su capacidad de detección se ve menos afectada tras la administración de tratamiento antibiótico. Los principales inconvenientes son la falta de estandarización de protocolos y el elevado costo de los sistemas comerciales2.
Las tBM han demostrado tener mayor sensibilidad que el cultivo en infecciones por N. meningitidis11. Sin embargo, el mayor beneficio se observa en las infecciones causadas por virus, donde han sustituido al cultivo, ya que este es engorroso, reservado para laboratorios de investigación y muchas veces resulta falsamente negativo12-14. En casos de infección por Mycobacterium tuberculosis (M. tuberculosis) su sensibilidad es variable15,16.
El presente estudio tiene por objetivo describir la etiología de las neuroinfecciones y valorar la utilidad de las tBM en el diagnóstico y su impacto en el tratamiento antimicrobiano.
Material y método
Se realizó un estudio descriptivo, observacional, retrospectivo. Se incluyeron pacientes mayores de 18 años asistidos en un hospital público de Montevideo en un período de 32 meses, a los que se le realizó tBM al LCR por sospecha clínica de meningitis, encefalitis o meningoencefalitis.
El diagnóstico presuntivo de infección del SNC fue realizado por el médico tratante en servicio de emergencia, sala de cuidados moderados o cuidados intensivos. Se consignaron datos como edad, sexo, infección por VIH, neurocirugía reciente (menor a un mes), características citoquímicas del LCR, estudio directo (Gram), cultivos, detección de antígenos bacterianos y el resultado del estudio de biología molecular. Se registró la terapia antimicrobiana empírica inicial y tras la obtención del resultado de las tBM. La información se obtuvo de los registros realizados en la historia clínica.
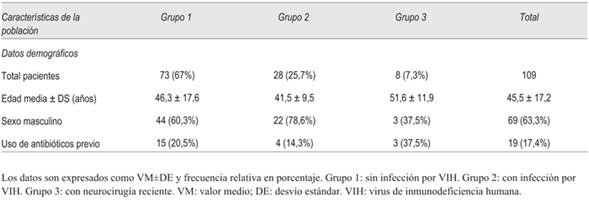
Se definieron tres grupos de pacientes: grupo 1, quienes no presentaban infección por VIH ni el antecedente de neurocirugía previa; grupo 2, pacientes portadores de VIH, y grupo 3, pacientes que habían sido sometidos a neurocirugía recientemente, de estos últimos ninguno presentaba diagnóstico de VIH.
Se considera LCR normal aquel que presente aspecto cristal de roca, presión apertura < 15 cm H2O, glucosa > 50 mg/dL, proteínas 30-40 mg/dL, leucocitos < 10 mm3 (8.
Se utilizaron dos sistemas de reacción en cadena de la polimerasa en tiempo real. GeneXpert® (Cepheid) para la detección de M. tuberculosis complex - resistencia a rifampicina y FilmArray® (Biofire-Biomerieux) que incluye la detección de Escherichia coli K1, H. influenzae, Listeria monocytogenes, N. meningitidis, Streptococcus agalactiae, S. pneumoniae, Cytomegalovirus (CMV), Enterovirus, Herpes simplex virus 1 (HSV-1), Herpes simplex virus 2 (HSV-2), Herpesvirus 6 (HHV-6), Human parechovirus, Varicella zoster virus (VZV), Cryptococcus neoformans (C. neoformans) y Cryptococcus gattii.
Para el análisis estadístico se utilizó el paquete IMB SPSS Statistics 23. Las variables cualitativas se presentan en tablas de frecuencia y porcentaje. En las variables cuantitativas de distribución normal se realizó media y desvío estándar. El protocolo fue aprobado por el Comité de Ética del Hospital Maciel.
Resultados
Se incluyeron 109 pacientes, 73 no presentaban infección por VIH ni el antecedente de neurocirugía previa (grupo 1); 28 pacientes eran portadores del VIH (grupo 2) y 8 habían sido sometidos a neurocirugía recientemente (grupo 3) (tabla 1).
El LCR fue patológico en 89 pacientes (81,7%), identificándose al menos un microorganismo responsable en 35 de estos (32,1%). En los LCR no patológicos, no se identificaron microorganismos por ninguna de las técnicas microbiológicas realizadas.
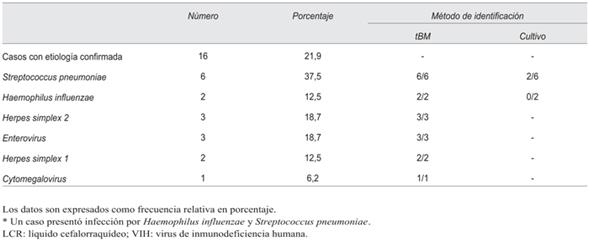
En el grupo 1 (tabla 2) se identificaron 17 microorganismos. Una de las neuroinfecciones fue polimicrobiana, identificándose H. influenzae y S. pneumoniae. En todos los casos las tBM identificaron el microorganismo involucrado. El cultivo del LCR aisló dos de ocho bacterias identificadas por tBM, este número asciende a cuatro si se consideran otras técnicas (hemocultivo, estudio directo, antígeno neumocócico en LCR y orina). El resultado de las tBM modificó el tratamiento antimicrobiano en 25 casos (34,2%) (figura 1). Se suspendieron 19 tratamientos con ceftriaxona, 11 aciclovir, 4 ampicilina, 2 vancomicina y 1 meropenem.
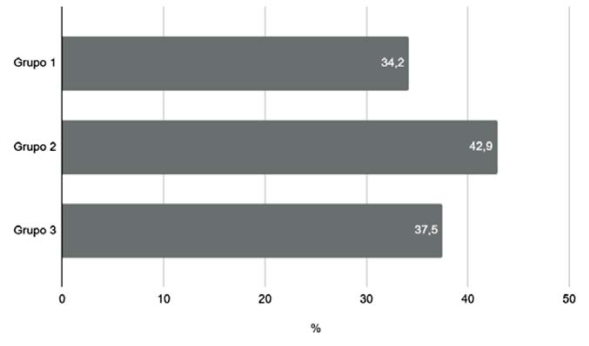
Figura 1: Modificación del tratamiento por resultado de técnicas de biología molecular. Grupo 1: sin infección por VIH, ni el antecedente de neurocirugía previa. Grupo 2: portadores de VIH. Grupo 3: sometidos a neurocirugía recientemente.
En el grupo 2 (tabla 3) se identificaron microorganismos en 14 casos (50%), aislando 18 microorganismos, 17 de los cuales se identificaron mediante tBM. En cuatro casos (28,5%), la infección fue polimicrobiana, identificándose coinfección entre M. tuberculosis - S. pneumoniae, CMV - VZV, CMV - C. neoformans y CMV - HHV-6. El cultivo de bacterias y hongos aisló siete de 12 microorganismos identificadas por tBM. Este número asciende a nueve si se consideran otras técnicas (hemocultivo, estudio directo, tinta china, antígeno neumocócico en LCR y orina). M. tuberculosis se identificó en tres casos, dos mediante tBM y el restante por estudio directo y cultivo. Los resultados tras las tBM modificaron el plan antimicrobiano en 42,9% de los casos. Se suspendieron cinco tratamientos antimicrobianos empíricos, la mayoría en base a cefalosporinas de tercera generación. Se iniciaron tres terapias con ganciclovir y dos con fármacos antituberculosos.
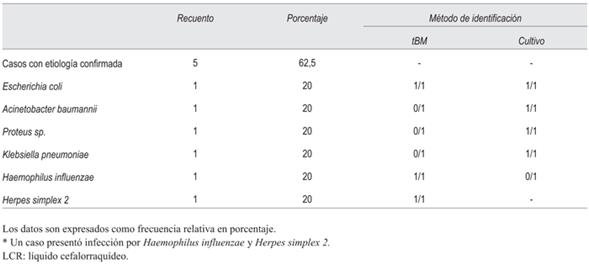
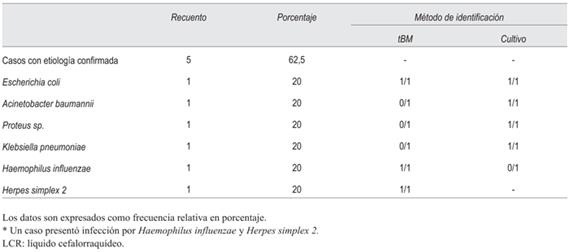
En el grupo 3 (tabla 4) se aislaron seis microorganismos, tres de ellos exclusivamente mediante cultivo (Acinetobacter baumannii, Proteus sp. y Klebsiella pneumoniae). Estos últimos no se encuentran incluidos en el panel multiplex utilizado. En el resto de los casos, los microorganismos se identificaron por PCR en tiempo real. En uno de los pacientes se identificó H. influenzae y HSV-2. Las tBM modificaron el tratamiento antimicrobiano en tres casos (37,5%). Se suspendió un tratamiento con aciclovir, uno con ampicilina y uno con vancomicina.
En pacientes con uso previo de antibióticos, las tBM identificaron una bacteria que posteriormente no se aisló en cultivo.
Discusión
Este trabajo aporta datos relevantes sobre la epidemiología local y valora la utilidad de las técnicas de biología molecular en el diagnóstico etiológico y en la optimización del tratamiento de las neuroinfecciones.
En este estudio todos los casos presentaban elementos clínicos sugestivos de infección del SNC. La valoración clínica y el análisis citoquímico del LCR guían la utilización de las técnicas que permiten el diagnóstico etiológico. El análisis de este último es una herramienta fundamental para definir la presencia de infección del SNC. Múltiples estudios internacionales demuestran que en infecciones del SNC, éste se encuentra alterado, siendo normal en un bajo porcentaje de los casos (menor a 2%)9,17,18. Nuestros resultados concuerdan con esta afirmación, ya que en aquellos pacientes en los que el LCR fue normal, no se detectó ningún microorganismo por las técnicas diagnósticas utilizadas. En los pacientes neuroquirúrgicos la probabilidad de infección con LCR normal aumenta19.
La etiología de las neuroinfecciones difiere según el grupo estudiado, como lo revelan las series internacionales9,13,17,19. En pacientes sin infección por VIH, ni antecedente de neurocirugía reciente, se detectaron en similar proporción virus y bacterias, no identificándose hongos. El microorganismo identificado con mayor frecuencia fue S. pneumoniae, seguido por H. influenzae, destacando la ausencia de infección por N. meningitidis en este período de estudio. Datos del MSP muestran que la enfermedad meningocócica se presenta con mayor frecuencia en individuos menores de 16 años, la media de edad de nuestra muestra fue de 45,5 +- 17,2 años, lo que puede explicar estos resultados20. El estudio mediante tBM en estos pacientes fue la técnica que reportó mayores resultados positivos, identificando infección bacteriana en casos con estudio directo y cultivo negativo, como se evidencia en la revisión publicada por Tunkel y colaboradores9. La relevancia del uso de estas técnicas en este grupo se encuentra en la rapidez de los resultados y en la identificación de bacterias no detectadas por los métodos habituales, lo cual impacta directamente en el tratamiento y pronóstico. Con respecto a las infecciones virales, HSV-2 y Enterovirus fueron los más frecuentes en este grupo, obteniendo resultados distintos a los reportes nacionales del MSP del año 2012 y los publicados por Salamano y colaboradores en 2009, donde se encontró al HSV-1 en mayor proporción. Todos los virus involucrados se detectaron por biología molecular, ya que no se realizó cultivo virológico en ninguno de los casos. Otra utilidad de importancia de las tBM utilizadas es que aporta a la identificación de virus distintos a la familia Herpes.
En pacientes con infección por VIH, C. neoformans fue el microorganismo más frecuente, seguido por CMV y M. tuberculosis. Estos resultados son habituales en pacientes VIH estadio C, donde los microorganismos oportunistas cobran relevancia21-23. Para la infección por C. neoformans, el cultivo es el gold standar para definir infección activa, ya que la tinta china puede permanecer positiva, al igual que el antígeno luego de una infección, así como el estudio de biología molecular24. Se destaca el valor del estudio directo con tinta china para C. neoformans, de los siete pacientes diagnosticados se realizó en seis, siendo positiva en todos los casos, lo que contrasta con estudios internacionales donde la sensibilidad de la técnica ronda el 40%25-28. El valor de esta técnica en pacientes inmunodeprimidos, y en particular en VIH, es que confirma y acorta el diagnóstico de agentes infecciosos. Aporta el diagnóstico de coinfecciones, detectando microorganismos no hallados por otros medios, principalmente virus, los cuales no estaban contemplados en el tratamiento inicial. El uso de tBM en pacientes inmunodeprimidos, particularmente en los infectados por VIH, es justificado y debe recomendarse.
La infección del SNC por M. tuberculosis puede presentarse con cualquier inmunidad, pero los inmunocomprometidos presentan mayor frecuencia23. Esta infección se encuentra en ascenso en Uruguay, como lo refleja el informe publicado por la Comisión Honoraria para la Lucha Antituberculosa y Enfermedades Prevalentes en 201628. En la infección por M. tuberculosis las tBM son menos sensibles que el cultivo, pero más sensibles que la microscopía directa, que detecta entre 10% y 20% de los casos, y otras técnicas rápidas disponibles. En el presente trabajo resultó diagnóstica en dos de tres pacientes, presentando un falso negativo diagnosticado mediante cultivo. La relevancia del uso de tBM para el diagnóstico de infección por M. tuberculosis radica en ser un método rápido, por tanto tiene valor cuando la sospecha clínica es alta, los resultados se deben interpretar junto con el resto de los hallazgos de laboratorio15,16. En infecciones por micobacterias, así como en individuos inmunocompetentes, la biología molecular fue la técnica diagnóstica que aportó mayor cantidad de resultados positivos.
No existió predominancia de ningún microorganismo en las infecciones ocurridas en individuos con neurocirugía reciente. Se destaca la ausencia de S. aureus y S. coagulasa negativos, que son los microorganismos más frecuentes en este grupo de pacientes, pero no contemplados en el panel utilizado19,29. El cultivo estándar y en medios enriquecidos se consideran como métodos válidos para el diagnóstico microbiológico en estos casos, siendo las tBM una herramienta diagnóstica complementaria.
El estudio con tBM modificó el plan antimicrobiano en 36,7% de los casos. El mayor beneficio se obtuvo en pacientes con infección por VIH, en quienes se modificó el tratamiento en el 42,9%. En pacientes posneurocirugía (grupo 3) el impacto de estas técnicas diagnósticas en el tratamiento fue menor. Este resultado está condicionado por el menor número de pacientes contemplados en este grupo y la presencia de microorganismos intrahospitalarios que no están incluidos en el panel de las tBM disponible para este estudio. La utilización de otro tipo de panel de tBM, que incluya microorganismos nosocomiales, puede incrementar el número de agentes detectados favoreciendo su diagnóstico precoz, debiendo evaluar su impacto en el tratamiento empírico.
La adición de estas técnicas a los métodos microbiológicos convencionales aumenta significativamente la probabilidad de detectar el agente causal, presentando como ventaja la rapidez en la obtención de resultados10. Su incorporación rutinaria ante la sospecha de neuroinfección, sumado al criterio clínico, evita tratamientos empíricos innecesarios, optimiza precozmente el tratamiento antimicrobiano específico, favorece el pronóstico del paciente, y disminuye la estadía hospitalaria y los costos económicos30-33.
En Uruguay los protocolos de tratamiento para neuroinfecciones en inmunocompetentes contemplan el inicio empírico de cefalosporinas de tercera generación adicionado a ampicilina o antivirales en función de la clínica y terreno del paciente. Este estudio evidencia que el empleo de esta técnica puede modificar los tratamientos empíricos iniciales, en general, suspendiendo tratamientos innecesarios. Sin embargo, en pacientes con infección por VIH, los tratamientos iniciales fueron insuficientes dado que se evidenció una importante incidencia de coinfección con herpes virus, en las que, gracias a las tBM, se realizó un tratamiento precoz adecuado.
Es una limitación el diseño del estudio. Este se definió para evaluar la presencia de microorganismos ante la sospecha clínica por parte del médico tratante y cómo esta herramienta ayuda a optimizar el tratamiento. Esto conlleva la inclusión de casos cuyo diagnóstico clínico realizado no fue confirmado por los diversos medios utilizados, pudiendo existir diagnósticos alternativos. Esto puede explicar el alto porcentaje de LCR normal en la población estudiada (18,3%). Por otro lado, el panel utilizado no discrimina entre infección activa o latente de CMV o HHV-6. La detección de estos agentes puede significar tanto primoinfección o reactivación secundaria como infección latente.
Las tBM deben ser consideradas como técnicas complementarias para el diagnóstico microbiológico de las neuroinfecciones. Permiten dirigir el tratamiento antimicrobiano de forma precoz, optimizando el uso de antimicrobianos, lo cual incide directamente en el pronóstico del paciente. El impacto que generan en el diagnóstico y tratamiento justifica el uso de estas técnicas a pesar de su mayor costo, especialmente en pacientes inmunodeprimidos o con VIH.