Propósito
El propósito de este documento es asegurar la asistencia nefrológica en los diferentes ámbitos de trabajo y proteger a pacientes y personal de la salud de la infección por SARS-CoV-2.
Elaboración del documento
Este documento fue elaborado tomando iniciativas de guías internacionales y regionales, adaptándolas a la realidad local. La mayor parte de las recomendaciones carecen de evidencia de calidad, por lo que a diferencia de otras guías no se pudo establecer un “nivel de evidencia” para cada una de las mismas. Esta guía oficia, por tanto, como un resumen del “estado del arte” al momento de su publicación. Es altamente probable que surjan modificaciones frecuentes, las cuales serán comunicadas a toda la comunidad nefrológica nacional. Esta versión podrá ser mejorada con los avances del conocimiento y con vuestros aportes.
1. Educación de pacientes con enfermedad renal y sus cuidadores
Se recomienda:
1. Brindar a pacientes, familia y cuidadores información sobre la infección por SARS-CoV-2. Esta información debe incluir:
- Situación epidemiológica.
- Mecanismos de transmisión de la infección.
- Estrategias de cuidados para evitar la infección: lavado de manos, higiene respiratoria.
- Necesidad de quedarse en domicilio el mayor tiempo posible, evitando consultas innecesarias al sistema de salud, transporte público, reuniones sociales.
- Necesidad especial de evitar contacto con niños, dado que la población joven es el vector de contagio, incluso estando asintomáticos.
- Necesidad de dar aviso al personal de salud (policlínica, clínicas de hemodiálisis, etc.) frente a la presencia de síntomas respiratorios.
- Situaciones en las que se debe realizar consulta médica.
- Herramientas para cumplir un adecuado aislamiento domiciliario de pacientes sanos e infectados.
2. Mantener informados a los pacientes de las medidas tomadas y de los cambios de funcionamiento de las diferentes áreas de la asistencia nefrológica durante la pandemia. Se han elaborado materiales nacionales, los cuales están disponibles:
- Información general sobre COVID-19 (MSP) https://www.gub.uy/ministerio-salud-publica/comunicacion/noticias/coronavirus-toda-informacion-aqui
- 3 cosas que debes saber sobre el coronavirus (MSP) https://youtu.be/5En0qMr7KzI
- 7 acciones para cuidarnos del coronavirus (MSP) https://www.gub.uy/ministerio-salud-publica/sites/ministerio-salud-publica/files/2020-03/MSP%20-%20Coronavirus%20.zip
- Detección de los síntomas de coronavirus (MSP) https://www.gub.uy/ministerio-salud-publica/sites/ministerio-salud-publica/files/2020-03/Video_s%C3%ADntomas.zip
- Protocolo para salida del hogar (MSP) https://www.gub.uy/ministerio-salud-publica/sites/ministerio-salud-publica/files/documentos/noticias/MSP_CORONAVIRUS_PROTOCOLO_SALIDA.pdf
- Protocolo para entrada al hogar (MSP) https://www.gub.uy/ministerio-salud-publica/sites/ministerio-salud-publica/files/documentos/noticias/MSP_CORONAVIRUS_PROTOCOLO_ENTRADA.pdf
- Protocolo para personas de riesgo (MSP) https://www.gub.uy/ministerio-salud-publica/sites/ministerio-salud-publica/files/documentos/noticias/MSP_CORONAVIRUS_PROTOCOLO_PERSONAS_RIESGO.pdf
- Recomendaciones para aislamiento domiciliario (Centro de Nefrología, Udelar) https://youtu.be/5fuL4yz1uGg
2. Educación y entrenamiento del personal sanitario
Se recomienda:
1. Brindar información clara al personal sanitario. Esta información debe incluir:
- Situación epidemiológica.
- Mecanismos de transmisión de la infección.
- Estrategias de cuidados para evitar la infección: lavado de manos, higiene respiratoria.
2. Realizar instancias de entrenamiento en la selección y uso de los equipos de protección personal (EPP).
3. Educar en la necesidad de dar aviso a dirección técnica/jefatura/supervisión en caso de presentar síntomas respiratorios.
4. No utilizar teléfonos móviles ni otros elementos que puedan oficiar como vectores de la infección en las áreas de asistencia nefrológica.
Se han elaborado materiales nacionales, los cuales están disponibles:
3. Equipo de gestión - Dirección técnica
Se recomienda:
1. Contar con un plan de contingencia, escrito y debidamente comunicado a la totalidad del personal sanitario actuante. Este plan deberá contemplar las diferentes áreas de actuación (asistencia ambulatoria, hemodiálisis de agudos, hemodiálisis crónica, diálisis peritoneal, trasplante renal, etc.), así como situaciones particulares de cada área. Todos los documentos, políticas y procedimientos relevantes deben ser accesibles y de fácil comprensión, asegurándose que todo el personal ha sido informado dónde encontrarlos.
2. Incluir dentro del plan de contingencia una estrategia de respuesta al ausentismo laboral y un plan de control del mismo.
3. Que todos los nefrólogos de los equipos de trabajo participen de forma activa en la elaboración de los planes de contingencia, equipos de gestión de crisis y demás tareas vinculadas a la planificación de una asistencia ordenada y adecuada a la situación epidemiológica.
4. La creación de un equipo de gestión de crisis COVID-19 que actúe como equipo de supervisión específico para cada centro. Será responsable de dirigir las acciones en referencia a los nuevos casos (+) y casos sospechosos para su ordenamiento, minimizando la propagación dentro del centro.
5. Calcular la capacidad de cada centro y clínica para expandirse más allá de su capacidad normal. Considere tomar las siguientes acciones:
- Calcular la capacidad clínica máxima (número total de estaciones de diálisis, disponibilidad de recursos humanos).
- Adaptabilidad del espacio para aislamiento, disposición de cohorte, etc.
- Adaptabilidad de tareas y horario del personal.
- Disponibilidad de otros recursos necesarios (transporte de pacientes, transporte de muestras de laboratorio, tisanería, etc.).
- Buscar estrategias destinadas a minimizar el contacto entre nefrólogos, disminuyendo así el riesgo de contagio. Esto persigue mejorar la seguridad del personal y seguir brindándole a la población el tratamiento nefrológico adecuado. Se puede lograr manteniendo la distancia adecuada de trabajo presencial y alternando el trabajo presencial de distintos miembros de los equipos, entre otras medidas.
- Restringir el trabajo presencial del personal que no realiza funciones asistenciales directas. La telemedicina es una herramienta que demostró ser útil para mantener el funcionamiento administrativo y de los equipos de trabajo multidisciplinarios.
- Mantener el espacio de reunión clínica periódica minimizando las aglomeraciones (una herramienta posible es la reunión por vía virtual), intentando en ese espacio brindar información, reentrenar de manera periódica en medidas de protección personal y aclarar dudas.
- Organizar en cada unidad de trabajo (ambulatorio, crónicos, agudos, hospitalización) un registro de pacientes con infección por SARS-CoV-2 probable o confirmada. El registro deberá incluir los datos generales del paciente y de todo el personal que ha participado y participa en la asistencia desde el inicio de los síntomas o desde el diagnóstico. Esta medida es útil frente a la necesidad de generar un “mapa de contactos”.
- Realizar un triaje de todos los funcionarios al inicio de la jornada laboral en busca de síntomas respiratorios en cada unidad de trabajo nefrológico. El triaje debe incluir idealmente la búsqueda de síntomas respiratorios y el control de la temperatura.
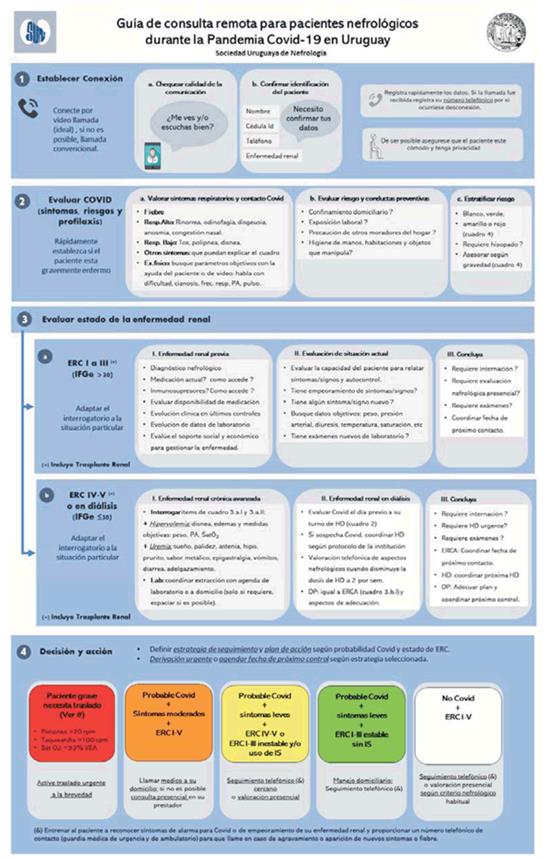
4. Asistencia ambulatoria (policlínica, diálisis peritoneal, trasplante renal)
Se recomienda:
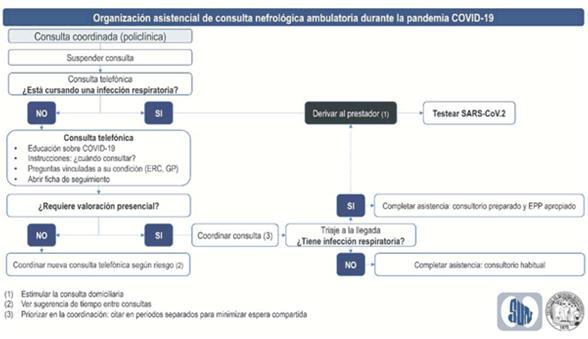
1. Suspender transitoriamente las consultas presenciales programadas.
2. Sustituir la consulta presencial programada por una consulta de telemedicina. La misma podrá ser telefónica o con cualquier otro recurso comunicacional disponible en la institución.
3. Realizar un triaje telefónico en busca de síntomas que sugieran infección respiratoria en curso.
4. Frente a la presencia de probable infección respiratoria se recomendará permanecer en domicilio y contactarse con su prestador de salud para coordinar evaluación médica domiciliaria. Se recomendará en todos los casos el testeo en busca de infección por SARS-CoV-2.
5. Seguir una sistemática de consulta telefónica que incluya:
- Infección por SARS-CoV-2. Interrogar sobre la presencia de infección en curso, brindando información sobre la pandemia, entrenando frente a qué síntomas-signos debe consultar.
- Enfermedad renal. Hacer especial hincapié en el manejo de inmunosupresores en quien corresponda (Manejo de pacientes inmunodeprimidos con enfermedad renal) y elementos que traduzcan progresión o complicaciones de enfermedad renal crónica (ERC). Se abrirá una ficha de seguimiento de los pacientes por telemedicina (anexo 1). Se recomienda seguir una guía de evaluación telefónica sistemática (anexo 2).
6. Asegurar la renovación de la medicación crónica en la farmacia de la institución. En los casos en que sea posible, el nefrólogo actualizará la totalidad de medicación que recibe el paciente (nefrológica y no nefrológica) para asegurar la continuidad en la toma de la misma y minimizar el contacto del paciente con el sistema.
7. En los pacientes que no requieran valoración presencial, coordinar otra consulta por telemedicina con un lapso de tiempo acorde a su situación clínica actual e histórica.
8. En los pacientes en que se identifique una causa que requiera consulta presencial, coordinar la misma en el menor lapso de tiempo. La consulta presencial se coordinará en un día y horario en que se minimice el contacto con otros pacientes.
9. Realizar triaje (telefónico y/o presencial) de los pacientes en que se coordine consulta presencial. A aquellos pacientes que presenten síntomas respiratorios se les entregará tapabocas a su llegada, se minimizará la espera y serán evaluados en consultorio adaptado a la situación y con el equipo de salud protegido con el EPP apropiado. Una vez finalizada la consulta serán derivados a su prestador (priorizando consulta domiciliaria) para que se complete toma de muestra para SARS-CoV-2. Los pacientes sin síntomas respiratorios serán evaluados en el área física habitual (tabla 1).
10. A los pacientes que se encuentran en programas financiados por el Fondo Nacional de Recursos y que presentan estabilidad clínica (histórica) de su enfermedad renal, se les difiera los controles de laboratorio.
11. Coordinar las extracciones de sangre siempre que sea posible en el domicilio del paciente. El personal asignado a la tarea de extracción de muestras debe ser sometido a triaje de síntomas de COVID-19 antes del inicio de la jornada laboral.
12. En los pacientes en diálisis peritoneal (DP) evitar en la medida de lo posible los procedimientos como PET, medida de kt/V y clearence, si no son esenciales.
13. En los pacientes en DP entregar insumos (bolsas, minicaps, heparina, EPO) a domicilio para 30 días o más, por si requieren aislamiento o hay un fallo en la cadena de abastecimiento.
14. En los pacientes en DP, COVID-19 (+), instruir en el descarte del efluente peritoneal en el inodoro, adicionando hipoclorito en el mismo, previo y posterior al descarte.
El (anexo 3) resume la toma de decisiones en la consulta ambulatoria.
5. Unidades de hemodiálisis crónica
1. Pacientes en hemodiálisis crónica
Se recomienda:
- Educar y entrenar a pacientes y cuidadores.
- Proporcionar instrucciones escritas y carteles informativos en áreas visibles (anexo 4).
- Evitar el uso de teléfonos, radios, tablets, ordenadores personales y cualquier dispositivo de uso personal prescindible durante la sesión de diálisis.
- Disponer de lavamanos y alcohol en gel de fácil acceso en todas las áreas de hemodiálisis y en los baños de las unidades asistenciales.
2. Planta física
Se recomienda:
- Limpieza y desinfección rutinaria de todas las superficies (tabla 3).
- Limpieza y desinfección de estetoscopios, manguitos de presión arterial, termómetros entre paciente y paciente, y luego de cada sesión de hemodiálisis. En todas las unidades que haya disponibilidad se recomienda contar con un equipo destinado a cada paciente (termómetro, equipo de PA) para que la desinfección de los mismos sea en conjunto una vez finalizados los procedimientos (tabla 3).
- Reforzar la higiene ambiental con desinfección de la sala previa y posterior a la sesión de diálisis, de los servicios higiénicos y de los espacios comunes.
- Que el monitor de hemodiálisis utilizado en un caso sospechoso o confirmado solo se utilice a continuación para otro paciente, previa desinfección externa con hipoclorito de sodio. Es deseable que se programen estas sesiones en el último turno.
- Retirar de todas las áreas los elementos no esenciales para garantizar una desinfección adecuada y evitar vectores de contagio (objetos, mobiliario, revistas, etc.).
- Mantener la sala de espera ventilada para remover partículas y aerosoles.
- Todos los residuos generados en la espera se consideren como residuos clínicos.
- Durante la espera asegurar una distancia de más de un metro (ideal >1,5 m) entre los pacientes, independientemente de si se sospecha COVID-19. Si la espera no puede realizarse fuera del edificio, se recomienda asegurar una zona de espera en la que se permita respetar las recomendaciones generales.
- Establecer un área de espera exclusiva para pacientes COVID (+) sospechoso o confirmado, siempre que sea posible.
- Minimizar los tiempos de espera.
- Para realizar el triaje disponer de una habitación/box de aislamiento con buena capacidad de ventilación y en la que se pueda mantener la distancia de seguridad de pacientes con sospecha de infección. Es deseable que en el área de triaje exista escaso mobiliario y objetos. El control de temperatura se realizará preferentemente con termómetro láser (no requiere contacto con el paciente), de no contar con éste, se recomienda disponer de termómetros digitales, preferentemente uno por paciente para higienizarse en conjunto una vez acabado el triaje. En caso de que nada de lo anterior sea posible, se utilizará un único termómetro que deberá ser desinfectado con solución de alcohol al 70% entre un paciente y otro.
- No autorizar las visitas al centro durante el período de pandemia, a excepción de los pacientes con dependencia moderada-severa y los niños. Los acompañantes deberán adaptarse a las medidas de higiene y protección establecidas por el centro.
- No servir alimentos durante la hemodiálisis en la cohorte COVID (+) probable o confirmado, para minimizar el contacto del personal y el tránsito de fomites (vasos, platos, cubiertos) potencialmente contaminados en el área. Una alternativa razonable es entregar la alimentación al final de la sesión en recipiente descartable para que sea consumida fuera del centro (domicilio, etc.). En pacientes no COVID se puede mantener la alimentación utilizando recipientes, cubiertos, vasos y servilletas descartables.
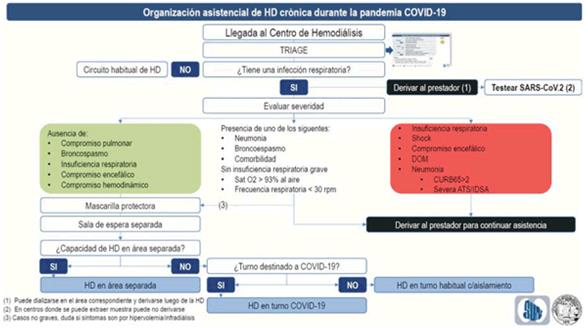
3. Detección de caso sospechoso y manejo clínico. Se recomienda:
Se recomienda:
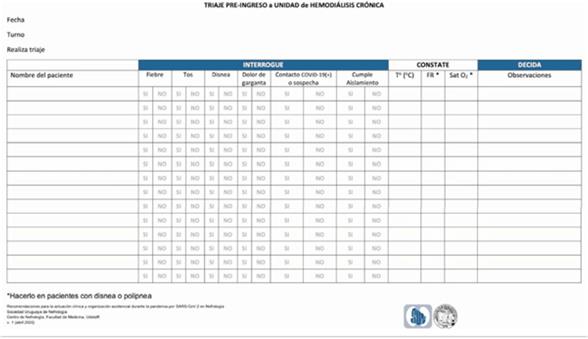
- Implementar un triaje sistemático (teletriaje y triaje presencial) para el reconocimiento temprano y control de la infección. El triaje debe establecerse antes que el paciente entre al área asistencial y esté en contacto con otros pacientes y el personal sanitario. Debe ser realizado por la licenciada en enfermería a cargo del turno de HD. Se recomienda incluir en el triaje (teletriaje y triaje presencial) una sistemática de evaluación (anexo 5) y un registro de la misma (anexo 6).
- Derivar a su prestador asistencial a los pacientes identificados como potencial infección respiratoria en el teletriaje, para ser testeados en busca de infección para SARS-CoV-2. Se estimulará a que esta asistencia sea en domicilio evitando la sobrecarga de los sistemas de emergencia.
- Entrenar a los pacientes para avisar en caso de presentar síntomas de infección respiratoria. Se recomienda colocar cartelería informativa instando a avisar antes de concurrir (anexo 4).
- Coordinar a los pacientes que se identifiquen como potencial infección respiratoria en el teletriaje, para hemodializarse en el centro o turno destinado para casos COVID-19 posible o confirmado.
- Se recomienda que los pacientes que se identifiquen como potencial infección respiratoria en el triaje presencial:
- Se deriven a su sistema de asistencia para ser testeados en busca de infección para SARS-CoV-2. Se estimulará a que esta asistencia sea en domicilio evitando la sobrecarga de los sistemas de emergencia.
- Se clasifiquen según la severidad de las manifestaciones clínicas. La clasificación de severidad estará a cargo del nefrólogo encargado del turno.
- Se les coloque tapaboca quirúrgico y se los ubique en una espera preferentemente separada del resto de los pacientes. En caso de no contar con espera separada, utilizarán la misma espera con las medidas de distanciamiento antes referidas.
- Los catalogados como verdes (o amarillos con síntomas que pueden asociarse a la ERC como sobrecarga de volumen) se coordinen para hemodializarse en el turno destinado a casos COVID-19 sospechosos o confirmados.
- Los catalogados como amarillos o rojos se deriven a su institución de referencia para completar evaluación y tratamiento. Se coordinará traslado en condiciones adecuadas a la situación.
- Clasificar a los pacientes en tres grupos: pacientes sin síntomas respiratorios (sin COVID-19), casos sospechosos COVID-19 y casos confirmados COVID-19.
- Los casos sospechosos deben manejarse como COVID-19 (+) hasta obtener el resultado del test en busca de SARS-CoV-2.
- Los casos confirmados COVID-19 (+) se manejarán según la disponibilidad de cada centro:
- Centro HD o turno COVID (+): se deberán redistribuir los pacientes de tal manera que los pacientes confirmados sean destinados a un centro o un turno de diálisis exclusivo (idealmente el último turno) para pacientes COVID (+). De ser posible, el personal sanitario será fijo. Se podrán establecer tres tipos de turnos de hemodiálisis diferentes: uno con pacientes en situación habitual, otro con pacientes con sospecha de infección y otro con pacientes confirmados COVID-19. Este enfoque dependerá de los recursos disponibles y del número de casos.
- Sala de HD de aislamiento COVID (+): en unidades que dispongan de salas aisladas físicamente con un circuito de entrada independiente, serán utilizadas para las sesiones de hemodiálisis de los pacientes COVID (+) sospechosos o confirmados. Si es posible se establecerá un horario de entrada y salida que no coincida con el resto de los pacientes del centro. Se retirarán de la sala todos los objetos prescindibles. Se cubrirán teclados, mouse, pantallas con film que se deberá retirar al final de la sesión. Todo el material se descartará en bolsas rojas destinadas a desechos biológicos.
- Sala de HD general: en caso de no poder disponer de salas aisladas, los pacientes sospechosos o confirmados se dializarán en sala general en un extremo, fuera de las zonas de paso, con una distancia > 2 m entre paciente y paciente. Si se dializan varios pacientes COVID-19 sospechosos o confirmados se hará en puestos próximos y por el mismo personal: se limitarán las entradas y manipulaciones a las estrictamente necesarias. En el caso que coexistan en la misma sala pacientes con COVID-19 positivos y negativos, todos los pacientes utilizarán mascarilla quirúrgica.
- Los casos sospechosos o confirmados no deben concurrir a sala de lavado de FAV ni a los vestuarios. El paciente deberá realizar en su domicilio un lavado previo del miembro donde tenga la fístula, y se completará el procedimiento con desinfección con alcohol en el puesto de diálisis.
- Indicar “aislamiento de contacto y por gotas” a todos los casos sospechosos o confirmados.
- Avisar a los infectólogos del centro hospitalario (en caso de que la unidad de hemodiálisis crónica sea nosocomial) y proceder según sus indicaciones.
- Frente a la confirmación de infección por SARS- CoV-2 de un paciente del centro se recomienda hacer una adecuada identificación de los contactos. Se define “contacto” de forma operativa como todo aquel que permaneció por un período de tiempo ≥ 15 minutos y a una distancia ≤ 1,5 m del caso índice, o en un espacio cerrado, desde uno o dos días previos del inicio de los síntomas. Se debe ser exhaustivo en el interrogatorio del caso índice para definir cuándo aparecieron los primeros síntomas de la infección. Se recomienda confeccionar un mapa de contactos.
- En los pacientes considerados “contactos” se recomienda mantener los procedimientos de hemodiálisis en su turno habitual, maximizando durante 14 días las medidas de aislamiento por gotas (dializar en uno de los extremos, a una distancia mayor a 2 m de otros pacientes, con tapaboca quirúrgico y con equipo sanitario protegido con EPP adecuado). - Los pacientes considerados “contactos” deben ser testeados en busca de infección por SARS-CoV-2 solo si desarrollan síntomas (respiratorios, digestivos, fiebre). Si durante el período de 14 días de vigilancia no desarrollan síntomas, no se considerarán más “contactos” y serán restituidos a su dinámica de tratamiento habitual.
- Se recomienda, en conjunto con el comité de infecciones local, que se evalúe la pertinencia de colocar tapaboca quirúrgico a todos los pacientes (independientemente del estatus COVID) para su uso durante todo el procedimiento de hemodiálisis, aun en ausencia de casos confirmados en la unidad. Esta decisión deberá tener en cuenta el estatus de circulación del virus en la comunidad a nivel local.
En el (anexo 7) se resume la toma de decisiones en centros de hemodiálisis crónica.
4. Personal sanitario
Se recomienda:
- Reducir al mínimo posible el número de trabajadores de salud en contacto directo con pacientes en diálisis con sospecha o confirmación de COVID. Con este objetivo, los trabajadores de estas unidades deberán ser asignados garantizando que sean los mismos los que interactúen en los cuidados de estos pacientes. En la medida de lo posible, no se deben producir rotaciones de personal asignado.
- Evitar la exposición de personal susceptible a infección grave en función de sus características personales, patologías, medicación, trastornos inmunitarios, etc.
- Los pacientes sospechosos o confirmados COVID- 19 (+) sean atendidos por personal exclusivo.
- Minimizar el contacto de médicos, enfermeros y técnicos con el grupo de pacientes COVID (+) sospechoso o confirmado, restringiéndolo a las maniobras de valoración clínica, asistencia de complicaciones, conexión y desconexión, manteniéndose durante el resto del procedimiento a una distancia mayor a 2 m del paciente y con el EPP adecuado.
- Que todo el personal del centro de hemodiálisis permanezca con tapaboca quirúrgico durante todo el horario de trabajo independientemente de la población de pacientes que asiste.
5. Indicación-prescripción de diálisis
Se recomienda:
- La indicación de tratamiento dialítico no varíe sustancialmente durante el período crítico de la pandemia.
- Luego de ser evaluados adecuadamente, los pacientes candidatos a disminuir su tiempo de diálisis sean coordinados para cumplir dos sesiones semanales durante el tiempo de máxima circulación del virus. Esta medida (ERA-EDTA) disminuye el tiempo fuera de domicilio y el contacto en la unidad, y con ello, el riesgo de infección. Adicionalmente, libera puestos de diálisis ante un eventual aumento de la demanda o necesidad de mejorar la distribución de espacios dentro de la unidad. En este grupo se recomienda optimizar al máximo el tratamiento médico y los controles a distancia (telemedicina).
6. Transporte al centro de diálisis
Se recomienda:
- El traslado se realice en vehículo particular siempre que sea posible, evitando el transporte público.
- En caso de que un paciente requiera traslado en auto o ambulancia contratada por limitación física, se recomienda:
- Limitar el número de pacientes en traslado simultáneo (máximo de tres en auto particular y dos por fila de asiento múltiple).
- Asegurar tapaboca quirúrgico para cada paciente durante el traslado.
- El personal del transporte debe utilizar medidas de autoprotección y prevención: ropa de manga larga, pelo recogido, evitando relojes, pulseras y anillos. Evitar tocarse boca, nariz y ojos.
- Evitar tocar superficies de alto contacto (por ejemplo, picaportes, sistema de apertura de autos, vidrios eléctricos, botones de ascensores, etc.). De utilizarse, se recomienda higiene luego con alcohol en gel 70%, o agua y jabón.
- No manipular teléfonos celulares ni dinero.
- Se recomienda agrupar los traslados de pacientes en función de las categorías: sin síntomas respiratorios, COVID (+) sospechosos y COVID (+) confirmados.
6. Unidades de diálisis de pacientes hospitalizados (HD de agudos, HD de pacientes crónicos ingresados, DP de pacientes crónicos ingresados)
1. Planta física
Se recomienda:
- Dializar en su habitación a los pacientes ingresados en cuidados moderados, intermedios y cuidados críticos (con equipos de agua portátiles en caso de hemodiálisis) siempre que sea posible, minimizando traslados y mayor exposición del personal. Se debe asegurar la calidad bacteriológica y fisicoquímica del líquido de diálisis y demás insumos requeridos.
- Disponer el monitor de diálisis, en función de las características de la unidad, a la mayor distancia posible de la cabecera del paciente.
- Mantener el equipamiento accesorio (osmosis portátil) fuera del box siempre que sea posible y permita el adecuado cierre de la puerta de la unidad.
- Disponer que el equipamiento no crítico (estetoscopio, equipo de toma de presión arterial, termómetro, etc.) sea de uso exclusivo del paciente.
2. Personal sanitario
Se recomienda:
- No permanecer dentro de la unidad de no ser necesario asistir a complicaciones del procedimiento.
- En caso de permanecer dentro de la unidad mantener una distancia >2 m.
- Armar y desarmar el equipo de diálisis fuera del box del paciente.
- Frente a la realización de procedimientos generadores de aerosoles (desconexión del ventilador, aspiración de la vía aérea), retirarse de la unidad si la condición clínica del paciente lo permite (tabla 2).
- En el caso de realización de accesos centrales para hemodiálisis, sean realizados por operadores entrenados para minimizar los tiempos de exposición en la unidad.
- En los casos en que se salga de la unidad, hacer un correcto manejo de los equipos de protección personal (cambio de sobretúnica, cambio de máscara facial, descarte de tapaboca quirúrgico colocado encima de la máscara N95 que se reutilizará).
- Evitar el registro escrito dentro de la unidad, realizándolo fuera de la misma una vez finalizado el procedimiento.
3. Indicación-prescripción de diálisis
Se recomienda:
- Al evaluar al paciente, la consulta a la historia clínica y documentos se realice fuera de la unidad.
- Al momento de planificar la HD evaluar la presencia de procedimientos-eventos generadores de aerosoles con el fin de tomar las medidas de protección pertinentes (tabla 2).
- El tratamiento dialítico se administre conforme a las mejores prácticas y recomendaciones nacionales e internacionales, ajustadas a cada caso particular. Se desaconseja modificar la indicación, oportunidad, dosis, tipo, tiempo y frecuencia de los procedimientos de diálisis en el contexto de la pandemia.
- Si la demanda de procedimientos sobrepasa la capacidad logística del servicio, deberá realizarse un análisis de cada caso individual con el fin de disminuir la probabilidad de eventos adversos asociados a infradiálisis.
4. Desinfección e higiene de monitores de diálisis y equipos
Se recomienda:
- Los monitores de diálisis deben recibir el tratamiento de desinfección habitual.
- Se recomienda que al plan de desinfección habitual de monitores de diálisis se agregue una limpieza profunda de las superficies expuestas, mangueras de conexión, cables, ósmosis portátil (tabla 3).
- Realizar la higiene de superficies expuestas, mangueras de conexión, cables, ósmosis portátil, dentro de la unidad donde se realizó el procedimiento
En el (anexo 8) se ofrece una lista de verificación para realizar previo al procedimiento.
7. Visita nefrológica de pacientes hospitalizados
1. Organización de cohortes
Se recomienda:
- Los pacientes hospitalizados deben ser clasificados en dos grupos: pacientes sin síntomas respiratorios o COVID-19 (-), y pacientes COVID-19 (+) probable o confirmado.
- Organizar un equipo asistencial destinado al seguimiento de los pacientes COVID-19 (+) con eventual rotación del personal en función de la disponibilidad de cada centro.
- En caso de no ser posible la organización en dos equipos asistenciales, el nefrólogo a cargo evaluará en primera instancia los pacientes sin síntomas respiratorios o COVID-19 (-), y por último (y previo a su retiro de la institución) los COVID-19 (+).
2. Personal sanitario
Se recomienda:
- Minimizar el tiempo de permanencia en el área asistencial del paciente COVID-19 (+).
- En la asistencia del grupo COVID-19 (+) completar la anamnesis y evacuar las dudas clínicas por vía telefónica (teléfono de la habitación, teléfono móvil del paciente), restringiendo el ingreso a la habitación a la realización del examen físico.
- Los pacientes COVID-19 (+) que requieren procedimientos de hemodiálisis sean examinados durante la conexión para minimizar los eventos de contacto con el personal sanitario.
- Previo al ingreso al área asistencial evaluar el riesgo de eventos potencialmente generadores de aerosoles (tabla 2) para ajustar el EPP a la situación.
- En los casos de pacientes COVID-19 (+) en los que se comparta la asistencia con otras especialidades (medicina interna, otras especialidades médicas o quirúrgicas) se alterne el ingreso a la unidad para el examen físico con los colegas de la especialidad con el objetivo de minimizar la exposición de ambos.
- En la asistencia de pacientes COVID-19 (+) se entrene al paciente para pesarse diariamente, medir la diuresis y realizar otros controles clínicos a su alcance para minimizar el ingreso de enfermería al área asistencial.
3. Maniobras diagnósticas y terapéuticas
Se recomienda que:
- Las maniobras diagnósticas (punción biópsica renal, ecografía, etc.) en pacientes COVID-19 (+) se realicen dentro de la habitación para minimizar traslados. Los equipos utilizados deben recibir una adecuada higiene de superficies (tabla 3).
- La realización de accesos centrales para hemodiálisis debería ser realizada por operadores entrenados y ecoguiada para minimizar los tiempos de exposición en la unidad.
- Al realizar accesos centrales para hemodiálisis priorizar la topografía femoral dado que tiene mayor distancia de la vía aérea (minimiza distancia durante la punción, conexión y desconexión) y no requiere realizar control de catéter previo a la hemodiálisis (minimiza traslados).
- Ajustar la frecuencia de las dosis de medicación para minimizar los ingresos al área de pacientes COVID-19 (+).
8. Manejo de pacientes inmunodeprimidos con enfermedad renal (pacientes con trasplante renal y/o enfermedades renales que requieran inmunosupresión)
Se recomienda:
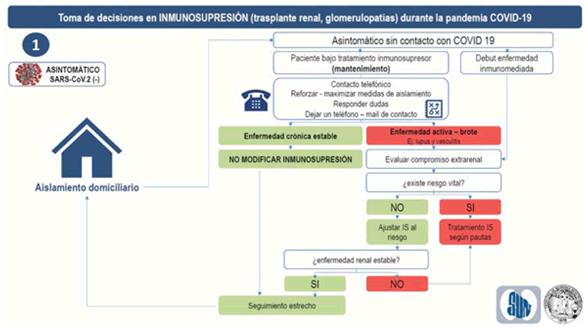
- En pacientes estables, sin contacto COVID y asintomáticos, que reciben inmunosupresión de mantenimiento (anexo 9):
- Realizar seguimiento telefónico para reforzar las medidas de aislamiento social y responder dudas.
- Si enfermedad renal es estable, mantener la inmunosupresión sin cambios.
- Frente a pacientes en el debut de su enfermedad nefrológica, sin contacto con COVID y asintomáticos, que reciben inmunosupresión de inducción, evaluar en primera instancia si existe riesgo vital, manteniendo la pauta de inmunosupresión si tiene riesgo vital.
- Se recomienda que frente a pacientes estables, sin contacto con COVID y asintomáticos, que reciben inmunosupresión de inducción y que no poseen riesgo vital, se ajuste la inmunosupresión (fármaco, dosis) al riesgo de progresión de la enfermedad renal. En este caso se deberá mantener seguimiento estrecho.
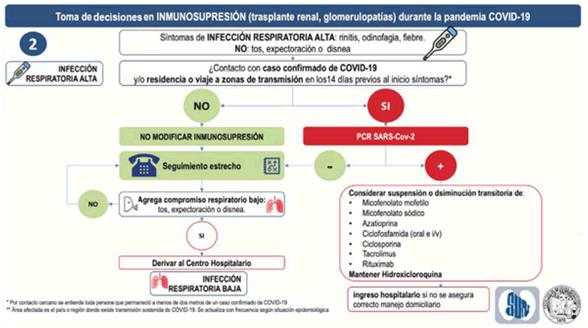
- En pacientes COVID-19 probable o confirmado, con síntomas de infección respiratoria alta (anexo 10): rinitis, odinofagia y/o fiebre (no incluye tos, expectoración o disnea) realizar PCR Sars-Cov-2.
- En pacientes con síntomas de infección respiratoria alta: rinitis, odinofagia y/o fiebre (no incluye tos, expectoración o disnea), realizar seguimiento telefónico estructurado. En caso de no poder asegurar un adecuado seguimiento telefónico, valorar caso a caso el ingreso hospitalario.
- En pacientes con síntomas de infección respiratoria alta: rinitis, odinofagia y/o fiebre (no incluye tos, expectoración o disnea) que durante el seguimiento telefónico estructurado agreguen compromiso respiratorio bajo -tos, expectoración o disnea-, referirlos a su prestador asistencial para ser evaluados por un médico en forma presencial. Se estimulará la consulta domiciliaria.
- En pacientes con infección respiratoria alta y PCR Sarv-Cov-2 positivo considerar suspensión o disminución transitoria de: micofenolato mofetilo o sódico, azatioprina, ciclofosfamida (oral e i/v), ciclosporina, tacrolimus, rituximab y mantener hidroxicloroquina.
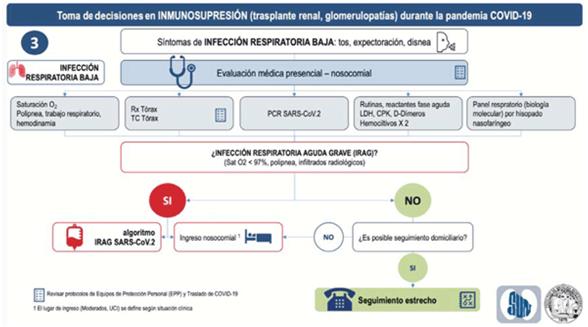
- En pacientes con síntomas de infección respiratoria baja (anexo 11): tos, expectoración, disnea, realizar evaluación presencial que incluya:
- Control clínico de signos de gravedad con hipotensión, saturación de oxígeno, elementos de trabajo respiratorio.
- Imagen de tórax con radiografía, idealmente tomografía de tórax, ya que en la población de inmunodeprimidos la sensibilidad de la radiografía para detectar infiltrados es menor.
- Analítica en sangre que incluya hemograma, función renal reactantes fase aguda con PCR, LDH, CPK, D-dímeros y hemocultivos por 2.
- Búsqueda etiológica de virus respiratorios no Sars-Cov-2 con panel respiratorio (biología molecular por hisopado nasofaríngeo, idealmente de 21 virus).
- Búsqueda etiológica de virus respiratorios Sars-Cov-2 por PCR en hisopado nasofaríngeo.
- En pacientes con síntomas de infección respiratoria baja: tos, expectoración, disnea, se recomienda internación nosocomial si existen elementos de infección respiratoria aguda grave (IRAG): Sat O2 < 97%, polipnea, infiltrados radiológicos, hipotensión.
- En pacientes con síntomas de infección respiratoria baja: tos, expectoración, disnea, que no presentan elementos de IRAG (Sat O2 < 97%, polipnea, hipotensión, infiltrados radiológicos), seguimiento telefónico. En caso de que no se pueda asegurar el seguimiento telefónico estrecho, evaluar ingreso nosocomial.
- En pacientes con síntomas de IRAG (anexo 12) (Sat O2 < 97%, polipnea, hipotensión y/o infiltrados radiológicos), contar con el resultado del PCR para Sars-Cov-2 antes de realizar fibrobrocoscopía, ya que es una maniobra generadora de aerosoles.
- En pacientes con síntomas de IRAG (Sat O2 < 97%, polipnea, hipotensión y/o infiltrados radiológicos) bajo tratamiento inmunosupresor que en caso de requerir intubación orotraqueal al ingreso, extraer muestra del aspirado traqueal (no lavado bronquio-loalveolar) para:
- Bacteriológico directo y cultivo.
- Micológico directo y cultivo.
- Inmunofluorescencia para Pneumocystis.
- Antígeno galactomanano.
- Baciloscopías.
- PCR para tuberculosis (GeneXpert).
- Tinción nocardia.
- PCR para Sars-Cov2.
- En pacientes con PCR Sarvs-Cov-2 positivo por hisopado nasofaríngeo, evitar realizar lavado bronquioloalveolar, ya que es una maniobra generadora de aerosoles.
- En pacientes con PCR Sarvs-Cov-2 negativo por hisopado nasofaríngeo, evaluar la necesidad de repetir el hisopado para Sars- Cov-2 (falsos negativos hasta 30%) antes de realizar maniobras generadoras de aerosoles como lavado bronquioloalveolar.
- En pacientes con síntomas de IRAG (Sat O2 < 97%, polipnea, hipotensión y/o infiltrados radiológicos) que reciben inmunosupresores, que no requieran intubación orotraqueal y que el PCR para Sarvs-Cov 2 en hisopado nasofaríngeo sea negativo, evaluar caso a caso la realización de fibrobroncoscopía con extracción de muestras de lavado bronquioloalveolar para:
- Bacteriológico directo y cultivo.
- Micológico directo y cultivo.
- Inmunofluorescencia para Pneumocystis.
- Antígeno galactomanano.
- Baciloscopías.
- PCR para tuberculosis (GeneXpert).
- Tinción nocardia.
- PCR para Sars-Cov2.
- En pacientes con IRAG y estabilidad clínica (ausencia de insuficiencia respiratoria y/o hipotensión) iniciar tratamiento antimicrobiano empírico:
- Si el cuadro lleva menos de 14 días se recomienda cobertura para inespecífico con piperacilina-tazobactam 4,5 g i/v c/6 hs, patógenos atípicos con doxiciclina 100 mg/12 hs v/o, o moxifloxacina o levofloxacina, antiviral con oseltamivir 75 mg/12 h v/o.
- Si el cuadro lleva más de 14 días se recomienda evaluar si es necesario inicio de tratamiento previo a resultado de fibrobrocoscopía.
- En pacientes con IRAG y estabilidad clínica (ausencia de insuficiencia respiratoria y/o hipotensión,) descenso de la inmunosupresión: valorar suspensión de micofenolato sódico o mofetilo, azatioprina, ciclofosfamida, rituximab, ciclosprorina y tacrolimus. Pasar a hidrocortisona a dosis bajas, ya que en algunos estudios las dosis altas de corticoides fueron deletéreas.
- En pacientes con IRAG e insuficiencia respiratoria y/o hipotensión iniciar tratamiento antimicrobiano empírico:
- Si la duración de los síntomas es menor a 14 días se recomienda cobertura para patógenos inespecíficos con meropenem 1 g i/v c/8 hs, o ertapenem que se administra una sola vez por día 1 g i/v, cobertura para patógenos atípicos doxiciclina 100 mg c/12 h v/o o moxifloxacina v/o-i/v o levofloxacina v/o-i/v, cobertura antiviral con oseltamivir 75 mg c/12 h v/o. Valorar caso a caso riesgo de infección por Pneunocystis jiroveci e iniciar trimetroprim sulfametoxasol i/v 15 mg/kg/día.
- Si la duración de los síntomas es mayor a 14 días se recomienda evaluar inicio de terapia antituberculosa ajustada al filtrado glomerular y antifúngicos, como anfotericina B (de elección liposomal) a dosis de 3 a 5 mg/kg (ver documento PROA Hospital de Clínicas en cuanto al protocolo de administración de anfotericina).
https://www.proa.hc.edu.uy/images/Protocolo_Anfo_B_V1.pdf
- En pacientes con IRAG e insuficiencia respiratoria y/o hipotensión la suspensión de micofenolato sódico o mofetilo, azatioprina, ciclofosfamida, rituximab, ciclosprorina y tacrolimus. Pasar a hidrocortisona a dosis bajas, ya que en algunos estudios las dosis altas de corticoides fueron deletéreas. Considerar inicio de hidroxicloroquina.
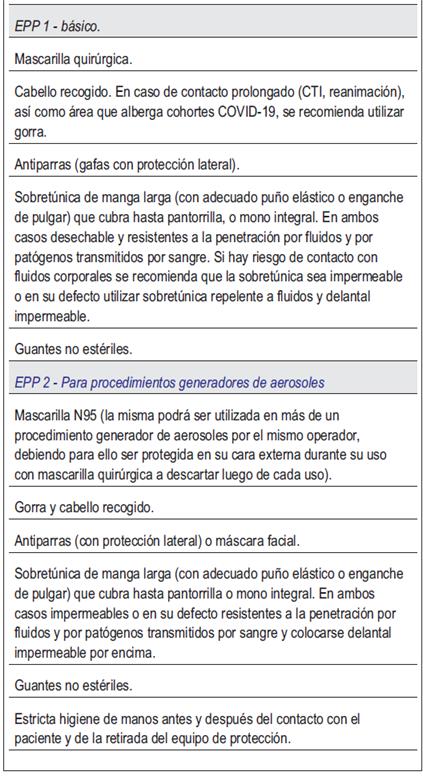
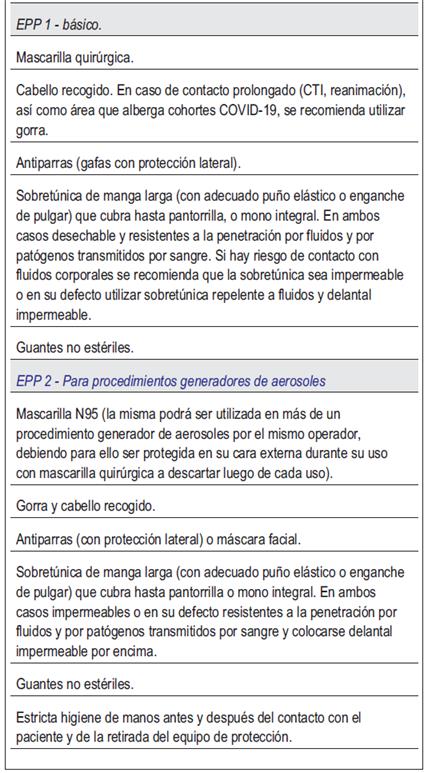
9. Equipos de protección personal
Se recomienda:
- La selección del tipo de EPP (tabla 1) en función del riesgo de exposición a generación de aerosoles (tabla 2).
- Para la selección del EPP considerar aspectos adicionales como el tiempo de exposición próximo al paciente (mayor riesgo en exposiciones prolongadas), y características del tipo de ventilación del área asistencial donde se encuentra (mayor riesgo en salas sin adecuada circulación de aire).
- Previo a tomar contacto con el paciente, se identifique el antecedente próximo de potenciales eventos generadores de aerosoles (tabla 2).
- Que los operadores, previo a la colocación de los EPP, realicen medidas tendientes a disminuir maniobras reiteradas de colocación y retiro de los mismos: hidratarse, ir al baño, completar gestiones asistenciales, revisar documentos clínicos, etc.
- Cada institución/unidad de diálisis debe proveer de un equipo (casaca, pantalón) de uso exclusivo para el centro donde se realiza el procedimiento. El profesional deberá vestirse con el equipo al ingreso a la institución y retirárselo previo a su partida.
- La ropa del personal sanitario debe lavarse preferentemente en la institución, evitando el transporte fuera de la misma.
- En los casos en que la ropa del personal sanitario deba lavarse en domicilio, trasladar en bolsa de nailon y lavar en lavarropas, con el jabón de uso habitual, con agua a temperatura próxima a 60 ºC y separado del resto de la ropa de la casa.
10. Personal de salud “contacto”
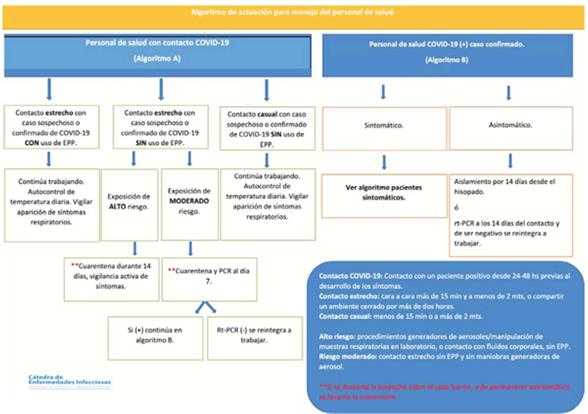
Se recomienda:
- Definir operativamente “contacto” al personal de salud que estuvo en contacto con un caso COVID- 19 confirmado desde las 48 horas previas al inicio de los síntomas.
- Se considera contacto estrecho cuando el mismo fue cara a cara por un período >15 minutos y a menos de 2 m de distancia, o cuando se compartió un ambiente cerrado por un período >2 horas, y contacto casual cuando el contacto fue <15 minutos y/o una distancia >2 m.
- Se considera contacto de alto riesgo cuando en el mismo mediaron maniobras generadoras de aerosoles/manipulación de muestras respiratorias en laboratorio o contacto con fluidos corporales sin equipo de protección personal. Se considera contacto de riesgo moderado cuando hubo un contacto estrecho, sin maniobras generadoras de aerosoles y sin equipos de protección personal. (Cátedra de Enfermedades Infecciosas, Udelar).
El manejo de los “contactos” en el personal de salud se realiza según recomendaciones resumidas en el (anexo 13).
11. Higiene y desinfección de equipos
Se recomienda:
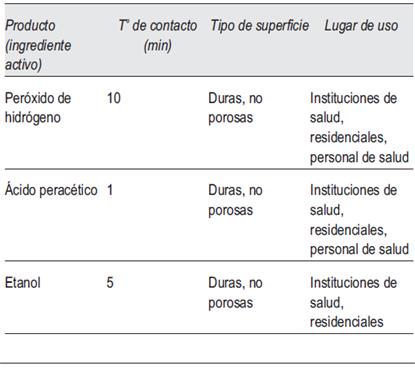
- Realizar la desinfección habitual de los monitores de diálisis.
- Desinfectar superficies del área física (mesas de noche, cama, mobiliario, equipos de uso personal) y superficies de equipos (monitores de diálisis, ósmosis, mangueras, estetoscopios, equipos de medición de presión arterial) con solución de hipoclorito en una concentración al 0,1% o peróxido de hidrógeno al 0,5%, asegurando una adecuada permanencia del producto. En la (tabla 3) se esquematizan algunas soluciones recomendadas. Hay una extensa lista de productos disponibles para la desinfección de equipos y superficies recomendados por el Centro para el Control de Enfermedades (CDC).
- Desinfectar frecuentemente objetos de uso personal, como lentes, teléfonos móviles, etc., con solución hidro-alcohólica desinfectante (etanol al 62%-71%, con un contacto mínimo de 1 minuto).
Referencias:
Sociedad Latinoamericana de Nefrología e Hipertensión. Sociedad de Trasplantes de Amétrica Latina y el Caribe. Asociación Panamericana de Infectología. Recomendaciones para el manejo de pacientes portadores de enfermedad renal frente a la epidemia de coronavirus (COVID-19). Marzo, 2020. Disponible en: https://slanh.net/wp-content/uploads/2020/03/SLANH-STALYC-API_Recomendaciones-para-el-manejo-de-pacientes-portadores-de-enfermedad-renal-frente-a-la-epidemia-de-coronavirus-COVID-19.pdf (Consulta: 27 marzo 2020).
Centers for Disease Control and Prevention. Interim additional guidance for infection prevention and control. Recommendations for patients with suspected or confirmed COVID-19 in outpatient hemodialysis facilities. Disponible en: https://www.cdc.gov/coronavirus/2019-ncov/healthcare-facilities/dialysis.html (Consulta: 6 marzo 2020).
Sociedad Española de Nefrología. Sociedad Española de Enfermería Nefrológica. Recomendaciones para el manejo, prevención y control de COVID-19 en unidades de diálisis. Marzo 2020. Disponible en: https://www.mscbs.gob.es/profesionales/saludPublica/ccayes/alertasActual/nCov-China/documentos/COVID19-hemodialisis.pdf (Consulta: 24 marzo 2020).
Yiqiong Ma, Bo D, Xifeng Lv, Zhu J, Liang W, Liu L, et al. 2019 novel coronavirus disease in hemodialysis (HD) patients: report from one HD center in Wuhan, China. MedRxiv 2020.02.24. doi:10.1101/2020.02.24.20027201.
Grupo interdisciplinario inter sociedades y cátedras. Recomendaciones conjuntas para el manejo clínico de la infección por SARS-CoV-2 y la enfermedad COVID-19. Manejo clínico de la infección por SARS-CoV-2 y la enfermedad COVID-19. Montevideo, Uruguay. Versión 13 de marzo 2020.
Rombolà G, Heidempergher M, Pedrini L, Farina M, Aucella F, Messa P, et al. Practical indications for the prevention and management of SARS-CoV-2 in ambulatory dialysis patients: lessons from the first phase of the epidemics in Lombardy. J Nephrol 2020; 33(2):193-6.
Nephrology department. Hospital Universitario La Paz; López-Oliva MO, Gonzaìlez E, Miranda RJ, Jimeìnez C. Management of kidney transplant immunosuppression in positive coronavirus infection requiring hospital admission. Madrid, Spain. 19 march 2020. Disponible en: https://www.era-edta.org/en/wp-content/uploads/2020/03/ Management_of_kidney_transplant_immunosuppression_LaPaz.pdf (Consulta: 24 marzo 2020).
Alberici F, Delbarba E, Chiara Manenti C, Econimo L, Valerio F, Pola A, et al; Brescia Renal COVID-19 Task Force. Management of patients on dialysis or with a kidney transplant during COVID-19 infection. Brescia, Italy. 13 march 2020. Disponible en: https://www.era-edta.org/en/wp-content/uploads/2020/03/COVID_guidelines_finale_eng-GB.pdf (Consulta: 19 marzo 2020).
Societá Italiana Nefrologia. Sezione Regionale Emilia-Romagna. Recommendations for treatment of patients on HD or with acute renal failure. Emilia-Romagna, Italy. 19 march 2020. Disponible en: https://www.era-edta.org/en/wp-content/uploads/2020/03/Recommendations-for-Dialysis.COVID-19-SIN-ER.pdf (Consulta: 24 marzo 2020).
Centers for Disease Control and Prevention. Guidance for infection control and prevention of coronavirus disease 2019 (COVID-19) in dialysis facilities. 10 march 2020. Disponible en: https://www.cdc.gov/coronavirus/2019-ncov/healthcare-facilities/index.html (Consulta: 13 marzo 2020).
Centers for Disease Control and Prevention. Recommendations for patients with suspected or confirmed COVID-19 in outpatient hemodialysis facilities. Disponible en: https://www.cdc.gov/coronavirus/2019-ncov/healthcare-facilities/dialysis.html (Consulta: 6 marzo 2020).
National Institutes of Health and Care Excellence. COVID-19 rapid guideline: dialysis service delivery. NICE guideline. 20 March 2020. Disponible en: https://www.nice.org.uk/guidance/ng160 (Consulta: 27 marzo 2020).