Introducción
La patología ginecológica en la infancia y adolescencia representa un desafío diagnóstico1.
Las úlceras genitales se caracterizan por su gran heterogeneidad clínica y etiológica. Pueden ser un signo guía de un gran abanico de entidades patológicas cutáneas o sistémicas de naturaleza infecciosa o no infecciosa2. Por otro lado, suelen generar importante repercusión psicológica y gran ansiedad familiar3.
Entre las causas infecciosas el agente etiológico más frecuente es el virus herpes simple (VHS) seguido de Treponema pallidum, Haemophilus ducreyi y virus de inmunodeficiencia humana (VIH).
Entre las causas no infecciosas, las úlceras vulvares pueden estar vinculadas a patología traumática, autoinmune, tóxica y neoplásica. En este grupo se destacan las úlceras de Lipschütz y la enfermedad de Behcet.
La realización de una anamnesis detallada y un examen físico minucioso son esenciales para realizar un adecuado abordaje diagnóstico y terapéutico2. En el análisis clínico es importante considerar la edad de la paciente, el inicio de relaciones sexuales, el número, topografía y características de las úlceras incluyendo la presencia o no de dolor, así como la asociación de mani festaciones sistémicas.
Hasta la fecha, en nuestro medio, no se dispone de comunicaciones acerca de la frecuencia y características de esta patología.
A continuación se presenta una serie de cuatro casos clínicos de adolescentes que consultaron por úlceras vulvares agudas, sin inicio de relaciones sexuales ni evidencia de abuso sexual, que fueron asistidas en dos prestadores del Sistema Nacional Integrado de Salud de Montevideo, uno público y otro privado. En esta comunicación se describe la forma de presentación clínica de dos de las etiologías más importantes de úlceras vulvares de causa no infecciosa. El objetivo es brindar herramientas para el correcto abordaje diagnóstico y terapéutico.
Casos clínicos
Caso 1
Catorce años, antecedentes personales (AP): úlceras bucales recurrentes desde la primera infancia, sacroileítis en noviembre de 2018. Menarca a los 11 años, ciclos regulares. Niega inicio de relaciones sexuales (IRS).
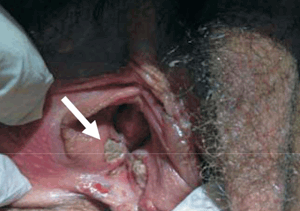
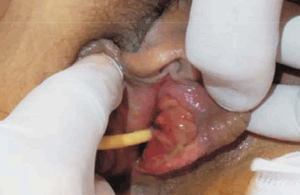
Consulta en servicio de emergencia (SE) en enero de 2019 por lesiones vulvares dolorosas de cuatro días de evolución, fiebre de hasta 39 °C axilar y dolor abdominal difuso. No traumatismos, ni ingesta de fármacos. Al examen físico genital: edema de labios menores, cuatro lesiones vulvares ulcerosas de fondo purulento y necrótico, una en horquilla vulvar en espejo con las mismas características, muy dolorosas (figura 1). Resto del examen normal. Se realiza exudado de lesiones y se indica tratamiento ambulatorio con metronidazol, claritromicina y prednisona 20 mg vía oral/día. En la evolución agrega dolor intenso y retención aguda de orina, por lo que ingresa a sector de cuidados moderados. Los principales estudios complementarios realizados se exponen en la (tabla 1). Se aumentó dosis de prednisona a 40 mg/día y se indicó analgesia local y sistémica con excelente evolución, por lo que se otorgó alta a las 48 horas. A la semana del egreso, en interconsulta con especialista en enfermedades autoinmunes, se plantea enfermedad de Behcet y se inicia azatioprina.
Caso 2
Once años, sin AP a destacar. No menarca, ni IRS.
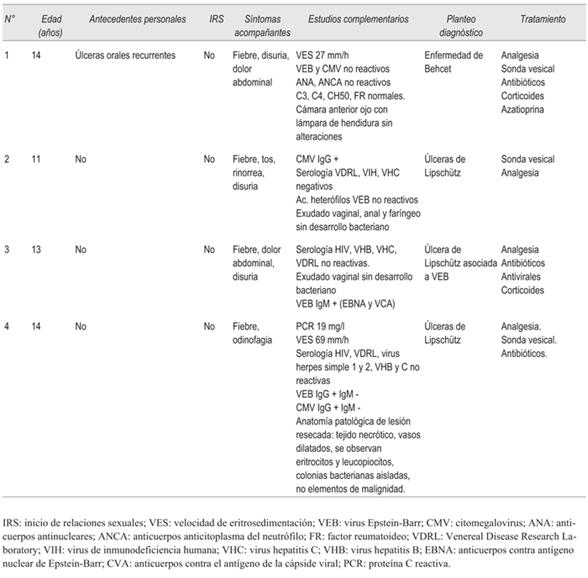
Consulta por lesiones genitales dolorosas de aparición súbita, fiebre de 38 °C axilar y disuria. Niega traumatismos, ingesta de fármacos y otros síntomas. Al examen físico genital: dos lesiones ulceradas, una en labio mayor derecho de 1 cm, redondeada, bordes bien delimitados, indurada y fondo con exudado blanquecino. La otra, de 2 cm próxima a la horquilla vulvar con bordes más irregulares, exudado blanquecino en base y sector necrótico inferior, dolorosa (figura 2). Ingresa a cuidados moderados, se inicia amoxicilina sulbactam vía oral y se solicitan estudios complementarios expuestos en la (tabla 1). En las primeras 24 horas de internación, retención aguda de orina; requiriendo anestésicos locales y analgésicos opioides reglados. A las 72 horas se objetivó una franca y rápida mejoría de las lesiones vulvares y se otorgó el alta. El planteo diagnóstico fue de úlceras vulvares agudas o de Lipschütz.
Caso 3
Trece años, sin AP a destacar. Menarca a los 10 años, ciclos regulares. Niega IRS.
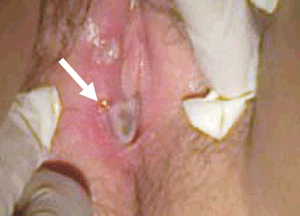
Consulta por fiebre de 72 horas de evolución de 39 ºC axilar, dolor abdominal difuso y disuria. Refiere tumoración dolorosa a nivel genital. Niega traumatismos y administración de fármacos por vía sistémica o tópica. Examen físico: gran edema de labio mayor y menor derechos; en cara interna de labio mayor derecho lesión ulcerada indurada y dolorosa de 2 cm, bordes irregulares y fondo con exudado blanquecino. En cara interna de labio mayor izquierdo, lesión en espejo de similares características, de 1 cm; himen conservado (figura 3). Se inicia tratamiento con amoxicilina-clavulánico, metronidazol, azitromicina y aciclovir vía oral. Estudios complementarios expuestos en la (tabla 1). Se agrega tratamiento con corticoides y antibióticos tópicos. Dados en este caso los anticuerpos específicos para virus Epstein-Barr (VEB) IgM reactiva, el planteo diagnóstico fue de úlceras de Lipschütz asociadas a VEB. En control a las dos semanas se constata mejoría completa de las lesiones, sin recidivas ni aparición de úlceras en otras regiones.
Caso 4
Catorce años. Sobrepeso. Menarca a los 12 años, ciclos regulares. Niega IRS.
Consulta por fiebre y odinofagia de seis días de evolución. A las 48 horas del inicio de los síntomas agrega lesiones genitales dolorosas y asimetría del labio mayor izquierdo. Niega ingesta de fármacos o traumatismos locales.
Valorada por ginecólogo, realiza decolamiento de cara interna de labio mayor por lesión ulcerada con área necrótica, que se envía a anatomía patológica (AP). Disuria intensa.
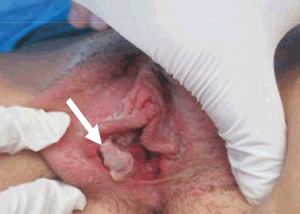
Examen físico: edema de labio mayor izquierdo, con lesión ulcerada en cara interna. Muy dolorosa y friable (figura 4). Ano sin lesiones. Resto normal. Ingresa a cuidados moderados por retención aguda de orina, se coloca sonda vesical, se inicia analgesia reglada por vía intravenosa con ketoprofeno, tramadol y tópica con lidocaína. Se comenzó tratamiento antibiótico con cefuroxime. Estudios complementarios expuestos en la (tabla 1). Se planteó como diagnóstico úlceras vulvares de Lipschütz. Presentó buena evolución, alta al quinto día de internación con mejoría franca del dolor y de las lesiones. Las principales características de los casos se resumen en la (tabla 1).
Discusión
Los casos clínicos descriptos presentan algunas características en común que es necesario jerarquizar para el abordaje diagnóstico. Se trata de adolescentes que niegan IRS y conductas de riesgo y en las cuales no surge de la valoración clínica la sospecha de probable abuso sexual. Estas características orientan a la etiología no infecciosa.
La anamnesis detallada y exploración física minuciosa, analizando la forma de presentación (aguda, crónica, recurrente) y características de las úlceras son importantes para el diagnóstico diferencial4. En los antecedentes, además de considerar el IRS y la presencia de conductas de riesgo, se debe indagar acerca de ingesta de fármacos, aplicación de fármacos o sustancias tópicas y traumatismos locales2.
En el caso 1, la forma de presentación recurrente con úlceras orales aleja las etiologías infecciosas. Entre las causas infecciosas la más frecuente es el VHS, cuya vía de transmisión no es exclusivamente sexual4. El VHS tipo 1 es más frecuente como causa de primoinfección genital y el VHS tipo 2 es más frecuente en general (70%-90%) y puede ser de presentación recurrente. Independientemente del subtipo de herpes, a diferencia de los casos descriptos, producen úlceras múltiples, pequeñas, agrupadas sobre una base eritematosa, superficiales, en ocasiones coalescentes, dolorosas y con prurito intenso. La segunda causa en frecuencia es la primoinfección por Treponema pallidum, que habitualmente pasa desapercibida por tratarse de lesiones únicas, indoloras y autolimitadas. El chancroide o chancro blando (Haemophilus ducreyi) comienza como pápulas eritematosas que evolucionan a pústulas y en 48 horas se ulceran. Son úlceras profundas y polimórficas, tienen base purulenta y borde violáceo-gris mal definido no indurado y fétidas. Suele encontrarse una úlcera dominante rodeada de otras satélites menores que pueden confluir en una mayor. Se localizan en horquilla vulvar, clítoris, vestíbulo y labios2.
Entre las causas no infecciosas se deben considerar enfermedades autoinmunes, como la enfermedad de Crohn, enfermedad de Behcet y pénfigo vulgar, y otras como liquen escleroso, aftosis idiopática, eritema fijo medicamentoso, eritema multiforme y enfermedades malignas o tumorales3-6. Como ya fue analizado, aunque en estos casos no surge la sospecha, se debe tener presente siempre la posibilidad de abuso sexual, ya que las lesiones vulvares pueden ser la única prueba4,7,8.
En el caso 1, como ya fue señalado, la forma de presentación orientó a enfermedad de Behcet. Se trata de una vasculitis caracterizada por úlceras orales y genitales recurrentes, uveítis y artritis. La paciente tenía el antecedente de úlceras orales recurrentes similares a úlceras aftosas, múltiples2. Para el diagnóstico de enfermedad de Behcet se aplican los criterios del International Study Group. Incluyen úlceras orales recurrentes; úlceras genitales recurrentes; lesiones oculares; lesiones cutáneas; patergia9. El signo de patergia es debido a hiperreactividad cutánea inespecífica; no es patognomónico. pero tiene una sensibilidad de 50% y especificidad de 98%. Para buscar este signo se debe realizar un traumatismo mínimo en la piel (habitualmente con una aguja intradérmica) y se produce una pápula, esta reacción se lee a las 24-48 horas y se considera positiva si la pápula es mayor de 2 mm. Los criterios diagnósticos de enfermedad de Behcet se muestran en la (tabla 2)9,10.
Si bien el caso 1 no cumplía con los dos criterios menores, se trata de formas de reciente comienzo en adolescentes sin evidencia de enfermedad infecciosa, por lo que el seguimiento es esencial para aclarar el diagnóstico y descartar diagnósticos diferenciales4.
En los casos 2, 3 y 4 se trata de adolescentes, que al igual que la anterior, niegan antecedentes de IRS, pero en el contexto de un síndrome febril de reciente comienzo, presentan úlceras vulvares agudas dolorosas. Estas características coinciden con lo clásicamente descripto por Lipschütz a principios del siglo XX2-11. Esta entidad es conocida como úlceras de Lipschütz o ulcus vulvae acutum. Se trata de una entidad poco frecuente e infradiagnosticada, con un pico de incidencia entre los 10 y 15 años. La etiología y fisiopatología es desconocida4-12. Se ha postulado la relación con la infección por diversos virus como influenza A, CMV, y principalmente por VEB. Estos virus podrían actuar como citotóxico directo sobre el epitelio vulvar o desencadenar una reacción inflamatoria sistémica13,14. En el caso 3 se observó asociación con infección por VEB. Se han asociado a infección por Mycoplasma pneumoniae15. Al igual que lo observado en esta serie, suelen presentarse con aparición súbita de úlceras únicas o múltiples en la vulva, periné o tercio inferior de la vagina, con típica disposición en espejo o kissing; con borde rojo y base necrótica cubierta con exudado gris5. Se acompañan de fiebre, mialgias y adenopatías. Hay tres formas de presentación: gangrenosa, miliar y crónica. El diagnóstico es clínico y de exclusión. No es necesaria la biopsia, dado que arroja resultados inespecíficos. Se han propuesto una serie de criterios clínicos para el diagnóstico de las úlceras de Lipschütz; deben cumplirse cinco criterios mayores (úlcera genital aguda, edad menor de 20 años, ausencia de relaciones sexuales en los últimos tres meses, ausencia de inmunodeficiencia y resolución a las seis semanas del inicio de los síntomas) y uno menor: profundidad de la lesión (bien delimitada, dolorosa, centro necrótico o fibrinoso) y lesión bilateral (en espejo o beso). Los criterios de exclusión son antecedentes de aftosis genital, evidencia de infección por VHS u otra enfermedad de transmisión sexual e inmunodeficiencia16.
Es un proceso benigno de curso autolimitado, con resolución espontánea en dos a tres semanas, sin secuelas ni recidivas frecuentes, si bien en algunas comunicaciones se reportan recurrencias en hasta 33% en el primer año3,16,17. El tratamiento es sintomático; el objetivo es aliviar el dolor, mejorar la curación y prevenir la cicatrización4,16.
No se ha demostrado que el uso de corticoides sistémicos modifiquen el curso de la enfermedad, estando indicada su utilización en mujeres con lesiones recurrentes o asociadas a aftosis oral17.
En todos los casos analizados se realizaron múltiples exámenes paraclínicos y antibioticoterapia sistémica.
En ocasiones, el dolor intenso de las úlceras vulvares genera complicaciones, como retención aguda de orina con necesidad de hospitalización para realizar analgesia y evacuación vesical por sonda, tal como ocurrió en los casos 1, 2 y 4.
Resulta necesario el conocimiento de esta patología en niñas y adolescentes cuyo abordaje diagnóstico y terapéutico depende de la orientación etiológica basada en criterios epidemiológicos y clínicos bien definidos. Ello contribuirá a mejorar la calidad de la asistencia y contribuirá a minimizar las repercusiones biológicas y psicológicas.
Conclusión
Es importante que los pediatras estén familiarizados con las características epidemiológicas, clínicas y evolutivas de las diversas patologías que pueden causar úlceras vulvares en niñas y adolescentes, para realizar un diagnóstico y tratamiento adecuado y oportuno.
Se debe recordar que las úlceras vulvares pueden constituir un marcador de abuso sexual y enfermedades de transmisión sexual, y en adolescentes que no han iniciado relaciones sexuales, una manifestación de una patología benigna, como las úlceras de Lipschütz o el inicio de una enfermedad autoinmune, como la enfermedad de Behcet.