Introducción
Las consultas por cuadros de dolor abdominal agudos son comunes en los servicios de urgencia, siendo el dolor en fosa ilíaca derecha (FID) un motivo de consulta habitual. El principal desafío es diferenciar si es un cuadro de resolución quirúrgica o no. El dolor abdominal agudo de causa inespecífica se define como aquel de menos de siete días de duración donde el diagnóstico permanece incierto luego de realizar el examen físico y estudios diagnósticos iniciales1,2.
Desde que la laparoscopía se introdujo en el campo de la cirugía general muchos cirujanos la han empleado para el diagnóstico y tratamiento de pacientes con abdomen agudo, con particular interés cuando no está clara la etiología del cuadro1. La laparoscopía diagnóstica (LD) se realiza bajo anestesia general, su precisión diagnóstica en pacientes con dolor abdominal agudo es alta, oscila entre 90% y 100% y evita laparotomías innecesarias2. También se ha propuesto la utilización de la tomografía computada (TC) de abdomen y pelvis como un complemento particularmente útil en la evaluación de pacientes con dolor abdominal inespecífico2.
El diferente uso de estas herramientas diagnósticas y la falta de protocolos en distintos centros asistenciales de Uruguay motivaron la realización de este trabajo. El objetivo es conocer qué rol ocupa la LD en diferentes centros docente asistenciales (públicos y privados) de Uruguay en el algoritmo de estudio de los pacientes con dolor en FID con diagnóstico incierto, así como analizar el rol de los estudios de imagen como la ecografía de abdomen y la TC.
Material y método
Se realizó un estudio observacional, descriptivo, prospectivo, multicéntrico, sobre pacientes que consultaron por dolor en FID desde el 1º de junio al 31 de agosto de 2017. La población seleccionada fue la de pacientes mayores de 15 años que consultaron en servicios de emergencia de distintos centros asistenciales del país: hospitales Pasteur, Maciel, Clínicas, Policial y Militar, sanatorios Casa de Galicia y Asociación Española. Hospitales departamentales de Paysandú, Salto y Minas.
Mediante el uso de una planilla diseñada en formato electrónico, residentes de cirugía general de primer a cuarto año que participaron del trabajo, recabaron los siguientes datos: sexo, edad, sintomatología, hallazgos físicos, exámenes solicitados de laboratorio o de imagen, conducta tomada, hallazgos intraoperatorios y complicaciones.
Análisis estadístico: los resultados fueron resumidos en frecuencias absolutas y relativas porcentuales. Se estimaron los intervalos para las proporciones de sensibilidad, especificidad y valores predictivos con una confianza de 95%. El análisis se realizó con los programas Excel y Epidat 3.1 para Windows.
Resultados
En el período del 1º de junio al 31 de agosto se completaron 159 planillas. Con respecto al sexo, fueron 75 (47%) hombres y 84 (53%) mujeres. Edad media de 30 años (rango de 15 a 82 años), con pico máximo a los 17 y 18 años de edad. Los planteos diagnósticos clínicos primarios fueron: duda diagnóstica en 69 (43,4%) pacientes, apendicitis aguda en 68 (42,8%), patología ginecológica en 10 (6,3%), otros diagnósticos en 12 (7,5%).
1. Dolor abdominal en FID con duda diagnóstica
Luego de una valoración primaria mediante anamnesis, examen físico y paraclínica básica, se planteó duda diagnóstica en 69 (43,4%) pacientes, 46 (66,6%) mujeres y 23 (33,4%) hombres.
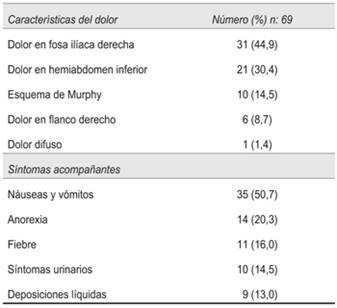
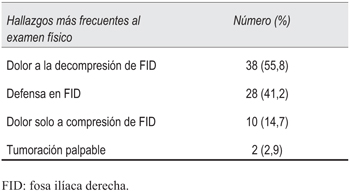
El dolor se localizó de inicio en FID o en hemiabdomen inferior en 52 pacientes (75,4%). Náuseas y vómitos fueron los síntomas acompañantes más frecuentes, seguidos por anorexia, fiebre, síntomas urinarios y digestivos bajos (tabla 1). Durante el examen físico 54 pacientes (78,2%) presentaron dolor a la compresión de FID, solo 9 (13%) presentaron defensa a dicho nivel (tabla 2).
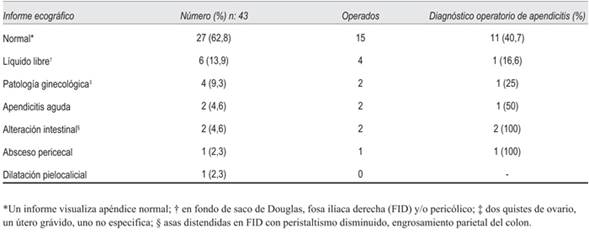
Con respecto a los estudios de imagen, se solicitó ecografía de abdomen a 43 pacientes (62%) del total con planteo de duda diagnóstica. En la (tabla 3) se compara el informe ecográfico de estos pacientes con el diagnóstico operatorio positivo para apendicitis aguda.
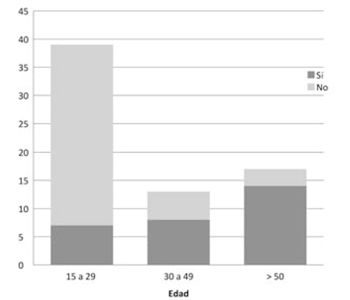
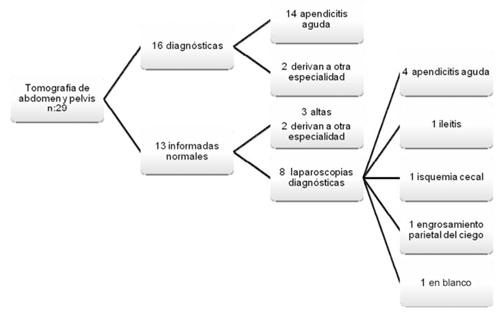
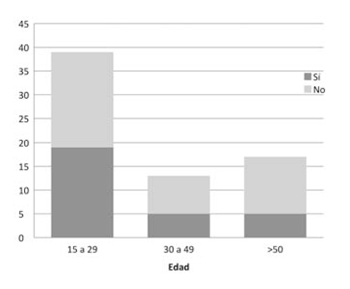
Se solicitó un total de 29 TC (42%) de abdomen/pelvis. En la (figura 1) se representa la relación entre la solicitud o no de TC, según el rango de edad de los pacientes. Del total, 16 (55,2%) fueron diagnósticas: 14 informaron apendicitis aguda y todos fueron intervenidos confirmando el diagnóstico. En dos casos el informe tomográfico derivó en la consulta a otra especialidad. Los restantes 13 casos (44,8%) se informaron como normales. De estos, a 8 pacientes (61,5%) se les realizó una LD confirmando en el intraoperatorio 4 casos (30,7%) de apendicitis aguda, de las cuales una presentó un plastrón apendicular abscedado (figura 2).
A 40 pacientes (58%) con duda diagnóstica no se les solicitó TC, y en 12 pacientes (17,4%) no se solicitó ningún estudio de imagen (ni ecografía, ni TC). Los motivos señalados para no solicitar la TC fueron: 26 (65%) no la consideraron necesaria, 9 (22%) no especificaron, 4 (10%) porque demoraba, 1 (3%) no tenía disponibilidad de tomógrafo. De los 40 pacientes sin TC, a 21 (52,5%) se les realizó LD: en 11 casos (52,5%) se diagnosticó apendicitis aguda, 6 (28,5%) fueron en blanco, 4 (19%) patología ginecológica. A los 19 restantes (47,5%) se les otorgó alta, observación o derivaron a otra especialidad. En un solo caso se decidió realizar apendicetomía convencional sin otros estudios.
De los 69 pacientes con duda diagnóstica, se realizaron 29 LD (42%); como se mencionó previamente, ocho pacientes tenían TC informada normal. En la (figura 3) se representa la realización o no de LD, según rango de edad. Del total, 15 (51,2%) diagnosticaron apendicitis aguda, 7 (24,1%) fueron en blanco y 7 (24,1%) otros diagnósticos (figura 4). No hubo complicaciones relacionadas con el procedimiento.
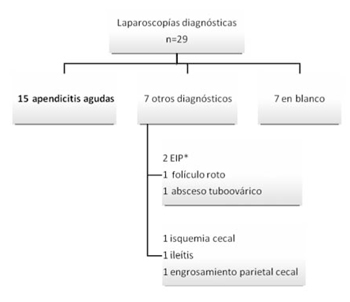
Figura 4: Laparoscopías diagnósticas realizadas y hallazgos intraoperatorios. *Enfermedad inflamatoria pélvica.
Se diagnosticaron 30 (43,5%) apendicitis agudas de un total de 69 pacientes con duda diagnóstica al inicio del cuadro clínico.
2. Diagnóstico primario de apendicitis aguda
Corresponden al sexo masculino 47 pacientes (69%). El esquema de Murphy estuvo presente en 37 casos (54,4%), seguido del dolor de inicio en FID en 22 pacientes (32,3%) (tabla 4). Náuseas, vómitos y anorexia fueron los síntomas acompañantes predominantes. En la (tabla 5) se representan los hallazgos físicos más frecuentes.
Tabla 4: Características del dolor y síntomas acompañantes en los casos de planteo primario de apendicitis aguda.
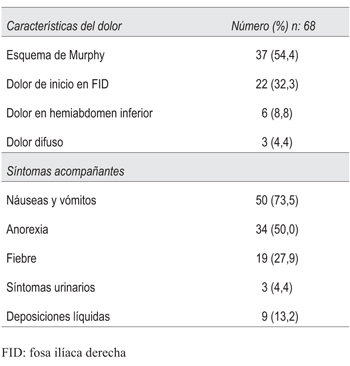
Tabla 5: Hallazgos más frecuentes en el examen físico en los pacientes con planteo primario de apendicitis aguda.
A ninguno de los 68 pacientes se le solicitó TC de abdomen, en 56 casos (82,3%), el médico no la consideró necesaria, solo en dos (3%) porque demoraba su realización. A 55 pacientes (80,8%) se les realizó abordaje laparoscópico, confirmando el diagnóstico en 50 casos (91%), realizando la apendicectomía laparoscópica. En los cinco pacientes restantes (9%) los hallazgos fueron: ulcus gastroduodenal perforado, folículo roto, adenitis mesentérica, diverticulitis y una laparoscopía en blanco. A 12 pacientes (17,6%) se les realizó apendicetomía convencional, de los cuales un paciente presentó apéndice normal. En un caso, a pesar de que el diagnóstico clínico primario fue apendicitis aguda, se confirmó una enfermedad inflamatoria pélvica y no se realizó ningún procedimiento quirúrgico.
3. Otros diagnósticos clínicos primarios
De los 22 pacientes (13%) que al inicio se planteó otro diagnóstico diferente al de apendicitis aguda o duda diagnóstica, a 7 pacientes (32%) se les realizó una LD, confirmando cinco casos de apendicitis, uno patología ginecológica y uno en blanco. En dos de los pacientes con apendicitis aguda se solicitó previamente una TC que no informó el diagnóstico.
Los 15 pacientes restantes (68%) fueron dados de alta, derivados a otra especialidad o quedaron en observación sin realizar intervención quirúrgica.
4. Diagnósticos definitivos
De los 159 pacientes de nuestro estudio, el diagnóstico final de apendicitis aguda se realizó en 96 casos (60,3%). En 32 pacientes (20%) no se llegó a un diagnóstico definitivo, a algunos se les otorgó el alta luego de la valoración inicial, otros permanecieron en observación con mejoría de los síntomas o se les realizó una laparoscopía que fue en blanco con posterior alta. En 17 pacientes (11%) el diagnóstico fue patología ginecológica, 8 (5%) otros diagnósticos y 6 pacientes (4%) patología urológica.
5. Sensibilidad y especificidad de los estudios de imagen
La sensibilidad y especificidad de la ecografía de abdomen en nuestro estudio para el diagnóstico de apendicitis fue de 19,4% IC al 95%: (5,3; 34,7%) y de 97,3% IC al 95%: (90,9; 100%) respectivamente, con un valor predictivo positivo (VVP) de 87,5% IC al 95%: (58,3; 100%) y un valor predictivo negativo (VPN) de 57,5% IC al 95%: (44,1; 69,7%).
La TC presentó una sensibilidad de 70% IC al 95%: (47,4; 92,6%) y especificidad de 100% IC al 95%: (95,8; 100%) para el diagnóstico de apendicitis aguda, con un VPP 100% (96,4; 100%) y VPN 66,7% (42,1; 91,2%).
Discusión
Las consultas en los servicios de emergencia por cuadros de dolor a nivel de FID son comunes, a su vez los diagnósticos diferenciales son variados y dependen de la edad y sexo del paciente. Pueden abarcar afecciones digestivas, genitales, urinarias, osteomusculares, circulatorias y parietales. Dentro de los cuadros quirúrgicos la apendicitis aguda es el más frecuente, siendo el diagnóstico diferencial de mayor interés para el cirujano general. Los errores de diagnóstico conllevan a cirugías innecesarias con apendicectomías negativas o a un diagnóstico tardío que conduce a perforaciones. Se entiende por apendicectomía negativa cuando los pacientes presentan datos clínicos de apendicitis aguda pero el análisis histopatológico posoperatorio del apéndice cecal es normal.
La estrategia diagnóstica debe comenzar siempre con un correcto interrogatorio y examen físico. La mayor incidencia de apendicitis aguda se encuentra entre la segunda y tercera década de la vida, por lo tanto es esperable que en nuestra población el pico máximo de edad se haya presentado entre los 17 y 18 años, si bien no hubo una importante diferencia en cuanto al sexo, con una leve tendencia hacia el femenino (53%).
Luego de la valoración primaria realizada por un residente de cirugía general mediante anamnesis y examen físico, apoyado en paraclínica básica si lo consideraba necesario (hemograma, examen de orina), se realizó diagnóstico primario de apendicitis aguda en el 43% de los pacientes, y en igual porcentaje se planteó duda diagnóstica. Como es de esperar, en la población con duda diagnóstica se incrementó el porcentaje de pacientes de sexo femenino a 67%. Esto se debe al mayor número de diagnósticos diferenciales que se presentan en la mujer en edad reproductiva.
Con el fin de determinar o excluir otros diagnósticos, o para prevenir operaciones innecesarias, la utilización de los estudios de imagen en estos pacientes se ha incrementado con el paso de los años. En la literatura existen múltiples estudios para determinar su rol en el algoritmo diagnóstico del dolor en FID3-9. La ecografía de abdomen y la TC son las más utilizadas. En un metaanálisis tanto la ecografía como la TC fueron altamente específicas (entre 93% y 95%) en niños y adultos, mientras que la TC fue más sensible que la ecografía (94% vs 83% respectivamente)4.
En nuestro estudio, 27 (63%) de las ecografías de abdomen de los pacientes en los cuales se planteó duda diagnóstica fueron informadas normales; de estas, 11 (41%) presentaron diagnóstico final de apendicitis aguda. En solo 2 pacientes (4,6%) se informó un apéndice patológico, confirmándose en el intraoperatorio en un solo caso.
La ecografía es una técnica no invasiva que no expone al paciente a irradiación, puede diagnosticar otras patologías causantes del cuadro, tales como la adenitis mesentérica, patología ginecológica o urológica, pero presenta la desventaja de ser fuertemente dependiente del operador3.
En cuanto a la TC, Lee5 comparó una estrategia de TC obligatoria versus selectiva en pacientes con sospecha de apendicitis y menos de 72 horas de inicio de los síntomas. Hubo menos apendicectomías negativas (2,6% vs 13,9%) y menos perforaciones (10,3% vs 18,4%) en el grupo sometido a TC obligatorios, aunque los resultados no fueron estadísticamente significativos. Krajewski6, en un metaanálisis que incluyó 28 estudios relacionados con el uso de la TC abdominal en el diagnóstico de apendicitis aguda, concluyó que la TC preoperatoria dio como resultado una reducción en la tasa de apendicectomías negativas, con un aumento en el tiempo hasta la cirugía, aunque sin aumento en la tasa de perforación.
Otros autores, como Gammeri7, consideran que la solicitud de TC tiene mayor valor en pacientes de más de 50 años, los cuales presentan riesgo aumentado de presentar otra patología distinta a apendicitis, como diverticulitis o cáncer de colon, las cuales deberían ser identificadas en el preoperatorio. Concluye que si no existen contraindicaciones, la TC debería ser mandatoria en los mayores de 50 años que se presentan con dolor en FID. La laparoscopía de emergencia en estos casos sería inapropiada y podría potencialmente ocasionar mayor daño que beneficio.
En nuestro trabajo, la TC se realizó a 32 (20%) del total de pacientes que consultaron con dolor en FID, la mayoría comprendida en los pacientes que presentaban duda diagnóstica (29 de 32). De estas, la mitad aproximadamente fue en pacientes mayores de 50 años (a 78% de los mayores de 50 años se le realizó TC vs 18% de los pacientes comprendidos entre 15 y 29 años),(figura 1).
Destacamos que el total de las TC informadas como apendicitis aguda se confirmaron en el intraoperatorio. Por otro lado, 45% se informaron normales. En ocho pacientes se prosiguió con estudios diagnósticos y se les realizó una LD, en la mitad se confirmó una apendicitis aguda, incluso uno presentaba un plastrón abscedado no informado en la TC.
El error diagnóstico en los informes tomográficos es un fenómeno mundial en creciente aumento. Según Howlett8, la discrepancia en los informes radiológicos de las TC es un tema complejo, las tasas publicadas de discrepancia para la TC abdominal varía ampliamente desde <0,1% a 18%. Las causas son numerosas, bien reconocidas y a menudo interrelacionadas. Las específicas de los radiólogos incluyen el razonamiento defectuoso, la falta de conocimiento, fracaso en la percepción o mala comunicación de los hallazgos. Los factores relacionados con el sistema son también importantes y se reconocen una serie de causas: personal joven, combinado con exceso de trabajo, inexperiencia del personal e información clínica o radiológica previa insuficiente o inexacta. La estrecha colaboración en persona entre el radiólogo y el equipo quirúrgico está asociada con cambios significativos y frecuentes en el manejo del paciente, incluso cuando el informe radiológico es correcto y contiene la información diagnóstica necesaria8.
Aunque la exactitud diagnóstica de los estudios radiológicos es muy alta en la literatura publicada, es importante dentro de cada institución evaluar su utilidad “real”. En un estudio realizado por Cuschieri9, la variación de apendicectomías negativas entre hospitales estuvo estrechamente relacionada con la exactitud del informe TC y ecográfico, y sugiere que su precisión debe considerarse una medida de calidad en el cuidado de pacientes con presunta apendicitis.
Por otro lado, las ventajas de la laparoscopía son mundialmente aceptadas para procedimientos electivos. Se ha demostrado su seguridad y beneficios también en pacientes con cuadros agudos abdominales. De hecho, el abordaje laparoscópico en la emergencia es capaz de proporcionar una mejor visión de toda la cavidad abdominal con un trauma mínimo dando la posibilidad de realizar un diagnóstico preciso y al mismo tiempo un tratamiento definitivo10. Las ventajas de la cirugía miniinvasiva son particularmente atractivas en la emergencia y su uso ha ido en aumento en los últimos diez años10,11.
Se ha demostrado un alto rendimiento diagnóstico a favor de la LD entre el 90% y 100%, comparando grupos de pacientes con LD versus observación1,2,12. Asimismo, se ha constatado un cambio en la estrategia terapéutica con la realización de la LD en hasta un 60% de casos1. Dos metaanálisis comparan el uso de la laparoscopía temprana versus observación en pacientes con dolor abdominal agudo. Analizaron distintas variables, solo un parámetro (porcentaje de pacientes con diagnóstico incierto) fue significativamente mejorado con la realización de la LD. Los tres restantes parámetros: estadía hospitalaria, complicaciones y reingresos, fueron al menos 50% menores en el grupo de la LD, pero sin valor estadístico significativo. La falta de información uniforme y la heterogeneidad de los distintos estudios no permiten establecer como recomendación de rutina el uso de LD temprana en pacientes con dolor abdominal agudo inespecífico. Sin embargo, afirman que no existe evidencia de que el uso de la misma sea perjudicial13,14).
En nuestra serie, de los 69 pacientes con duda diagnóstica inicial, se les realizó una LD a 29 pacientes (42%) (8 tenían TC informada normal). En el 52% se diagnosticó apendicitis aguda, realizando su tratamiento definitivo en el mismo acto quirúrgico; 24% realizaron diagnósticos diferenciales, y otro 24% fueron normales culminando el procedimiento. Si bien no presentamos complicaciones relacionadas con el procedimiento en sí, seguramente por el bajo número de pacientes, destacamos que no está exento de morbimortalidad.
En un estudio prospectivo realizado por Moberg15) en el que se realizaron 1.043 LD por sospecha de apendicitis aguda, ninguno de los 211 pacientes en los que se realizó una LD como único proceder fue readmitido para realizar la apendicectomía durante el seguimiento posoperatorio (dos años). La tasa de complicaciones fue de 2% en el grupo de LD y de 10% en el que se realizó apendicectomía. Concluye que la LD como único proceder es un procedimiento seguro. Lee16, en un estudio retrospectivo, afirma que la extracción de un apéndice macroscópicamente normal tiene una morbilidad similar a la extracción de un apéndice inflamado, desaconsejando su extracción rutinaria en la LD.
Según las pautas de la Society of American Gastrointestinal and Endoscopic Surgeons1, las indicaciones para el uso de la laparoscopía en el dolor abdominal agudo son: dolor abdominal de causa incierta de menos de siete días de duración luego de realizar exámenes iniciales o como alternativa a la observación en pacientes con dolor abdominal inespecífico. Las contraindicaciones absolutas son inestabilidad hemodinámica, coagulopatía no corregida y aquellos procesos fisiopatológicos que no toleran el neumoperitoneo. Las contraindicaciones relativas son cirugías abdominales previas, dolor crónico, obesidad, embarazo e hipertensión portal. Los riesgos potenciales son la demora en el tratamiento definitivo con mayor morbimortalidad cuando el estudio es falso negativo y complicaciones relacionadas al procedimiento y anestesia1. Los beneficios son la reducción de las tasas de laparotomías negativas con subsecuente menor estadía hospitalaria, menor morbilidad y menor costo, diagnóstico temprano y posibilidad de tratamiento miniinvasivo con mejores resultados comparado con la observación1.
Las ventajas de la LD en mujeres en edad reproductiva, con dolor abdominal inespecífico o sospecha de apendicitis, incluyen una mayor tasa de diagnósticos específicos y una menor tasa de apendicectomías negativas en comparación con la apendicectomía convencional y menor estadía hospitalaria17,18. Sin embargo, otros estudios sostienen que el aumento del uso de la cirugía laparoscópica ha producido un incremento en el número de cirugías innecesarias, principalmente en mujeres, para el manejo del dolor en FID. Por lo que debería sopesarse el riesgo asociado a una cirugía sobre la necesidad de obtener un diagnóstico19,20.
La literatura disponible tiene una serie de limitaciones, incluida la falta de homogeneidad en las poblaciones de pacientes y la ausencia frecuente de estudios de imágenes preoperatorios de alta calidad, que podrían haber proporcionado el diagnóstico sin la necesidad de un procedimiento invasivo. Además, se necesitan estudios de investigación de mejor calidad para evaluar el papel definitivo de la LD en pacientes con dolor abdominal de causa inespecífica2.
Sesgos
Existe un porcentaje desconocido de paciente es que consultaron con dolor en FID que no ingresaron a nuestro estudio principalmente por dos motivos, el primero es que algunos de ellos fueron valorados por el médico del servicio de urgencia y dados de alta sin realizar la consulta con el cirujano de guardia; el segundo motivo es que no estuvieron cubiertos todos los días de la semana del período correspondiente, ya sea porque no había residente de guardia o porque este no quiso participar del estudio.
Otro sesgo es la falta de seguimiento de los pacientes (20%) que fueron dados de alta, permanecieron en observación o se les realizó una laparoscopía en blanco, ya que desconocemos si reconsultaron por dolor o si alguno requirió posteriormente ser reintervenido.
Conclusiones
La LD fue un procedimiento seguro en nuestro estudio y permitió realizar el tratamiento de la patología que presentaba el paciente en la mayoría de los casos, si bien sabemos que no está exenta de posibles complicaciones.
La TC fue solicitada de forma selectiva para el estudio de pacientes con dolor en FID, casi exclusivamente en aquellos pacientes con diagnóstico incierto y estando en estrecha relación con la edad del paciente. A su vez, si bien tiene una buena especificidad para diagnosticar apendicitis aguda, su sensibilidad en nuestro estudio fue baja en comparación con datos internacionales.
El algoritmo diagnóstico debe ser individualizado para cada paciente, basado en protocolos adaptados a los recursos con los que se dispone en cada institución.