Introducción
El cáncer de cuello uterino es el cuarto más frecuente a nivel mundial en mujeres, con una incidencia estimada de 528.000 casos por año, siendo el 85% de los casos en países con bajo desarrollo1. En Uruguay la incidencia es de 15,28 casos/100.000 de tasa estandarizada por edad con 327 casos nuevos por año. La mortalidad es de 5,33 casos/100.000 de tasa estandarizada por edad con 134 muertes anuales2.
Existen diversas opciones terapéuticas en función del estadio clínico, factores pronósticos y los deseos reproductivos de la paciente, e incluyen: cirugía (conización, traquelectomía simple o radical, histerectomía simple extrafascial o radical), radioterapia (RDT) y quimioterapia (QMT).
En estadios precoces (estadios FIGO IA, IB1 y IIA1) la cirugía y la RDT ofrecen resultados similares. Sin embargo, se considera de elección el tratamiento quirúrgico, aunque la RDT es una alternativa válida en función de la experiencia del centro y de las condiciones de la paciente. El tratamiento quirúrgico ofrece ventajas como la conservación de la función ovárica, mantiene una vagina más funcional y facilita el conocimiento de los factores pronósticos anatomopatológicos3.
En el estadio FIGO IA1 (microinvasor) el tratamiento estándar es la histerectomía radical tipo A según la clasificación de Querleu y Morrow (histerectomía simple extrafascial). Para los estadios IA2, IB1 y IIA1 el tratamiento quirúrgico estándar en las pacientes sin deseo de fertilidad es la histerectomía radical tipo C1 (histerectomía radical, colpectomía de tercio superior, parametrectomía con preservación de nervios autonómicos pélvicos) y linfadenectomía pélvica4,5.
En estadios localmente avanzados (IB2, IIA2-IV) el tratamiento de elección es la asociación RDT-QMT con finalidad radical, ampliada en ocasiones a las áreas ganglionares lumboaórticas6.
La vía de abordaje clásicamente utilizada en Uruguay es la laparotomía. Los resultados oncológicos ofrecidos por las diferentes vías de abordaje (vaginal, abdominal, laparoscópica) se consideran equiparables si son practicadas por personal con suficiente experiencia7. Las vías de abordaje de mínima invasión para el tratamiento del cáncer de cuello uterino en estadios precoces es segura y no tiene diferencias con la vía laparotómica en cuanto a recurrencia y sobrevida8-19. Se entiende por cirugía de mínima invasión el conjunto de técnicas terapéuticas que mediante visión directa, o endoscópica, o por otras técnicas de imagen, utiliza vías naturales o mínimos abordajes para introducir herramientas y actuar en distintos territorios de la economía humana. La cirugía de mínima invasión se asocia a menor pérdida hemática, menor necesidad de transfusión, menor requerimiento analgésico, estadía hospitalaria más corta, mejor resultado estético, retorno precoz laboral y a las actividades diarias5-7.
Presentamos la primera serie de casos publicada en Uruguay de tratamiento quirúrgico de mínima invasión de cáncer de cuello uterino.
Material y método
Estudio descriptivo prospectivo de serie de casos en la cual se incluyen todas las pacientes operadas por cáncer de cuello uterino invasor como tratamiento primario con una vía de abordaje de mínima invasión, desde enero de 2013 hasta diciembre de 2016 en la Clínica Ginecotocológica A en el Hospital de la Mujer del Centro Hospitalario Pereira Rossell, institució de referencia nacional en ginecología oncológica.
El equipo quirúrgico estuvo integrado en todos los casos por los mismos tres miembros del equipo de la Clínica Ginecotocológica A. Los tres miembros son profesores adjuntos titulares de la Clínica Ginecotocológica A, encargados del área de oncología con formación específica nacional e internacional en cirugía de mínima invasión y ginecología oncológica.
En todos los casos fue obtenido el consentimiento informado luego de haber sido explicadas las diferentes opciones terapéuticas, los riesgos del procedimiento quirúrgico y la posibilidad de conversión a laparotomía.
Todas las pacientes tenían confirmación anatomopatológica de carcinoma invasor mediante biopsia o conización. Se realizó la anamnesis completa, examen físico que incluye tacto rectovaginal por dos integrantes del equipo e imagenología mediante resonancia magnética (RM).
Los criterios de inclusión fueron aquellas pacientes sin contraindicaciones médicas para cirugía, tumores menores a 4 cm de diámetro confinados al cuello del útero, sin compromiso parametrial y sin sospecha de compromiso ganglionar o a distancia en la RM, o ambos.
El tipo de vía de abordaje de mínima invasión utilizado fue la laparoscopía (histerectomía radical tipo C1 y linfadenectomía pélvica laparoscópica) y la vía vaginal asociada a la laparoscopía (operación de Schauta).
La histerectomía radical laparoscópica se realizó con anestesia general y con la paciente en posición de litotomía. En primer término se efectuó la linfadenectomía pélvica bilateral y posteriormente la histerectomía radical.
La operación de Schauta incluye en primer lugar la linfadenectomía pélvica bilateral laparoscópica y posteriormente la histerectomía radical por vía vaginal.
El abordaje laparoscópico se realizó con técnica cerrada mediante aguja de Veress a nivel umbilical, y cuatro trocares accesorios a nivel de fosas ilíacas y flancos. Se utilizó en todas las cirugías energía bipolar con Ligasure® y pinza de agarre bipolar ROBI® de Kelly Clermont-Ferrand.
Se realizó salpingectomía bilateral a todas las pacientes. El manejo de los ovarios dependió de la edad, tipo histológico, factores de riesgo de cáncer de ovario y de la preferencia de las pacientes.
La función urinaria en el posoperatorio alejado fue valorada clínicamente mediante el interrogatorio (incontinencia, dificultad para evacuación, urgencia miccional, necesidad de cateterismo, disuria, retención aguda de orina).
Resultados
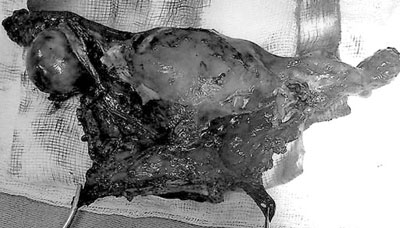
Desde enero de 2013 hasta diciembre de 2016 se operaron 17 pacientes con diagnóstico de cáncer de cuello uterino invasor mediante cirugía de mínima invasión, 14 histerectomía radical laparoscópica tipo C1 + linfadenectomía pélvica laparoscópica y tres con histerectomía radical vaginal (operación de Schauta) + linfadenectomía pélvica laparoscópica (Figura 1).
La edad media fue de 44 años (24-69). La procedencia fue siete pacientes de Montevideo y diez del interior del país. Seis de ellas referían tabaquismo actual, diez negaban tabaquismo y una extabaquista. En cuanto a la paridad, 12 casos fueron multíparas, cuatro con 1-2 gestaciones previas y un caso nulípara. En cuanto al motivo de consulta: hallazgo de screening diez casos, genitorragia cuatro casos, sinusorragia un caso, dolor un caso y tumoración un caso. La histología que presentaron fue escamosa en todas las pacientes. Los estadios al momento de la cirugía fueron: IA2 cinco casos y IB1 doce casos (Tabla 1).
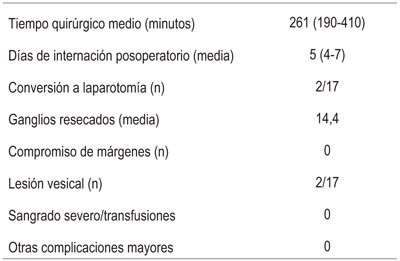
El tiempo quirúrgico medio fue de 261 minutos (190-410). El tiempo medio de internación posoperatoria fue de 5 días (4-7). Se convirtieron a la vía laparotómica dos casos, uno por mal funcionamiento del equipamiento y otro por mala tolerancia de la paciente al neumoperitoneo.
Se realizó preservación nerviosa en todos los casos mediante disección del plexo hipogástrico y conservación de ramas nerviosas en el parametrio posterior, preservación del plexo esplácnico a nivel de parametrio lateral mediante disección parametrial hasta la vena uterina profunda y preservación de ramas de plexo hipogástrico a nivel de parametrio ventral por debajo de uréter en su trayecto anterior.
La linfadenectomía pélvica se realizó de forma completa y sistematizada de ganglios ilíacos comunes, ilíacos externos, ilíacos internos, interilíacos y obturatrices. Se resecaron una media de 14,4 ganglios pélvicos. Se identificó bilateralmente el nervio obturatriz indemne en todos los casos. En uno de los 17 casos se encontró metástasis linfática.
En ningún caso hubo compromiso de márgenes en la pieza anatomopatológica. No hubo compromiso parametrial ni vaginal en el estudio de la patología. Se realizó conservación de ovarios en las pacientes menores de 45 años. No se encontraron metástasis en trompas de Falopio ni en los ovarios resecados.
En cuanto a las complicaciones intraoperatorias hubo dos lesiones vesicales al momento de la disección del espacio vesico-vaginal que se resolvieron por vía laparoscópica con sutura de poliglactina 910 3-0 puntos separados extamucosos en dos planos sin complicaciones posoperatorias (Tabla 2). Ambas pacientes con antecedente de cesáreas, conización y traquelectomía previa a cirugía. En ningún caso hubo sangrado intraoperatorio severo, requerimiento de transfusión, lesión intestinal, vascular, ni lesión ureteral. Para reducir el riesgo de lesión ureteral se realizó cateterización con catéter doble J en los primeros diez casos. Se realizó una cuidadosa disección de uréteres utilizando la menor cantidad de energía posible. No hubo ningún caso de infección, dehiscencia, trombosis ni necesidad de reintervención, ni readmisión hospitalaria. No hubo complicaciones miccionales crónicas. En cuanto al tiempo libre de recurrencia y sobrevida global no hubo recurrencia en las pacientes operadas con una media de seguimiento de 29 meses. No hubo pérdida de seguimiento en las 17 pacientes.
Discusión
A pesar de los métodos de detección precoz y de las estrategias para disminución de su incidencia, el cáncer de cuello uterino continúa siendo un problema de salud en Uruguay y en el mundo. El tratamiento para los estadios precoces es de elección quirúrgico. Con el objetivo de disminuir la morbilidad quirúrgica, sin comprometer el resultado oncológico, surgen las técnicas de mínima invasión que han demostrado seguridad en dichos aspectos. La histerectomía radical laparoscópica en cáncer de cuello uterino fue inicialmente descrita por Canis y colaboradores en 199010,11. El desarrollo del instrumental quirúrgico y la cadena de visión, así como el aprendizaje y entrenamiento en laparoscopía del equipo quirúrgico actuante, permite realizar este procedimiento de alta complejidad en nuestro medio. Presentamos la primera serie de casos publicada en Uruguay de tratamiento de mínima invasión en cáncer de cuello uterino invasor.
En nuestra serie la histerectomía radical tipo C1 se realizó para los estadios invasores precoces que incluye la histerectomía radical con preservación de nervios autonómicos pélvicos importantes para la función miccional, rectal y sexual. La preservación nerviosa demostró tener seguridad oncológica20,21.
El tiempo quirúrgico promedio fue de 261 minutos. Una revisión de Geetha y colaboradores que incluyó 21 estudios de histerectomía radical laparoscópica mostró un tiempo quirúrgico medio de 259 minutos, similar al de nuestra serie 22. Algunos autores, como Putambekar, publican resultados con tiempo medio de cirugía de 92 minutos, si bien estos resultados de tiempo no están reportados en otras series23. Este procedimiento es considerado una cirugía de alta complejidad, por lo que se requiere una curva de aprendizaje específica. Se propone para esta técnica alrededor de 18-20 casos24. En nuestra serie mostramos los primeros 17 casos realizados, por lo que forma parte de nuestra curva de aprendizaje.
El tiempo medio de internación fue de cinco días. Este tipo de cirugía tiene beneficios en el tiempo de internación, algunos autores plantean incluso la posibilidad que sea una cirugía ambulatoria25. En nuestro caso hay que destacar que un porcentaje importante de las pacientes operadas eran del interior y por ende requieren controles más cercanos, lo que dificulta el alta precoz. En la revisión de Geetha y colaboradores la media de internación fue de 5,5 días, similar a la de nuestra serie22.
En ningún caso hubo compromiso de márgenes, se ha descrito una media de compromiso de márgenes de 3,5%. En la linfadenectomía pélvica se obtuvo una media de 14,4 ganglios. Internacionalmente se ha reportado una media fue de 21 ganglios pélvicos resecados22. Es de destacar en este punto que lo relevante es la representatividad de las cadenas ganglionares, lo cual se obtuvo en nuestra serie de casos. Por otro lado, el número de ganglios reportados depende del procedimiento quirúrgico, del biotipo de la paciente y de la técnica anatomopatológica utilizada en su contabilización.
De las 17 pacientes en dos casos hubo conversión a laparotomía (12%), vinculado a mala tolerancia a neumoperitoneo y a problema eléctrico del instrumental. Se ha reportado una tasa de conversión de 1,5% en la serie de Park y colaboradores26. Destacamos que las conversiones a laparotomía no fueron vinculadas a dificultades de la técnica específica sino a situaciones vinculadas al paciente o al instrumental.
Con respecto al sangrado severo y la necesidad de transfusiones está descrita una media de 0,8%-2,7%, en nuestra serie ninguna paciente requirió transfusión de glóbulos rojos22,27.
No hubo complicaciones urinarias crónicas en nuestra serie. La frecuencia es variable durante la histerectomía radical de acuerdo con las diferentes series (8%-80%). Las complicaciones urinarias se presentan significativamente disminuidas al realizar la preservación nerviosa. No contamos con evaluación de la función sexual o defecatoria en nuestro estudio. Las mismas se pueden ver minimizadas al realizar la técnica de preservación nerviosa28.
En nuestra serie hubo dos lesiones vesicales que se resolvieron sin inconvenientes por vía laparoscópica con sutura laparoscópica. Destacamos que estos dos casos presentaban antecedentes quirúrgicos que aumentan el riesgo de lesiones vesicales: cesárea, conización y traquelectomía. No hubo complicaciones infecciosas posoperatorias. El riesgo de infección descrito en el posoperatorio fue de 6,5%22,29.
No hubo ningún caso de lesión ureteral. Para disminuir el riesgo se colocaron catéteres doble J ureterales previo a la cirugía durante los primeros diez casos; si bien este procedimiento puede dar más seguridad para la disección ureteral, provoca cierta “rigidez” de los mismos que dificulta la disección, por lo que no se utilizó en los casos posteriores.
No hubo ningún caso de recurrencia con un seguimiento medio de 29 meses. La tasa de recurrencia media para cáncer de cuello en estadios precoces es de 5%, siendo esta similar en la vía tradicional laparotómica y en la vía de mínima invasión22,28. En nuestra serie contamos con un seguimiento medio mayor a dos años, siendo este el momento de mayor riesgo de recurrencia.