Introducción
En la medicina en general, y en pediatría en particular, los avances tecnológicos y científicos de las últimas décadas han determinado un importante aumento en la sobrevida y también una nueva población de pacientes con condiciones de salud complejas, en los que se ha impedido la muerte pero no se ha logrado su curación. Se trata de pacientes portadores de enfermedades crónicas incurables, con mal pronóstico y pobre calidad de vida que requieren atención médica especializada y frecuentemente dispositivos de tecnología para su super vivencia1,2).
Estos avances plantean dilemas antes impensados. Dado el sinfín de posibilidades diagnósticas y terapéuticas disponibles, diariamente los equipos de salud se ven enfrentados a decisiones complejas, debiendo poner en juego criterios técnicos pero también morales a la hora de decidir el mejor plan de acción para cada paciente1.
No todo lo técnicamente posible es éticamente aceptable. Es éticamente inadmisible que un paciente reciba tratamientos que no están indicados para él de acuerdo con su situación biológica3. Por esto, en todo momento, es imprescindible adecuar la estrategia diagnóstica y terapéutica a la condición clínica concreta y las necesidades de cada paciente trazando objetivos para su cuidado.
Según Althabe y colaboradores, los objetivos del tratamiento médico son: promover una mejoría en el estado de salud del paciente, la cura de la enfermedad o el alivio del sufrimiento. Un tratamiento que no puede alcanzar esos objetivos, aunque pueda lograr algún efecto fisiológico, químico o anatómico, es un tratamiento fútil4. En este entendido, en el trabajo clínico en ocasiones es necesario rever la utilidad o futilidad de las medidas diagnósticas o terapéuticas establecidas. En caso de identificar que las mismas son fútiles es imprescindible considerar la posibilidad de limitarlas.
La limitación del esfuerzo terapéutico (LET) consiste en la decisión meditada del profesional sanitario sobre la no implementación o retirada de medidas terapéuticas al anticipar que estas no conllevarán un beneficio significativo en la situación clínica concreta de un paciente. Estas medidas son evaluadas, por lo tanto, como inútiles o fútiles, ya que solo consiguen eventualmente prolongar la vida biológica sin posibilidad de proporcionar recuperación funcional5. La LET consiste en no aplicar medidas extraordinarias o desproporcionadas para la finalidad terapéutica que se plantea en un paciente con mal pronóstico vital o mala calidad de vida6.
Se pueden realizar dos importantes objeciones al término LET: una de ellas refiere a que el concepto también abarca a los procedimientos diagnósticos y no solo terapéuticos6. La segunda refiere al carácter peyorativo que puede atribuirse a la palabra limitación7. En realidad, no se trata solo de dejar de hacer. Limitar las medidas desproporcionadas para el estado clínico del paciente no significa abandonar o retirar todo tratamiento, por el contrario, implica reforzar o instaurar cuidados que aseguren el alivio y el confort del mismo cuando se acerca el final de su vida. Por lo tanto, los términos adecuación del esfuerzo terapéutico (AET) o ade cuación de las medidas son términos más apro piados.
Si bien desde diferentes corrientes bioéticas pueden existir diferentes puntos de vista, según The Hastings Center “no existe diferencia ética entre suspender o no iniciar un tratamiento”. A pesar de esto, se reconoce, que suspender o no iniciar un tratamiento son experiencias clínicas y psicológicas diferentes y que para los profesionales pueden ser verdaderos desafíos8. Para estos habitualmente resulta mucho más difícil tomar la decisión de retirar un tratamiento ya instaurado que decidir no iniciarlo8,9. Actualmente la AET se considera parte del abordaje integral y ético de la atención de los pacientes, debiendo considerarse como un componente más de la práctica clínica. Este enfoque está también comprendido en la filosofía de los cuidados paliativos (CP), cuyo objetivo principal es lograr la mejor calidad de vida posible para el paciente y su familia de acuerdo con sus valores. Los CP reconocen la muerte como un proceso natural y no buscan acelerar ni posponer su llegada10-12.
El proceso de toma de decisiones sobre AET es conveniente realizarlo con todos los actores implicados: paciente (si su condición lo permite), familiares y profesionales involucrados en su atención, lo que se denomina deliberación participativa6.
Otro aspecto importante de este procedimiento es el registro. Una vez que el proceso de toma de decisiones ha finalizado, su resultado debe quedar registrado en la historia clínica de forma clara para que todo el personal a cargo del cuidado del paciente sepa cómo actuar frente a cada situación clínica que se presente13. La Unidad de Cuidados Paliativos Pediátricos del Hospital Pediátrico del Centro Hospitalario Pereira Rossell (UCPP-CHPR) funciona desde octubre del 2008 con un equipo interdisciplinario y asiste a niños hospitalizados, en consulta ambulatoria y domiciliaria14. A lo largo de los años ha implementado un procedimiento para la toma de decisiones y directivas de DAET basado en las recomendaciones de la literatura que incluye reuniones del equipo de salud, entrevistas con las familias y registro en la historia clínica15-17. Hasta el año 2012 el registro de dicho proceso se realizaba en la hoja de evolución de la historia clínica del paciente. Desde el 2013 se registra en un documento específico, con una estructura básica común pero ad hoc, individualizado para cada paciente (Anexo 1). Este documento se imprime en una hoja de color verde que se incluye en la historia clínica y se entregan copias para la familia y el médico tratante en caso de alta del paciente.
No se encontró en la literatura nacional reportes sobre DAET en el campo de la pediatría fuera del área de terapia intensiva o neonatal. Este trabajo describe la experiencia de la UCPP-CHPR relativa al proceso de toma de decisiones sobre las DAET en los pacientes asistidos y su registro en la historia clínica.
Material y método
Se realizó un estudio descriptivo, retrospectivo y transversal acerca de la experiencia de la UCPP-CHPR en el proceso de toma de decisiones y registro de DAET en el período comprendido entre el 1º de enero de 2009 y el 31 de diciembre de 2015.
Población: se incluyeron todos los pacientes asistidos por la UCPP-CHPR en el período analizado. No se incluyeron los niños con cáncer asistidos en la Fundación Pérez Scremini, ya que por razones de funcionamiento del hospital no son asistidos por la UCPP-CHPR. Para la clasificación de los pacientes, según la patología o condición de salud por la que eran pasibles de CP, se utilizó y adaptó la realizada por la Association for children with life threatening conditions and their families (ACT)18.
Se consideró DAET cualquiera de las siguientes acciones: limitación de reanimación cardiopulmonar, ingreso a unidad de cuidados intensivos (UCI), intubación orotraqueal, asistencia ventilatoria mecánica o colo cación de vía venosa central.
Se registraron las siguientes variables: edad (años y meses), sexo, cuidador principal, patología o condición de salud por que se consideró pasible de CP, presencia de prótesis o dispositivos de tecnología médica, tipo de prótesis (traqueostomía, gastrostomía, sonda nasogástrica, ventilación no invasiva, derivación ventrículo peritoneal, otras), número de prótesis, cuidador principal (madre, padre, abuelos, cuidadores, institución), participantes en el proceso de toma de decisiones (padres, cuidadores, equipo médico, ambos), forma de registro de las DAET en la historia clínica (evolución, documento específico), medidas a continuar: analgesia, oxígeno por métodos no invasivos (cánula nasal, máscara de flujo libre, ventilación no invasiva), ingresos a salas de cuidados moderados, cuidados de confort, otros (hidratación, fisioterapia, anticomiciales, laxantes), y medidas a limitar o adecuar: colocación de vía venosa central y otras vías profundas, procedimientos invasivos, cirugías, intubación orotraqueal, asistencia ventilatoria mecánica, ingreso a cuidados intensivos; tiempo de evolución de la enfermedad al momento del registro de las DAET; fallecimiento; tiempo transcurrido entre el registro de DAET y el fallecimiento; lugar de la muerte: hospital (emer gencia/cuidados moderados/ terapia intensiva), domi cilio; frecuencia de respeto o cumplimiento de las DAET.
Fuente de información: base de datos Excel de la UCPP-CHPR, que incluye columnas específicas para registro de las DAET. De los niños con registro de las DAET se revisó la ficha personal utilizada por la UCPP-CHPR con fines asistenciales y la historia clínica. La información de los niños fallecidos así como el nivel de cumplimiento o respeto de las DAET se obtuvo de los registros de la UCPP-CHPR.
Análisis de los resultados: los datos fueron procesados y analizados a través de Survey Monkey®. Las variables cuantitativas continuas se describen como mediana, media y rango. Las variables cuantitativas discretas y las cualitativas mediante frecuencia absoluta y relativa (porcentaje).
Consideraciones éticas: el presente trabajo fue realizado por los profesionales médicos que figuran como autores en el marco del código deontológico de la profesión que implica el resguardo del derecho de confidencialidad de toda información de los pacientes mediante el secreto profesional. En este entendido, la información que se extrajo de la base de datos fue exclusivamente de carácter epidemiológico, no registrándose en ninguna etapa del proceso datos identificatorios de los pacientes incluidos. Esta investigación contó con la autorización de la Dirección del Hospital Pediátrico y el aval del Comité de Ética de investigación del CHPR.
Resultados
Durante el período analizado la UCPP-CHPR asistió a 618 niños y adolescentes con condiciones de salud pasibles de CP. Se encontró registro de DAET en 11,8% (73/618) de ellos.
Estos niños presentaban una diversidad de condiciones de salud por las que eran pasibles de CP, en su mayoría, 75,3% (55/73), enfermedades neurológicas. Portaban al menos un dispositivo de tecnología médica 84,9% (62/73), presentaban tres o más dispositivos 30% (22/73) de los pacientes.
El cuidador principal era la madre en 72,6% (53/73) de los pacientes y 13,7% (10/73) vivía en una institución con el amparo del Instituto del Niño y Adolescente del Uruguay (INAU). La (Tabla 1) resume las características de los niños asistidos por la UCPP-CHPR con registro de DAET.
El proceso de toma de decisiones fue realizado en conjunto entre el equipo médico y el cuidador principal del paciente en 94,5% (69/73) de los casos. En cuatro pacientes la decisión fue unilateral a cargo del equipo médico y comunicada a la familia o institución responsable; tres de ellos se encontraban institucionalizados por abandono familiar al momento de realizar las DAET. El otro niño era portador de una encefalopatía severa secundaria a una reanimación tardía y prolongada por ahogamiento, había permanecido dos meses en terapia intensiva, egresado sin vida de relación, con traqueostomía y soporte ventilatorio, importante carga sintomática de difícil control en el que el equipo tratante en conjunto definió que en caso de nuevo paro cardio rrespiratorio no tenía indicación de nueva reanimación cardiopulmonar ni otras medidas extraordinarias.
Con respecto al lugar de registro de las DAET, este se realizó en 39,7% (29/73) de los pacientes en una hoja de evolución de la historia clínica y en 60,3% (44/73) en un documento especialmente diseñado con este fin, con logo de la UCPP-CHPR e impreso en una hoja de color verde. La (Figura 1) describe la evolución temporal del número y el lugar de registro de las DAET.
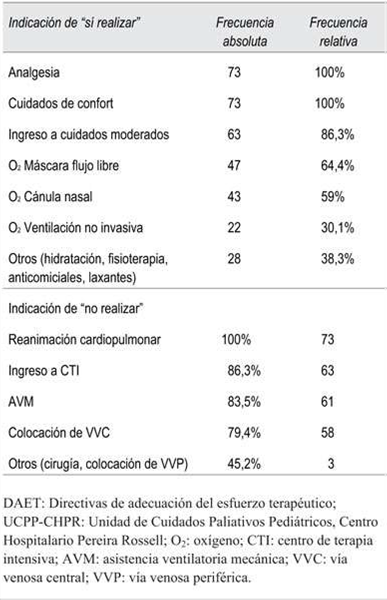
Respecto a las medidas específicas incluidas en los registros de DAET se constató indicación de sí realizar analgesia y cuidados de confort en 100% de los pacientes. Se encontró indicación de no realizar reanimación cardiopulmonar en 100% e ingreso a centro de tratamiento intensivo en 86,3% (63/73). La (Tabla 2) describe todas las medidas incluidas en dichos registros.
En relación con el tiempo de evolución de la enfermedad al momento del registro de DAET, la mediana fue 2 años 6 meses (rango 28 días - 17 años 7 meses). El tiempo transcurrido entre que el paciente fue captado por la unidad y se realizó el registro de las medidas de DAET tuvo una mediana de 13 meses (rango 1 día - 4 años y 9 meses).
De los pacientes asistidos por la UCPP-CHPR en los que se realizó registro de DAET, durante el período analizado falleció 53,4% (39/73). En ellos, la mediana de tiempo transcurrido entre el registro de DAET y el fallecimiento fue de 7 meses (1 día - 2 años y 6 meses). El lugar de la muerte fue en un hospital en 76,9% (30/39) y en el hogar en 23,1% (9/39). De los niños que fallecieron hospitalizados, la muerte ocurrió en sala de cuidados moderados 83,3% (25/30), UCI 10% (3/30) y depar tamento de emergencia pediátrica 6,6% (2/30).
En los niños con DAET y que fallecieron se constató cumplimiento de las DAET en 97,4% (38/39). Un niño ingresó al departamento de emergencia en paro cardiorrespiratorio y se realizó intento de reanimación. No hay registros de los motivos por los que no se respetaron las DAET.
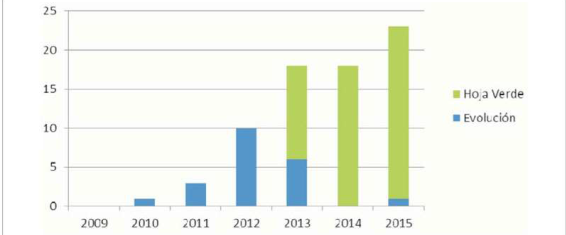
Figura 1: Evolución del número y modo de registro de DAET en función del tiempo en pacientes asistidos por UCCPP-CHPR (2009-2015)(n=73).DAET: Directivas de adecuación del esfuerzo terapéutico; UCPP-CHPR: Unidad de Cuidados Paliativos Pediátricos, Centro Hospitalario Pereira Rossell.
Tabla 1: Características de los pacientes
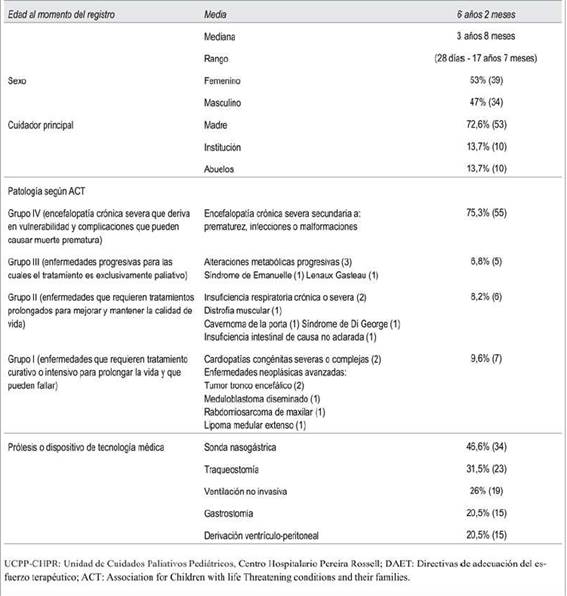
Tabla 1: Características de los pacientes asistidos por la UCCPP-CHPR en los que se realizó proceso de toma de decisiones y registro de DAET (2009-2015) (n=73)
Discusión
Este es el primer estudio en Uruguay que describe, fuera del ámbito de terapia intensiva, las características del proceso y registro de DAET en la edad pediátrica. Se constató que de los niños con condiciones de salud pasibles de cuidados paliativos asistidos por la UCPP-CHPR en el período analizado, 11,8% tenía registro de DAET. Como antecedentes nacionales, Alberti y colaboradores (2008) realizaron una comunicación sobre los modos de morir en la UCI del HP-CHPR. Encontraron que de los pacientes que fallecieron en dicha unidad en el período estudiado, se realizó LET en 27,9%19. Otro estudio realizado en el Departamento de Neonatología del Hospital de la Mujer del CHPR, por Jaramillo y Mondragón (2015), demuestra que se constató algún tipo de LET en 19% de los recién nacidos fallecidos entre los años 2010 y 201320. La literatura internacional evidencia un aumento de las comunicaciones sobre la realización de LET en las últimas décadas, lo que podría estar evidenciando un cambio en el actuar de la comunidad médica, con mayor aceptación de estas medidas21-25. La aplicación de LET no es uniforme a nivel mundial. Una revisión realizada por Lago y colaboradores refiere la aplicación de LET en 30%-60% de los pacientes fallecidos asistidos en unidades de cuidados intensivos pediátricos en el hemisferio norte (Estados Unidos y Europa), mientras que en América Latina la información disponible es escasa24. Un estudio realizado por el mismo autor en una UCI del sur de Brasil demuestra una prevalencia de LET de 30% en el período analizado23. El aparentemente bajo porcentaje de DAET registrado en la UCPP-CHPR puede estar determinado por varias razones. Por un lado, el hecho de corresponder a procedimientos realizados en áreas de cuidados moderados y no en terapia intensiva donde el número de niños con riesgo de muerte es claramente mayor; por otro lado, puede estar reflejando lo que es una característica diferencial de los cuidados paliativos de los niños respecto a los de los adultos, que si bien todos los niños asistidos son portadores de condiciones clínicas con riesgo potencial de muerte, esta estrategia de salud está destinada a acompañar a los pacientes y sus familias a través de toda la trayectoria de su enfermedad y no solo en las etapas terminales, lo que implica muchas veces largos períodos de tiempo. El 13,8% de registros de DAET muestra que no todos los pacientes asistidos por una unidad de cuidados paliativos tienen indicación de limitación de medidas terapéuticas.
Al igual que en otros estudios pediátricos nacionales relativos a niños pasibles de CP se constató que un alto porcentaje de los pacientes incluidos era dependiente de tecnología médica (84,9%). Esta característica agrega complejidad a la condición clínica del niño e implica importantes desafíos para sus cuidadores, ya que se requieren competencias y destrezas especiales para poder brindar los cuidados necesarios en el domicilio14.
Si bien en este trabajo el tiempo transcurrido entre el registro de DAET y el fallecimiento tuvo una mediana de 7 meses, el rango del mismo fue muy variado (1 día - 2 años y 6 meses). Decidir cuál es el momento apropiado para iniciar el proceso de toma de decisiones sobre DAET es siempre un desafío. Debe tenerse en cuenta la trayectoria de la enfermedad del niño y detectar el momento de inflexión de la evolución con una aceleración del curso clínico de la enfermedad12. Pero también otras características del paciente y su familia, como su grado de comprensión y aceptación de la enfermedad, sus preferencias y valores. En muchas oportunidades la familia necesita tiempo para procesar las malas noticias y, por lo tanto, puede inicialmente no estar preparada para afrontar estas conversaciones. En estos casos es el propio curso de la enfermedad y el deterioro de la condición clínica del paciente lo que los habilita a pensar en iniciar un proceso de toma de decisiones26,27. En otras situaciones puede ser la familia misma la que ante un pronóstico ominoso solicite la realización de DAET aun en momentos cercanos al diagnóstico28.
Con respecto a las medidas incluidas en los registros de DAET, al igual que en otros estudios, en la totalidad de los casos se constató indicación de sí realizar analgesia y cuidados de confort29. Aliviar el sufrimiento es uno de los fines de la medicina30 y de los objetivos principales de la atención de los pacientes. Es fundamental que el equipo de salud cuente con formación básica en CP para identificar y abordar en forma integral todas las dimensiones del sufrimiento12.
En el presente estudio la medida más frecuentemente indicada para no realizar fue no intento de reanimación (100%), coincidiendo con la casuística de otros autores4,9,20. En ocasiones, la decisión de no reanimación es considerada como el componente principal de las decisiones sobre DAET, cuando en realidad es una parte más de este proceso. Su carácter particular radica en que se encuentra en la delgada línea entre la vida y la muerte: “El objetivo de la resucitación no es la mera restauración de las funciones vitales sino la supervivencia con un mínimo de calidad de vida”31. Tomar esta trascendente decisión en forma anticipada y registrarla en la historia clínica minimiza los conflictos que pueden surgir al momento de un paro cardiorrespiratorio, teniendo en cuenta que los profesionales presentes en dicho momento pueden no ser los tratantes31,32) .
Tanto en este estudio, como en otros nacionales, se encontró que la participación de la familia en el proceso de toma de decisiones sobre DAET es alta. Alberti y colaboradores reportaron participación familiar en 76,4%19, mientras que Jaramillo y colaboradores lo constataron en 69%20) de las decisiones de LET. Esto podría estar significando un cambio en la cultura médica desde un modelo paternalista hacia uno que promueve la autonomía de los pacientes, en el caso de la pediatría, la autonomía subrogada de los padres o cuidadores9. De todas formas, ningún médico está obligado a proveer un tratamiento que a su juicio es fútil o desproporcionado aun cuando la familia lo solicite4.
La literatura refiere la importancia del registro de las DAET en la historia clínica de forma en que todos los profesionales que participan en la atención del paciente puedan actuar en consonancia con lo decidido27,33. La UCPP-CHPR ha instaurado un procedimiento particular y único en el medio que refleja las decisiones alcanzadas por el equipo de salud tras las reuniones con la familia. Un estudio realizado por Lotz y colaboradores, sobre las actitudes y necesidades de los profesionales de la salud en torno a la planificación anticipada de los cuidados, explicita la importancia de la existencia de un plan de cuidados documentado en la historia clínica y la necesidad de que el mismo contenga instrucciones breves y claras en un formato estandarizado27. Sería importante conocer en nuestro medio la opinión de los profesionales involucrados en la atención de estos pacientes, cuál es el grado de aceptación del documento utilizado, sus fortalezas y debilidades, con el fin de adaptarlo a las necesidades del equipo de salud y de esta forma mejorar la calidad asistencial.
Este estudio encontró que de los niños asistidos por la UCPP-CHPR, que tenían DAET y fallecieron, en casi la totalidad se respetaron dichas directivas. Si bien la mayoría de los niños murieron hospitalizados, esto puede estar influenciado por múltiples determinantes: no contar con atención paliativa 24 horas/365 días que permita acompañar y tratar los síntomas molestos durante la agonía si estos existen, preferencia del niño o la familia de sentirse apoyados en el momento de la muerte, o no estar dadas las condiciones básicas para proporcionar una muerte digna en el hogar13). Dussell y colaboradores encontraron que el solo hecho de poder planificar, en alguna medida, el modo de final de la vida del niño redunda en beneficios tanto para el paciente como para la familia34. Por esto, en la asistencia de niños con enfermedad que amenaza su vida es importante propiciar oportunidades para chequear y definir en conjunto los objetivos de cuidado y las preferencias del niño y su familia, incluidos el lugar preferido para la muerte si esta se prevé como cercana.
Se constató que el registro de DAET ha tenido un aumento progresivo con los años. Esto podría estar relacionado con el crecimiento y consiguiente aumento del número de pacientes asistidos por la UCPP-CHPR14, la inclusión obligatoria de los CP en el currículum de formación de residentes y posgrados de Pediatría desde el año 2011, así como la inclusión de una pauta de CP pediátricos en las Normas nacionales de atención pediátrica35. Todo esto, que incluye información acerca del marco bioético y legal nacional, y formación teórica y práctica en comunicación y procesos de toma de decisiones compartidas, podría haber propiciado un aumento de las capacidades de los profesionales tanto en el reconocimiento de pacientes pasibles de CP como de los momentos en la vida de algunos de estos niños en que es necesario considerar la necesidad de DAET. Si bien de acuerdo a la literatura los profesionales de las unidades de CP o intensivos son frecuentemente los encargados de propiciar y desarrollar procesos de DAET, no deberían ser necesariamente los únicos en hacerlo. La Facultad de Medicina ha incorporado en su nuevo plan de estudios una importante carga de contenidos y formación que seguramente redundará en una mejor atención en salud. Es necesario expandir la información y formación bioética del marco legal y la comunicación asertiva entre todos los profesionales de la salud para que todos los pacientes que lo necesiten se beneficien de proce dimientos de DAET realizados en forma oportuna, com partida, compasiva y humana.
Conclusiones
Por primera vez en Uruguay se reporta el proceso y registro de DAET en Pediatría fuera del ámbito de la terapia intensiva. De los niños asistidos por la UCPP- CHPR, 11,8% tenía registro de DAET. El proceso de toma de decisiones se realizó mayoritariamente en forma compartida entre profesionales y padres o cuidadores. Se constató un aumento progresivo de DAET durante el período estudiado así como de la utilización de un documento de registro específico, individualizado y adjunto a la historia clínica. En casi la totalidad de los niños fallecidos se respetó las DAET.