Servicios Personalizados
Revista
Articulo
Links relacionados
Compartir
Revista Médica del Uruguay
versión On-line ISSN 1688-0390
Rev. Méd. Urug. vol.31 no.1 Montevideo mar. 2015
Cesáreas en Uruguay
Dr. Francisco Cóppola*
Clínica Ginecotocológica A, Facultad de Medicina, Universidad de la República, Uruguay
Resumen
La Organización Mundial de la Salud (OMS) recomienda una tasa de cesáreas de 15%, por encima de la cual no se ven mejorías en los resultados materno-neonatales. La distribución mundial de la tasa de cesáreas es muy desigual y oscila entre el déficit (menos de 5%) y el exceso (encima de 30%). En los países que no tienen acceso (por ejemplo, países africanos) se comprueba una tasa creciente de cesáreas, independiente del punto de partida. En Uruguay hay un ascenso progresivo desde el 2009 (35,5%) al 2013 (43,7%), pero con muchas instituciones por encima de 55% y alguna que supera el 70%. Siempre es mayor en el ámbito privado que en el público. Todas las complicaciones maternas son mayores en la cesárea que en el parto (hemorragia que necesite histerectomía, complicaciones anestésicas, paro cardíaco, tromboembolismo e infección puerperal mayor). También la complicación de distrés pulmonar fetal. Analizamos los cuatro argumentos más esgrimidos para explicar este fenómeno: el beneficio económico del ginecólogo, cada vez más mujeres piden cesáreas sin justificación médica, el aumento de demandas y que el número de mujeres que de verdad necesitan una cesárea está aumentando. Se concluye que la tasa de cesáreas constituye un problema de salud pública y debe ser tratado como tal y se establecen recomendaciones, entre otras, una política de aplicación de las recomendaciones de la OMS en instituciones, auditorías y posicionamiento de la partera como recurso humano fundamental y autónomo para la asistencia del parto de bajo riesgo.
Palabras clave: CESÁREA/utilización URUGUAY
Key words: CESAREAN SECTION/utilization URUGUAY
* Profesor Agregado de Clínica Ginecotocológica “A”, Facultad de Medicina, Universidad de la República. Uruguay.
Correspondencia: Dr. Francisco Cóppola. Clínica Ginecotocológica A, Facultad de Medicina, Universidad de la República, Uruguay.
Correo electrónico: fracopp69@yahoo.es
Recibido: 16/12/14 Aprobado: 16/12/14
A) Cesáreas a nivel mundial
La Organización Mundial de la Salud (OMS) recomienda 15% como tasa aceptable de cesáreas, utilizando como criterio que luego de esa cifra el aumento de las cesáreas no se correlaciona con mejores resultados neonatales(1). En Estados Unidos, US Healthy People ha establecido como objetivo para el 2020 una reducción a 23%(2).
La distribución del porcentaje de cesáreas a nivel mundial es (como las realidades socioeconómicas y políticas) extremadamente desigual y oscila entre el déficit y el exceso. Por ejemplo, 33 países (24% del total) tienen una tasa menor de 5% que puede considerarse insuficiente (falta de acceso), considerando un 10% de tasa (también insuficiente) incluye 54 países (40% de los países).
Contrasta con las cifras latinoamericanas que se ubican en el rango de exceso, para el 2012, Brasil tenía una tasa de 45,9%, México 37,8%, Uruguay 31,9%.
Los países nórdicos tienen rangos entre 16% y 20%(3).
En términos generales y esquemáticos, asociando la tasa de cesáreas con la mortalidad materna y fetal, el mundo podría dividirse en cuatro grupos de países con:
1. Baja tasa de cesáreas (falta de acceso) y alta tasa de mortalidad materna perinatal(4) (concentrados en África).
2. Alta tasa de cesáreas (sin problemas de acceso) con intermedia tasa de mortalidad neonatal (países latinoamericanos).
3. Alta tasa de cesáreas y baja mortalidad neonatal (Estados Unidos y algunos países europeos).
4. Baja tasa de cesáreas y baja mortalidad neonatal (países nórdicos y Canadá).
Pero independientemente de la región o el país, un factor común es el aumento generalizado y más acentuado en los últimos años(5) (tabla 1).
B) Cesáreas en Uruguay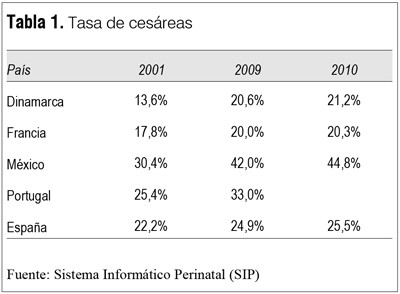
En el caso de nuestro país sí vemos un ascenso en los últimos cinco años, más o menos dos puntos por año en promedio(6) (tabla 2).
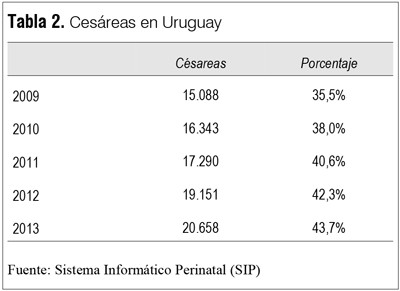
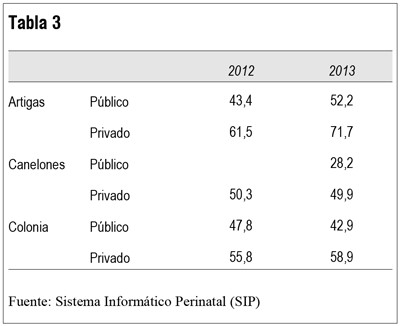
Si observamos la tabla 3 vemos el ejemplo de tres centros del interior evidenciándose (lo que es la regla) una diferencia entre el ámbito público y el privado, la tasa es menor en el público. La enorme mayoría por encima del promedio nacional.
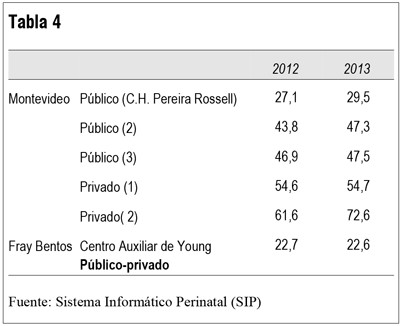
Un fenómeno igual se ve en las diferencias entre público y privado en Montevideo, pero más acentuadas; casi todas las instituciones están por encima del promedio, que es parcialmente compensado por la contribución más baja que el promedio en el Centro Hospitalario Pereira Rossell (tabla 4).
El último ítem de la tabla 4 corresponde al hospital de Young, que se sale de la regla por su constitución (público-privado) y por tener las tasas más bajas de cesáreas del país.
C) Las consecuencias negativas de las cesáreas
Este aumento desmesurado de la tasa de cesáreas no tendrá consecuencias inocuas, si bien las técnicas quirúrgicas y anestésicas han mejorado los resultados de las cesáreas, a este nivel contribuirán a un aumento de la morbimortalidad materna, como se muestra en la tabla 5 , que compara el riesgo de mortalidad materna de la cesárea con el parto(7).
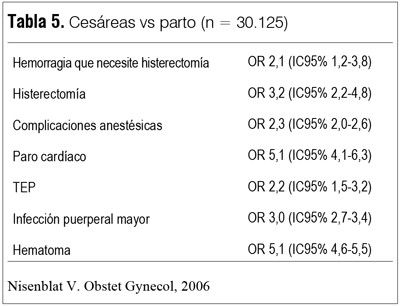
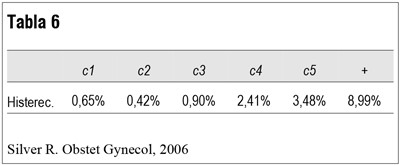
En la tabla 6 vemos el aumento del riesgo de histerectomía de acuerdo al número de cesáreas(8).
El aumento no solo se ve en la morbilidad materna, también en la fetal ya que se ve un aumento de la morbimortalidad respiratoria en la cesárea electiva, a todas las edades gestacionales, incluso al término aunque es más ostensible antes de las 39 semanas(9).
Estos niños no solo requieren hospitalización prolongada, sino que también están en mayor riesgo de enfermedad pulmonar crónica y muerte(10).
D) Las causas de una elevada tasa de cesáreas
Las cuatro razones más esgrimidas para explicar estas tasas elevadas de cesáreas son:
1. El beneficio económico del ginecólogo.
2. Cada vez más mujeres piden cesáreas sin justificación médica.
3. Aumento de demandas.
4. El número de mujeres que de verdad necesitan una cesárea está aumentando.
Como veremos, estas razones no explican en general la situación.
1. El beneficio económico del ginecólogo
En el interior (Federación Médica del Interior) las cesáreas se pagan en el ámbito público (y no los partos) y en el ámbito privado no se pagan los partos ni las cesáreas, los ginecólogos son (en general) los mismos, sin embargo la tasa de cesáreas es menor en el ámbito público. Por otra parte, en Montevideo en algunas instituciones se paga más el parto que las cesáreas, y, sin embargo, están a la cabeza en tasas de cesáreas. No hay ningún argumento de tipo económico que se pueda demostrar como originario de estas tasas. Incluso cuando el pago es mayor por parto, el nacimiento por cesáreas indiscutiblemente es más cómodo para el ginecólogo en la organizzación de su trabajo y vida personal (lo que sí sería un factor determinante).
2. Cada vez más mujeres piden cesáreas sin justificación médica
Sí. Hay cada vez más cesáreas a solicitud, originado esto en el falso concepto de que la cesárea es más segura que el parto, pero los estudios realizados en otros países con tasas elevadas demuestran que la contribución de la cesárea a pedido es por ahora marginal(11). Muchos ginecólogos hablan de presiones por parte de las mujeres embarazadas, pero lo cierto es que cuando se les pregunta a ellas, una cuarta parte de las madres que tuvieron cesáreas informan que habían experimentado presión desde el profesional de la salud para que se le practique una cesárea(12); no tenemos estudios en ese sentido en nuestro país.
Lo cierto es que si el nacimiento es visto como un acto médico (y no como un acontecimiento fisiológico) es lógico que entre un acto médico y otro se perciba (inadecuadamente) la cesárea como más segura (procedimiento breve, resultado inmediato).
3. Aumento de demandas
Es difícil estudiar el aspecto del “temor a las demandas” como causa de las cesáreas. Es una realidad que hay demandas por “no hacer cesáreas” y no por “no hacer partos”. Parece originarse en el “falso concepto” de que la “cesárea es más segura que el parto”. No está estudiado si este concepto es originario de las mujeres o es transmitido por los propios ginecólogos. Para averiguarlo, encuestamos: “¿Por qué vía se produjeron los nacimientos de ginecólogas o esposas de ginecólogos en los últimos diez años?”. El resultado se muestra en la tabla 7

La tasa de cesáreas en las ginecólogas o esposas de ginecólogos está muy por encima de la tasa nacional, por lo que se podría sugerir que tenemos un convencimiento intrínseco (más que lo declarativo) sobre que la cesárea es más segura que el parto y que la evidencia científica no lo ha podido (hasta el momento al menos) antagonizar.
Tal vez este aspecto sea más fuerte que el “temor a las demandas”, a pesar de ello los estudios realizados (no en nuestro país, pero sí en Estados Unidos, donde es aún más importante) han llegado a la conclusión de que el papel de la presión de la responsabilidad civil en el aumento de las cesáreas, por el momento, es modesto(13).
4. ¿El número de mujeres que en realidad necesitan una cesárea está aumentando?
Para analizar este punto veamos las indicaciones de las cesáreas tomadas del SIP (Sistema Informático Perinatal) en los últimos cinco años, tabla 8. En esta tabla no parece haber modificaciones sustanciales en las principales indicaciones de cesáreas.
El rubro que sí aumenta es la indicación “otras”, que pasa de 5,75% en 2009 a 7,07% en 2013 con un aumento progresivo, podría indicar que la cesárea “sin indicación médica” sí está aumentando significativamente en nuestro país.
El problema de la distocia del parto
La principal causa de indicación de una cesárea es la distocia del parto, que representó más del 18%, aunque el valor será más alto en realidad porque hay un 15% de pacientes sin datos (tabla 8). A su vez, los casos de distocia se dividen en: 1. Alteración de la contractibilidad. 2. Parto prolongado. 3. Fracaso de inducción. 4. Descenso detenido de la presentación. 5. Desproporción céfalo pélvica (tabla 9).
Un aspecto a considerar es la enorme influencia en la indicación de cesárea el esquemático y estricto diagnóstico del inicio de trabajo de parto (tres contracciones y 3 cm de dilatación). Esta definición no se corresponde con la fisiología y argumenta una enorme proporción de las cesáreas con menos de 5 cm de dilatación, cuando en realidad no han iniciado la fase activa.
Lo que define la fase activa del trabajo de parto es en realidad la dinámica, cuando se estudia la fase activa en relación con la dilatación vemos que 50% de las pacientes ingresó en fase activa a los 4 cm (es decir que la mitad de las pacientes no están en trabajo de parto aún a pesar de tener 4 cm) y el 74% está en fase activa con 5 cm (lo que es igual a decir que con 5 cm un cuarto de las pacientes no han entrado en trabajo de parto)(14).
Muchas pacientes en las que se considera que el parto no progresa y en las que se indican medidas intervencionistas antes de los 5 cm, ni siquiera han entrado en fase activa del parto.
Además, la principal herramienta en la actualidad para detectar una distocia es el partograma. Los partogramas de uso actual (Centro Latinoamericano de Perinatología) se han discutido como un recurso que argumenta cesáreas en base a una falsa estimación (en menos) de la duración de un parto normal. Estas tablas fueron hechas en los años 50 y 60 con mujeres más jóvenes y fetos de menor peso. Los estudios actuales muestran una duración normal del trabajo de parto mucho más prolongada que la encontrada en estos estudios. Todo indica que no le damos al trabajo de parto los tiempos normales y fisiológicos, por lo que se han propuesto nuevos partogramas con mejor base científica(14). El 46% de reducción de cesáreas se ha logrado aplicando estos nuevos criterios(15). Se impone la aplicación de un nuevo partograma bajo los nuevos conceptos.
El problema de la cesárea previa
La otra gran causa contribuyente a la tasa es la cesárea anterior bajo el falso paradigma de “cesárea es igual a otra cesárea”.
En realidad el temor a una rotura uterina debe ser balanceado con el riesgo de los sucesivos embarazos (morbimortalidad a futuro). Hay que tener en cuenta que cuando las pacientes están bien seleccionadas el riesgo es menor para una prueba de parto que una cesárea electiva. La probabilidad de muerte con cesárea electiva repetida es de 13,4/100.000 mientras que con una prueba de parto (con paciente seleccionada) es de 3,8/100.000. El éxito de la prueba de parto en paciente con cesárea anterior es entre 60% y 80%. Esto implica menos hospitalización, transfusiones, histerectomía y ventajas sobre el futuro reproductivo si desea más hijos. Esta información no está presente a la hora de evaluar el caso y, por lo tanto, no es brindada en general a las pacientes. La aplicación de un protocolo de parto en el caso de una cesárea anterior permitió en Estados Unidos la estabilización del índice de cesáreas en 32% en los últimos cinco años(16). En Uruguay hace cinco años teníamos un índice similar, ahora estamos 10 puntos por encima, es urgente aplicar un protocolo de prueba de parto en pacientes con cesárea anterior.
El problema de la presentación podálica
La publicación de un estudio realizado por Hanna M, que compara el parto vaginal con cesárea para la podálica(17), llevó en tiempo récord a un cambio de conducta hacia la cesárea de parte de los ginecólogos en Uruguay y en la mayoría de los países. Algunas naciones, sin embargo, tomaron con más precaución estos datos alegando problemas metodológicos e incluso realizaron sus propios estudios. Los propios autores publicaron más adelante que el seguimiento de estos niños(18) y las madres(19) dos años después no mostraron diferencias entre el parto vaginal y la cesárea para la podálica.
The PRMODA study, comparando 5.579 cesáreas y 2.526 pruebas de parto en podálica (con protocolo de selección) en Bélgica y Francia, demostró 71% de éxito en parto podálico sin aumento de la morbimortalidad(20).
Las nuevas informaciones parecen haber llegado demasiado tarde (o se encontraron con un bajo interés en retroceder) y las destrezas y habilidades para asistir parto vaginal se fueron perdiendo.
El ACOG (Colegio Americano de Obstetricia y Ginecología) apoya el parto vaginal en pacientes seleccionadas, pero ha reconocido que pocas personas tienen las habilidades para el procedimiento ahora que la cesárea ha sido el estándar en la última década(21).
En Canadá se está alentando a las mujeres a considerar la opción de parto podálico bajo protocolo de selección de pacientes y se alienta a la reconversión profesional de los médicos para ofrecer esta opción(22).
Las condiciones para seleccionar una paciente para parto en podálica están bien establecidas: edad gestacional mayor de 37 semanas, presentación de nalgas completa, ausencia de anomalías fetales, pelvis adecuada y peso fetal estimado entre 2.500 g y 4.000 g. Hay que discutir la incorporación de las destrezas sobre parto en podálica en la enseñanza de posgrado.
E) El parto como acontecimiento médico
Tal vez tengamos que buscar en el aumento desmesurado de las cesáreas causas más profundas. Lo primero que llama la atención es el papel de los ginecólogos como colectivo, la falta de análisis autocrítico sobre nuestra responsabilidad. En congresos, jornadas académicas y artículos científicos el análisis del problema de la cesárea es casi inexistente. Preocupa la falta de preocupación.
La tasa de cesáreas en Uruguay constituye un problema de salud pública. Más allá del problema de costos, etcétera, todos los esfuerzos en reducir la mortalidad materna se verán opacados por esta tasa de cesáreas. En los países con mínimas muertes por aborto o infecciones, la primera causa de muerte es la hemorragia, la mayoría vinculada al antecedente de cesárea.
Hay que discutir si “el modelo médico” se ajusta a los partos de bajo riesgo. Muchas de las intervenciones médicas del parto han sido desacreditadas por la evidencia científica, la posición de litotomía o ginecológica sustituyó a la vertical (antifisiológica), el examen del recién nacido sustituyó el contacto materno, episiotomías rutinarias, leche artificial (aspectos sin beneficio demostrado o con efecto negativo), etcétera.
En Uruguay se ha puesto mucho énfasis en aplicar las recomendaciones de la OMS para el recién nacido y la lactancia, pero no para las recomendaciones de la asistencia del parto. A continuación una lista de recomendaciones de la OMS que en general no se aplican en Uruguay (ni en la mayoría de los países latinoamericanos), la mayoría de las cuales tienden a limitar el “intervencionismo” y sus consecuencias negativas(23).
Es necesaria una política tendiente a la aplicación de las recomendaciones de la OMS para la asistencia del parto.
F) Maternidad: tres tipos de modelos, ¿cuál seguir?
Hay (esquemáticamente) tres tipos de maternidades:
1. Alta tecnología muy medicalizada, centrada en el médico (Estados Unidos, Francia, Brasil).
2. Centrada en la mujer con baja tasa de intervención, parteras autónomas (Holanda, países escandinavos).
3. Mezcla de ambas (Reino Unido, Canadá, Alemania, Japón, Australia).
En realidad la tasa de cesáreas está en relación con la implementación del “modelo médico” de parto. Parto centrado en el ginecólogo, con alta tecnología, se asocia a alta tasa y no necesariamente a bajo índice de morbimortalidad neonatal. La estrategia de los países nórdicos, parto centrado en la mujer, con alta participación de las parteras (que son autónomas) se asocia a una tasa de cesáreas muy baja y baja tasa de morbimortalidad neonatal.
Si observamos las tasas de cesáreas de Uruguay, el factor común que relaciona un nivel más bajo de cesáreas es la participación de las parteras. La partera es una profesional acostumbrada al acompañamiento más respetuoso de los períodos fisiológicos (modelo mínimamente intervencionista), más aplicable en el parto de bajo riesgo. La propia formación del ginecólogo, centrada en el antagonismo salud-enfermedad, tiende al intervencionismo (hacer algo). Lamentablemente, muchas parteras con el curso del tiempo abandonan su rol.
Un punto de referencia para Uruguay es el Hospital de Young, donde se aplican las recomendaciones de la OMS, con bajo intervencionismo, parto centrado en la mujer con parteras autónomas. Como consecuencia tiene las tasas más bajas de cesáreas del país (20%), es público y privado, con buenos resultados maternos perinatales.
G) Conclusiones
- Se comprueba un incesante aumento de cesáreas en nuestro país con varias instituciones por encima de 60% y alguna que llega a 70%.
- Este aumento incesante no implican mejoras en los resultados neonatales, sino lo contrario, y llevará a un aumento de la mortalidad materna.
- Por lo tanto, estamos frente a un problema de salud pública que necesita determinadas acciones, a continuación se sugieren algunas:
1. Una política de aplicación de las recomendaciones de la OMS en las instituciones.
2. Una adecuación del partograma y la capacitación en los nuevos conceptos de duración del parto.
3. Auditorías.
4. Protocolo de parto en paciente con cesárea anterior.
5. Introducción del entrenamiento en parto podálico.
6. Posicionamiento de la partera como recurso humano fundamental y autónomo para la asistencia del parto de bajo riesgo.
Abstract
The World Health Organization (WHO) recommends a c-section rate of 15%, understanding that over that figure there is no improvement in maternal-neonatal results. Global distribution of c-section rates is rather uneven and ranges from a deficit (under 5%) and an excess (over 30%). In those countries where they can not have access to it (for instance in African countries) a growing number of c-sections is seen, regardless of the starting point. In Uruguay there is a progressive increase since 2009 (35.3%) and until 2013 (43.7%), although there are several institutions whose rate is over 55%, and even a few rise up to 70%. It is always more usual in the private sector than in the public sector. All maternal complications are greater in the c-section when compared to delivery (haemorrhage needing hysterectomy, complications with anaesthesia, stroke, thromboembolism and greater puerperal infection). Also, fetal pulmonary distress appears as a frequent complication. We analysed the four most widely used arguments to explain the phenomenon: economic benefit for the gynaecologist, women are gradually asking more for a c-section without a medical justification, the increase of legal claims and the fact that the number of women requiring c-sections is also increasing. The study concludes that the c-section rate constitutes a public health issue and it needs to be treated as such. Recommendations are made, a policy by which the WHO recommendations are applied, audits are made and midwives are reinstated as a fundamental and autonomous human resource to assist low risk labors.
Resumo
A Organização Mundial da Saúde (OMS) recomenda uma taxa de cesáreas de 15%, por encima da qual não se observam melhorias nos resultados materno-neonatais. A distribuição mundial da taxa de cesáreas é muito desigual e varia entre o déficit (menos de 5%) e o excesso (superior a 30%). Nos países que não tem acesso (por exemplo, países africanos) se comprova una taxa crescente de cesáreas, independentemente do valor do ponto de partida. No Uruguai há um crescimento progressivo desde 2009 (35,5%) até 2013 (43,7%), porém muitas instituições apresentam valores superiores a 55% e alguma supera 70%. Essas taxas sempre são maiores no setor privado que no público. Todas as complicações maternas são maiores na cesárea que no parto (hemorragia que necessite histerectomia, complicações anestésicas, parada cardíaca, tromboembolismo e infecção puerperal maior). También a complicação de distrés pulmonar fetal.
Analisamos os quatro argumentos mais utilizados para explicar este fenómeno: o beneficio econômico do ginecologista, cada vez mais mulheres pedem cesáreas sem justificação médica, o aumento dos processos judiciais e que o número de mulheres que realmente necessitam uma cesárea está aumentando.
Concluímos que a taxa de cesáreas é um problema de saúde pública e deve ser tratado como tal e fazemos algumas recomendações, entre outras, uma política de aplicação das recomendações da OMS nas instituições, auditorias e posicionamento da parteira como recurso humano fundamental e autónomo para a atenção do parto de baixo risco.
Bibliografía
1. Appropriate technology for birth. Lancet 1985; 2 (8452):436-7.
2. Healthy People 2020. Maternal, infant and child health: summary of Objectives. Disponible en: http://healthypeople.gov/2020/topicsobjectives2020/pdfs/MaternalChildHealth.pdf. [Consulta: 19 de Nov. de 2014].
3. Gibbons L, Belizan JM, Lauer JA, Betran AP, Merialdi M, Althabe F. Inequities in the use of cesarean section deliveries in the world. Am J Obstet Gynecol 2012; 206:331.e1-19.
4. Mortalidad materna en 2005: estimaciones elaboradas por la OMS, el UNICEF, el UNFPA y el Banco Mundial. Disponible en: http://whqlibdoc.who.int/publications/2008/9789243 596211_spa.pdf?ua=1 [Consulta: 20 de Nov. de 2014].
5. Health at a Glance 2013: OECD Indicators. Disponible en: http://www.oecd.org/els/health-systems/Health-at-a-Glance-2013-Chart-set.pdf [Consulta: 19 de Nov. de 2014].
6. Centro Latinoamericano de Perinatologia, Salud de la Mujer y Reproductiva. Sistema Informático Perinatal (SIP). Disponible en: http://www.paho.org/clap/index.php?option=com_content&view=article&id=84&Itemid= [Consulta: Agosto de 2014].
7. Nisenblat V, Barak S, Griness O, Degani S, Ohel G, Gonen R. Maternal complications associated with multiple cesarean deliveries. Obstet Gynecol 2006; 108:21-6.
8. Silver R, Landon M, Rouse D, Leveno KJ, Spong CY, Thom EA, et al. Maternal morbidity associated with multiple repeat cesarean deliveries. Obstet Gynecol 2006; 107:1226-32.
9. Hansen AK, Wisborg K, Uldbjerg N, Henriksen TB. Risk of respiratory morbidity in term infants delivered by elective caesarean section: cohort study. BMJ 2008; 336:85-7.
10. Keszler M, Carbone MT, Cox C, Schumacher RE. Severe respiratory failure after elective repeat cesarean delivery: a potentially preventable condition leading to extracorporeal membrane oxygenation. Pediatrics 1992; 89:670-2.
11. McCourt C, Weaver J, Statham H, Beake S, Gamble J, Creedy DK. Elective cesarean section and decision making: A critical review of the literature. Birth 2007; 34:65-79. Disponible en: http://onlinelibrary.wiley.com/doi/10.1111/j. 1523-536X.2006.00147.x/full [Consulta: 19 de Nov. de 2014].
12. Declercq ER, Sakala C, Corry MP, Applebaum S. Listening to mothers II: report of the second national U.S. survey of women’s childbearing experiences. New York: Childbirth Connection, oct. 2006. Disponible en: http://www.childbirthconnection.org/listeningtomothers/ [Consulta: Agosto de 2014].
13. Sakala C, Yang YT, Corry MP. Maternity care and liability: pressing problems, substantive solutions. Womens Health Issues 2013; 23(1):e7-13.
14. Zhang J, Troendle J, Mikolajczyk R, Sundaram R, Beaver J, Fraser W, et al. The natural history of the normal first stage of labor. Obstet Gynecol 2010; 115:705-10.
15. Leeman L, Leeman R. A Native American community with a 7% cesarean delivery rate: does case mix, ethnicity, or labor management explain the low rate? Ann Fam Med 2003; 1:36-43.
16. National Institutes of Health Consensus Development Conference Panel. National Institutes of Health Consensus Development conference statement: vaginal birth after cesarean: new insights March 8-10, 2010. Obstet Gynecol 2010; 115:1279-95.
17. Hannah M, Harrah W, Hewson S, Hodnett ED, Saigal S, Willan AR. Planned caesarean section versus planned vaginal birth for breech presentation at term: a randomized multicentre trial. Lancet 2000; 356(9239):1375-83.
18. Whyte H, Hannah M, Saigal S, Hewson S, Amankwah K, Cheng M, et al. Outcomes of children at 2 years after planned cesarean birth versus planned vaginal birth for breech presentation at term: the international randomized Term Breech Trial. Am J Obstet Gynecol 2004; 191(3):864-71.
19. Hannah M, Whyte H, Hannah W, Hewson S, Amankwah K, Cheng M, et al. Maternal outcomes at 2 years after planned cesarean section versus planned vaginal birth for breech presentation at term: the international randomized Term Breech Trial. Am J Obstet Gynecol 2004; 191(3):917-27.
20. Goffinet F, Carayol M, Foidart J, Alexander S, Uzan S, Subtil D, et al. Is planned vaginal delivery for breech presentation at term still an option? Results of an observational prospective survey in France and Belgium. Am J Obstet Gynecol 2006; 194:1002-11.
21. ACOG Committee on Obstetric Practice. ACOG Committee Opinion No. 340. Mode of term singleton breech delivery. Obstet Gynecol 2006; 108:235-7.
22. Kotaska A, Menticoglou S, Gagnon R, Farine D, Basso M, Bos H, et al. SOGC clinical practice guideline: Vaginal delivery of breech presentation: no. 226, June 2009. Int J Gynaecol Obstet 2009; 107:169-76.
23. Biblioteca de Salud Reproductiva de la OMS. Atención durante el parto. Disponible en: http://apps.who.int/rhl/pregnancy_childbirth/childbirth/es/ [Consulta: 28 de Nov. de 2014].














