Services on Demand
Journal
Article
Related links
Share
Revista Médica del Uruguay
On-line version ISSN 1688-0390
Rev. Méd. Urug. vol.28 no.1 Montevideo Mar. 2012
Uso prolongado de espaciador en infección de cadera: nueva modalidad de tratamiento en dos tiempos
Dres. Rogelio Freddy Rey*, Viviana Teske†
Instituto Nacional de Ortopedia y Traumatología (INOT), Administración de los Servicios de Salud del Estado (ASSE), Ministerio de Salud Pública. Uruguay
Resumen
Objetivo: el tratamiento habitual en la infección protésica es la revisión en dos tiempos. Aquí definimos un nuevo enfoque terapéutico, retrasando el segundo tiempo mientras el espaciador sea útil y permita una buena función clínica. No hemos encontrado en la literatura trabajos que muestren la evolución de espaciadores por tiempo prolongado.
Material y método: se realizó una evaluación retrospectiva de 49 pacientes con infección de cadera que permanecieron con un espaciador artesanal entre uno y nueve años. Del total, dos se perdieron, siete fallecieron, 13 requirieron el segundo tiempo, y 27 de ellos se mantienen con el espaciador, con un promedio de cuatro años.
Resultados: el segundo tiempo fue necesario por rotura de cotilo de cemento (cinco casos), disconfort (cinco casos), y otros en tres casos. En estos hubo dos recidivas de infección a los tres y cinco años de la cirugía. Los 27 casos que se mantienen con el espaciador presentaron una mejoría franca del score clínico en relación al preoperatorio, ninguno de ellos aceptó realizarse el segundo tiempo, y con radiografías que no mostraron alteración del stock óseo en la evolución en ninguno de los casos. Solo en un caso de estos hubo recidiva, diagnosticada al momento de segundo tiempo, donde se realizó un nuevo espaciador.
Conclusiones: la cirugía en dos tiempos es una excelente medida de control de infección y el espaciador realizado logra un resultado clínico tan bueno en el período intermedio que permite postergar el segundo tiempo hasta el momento en que el paciente lo requiere de necesidad, pudiendo llegar a ser definitivo en pacientes muy añosos o terminales.
Palabras clave: CEMENTOS PARA HUESOS
INFECCIONES RELACIONADAS CON PRÓTESIS
PRÓTESIS DE CADERA
Keywords: BONE CEMENTS
PROSTHESIS-RELATED INFECTIONS
HIP PROSTHESIS
* Profesor Adjunto de la Clínica de Traumatología y Ortopedia. Facultad de Medicina, Universidad de la República. Subdirector del Instituto Nacional de Ortopedia y Traumatología. Traumatólogo de Cooperativa Médica de Canelones (COMECA) y del Centro de Asistencia del Sindicato Médico del Uruguay (CASMU), Banco de Prótesis y Sanatorio Americano. Uruguay.
† Traumatóloga del Centro de Asistencia del Sindicato Médico del Uruguay (CASMU). Uruguay
Correspondencia: Dr. Rogelio Rey. Chiavari 3009. Montevideo, Uruguay. Correo electrónico: drrogeliorey@hotmail.com
Recibido: 25/7/11
Aceptado: 4/1/12
Conflicto de intereses: los autores del presenta artículo declaran que no existe conflicto de intereses.
Introducción
La infección profunda siguiendo una artroplastia es una complicación devastadora y puede, en ocasiones, acompañarse de compromiso sistémico(1). A pesar de que el mejor tratamiento es el profiláctico, y que se adoptan múltiples medidas con ese fin (técnica quirúrgica, salas de flujo laminar, antibiótico profiláctico, etcétera), la incidencia aproximada en nuestro medio ya fue publicada por el Fondo Nacional de Recursos(2).
Sin embargo, su diagnóstico y tratamiento continúa siendo uno de los problemas más desafiantes para el cirujano ortopédico.
Actualmente, el tratamiento considerado estándar de oro consiste en el retiro del implante y la reimplantación de una artroplastia en dos estadios. En este trabajo definimos un nuevo enfoque del tratamiento en dos tiempos de esta patología, postergando el segundo tiempo todo lo necesario mientras el espaciador colocado persista con una buena función.
Revisión de la literatura
No hemos encontrado en la literatura ningún trabajo que muestre la evolución de espaciadores por tiempo prolongado, excepto una publicación donde se presentan dos casos que permanecieron con el espaciador por tres y cinco años, respectivamente, ya que por causas médicas no se pudo realizar el segundo tiempo(3). Los restantes trabajos evalúan el resultado final a mediano y largo plazo, luego de realizada la nueva artroplastia (segundo tiempo).
En cuanto al tratamiento de la infección protésica con reimplantación en uno y en dos tiempos, la bibliografía muestra resultados levemente superiores en cuanto a control de infección cuando el mismo se realiza en dos tiempos, y, además, con mejor función en el intervalo entre ambos si se asocia un espaciador (prótesis temporal) articulado. Y por esto es el tratamiento de elección más aceptado mundialmente, incluso es el protocolo de nuestro país(4-14).
Material y método
Se presenta la evaluación retrospectiva de una serie de 49 espaciadores de cadera en 48 pacientes de 61 años promedio (entre 35 y 82 años), todos articulados, con un mínimo de un año de realizados. Esta serie incluye a todos los pacientes operados entre 2001 y 2005, que por algún motivo (incluyendo la negativa del paciente) no pudieron entrar en el protocolo de revisión en dos tiempos antes de los tres meses, y todos los operados luego de enero de 2006 hasta enero de 2009, en los que se decidió seguir el protocolo de tratamiento que mostramos en este trabajo. Todos fueron operados por el mismo equipo quirúrgico, en diferentes centros del país, en infecciones periprotésicas (43 casos), así como en infecciones de osteosíntesis (cuatro casos), y en artritis primaria evolucionada de cadera (dos casos). Fueron excluidos todos aquellos pacientes operados en ese período de tiempo por el mismo equipo, donde el paciente no permaneció un mínimo de un año con el espaciador, ya sea por necesidad de revisión, fallecimiento u otra causa.
Se presenta la relación entre el estado clínico previo y el momento del último control con el espaciador, según el score de Merle D'Aubigne-Postel, o hasta su conversión al segundo tiempo y su causa. Todos los pacientes tenían un mínimo de un año de evolución controlado con el espaciador, tanto los que fallecieron (siete casos), como los que se perdieron (dos casos), así como también los que requirieron el segundo tiempo y los que persisten aún con el espaciador. Se describe la técnica de realización del mismo.
Técnica quirúrgica
Una vez realizado el diagnóstico de la infección profunda de la articulación o de la prótesis siguiendo los parámetros habituales tanto clínicos (dolor, fístula), como paraclínicos (radiografías, hemograma, eritrosedimentación, proteína C reactiva, y punción con cultivo, excepcionalmente otros estudios), se procedió a realizar el primer tiempo, que consiste en el retiro del implante previo y la colocación de espaciador articulado.
Excepto en dos casos que requirieron osteotomía extendida, se utilizó un abordaje anterolateral de la cadera transglúteo con el paciente en decúbito lateral. Luego de la luxación se retiró el implante y todo el cemento, además de la resección de todos los tejidos necróticos. Lavado abundante de la herida operatoria con 10 litros de suero fisiológico.
La segundo etapa de la cirugía consiste en la colocación del espaciador articulado, para lo cual se utilizarán dos dosis de cemento (polimetilmetacrilato) con gentamicina, asociado a 4 g de vancomicina por dosis, o del antibiótico específico al germen conocido. En un caso se utilizó meropenem porque el paciente presentaba un Enterobacter multirresistente. Una dosis de cemento se une al techo acetabular y se moldea con la cabeza del implante que se va a colocar en el fémur, para formar la cavidad cotiloidea del espaciador. Se coloca luego un tallo protésico extraído previamente y reesterilizado (sin costo) con la segunda dosis de cemento que se coloca alrededor del tallo (moldeándolo), y no dentro del canal; el mismo debe evitar rotaciones y hundimiento del tallo en el fémur. Debe permitir su fácil extracción para el segundo tiempo (figura 1). Posteriormente se reduce y se testa la cadera, y, si es estable, se cierra la herida bajo uno o dos drenajes que se dejarán por unos días hasta que su gasto sea mínimo (no antes de los cinco días).
En solo dos casos se utilizó un espaciador monopolar (donde la cabeza hecha de cemento articula con el cotilo óseo remanente), y en cinco casos se utilizó un cotilo de polietileno asociado al cemento con antibiótico, como describe Etienne en su trabajo(11).
El paciente se rehabilita progresivamente, según su tolerancia, desde las 24 horas sin diferencias con una artroplastia primaria.
De los 49 casos iniciales, siete pacientes fallecieron de causas no relacionadas con su cadera, con muy buena función de la misma al momento de la muerte, con 29 meses promedio de realizado el espaciador (entre 13 y 48 meses). Dos casos con más de un año de control se perdieron (probablemente hayan fallecido, ya que no es posible llegar a una nueva prótesis sin pasar por el registro del Fondo Nacional de Recursos).
De los 40 casos restantes, 13 pacientes habían requerido el segundo tiempo por diferentes causas que se muestran en la tabla 3, y 27 permanecían con el espaciador al momento del último control.
Evaluamos estos últimos 40 casos, que incluían 21 pacientes de sexo femenino y 18 de sexo masculino (un paciente tuvo dos espaciadores), 25 casos con compromiso de la cadera derecha y 15 de la izquierda.
Treinta y cuatro casos eran secundarios a una infección protésica, cuatro secundarios a osteosíntesis y dos de artritis primaria. El diagnóstico fue realizado mediante la clínica según la evolución y la presencia o no de fístula, que estuvo presente en 13 de los casos, asociado a los exámenes paraclínicos y las radiografías; en esta serie, la punción fue realizada solamente en 14 casos.
Los gérmenes se encontraron en 70% (31 casos), y los mismos se muestran en la tabla 1. De los restantes, en dos no se aisló germen y en los siete restantes no había datos en la historia clínica.
Las patologías concomitantes más frecuentemente encontradas en los pacientes fueron hipertensión arterial (33%), cardiopatía isquémica (23%), tabaquismo (18%) y obesidad (10%), entre otras.
La cirugía fue realizada como se describió anteriormente. Se trataron todos los pacientes con antibiótico (iniciado intraoperatorio, luego de retiradas las muestras para estudio) por un mínimo de seis semanas (ajustado al antibiograma intraoperatorio), y siempre con combinación de dos antibióticos. Habitualmente, un mínimo de tres semanas por vía intravenosa y tres semanas más por vía oral. En los casos de germen desconocido se asociaron ciprofloxacina y clindamicina hasta el final del tratamiento.
El tiempo de evolución con espaciador de estos 40 pacientes fue en promedio de 33 meses (rango de 12 a 108 meses).
Resultados
Los resultados clínicos fueron evaluados mediante la historia clínica y el examen físico de todos los pacientes usando el score de Merle D'Aubigne-Postel(15), que otorga puntajes de 1 a 6 para dolor, movilidad y marcha, y a la suma de los valores; se considera: menor de 12 puntos, mal resultado; de 13 y 14 puntos, regular; de 15 y 16 puntos, bueno, y de 17 y 18 puntos, muy bueno). Los mismos se muestran en la tabla 2, y allí se puede apreciar que había tres casos de resultados muy buenos en el preoperatorio y 37 casos malos y regulares, pasando en el posoperatorio, al momento del último control, a tener 20 casos de resultados buenos y muy buenos, 7 regulares y 12 malos, pero 38 de los 40 casos evaluados tenían mejoría de su score clínico. Los 12 resultados malos en el posoperatorio, ya eran así en el preoperatorio y consistían en pacientes que prácticamente no deambulaban previamente, e incluso uno de ellos tenía una severa neuralgia ciática como secuela de una grave lesión acetabular a la que se había realizado osteosíntesis previa con compresión del nervio (siete de estos pacientes mejoraron en al menos tres puntos el score, y solo dos de ellos tienen un puntaje inferior que en la evaluación preoperatoria). Esto muestra una franca mejoría en lo que respecta a la evolución clínica de los pacientes considerando las etapas pre y posoperatorias.
Los pacientes fallecidos, que no se pudieron evaluar clínicamente, fueron evaluados según el estado, previo al fallecimiento, de su cadera en cuanto a función y dolor en la marcha, consultando a los familiares que vivían con ellos, pero no fueron agregados en la tabla. De esta misma forma fue evaluada la presencia o no de infección clínica conocida en estos casos, previo al fallecimiento.
Los pacientes perdidos llevaban más de un año de evolución con el espaciador y no pudieron ser reevaluados al momento de este trabajo, sabiendo sí que ninguno de ellos llegó al segundo tiempo, ya que no hay historia de cirugía en ninguna institución donde se realiza artroplastia en el país.
Del total de pacientes evaluados, 27 casos (67,5%) permanecen con el espaciador y 13 casos (32,5%) requirieron el segundo tiempo por diferentes causas que se muestran en la tabla 3. Todos estos casos habían permanecido con el espaciador por un período de mayor a un año (promedio 29 meses).

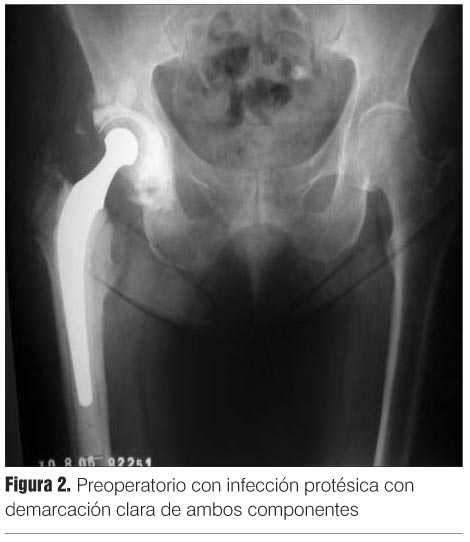
De los pacientes a quienes se les realizó el segundo tiempo, hubo dos infecciones profundas entre los tres y cinco años posoperatorios, uno de ellos falleció por sepsis grave, un paciente alcoholista que tenía un defecto femoral de todo el tercio proximal y había requerido una prótesis tumoral en ese segundo tiempo (figura 2).
Un solo paciente de los que permanecía con espaciador presentó recidiva de la infección, diagnosticada al momento del segundo tiempo, por lo que se realizó un nuevo espaciador, que aún mantiene con más de tres años de evolución con excelente resultado clínico radiológico.
Las complicaciones de toda la serie de espaciadores se muestra en la tabla 4, y, como se ve, las mismas son muy poco frecuentes. Cuatro de los casos requirieron el segundo tiempo por alguna complicación.
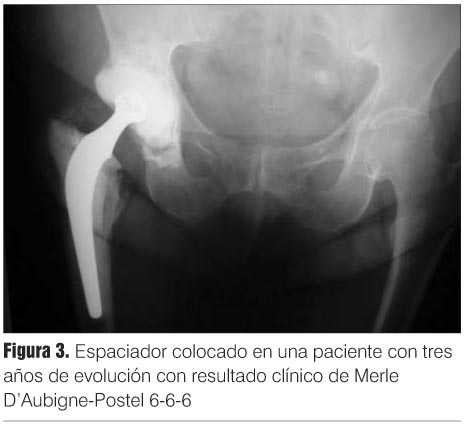
Veintisiete pacientes permanecen con el espaciador al momento del último control, con un seguimiento promedio de 48 meses (entre 12 y 96 meses), con una evaluación clínica excelente y buena en la mayoría de los casos y con excelente resultado radiológico (figura 3). Debe destacarse que ninguno de estos pacientes acepta la realización del segundo tiempo en este momento, lo que habla de la conformidad con la situación actual, y que, además, los peores resultados clínicos se asociaron a pacientes con múltiples patologías médicas concomitantes, a edad mayor de 75 años, o a alguna complicación del espaciador.
Discusión
El tratamiento de las artroplastias infectadas continúa siendo controvertido, aunque el objetivo final es llegar al reimplante de una nueva prótesis. El mismo puede ser realizado de las siguientes formas:
1) En una revisión en un solo acto (revisión en un tiempo) utilizando cemento con antibiótico, que tiene la ventaja de evitar la acumulación de intervenciones que agregan morbilidad y además disminuye los costos para el paciente y la sociedad. La desventaja de este procedimiento es que los análisis estadísticos de un metaanálisis, realizado por Garvin(16), muestran una menor incidencia de resultados favorables en cuanto a control de infección, que llegan hasta 82%, sobre más de 1.000 caderas evaluadas, menor aun si se utilizan implantes no cementados en un tiempo (menor a 58%). A pesar de esto, hay autores que continúan realizando este tipo de tratamiento como rutina y muestran resultados considerados aceptables por ellos(17,18). Sería más controvertido aun en casos con déficit del stock óseo, que requerirían aportes de aloinjerto o uso de implantes no cementados.
2) En una revisión en dos tiempos. Consiste en una primera etapa en el retiro del implante y la necrectomía amplia, asociado a la antibioticoterapia correspondiente (local y general), y luego de normalizados los estudios paraclínicos (eritrosedimentación y proteína C reactiva), en un tiempo prudencial, que se considera de no menos de seis semanas, realizar el segundo tiempo, que es la recolocación del implante protésico. A su vez, estos dos tiempos pueden realizarse sin espaciador o con colocación de un espaciador temporal. Ese espaciador tiene los objetivos de: a) mantener los espacios para facilitar el segundo tiempo; b) que el paciente esté más confortable en ese intervalo, y c) realizar antibioticoterapia local a altas dosis, que quizá sea el objetivo más importante de este elemento. Además, ese espaciador puede ser articulado ya sea de tipo artesanal (Uruguay) o comercial (Prostalac)(6,7), o no articulado como propone la Clínica Mayo en la publicación de su historia de la revisión en dos tiempos sobre 169 casos operados. En ellos muestra una incidencia de falla que aumenta progresivamente a lo largo de los años, siendo muy alta a los diez años, con sobrevida sin infección de 87,5%, y solo de 75% sin falla mecánica a ese tiempo(19).
En este trabajo realizamos la evaluación de los casos operados por artritis crónicas e infecciones secundarias a cirugía, ya sea protésica o no protésica. Nuestra conducta habitual, siguiendo los criterios internacionales, es la revisión en dos tiempos, realizando en un primer tiempo la extracción del implante previo, la necrectomía amplia y la colocación de un espaciador fabricado en forma artesanal con un tallo protésico extraído de cirugías previas y reesterilizado (costo cero), colocado con cemento en el canal de forma que controle rotaciones y hundimiento, y que articule con un acetábulo de cemento moldeado artesanalmente en ese acto operatorio. Ese cemento tiene antibiótico a altas dosis, asociando el que trae de origen (gentamicina), y el específico para el germen, habitualmente vancomicina, no menos de 4 g por dosis. Posteriormente se realiza antibioticoterapia intravenosa combinada por tres semanas y vía oral por otras tres semanas. En los casos de no contar con el germen antes de la cirugía, se asocian ciprofloxacina y clindamicina y se ajustan según el antibiograma posoperatorio. Aunque siguiendo la conducta el segundo tiempo se realiza dentro de los primeros dos o tres meses, se siguió esta serie de pacientes, a los cuales se los dejó con el espaciador hasta el momento del último control o hasta que el paciente requirió realizarse el segundo tiempo por alguna complicación sufrida por su cadera, o por dolor, luego de permanecer un mínimo de un año con el espaciador.
Consideramos que esta es una serie muy importante de pacientes con espaciador colocado con más de un año de evolución, lo que no tiene antecedentes conocidos por nosotros en la literatura.
Le asociamos a esto los resultados del control de infección (recidiva de solo tres de los 49 casos, con solo dos casos perdidos), lo que es similar a las publicaciones mencionadas en la literatura de revisión en dos tiempos, con la diferencia de que la mayoría de estos pacientes todavía pueden realizarse el segundo tiempo si ello es necesario por algún motivo, pero sabiendo que alejar la segunda cirugía del proceso previo aumenta los índices de no recidiva de la infección.
Un elemento agregado muy importante es que muchos de estos pacientes son añosos o con patologías asociadas, donde si el espaciador le permite una calidad de vida con score clínico que se aproxime al de un implante protésico, se le estaría evitando una segunda intervención con los riesgos que esto tiene. De hecho, varios de los pacientes de la serie murieron de causas ajenas a su cadera (tumor, infarto, etcétera), con el espaciador colocado y con muy buen score clínico de su cadera.
Al finalizar, pueden surgir tres preguntas:
1. ¿Puede funcionar una cadera con una superficie de fricción de metal con cemento sin producir dolor ni ruidos? Sí lo puede y quizá tenga que ver con que son pacientes precedidos de cuadros prolongados de mucho dolor por su infección, y que esta cirugía les genera una franca mejoría durante un tiempo prolongado. Igualmente, dado que la falla por rotura del acetábulo de cemento es una de las causas más frecuentes de la necesidad del segundo tiempo, cada vez con más frecuencia colocamos un acetábulo de polietileno en el espaciador.
2. ¿Cómo se entiende que un espaciador, que es una "prótesis floja", por llamarlo de alguna manera, pueda funcionar sin provocar dolor ni pérdida del stock óseo? Quizá, en parte, por lo mencionado anteriormente, y en cuanto al stock óseo, no vimos ningún paciente en la serie que presentara pérdida del stock o necesidad de cirugía por esto.
3. ¿Por qué no realizar una revisión en un tiempo si los resultados en cuanto a control de infección son muy buenos y los vamos a dejar con el espaciador? Porque si fuera una revisión a prótesis definitiva no sería aconsejable utilizar altas dosis de antibiótico en el cemento porque sus propiedades se alterarían y porque si un paciente evolucionara mal desde el punto de vista infeccioso, el retiro del espaciador es una cirugía sencilla relativamente rápida y sin mayor pérdida del stock óseo previo.
Conclusiones
Con los resultados obtenidos consideramos que este tipo de intervenciones en dos tiempos, realizando un espaciador que se prolonga en el tiempo todo lo que el paciente lo considere útil, es una muy buena elección para esta grave complicación. Es probable, además, que el uso de un implante de polietileno para el acetábulo, asociado a la antibioticoterapia local en el cemento a altas dosis, y general combinada y prolongada, podría disminuir la incidencia de necesidad del segundo tiempo o separar el mismo, si es necesario, lo máximo posible del proceso infeccioso inicial.
Summary
Objective: two-stage revision is the standard treatment of prosthesis infection. The present study defines a new therapeutic approach, delaying the second procedure as long as the spacer is useful and allows for an appropriate clinical functioning.
We have failed to find studies that show the evolution of spacers over a long period of time.
Method: we conducted a retrospective assessment of 49 patients with hip infection who had a handmade spacer between one and nine years. Out of these 49 patients, seven died, 13 required a second procedure and 27 still have the spacer, the average being four years.
Results: the second procedure was needed due to acetabular cement breakage (five cases), discomfort (five cases) and other reasons (three cases). There were two infection relapses, three and five years after surgery.
The 27 patients who still have the spacers in place evidenced a significant improvement of the clinical score compared to the postoperative condition, none of them was willing to undergo a second procedure, and their X-rays did not show bone stock alterations in the evolution. There was a single case of relapse, being it diagnosed upon the second procedure, where a new spacer was used. .
Conclusions: two-stage procedure surgery happens to be an excellent way to control infection and the spacer used achieves clinical results that are so good in the intermediate time that it enables to delay the second procedure until patients so require it, being it a final solution in old age or terminal patients.
Resumo
Objetivo: o tratamento habitual na infecção de prótese é a revisão em dois tiempos. Neste trabalho definimos um novo enfoque terapêutico, atrasando o segundo tempo durante o período no qual o espaçador seja útil e permita uma boa função clínica.
Não encontramos na literatura trabalhos que mostrem a evolução dos espaçadores por tempo prolongado.
Material e método: realizou-se uma avaliação retrospectiva de 49 pacientes com infecção de quadril que permaneceram com um espaçador artesanal por períodos entre um e nove anos. Do total, dois foram perdidos, sete faleceram, 13 necessitaram o segundo tempo e 27 continuam com o espaçador, por um média de quatro anos.
Resultados: o segundo tempo foi necessário por ruptura de cótilo de cimento (cinco casos), desconforto (cinco casos), y outros motivos (três casos). Nestes pacientes foram registradas duas recidivas de infecção três e cinco anos depois da cirurgia.
Os 27 casos que continuavam com o espaçador apresentaram uma melhoria notória do escore clínico com relação ao período pré-operatório; nenhum paciente aceitou realizar o segundo tempo, as radiografias não apresentavam alterações do estoque ósseo na evolução em nenhum caso. Somente em um destes casos foi registrada uma recidiva, diagnosticada no momento do segundo tempo, quando se colocou um novo espaçador.
Conclusões: a cirurgia em dois tempos é uma excelente medida de controle de infecção e o espaçador apresenta um resultado clínico no período intermédio que permite postergar o segundo tempo até o momento que o paciente o necessita, podendo considerar a possibilidade de ser definitivo em pacientes de idade muito avançada ou terminais.
Bibliografía
1. Hanssen AD, Rand JA. Evaluation and treatment of infection at the site of a total hip or knee arthroplasty. Instr Course Lect 1999; 48:111- 22.
2. Albornoz H, Baldizzoni M, Gambogi R, González M, Scarpitta C. Infección de sitio quirúrgico en artroplastia de cadera por artrosis. Publicación Técnica Nº 4. Montevideo: Fondo Nacional de Recursos, 2008.
3. Durbhakula SM, Czajka J, Fuchs MD, Uhl RL. Spacer endoprosthesis for the treatment of infected total hip arthroplasty. J Arthroplasty2004; 19(6): 760-7.
4. Younger AS, Duncan CP, Masri BA, McGraw RW. The outcome of two-stage arthroplasty using a custom-made interval spacer to treat the infected hip. J Arthroplasty 1997; 12(6): 615-23.
5. Younger AS, Duncan CP, Masri BA. Treatment of infection associated with segmental bone loss in the proximal part of the femur in two stageswith use of an antibiotic-loaded interval prosthesis. J Bone Joint Surg Am 1998; 80(1): 60-9.
6. Colyer RA, Capello WN. Surgical treatment of the infected hip implant: two-stage reimplantation with a one-month interval. Clin Orthop 1994; 298: 75-9.
7. Fitzgerald RH Jr, Jones DR. Hip implant infection: treatment with resection arthroplasty and late total hip arthroplasty. Am J Med 1985; 78(6B): 225-8.
8. Lieberman JR, Callaway GH, Salvati EA, Pellicci PM, Brause BD. Treatment of the infected total hip arthroplasty with a two-stage reimplantation protocol. Clin Orthop 1994; 301: 205-12.
9. McDonald DJ, Fitzgerald RH Jr, Ilstrup DM. Two-stage reconstruction of a total hip arthroplasty because of infection. J Bone Joint Surg Am 1989; 71(6): 828 -34.
10. Nelson CL, Evans RP, Blaha JD, Calhoun J, Henry SL, Patzakis MJ. A comparison of gentamicin-impregnated polymethylmethacrylate bead implantation to conventional parenteral antibiotic therapy in infected total hip and knee arthroplasty. Clin Orthop 1993; 295: 96-101.
11. Etienne G, Waldman B, Rajadhyaksha A, Ragland P, Mont M. Use of a functional temporary prosthesis in a two-stage approach to infection at the site of a total hip arthroplasty. J Bone Joint Surg Am 2003; 85(Suppl 4): 94-6.
12. Hanssen AD, Spangehl MJ. Treatment of the infected hip replacement. Clin Orthop Relat Res 2004; 420: 63-71.
13. Toms AD, Davidson D, Masri BA, Duncan CP. The management of peri-prosthetic infection in total joint arthroplasty. J Bone Joint Surg Br 2006; 88(2): 149-55.
14. Biring GS, Kostamo T, Garbuz DS, Masri BA, Duncan CP. Two-stage revision arthroplasty of the hip for infection using an interim articulated Prostalac hip spacer: a 10 to 15 year follow up study. J Bone Joint Surg Br 2009; 91(11): 1431-7.
15. D'Aubigne RM, Postel M. Functional results of hip arthroplasty with acrylic prosthesis. J Bone and Joint Surg Am 1954; 36(3): 451-75.
16. Garvin KL, Hanssen AD. Infection after total hip arthroplasty: past, present, and future. J Bone Joint Surg Am 1995; 77(10): 1576-88.
17. Buchholz HW, Elson RA, Engelbrecht E, Lodenkämper H, Röttger J, Siegel A. Management of deep infection of total hip replacement. J Bone Joint Surg Br 1981; 63(3): 342-53.
18. Rudelli S, Uip D, Honda E, Lima AL. One-stage revision of infected total hip arthroplasty with bone graft. J Arthroplasty 2008; 23(8): 1165-77.
19. Sánchez Sotelo J, Berry DJ, Hanssen AD, Cabanela ME. Midterm to long-term follow up of staged reimplantation for infected hip arthroplasty. Clin Orthop Relat Res 2009; 467(1): 219-24.














