Services on Demand
Journal
Article
Related links
Share
Revista Médica del Uruguay
On-line version ISSN 1688-0390
Rev. Méd. Urug. vol.26 no.4 Montevideo Dec. 2010
Impacto de la prohibición de fumar en espacios cerrados sobre los ingresos por infarto agudo de miocardio en Uruguay
Dres. Edgardo Sandoya*, Ernesto Sebrié†, Eduardo Bianco*, Lic. Olga Araújo*, Lic. Amelia Correa*, Dres. Osvaldo Davyt*, Laura Roballo*, Hugo Senra*, en nombre de los investigadores participantes (ver listado completo al final)
Resumen
Introducción: la exposición al humo de tabaco ambiental aumenta 31% el riesgo de infarto entre no fumadores. En países desarrollados se observó reducción de los ingresos por infarto agudo de miocardio al prohibirse fumar en espacios cerrados. El presente estudio evaluó el impacto de la prohibición de fumar sobre el infarto agudo de miocardio en Uruguay, el primer país libre de humo de tabaco en las Américas.
Material y método: se realizó un estudio ecológico comparando los ingresos por infarto en los 24 meses anteriores y posteriores a marzo de 2006 (fecha de la aprobación de la normativa que estableció la prohibición de fumar en espacios cerrados de uso público). Se analizaron retrospectivamente las historias clínicas de los pacientes residentes en el país que tuvieran infarto de miocardio como diagnóstico principal de ingreso. El análisis estadístico se realizó mediante el test de chi cuadrado.
Resultados: en las 37 instituciones participantes ingresaron 7.949 pacientes (66,4 ± 12,6 años, 35,1% mujeres), 4.346 en los dos años previos a las medidas y 3.603 en los dos años siguientes, lo que implicó una reducción de 17,1%. Hubo mayor reducción a menor edad de los pacientes: <45 años: 38,5%; 45 a 64 años: 14,8%; > 65 años: 16,9%, p < 0,05. Los viernes y sábados los ingresos descendieron 24,2%, de domingos a jueves 14,3% (p < 0,05). En los centros privados hubo 22,0% de reducción, en los públicos 6,3%, p < 0,05.
Conclusiones: la prohibición de fumar en espacios cerrados se asoció a una disminución en los ingresos por infarto agudo de miocardio en nuestro país, siendo este efecto particularmente importante entre los más jóvenes. El beneficio predominó viernes y sábado y fue menor entre quienes se asisten en el sector público.
Palabras clave: CESE DEL TABAQUISMO.
CONTAMINACIÓN POR HUMO DE TABACO - prevención y control.
INFARTO DEL MIOCARDIO - prevención y control.
Keywords: SMOKING CESSATION.
TOBBACO SMOKE POLLUTION - prevention & control.
MYOCARDIAL INFARCTION - prevention & control.
* Centro para la Investigación de la Epidemia de Tabaquismo (CIET), Montevideo, Uruguay.
† Roswell Park Cancer Institute, Department of Human Behavoir, Buffalo, NY, Estados Unidos.
Correspondencia: Edgardo Sandoya
Manuel Herrera y Obes 3962, CP 11.900. Montevideo, Uruguay.
Correo electrónico: esandoya@yahoo.com.
Recibido: 19/7/10.
Aceptado: 4/10/10.
Financiación: El estudio fue financiado mediante el grant Nº 104399-1 del Institute for Development Research Centre (IDRC) de Canadá, el subsidio para la investigación independiente WS353475 de Pfizer Foundation de Estados Unidos y un grant otorgado a Ernesto Sebrié por el Flight Attendants Medical Research Institute (FAMRI) de Estados Unidos.
Conflicto de intereses: los autores del trabajo declaran que no existe conflicto de intereses.
Introducción
El tabaquismo constituye un serio riesgo para la salud humana, siendo responsable de enfermedades cardiovasculares, respiratorias y diversos tipos de cáncer. El humo de tabaco determina daño cardiovascular por mecanismos fisiopatológicos que incluyen efectos de largo plazo (aterosclerosis) y de corto plazo, tales como aumento de la activación plaquetaria, disfunción endotelial, estrés oxidativo, inflamación, alteración del perfil lipídico y alteraciones en el sistema nervioso simpático (1).
Estudios epidemiológicos internacionales han demostrado que la exposición al humo de tabaco ambiental aumenta 31% el riesgo de infarto agudo de miocardio (IAM) entre quienes no son fumadores (2). La exposición al humo de tabaco de segunda mano (HSM) durante una hora diaria determina que a los cinco días la activación plaquetaria ante la exposición al HSM sea de similar magnitud a la de los fumadores. La activación plaquetaria es un proceso que puede llevar al IAM, el que habitualmente se produce por la obstrucción trombótica de una arteria coronaria en una zona del vaso que presenta una lesión obstructiva aterosclerótica significativa (>70%) o, más frecuentemente, en una zona del vaso sin lesión significativa (3). Esto sucede debido a que las placas ateroscleróticas más pequeñas, con contenido lipídico blando, son más proclives a la rotura, mientras que las grandes poseen un importante componente fibroso que las estabiliza protegiéndolas de la rotura. La disrupción de la placa tiende a ocurrir donde la superficie de la placa es más débil y vulnerable, lo que coincide con los puntos en los cuales se concentran las fuerzas biomecánicas y hemodinámicas que determinan estrés en la misma. Los principales determinantes de la vulnerabilidad de la placa son el tamaño y la consistencia de su core ateromatoso, el grosor de la capa fibrosa que cubre el core y la inflamación en curso en la misma(3).
El humo ambiental es una mezcla compleja de gases y partículas provenientes del extremo encendido del cigarrillo y de la corriente principal del humo exhalado. Las partículas emitidas en su combustión tienen un tamaño ultrafino a fino (0,02 a 2 micras), las que al ser inhaladas llegan a nivel profundo de los pulmones determinando efectos adversos para la salud (4). Diversos estudios han demostrado que la concentración de partículas < 2,5 micras (PM2,5) a la que es particularmente sensible el aparato cardiovascular, es mayor en los lugares donde se fuma que en aquellos donde no se lo hace(5).
Una investigación realizada en la ciudad de Helena (Montana, Estados Unidos) mostró que luego de seis meses de la prohibición de fumar en espacios públicos cerrados se redujeron los ingresos por IAM, y que cuando dicha prohibición fue levantada se produjo un incremento en los ingresos (6). Esto planteó con fuerza la hipótesis de que la prohibición de fumar en espacios cerrados podría asociarse a una reducción en los IAM. Estudios posteriores realizados en Estados Unidos, Italia, Irlanda y Canadá han mostrado una reducción de 19% de los ingresos por síndrome coronario agudo (SCA) poco tiempo después de la prohibición de fumar en espacios cerrados (tabla 1) (7).
Un estudio posterior realizado en Escocia mostró que dicha reducción ocurre tanto entre fumadores como en no fumadores (8).
El 1º de marzo de 2006, Uruguay pasó a ser el primer país libre de humo de tabaco en las Américas al establecerse la prohibición de fumar en espacios cerrados de uso público. Antes de dicha medida era socialmente aceptado que se fumase en los lugares de trabajo, esparcimiento, deportivos, así como en reuniones sociales y demás lugares cerrados de uso compartido.
En el Centro de Investigación de la Epidemia de Tabaquismo (CIET) hemos investigado el impacto de esta legislación en tres aspectos: 1) cumplimiento de la medida; 2) grado de contaminación del aire, y 3) prevalencia de tabaquismo.
El cumplimiento de la prohibición de fumar en espacios cerrados de uso público se verificó visitando 96 bares, confiterías, restaurantes, pubs, discotecas, plaza de comida en centros comerciales, zonas de embarque y casinos, en los que se observó si había gente fumando en los espacios interiores, si existían ceniceros a la vista o se constataba la presencia de colillas de cigarrillos, o ambos. Se verificó que en 93 de ellos no había fumadores ni evidencia de que se fumase, lo que representa 96,8% de cumplimiento (9).
Al analizar el grado de contaminación del aire se comprobó una reducción de la concentración de PM2,5 en los espacios cerrados, la que pasó de 210 µg/m3 antes de la prohibición a 18 µg/m3 después de ella(9). Ese estudio fue parte de una investigación realizada simultáneamente en 32 países, situándose Uruguay en el segundo lugar (detrás de Nueva Zelanda) en el ranking de países con menor contaminación por este tipo de partículas. En ese estudio, las concentraciones observadas en países donde no existe la prohibición de fumar en espacios cerrados llegaron a 372 µg/m3 en Siria, 366 µg/m3 en Rumania y 346 µg/m3 en Líbano, valores muy por encima de lo que los estándares internacionales indican como niveles de PM2,5 perjudiciales para la salud (151-200 µg/m3 se consideran insalubres y 201-250 µg/m3 muy insalubres) (10). En una encuesta realizada en 5.375 en hogares seleccionados al azar entre las localidades mayores de 2.500 habitantes de todo el país, comprobamos una prevalencia de tabaquismo de 24,8%, inferior a la de 32,7% encontrada previamente en la Encuesta Nacional de Factores de Riesgo realizada por el Ministerio de Salud Pública (11,12), lo que refleja que las medidas de control del tabaco se han asociado a una reducción del tabaquismo. El presente estudio se propuso evaluar el impacto de la prohibición de fumar sobre el IAM, siendo el primero de este tipo realizado en un país no desarrollado y el segundo en un país en su totalidad.
Material y método
Objetivo: evaluar el impacto de la prohibición de fumar en espacios cerrados de uso público sobre los ingresos hospitalarios por IAM, partiendo de la hipótesis de que esa normativa determinó una reducción de éstos.
Diseño: para verificar la hipótesis se realizó un estudio ecológico comparando la cantidad de ingresos por IAM en todo el país en los 24 meses antes de la norma (1º de marzo de 2004 al 28 de febrero de 2006) y en los 24 meses posteriores a la misma (1º de marzo de 2006 al 29 de febrero de 2008), lo que se realizó analizando retrospectivamente las historias clínicas de los pacientes ingresados en ese período.
Centros participantes: se incluyeron en el estudio todos los centros privados y públicos del país que dispusieron de la información del total de los pacientes ingresados por IAM en el período estudiado.
Criterios de inclusión: se incluyeron a todos los pacientes con > 20 años de edad ingresados a un centro participante que tuviesen IAM como diagnóstico principal de ingreso establecido al momento del egreso (correspondiente al código I21 de la Clasificación Internacional de Enfermedades versión 10, CIE-10). Se consideró IAM cuando existió aumento o caída, o ambos, de marcadores de necrosis miocárdica (de preferencia troponina) con al menos un valor por encima del percentil 99 del límite superior del centro asistencial, asociado con uno o más de los siguientes: a) síntomas de isquemia; b) cambios del electrocardiograma (ECG) que indiquen nueva isquemia (cambios de ST-T o BCRI nuevo); c) desarrollo de ondas Q patológicas en el ECG; d) estudio de imágenes con pérdida nueva de miocardio viable o una nueva alteración de de la motilidad parietal o cuando se comprobó trombo fresco en la coronariografía (13).
Criterios de exclusión: se excluyeron a los pacientes no residentes en el país, a quienes desarrollaron el IAM luego de una angioplastia coronaria no primaria o después de un bypass coronario, así como a aquellos que tuvieron otro diagnóstico principal de ingreso siendo el IAM un diagnóstico secundario (por ejemplo, ingreso por una cirugía oncológica con IAM como complicación de la misma).
Recolección de la información: en cada institución el investigador obtuvo el listado de egresos por IAM, completando la información necesaria a partir del análisis del archivo de registros médicos, del archivo de la unidad de cuidados cardiológicos o intensivos y/o de la historia clínica respectiva. La información se ingresó en CIET en una base de datos elaborada para el estudio, y mediante el número de cédula de identidad se eliminaron los ingresos ocurridos en más de una institución por el mismo IAM.
Control de calidad: se analizaron 10% de las historias clínicas en los centros que aportaron mayor cantidad de pacientes al estudio, a partir de un listado generado al azar, para verificar el diagnóstico de IAM. Cuando se comprobó una diferencia mayor a 2% en el diagnóstico de IAM con la establecida por el protocolo, se procedió a analizar todas las historias clínicas del centro. Asimismo, se realizó un control cruzado con la base de datos del Fondo Nacional de Recursos (FNR), la que contiene todos los pacientes sometidos a coronariografía o procedimientos de revascularización, o ambos. A partir del número de cédula de identidad se verificó si todos los pacientes sometidos a angioplastia primaria, coronariografía o revascularización miocárdica, o ambas, con diagnóstico de IAM en los 30 días previos, figuraban en la base de datos del estudio, incluyéndose a aquellos que no lo estuvieran.
Análisis estadístico: basados en estudios anteriores se previó una reducción aproximada de ingresos de 15%. De acuerdo a la incidencia estimada de ingresos se tuvo un poder de 99% para detectar una diferencia de al menos 90 eventos por 100.000 habitantes con un desvío estándar de 30 eventos por 100.000 antes y después de la ley. Dado el tamaño de la muestra y la presunción anterior, se tuvo 80% de poder para detectar una diferencia tan pequeña como seis eventos por 100.000 habitantes. Se efectuó el análisis comparado de los ingresos mediante el test de chi cuadrado de Mantel-Haenszel. Se consideró significativo un valor de p < 0,05.
Ética
El protocolo fue aprobado por el Comité de Ética de la Facultad de Medicina de la Universidad de la República y por el Institutional Review Board de Roswell Park. La confidencialidad del paciente se mantuvo asignando un número identificador generado al azar y eliminando la cédula de identidad una vez realizada la verificación de duplicaciones y el control cruzado con la base de datos del FNR.
Resultados
Se incorporaron al estudio las 37 instituciones que accedieron a la información del total de los pacientes ingresados por IAM en el período de 48 meses establecido. De acuerdo con los pacientes existentes en el FNR (con IAM en los 30 días previos) y a los incluidos en el estudio, esos 37 centros internaron 79% del total de casos que ingresan por esta patología en el país. Al cabo de 48 meses de recolección se incluyeron 7.949 pacientes, 2.791 (35,1%) de sexo femenino y 5.158 (64,9%) de sexo masculino. El 66,8% (5.311) de ellos se asistió en un centro privado y 33,2% (2.638) lo hizo en uno público. Su edad media (± desvío estándar) fue 66,4 ± 12,6 años, con un rango entre 21 y 103 años; la cantidad de pacientes por rango de edad se presenta en la tabla 2, pudiendo apreciarse que casi 57% fueron mayores de 65 años. La edad promedio de las mujeres (70,8 ± 12,3 años) fue superior a la de los hombres (64,1 ± 12,2 años), p < 0,05.

De los 7.949 pacientes, 4.346 ingresaron en los dos años previos a las medidas (2.173 casos/año) y 3.603 en los dos años siguientes (1.801 casos/año), lo que representa una reducción de 17,1% en los ingresos por IAM (372 casos/año). Dado que el estudio incluyó al 79% del total de los pacientes que ingresan en el país por este diagnóstico, la reducción observada proyectada al 100% del país implica 470 ingresos por IAM menos cada año.
No hubo diferencia en las características de los pacientes internados antes y a partir del 1º de marzo de 2006 en relación con la edad (antes 66,3 ± 12,7 años versus 66,6 ± 12,5 años después; p=NS), ni en la distribución por sexo (mujeres 34,8% antes versus 35,5% después; p=NS). En la figura 1 se presenta la evolución mensual de los ingresos por IAM durante los cuatro años del estudio, pudiendo apreciarse la disminución de los mismos en los 24 meses siguientes al 1º de marzo de 2006, fecha de entrada en vigencia de la normativa.
Cuando se analiza la tendencia de los ingresos por IAM en los dos años previos a las medidas y en los dos años que siguieron a las mismas (figura 2), se observa que dicha tendencia es prácticamente horizontal en ambos períodos, pero en un nivel inferior en el segundo (figura 2 B), si bien en este último tiene una ligera tendencia descendente. Ese nivel inferior refleja la diferencia de 31 casos en el promedio de ingresos mensuales, el que fue de 181,1 ± 14,1 antes del 1º de marzo de 2006 y de 150,1 ± 20,0 a partir de esa fecha.
No se observó diferencia significativa en la disminución de los ingresos entre hombres y mujeres (15,5% en mujeres, 17,9% en hombres; p=NS). Al analizar esto en los diferentes rangos de edad, no hubo diferencias significativas entre ambos sexos (en menores de 45 años: mujeres 25,0% versus hombres 41,0% (p=NS); de 45-64 años: mujeres 4,6% versus hombres 17,9% (p=NS), y en > 65 años: mujeres 19,2% versus hombres 15,0% (p=NS).
Se observó una mayor reducción de ingresos a menor edad de los pacientes, alcanzando 47,8% en los pocos casos producidos hasta los 35 años, como se aprecia en la tabla 3. No existió diferencia significativa entre la reducción operada en el rango de 45 a 64 años y los mayores de esa edad.
La reducción de los ingresos no fue uniforme a lo largo de la semana, observándose los días viernes y sábados un descenso de 24,2%, mientras que de domingos a jueves este fue de 14,3%, es decir 9,9% menor (p < 0,05), figura 3.
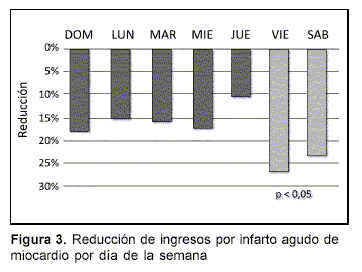
Entre los menores de 45 años la reducción observada en viernes y sábados fue 56,1%, 19,3% superior al 31,8% del resto de la semana (p > 0,05, no significativo); en el rango de 45 a 64 años hubo una diferencia estadísticamente significativa de 15,7% (26,0% viernes-sábado versus 10,3% domingo-jueves, p < 0,05), mientras que en los mayores de 64 años la diferencia fue menor, 4,7% (20,3% viernes-sábado versus 15,6% domingo-jueves, p > 0,05) y no significativa.
Al analizar la reducción por tipo de institución se observa una caída de 22,0% de los ingresos entre los pacientes asistidos en los centros privados (2.987 antes versus 2.327 después) y una reducción de sólo 6,3% en los centros públicos (1.362 antes versus 1.276 después), p < 0,05. Si bien la reducción de ingresos mensuales observada es menor en las instituciones públicas (58,5 ingresos/mes antes versus 51,2 después) que en las privadas (122,6 ingresos/mes antes versus 98,9 después), la tendencia observada es descendente en ambos tipos de instituciones (figura 4).
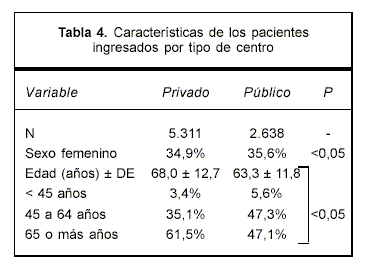
Las características de los pacientes ingresados en las instituciones públicas y privadas se presentan en la tabla 4, apreciándose que mientras no hubo diferencia entre ambos tipos de institución con relación a la distribución por sexos, los pacientes asistidos en instituciones públicas fueron en promedio cinco años más jóvenes, con un menor porcentaje de pacientes mayores de 65 años.
Discusión
Una revisión sistemática mostró que la prohibición de fumar en espacios cerrados es efectiva para prevenir los efectos del humo de segunda mano, la prevalencia de tabaquismo y el consumo de tabaco (14). A diferencia de otras intervenciones médicas, en las que sus efectos se vinculan esencialmente a fenómenos biológicos, acciones poblacionales como la presente, cuyo resultado es fuertemente dependiente de comportamientos sociales, aspectos culturales y factores económicos, deben investigarse en la población de referencia para determinar si tienen el mismo impacto al observado en otros contextos sociales y económicos. La presente investigación, la primera llevada a cabo en un país no desarrollado, muestra una reducción de 17,1% de los ingresos por IAM luego del 1º de marzo de 2006, lo que aboga a favor de que la política de prohibición de fumar en espacios cerrados implementada en el país habría reportado beneficio a la salud cardiovascular. Esta información es concordante con el amplio acatamiento a la medida observado (>96%), y con la reducción en la concentración de contaminantes del aire PM2,5 superior al 90% previamente reportado(9). El beneficio en la reducción de los ingresos por IAM comenzó a operar poco tiempo después de la introducción de las medidas y se mantuvo en los 24 meses siguientes, presentando una ligera tendencia al incremento del beneficio, lo que es acorde con lo que se ha postulado (15).
Investigaciones previas en países desarrollados han mostrado que la prohibición de fumar en espacios cerrados reduce los ingresos por IAM y por SCA; un metaanálisis reciente, el que incluyó a los 11 estudios existentes realizados en Estados Unidos, Canadá, Italia y Escocia, mostró una reducción de los ingresos por IAM similar a la observada en nuestro país (16). Sin embargo, al analizar cada estudio por separado, se observa que en las tres investigaciones realizadas en Italia y en la de Nueva York la reducción no fue estadísticamente significativa, lo que podría estar relacionado al diferente grado de cumplimiento con la prohibición de fumar en espacios cerrados, la gradualidad de implementación de esas medidas o la baja incidencia de IAM existente antes de las mismas. En el estudio escocés, por el contrario, hubo una reducción significativa de los ingresos por SCA al tiempo que en los no fumadores se comprobó una reducción de los niveles de cotinina en sangre, un indicador de la exposición al HSM(8). Esto evidencia que cuando existe un amplio acatamiento de las medidas, tal como ha sucedido en nuestro país, la mejora en la calidad del aire se traduce en rápido beneficio sobre los eventos coronarios agudos.
La reducción en los ingresos por IAM en relación con la edad va en el mismo sentido de lo encontrado en otras series: quienes más se benefician son los más jóvenes, pero a diferencia de lo encontrado en Italia, el beneficio también se extiende a los mayores de 65 años (17).
A diferencia de lo observado en otras investigaciones, no hubo diferencia en la reducción de ingresos por IAM entre hombres y mujeres en ninguno de los rangos de edad explorados(17).
La mayor reducción de ingresos observada en los fines de semana entre los individuos más jóvenes podría obedecer a que quienes concurrían a pubs, discotecas, lugares bailables, restaurantes y similares antes se veían expuestos a un aire con alta contaminación por humo de tabaco, lo que cambió drásticamente luego de las medidas. Es posible que el IAM en los más jóvenes, donde la reducción observada es de mayor magnitud, tuviera menor presencia de lesión coronaria obstructiva y mayor componente trombótico debido a la exposición al HSM. En los mayores de 65 años, probablemente con menos participación en este tipo de actividades, la reducción de ingresos en los fines de semana no fue diferente a la observada entre semana.
Si bien el objetivo primario de las medidas de prohibición de fumar en espacios cerrados es proteger a los no fumadores del HSM, esta medida también resulta beneficiosa para los fumadores(8). Esto obedece no solo al hecho de estar menos expuestos al HSM, sino también al aumento de la cesación de tabaquismo y a la reducción en el número de cigarrillos consumidos de aquellos que continúan fumando(12). Esto también podría haber impactado en la reducción observada, pero investigaciones previas muestran que ello explica menos de 1% de la reducción de los infartos(17).
Es la primera vez en la literatura que se describe una diferencia en la reducción de ingresos entre los pacientes de menores recursos económicos a pesar de su menor edad, lo que no ha sido reportado en la investigación previa, por lo que puede ser que este fenómeno sea propio de sociedades en desarrollo como la nuestra. En un estudio realizado en la ciudad de Roma se encontró el fenómeno inverso: mayor reducción entre los individuos de más bajo nivel socioeconómico (18). La causa para esa reducción diferencial tal vez podría ser explicada por el diferente cumplimiento en la prohibición de fumar en lugares de trabajo y esparcimiento en diferentes niveles socioeconómicos, por la modificación en la tasa de tabaquismo y en la cantidad de cigarrillos fumados, así como por el aumento del consumo de tabaco de armar que se produjo en los niveles socioeconómicos más bajos luego del incremento de precio de los cigarrillos(12). Estas y otras posibles razones que expliquen esta diferencia deben ser exploradas en futuras investigaciones.
Limitaciones. Dado que se trata de un estudio ecológico tiene las limitaciones inherentes a este tipo de investigación, esencialmente que posibles factores de confusión no relevados puedan estar influyendo en el resultado. Una posible explicación podría ser que el descenso de mortalidad por cardiopatía isquémica observado en el país (aproximadamente 2% por año), obedezca a una menor incidencia de IAM19, pero ello es poco probable dada la tendencia estable que comprobamos en los dos años previos a la medida (figura 2 A).
Conclusiones. Los resultados del presente estudio muestran que la prohibición de fumar en espacios cerrados ha determinado un importante beneficio en la salud de la población de nuestro país, siendo este efecto particularmente importante entre los más jóvenes. Asimismo, hemos verificado un menor impacto entre quienes se asisten en el subsector público del Sistema Nacional Integrado de Salud, por lo que es necesario explorar las causas que explican lo observado a este nivel como punto de partida para implantar medidas tendientes a mitigar esta inequidad. También es necesario constatar si la tendencia al aumento de beneficio se mantiene en el tiempo, lo que debe ser explorado mediante una nueva investigación.
Agradecimientos
.
Al Ministerio de Salud Pública y a la Sociedad Uruguaya de Cardiología por su apoyo al proyecto que facilitó acceder a los grants internacionales, a la Federación Médica del Interior que propició el acceso a sus instituciones y al Fondo Nacional de Recursos que nos permitió contrastar información.
Centros e Investigadores
Coordinación:
Centro para la Investigación de la Epidemia de Tabaquismo: Edgardo Sandoya, Eduardo Bianco, Olga Araújo, Amelia Correa, Laura Roballo, Osvaldo Davyt, Hugo Senra.
Department of Human Behavior, Roswell Park Cancer Institute: Ernesto Sebrié E, Andrew Hyland, Mark Travers, Michael Cummings.
Centros participantes e investigadores:
AMECOM: Frank Torres; AMEDRIN: Hugo Pini; Asociación Española: Edgardo Sandoya, Cristina Panizza; Asociación Médica de San José: Miriam Álvarez, Fanny Bassignani; CAMDEL: Xavier Camps, María de los Ángeles González; CAMEDUR: Carlos Temperán, Yamandú Fernández; CAMOC: Dardo González, Osvaldo Davyt; CAMS Mercedes: Elbio Altieri; Casa de Galicia: Omar Montes de Oca, Osvaldo D'Alessandro; CASMU: Mónica Rigby; COMECA: Raúl Pereira, Carlos Pan; COMEFLO: Rafael Altieri, Mayra Larrauri; COMEPA: Mario Rodríguez Verde; CRAME: Edgardo Núñez; CRAMI: Pedro Banchero; GREMEDA: Enrique Dieste, Mónica Forastiero; Hospital Británico: Gabriel Vanerio; Hospital Central de las Fuerzas Armadas: Néstor Zefferino, Andrea Martins; Hospital de Clínicas: Alejandro Cuesta, Nicolás Blanchet, Álvaro Pérez; Hospital Evangélico: Pedro Amonte, Sandra Saratsola, Teodora Cabrera; Hospital de Florida: Julio Pontet; Hospital de Las Piedras: Silvia Ramón, Raúl Cuello; Hospital Maciel: José Patritti, Andrés Marino, Sebastián Massaferro; Hospital de Maldonado: Edgardo Núñez; Hospital de Minas: Xavier Camps, María de los Ángeles González; Hospital Pasteur: Beatriz Murguía; Hospital Policial: Jorge Gerez, Pamela Enrique, Gabriela Bello; Hospital de Trinidad: Rafael Altieri, Mayra Larrauri; MSP Artigas: Enrique Dieste, Mónica Forastiero; MSP Durazno: Carlos Temperán; MSP Mercedes: Elbio Altieri; MSP San José: Ana de los Santos; MSP Salto: Néstor Campos, Diego Tambucho, MUCAM: Enrique Spera, Judith Santos; ORAMECO: Walter Finozzi, Virginia Rossi; Sanatorio IMPASA: Fernando Kuster, Adriana Rodríguez, Olga Araújo; Sociedad Médico Quirúrgica de Salto: Néstor Campos, Diego Tambucho.
Summary
Introduction: exposure to environmental tobacco smoke increases the risk for infarction in 31% among non-smokers. A decrease in hospital admission due to acute myocardial infarction was noticed in developed countries when indoor smoking was banned. The present study analyzed the impact of smoking bans on acute myocardial infarction in Uruguay, the first tobacco- smoke-free-country in the Americas.
Method: we conducted an ecological study that compared hospital admissions for infarction in the 24 months prior to March 2006 to admissions during the 24 months subsequent to that date (date when the anti-smoking regulation was passed, banning indoor public spaces). We retrospectively analyzed the medical records of patients residing in the country whose main diagnosis for admission was myocardial infarction. The statistic analysis was made by using the chi square test.
Results: 7,949 patients were admitted in the 37 participating institutions (66,4 ± 12,6 years old, 35,1% women), 4,346 were admitted over the two year period prior to the new measures, and 3,603 during the two-year period subsequent to the prohibition, what implied a 17.1% drop. The younger the patients, the greater the drop: <45years old: 38,5%; 45 to 64 years old: 14,8%; > 65 years old: 16,9%, p < 0,05. Admissions decreased by 24.2% on Fridays and Saturdays, and 14.3% from Sundays to Thursdays (p < 0,05). Decrease was 22.0% in private institutions and 6.3% in public institutions, p < 0,05.
Conclusions: Indoor smoking bans were associated to a decrease in hospital admission for acute myocardial infarction in our country, being this effect particularly important in the younger people. The benefit of this new legislation was more important on Fridays and Saturday and lower in those patients seen in the public sector.
Résumé
Introduction: l'exposition à la fumée de tabac dans l'ambiance, augmente de 31% le risque d'infarctus parmi les non-fumeurs. Dans les pays développés, on a observé une réduction des hospitalisations pour infarctus aigu de myocarde depuis que l'on a interdit de fumer dans des espaces fermés. La présente étude a évalué l'impact de l'interdiction de fumer sur l'infarctus aigu du myocarde en Uruguay, le premier pays libre de fumée de tabac en Amérique.
Matériel et méthode: on a réalisé une étude écologique en comparant les hospitalisations dues à des infarctus du myocarde au cours des 24 mois précédents et postérieurs à mars 2006 (date de l'approbation de la norme qui a établi l'interdiction de fumer dans des espaces fermées d'utilisation publique). On a analysé rétrospectivement les histoires cliniques des patients résidant dans le pays qui auraient un infarctus du myocarde comme diagnostic principal au moment de l'hospitalisation. L'analyse statistique a été effectuée moyennant le test de chi carré.
Résultats: dans les 37 institutions qui ont participé, 7 949 patients ont été hospitalisés (66,4 ± 12,6 ans, 35,1% femmes), 4.346 au cours des deux années préalables aux mesures et 3 603 au cours des deux années ultérieures, ce qui a signifié une réduction de 17,1%. Il y a eu une plus forte réduction chez les patients moins âgés: <45 ans: 38,5%; 45 à 64 ans: 14,8%; > 65ans: 16,9%, p <0,05. Le vendredi et le samedi, les hospitalisations ont diminué de 24,2%, du dimanche au jeudi 14,3% (p<0.05). Dans les centres privés, il y a eu une réduction de 22,0%, dans les publics 6,3%, p <0,05.
Conclusions: l'interdiction de fumer dans des espaces fermés a été associée à une diminution des hospitalisations dues à des infarctus aigu du myocarde dans notre pays, cet effet étant particulièrement important parmi les plus jeunes. Le bénéfice a prédominé le vendredi et le samedi et a été moins important parmi ceux qui se font soigner dans le secteur public.
Resumo
Introdução: a exposição ao fumo de tabaco ambiental aumenta 31% o risco de infarto entre os não fumantes. Nos países desenvolvidos observou-se uma diminuição das internações por infarto de miocárdio depois da proibição de fumar em espaços fechados. Este estudo faz uma avaliação do impacto da proibição de fumar sobre o infarto de miocárdio no Uruguai, o primeiro país livre de fumo de tabaco nas Américas.
Material e método: fez-se um estudo ecológico comparando as internações por infarto de miocárdio nos 24 meses anteriores e posteriores a março de 2006, data da aprovação da legislação que proíbe fumar em espaços públicos fechados. Fez-se uma análise retrospectiva dos prontuários médicos dos pacientes residentes no Uruguai que apresentaram infarto como diagnóstico principal; os dados foram analisados utilizando o teste de Qui quadrado
Resultados: Nas 37 instituições incluídas no estudo foram internados 7.949 pacientes (66,4 ± 12,6 anos, 35,1% mulheres), 4.346 nos anos anteriores às medidas de proibição e 3.603 nos dois anos seguintes, com uma redução de 17,1%. A redução foi maior nos pacientes mais jovens: <45 anos: 38,5%; 45 a 64 anos: 14,8%; > 65 anos: 16,9%, p < 0,05. As internações nas sextas-feiras e sábados caíram 24,2%, e de domingo a quinta-feira 14,3% (p < 0,05). Nas instituições de assistência médica privada a redução foi de 22,0% e de 6,3%, p < 0,05 nos públicos.
Conclusões: a proibição de fumar em espaços públicos fechados mostrou uma associação com uma redução das internações por infarto agudo de miocárdio observando-se um impacto especial em pacientes mais jovens. Este benefício foi predominante nas sextas-feiras e sábados e foi menor na população atendida no setor público.
Bibliografía
1. Raupach T, Schäfer K, Konstantinides S, Andreas S. Secondhand smoke as an acute threat for the cardiovascular system: a change in paradigm. Eur Heart J 2006; 27(4): 386-92.
2. Barnoya J, Glantz SA. Cardiovascular effects of secondhand smoke: nearly as large as smoking. Circulation 2005; 111(20): 2684-98.
3. Falk E, Shah PK, Fuster V. Coronary plaque disruption. Circulation 1995; 92(3): 657-71.
4. United States Department of Health and Human Services. Centersfor Disease Control and Prevention, Coordinating Center for Health Promotion, National Center for Chronic Disease Prevention and Health Promotion, Office on Smoking and Health. The health consequences of involuntary exposure to tobacco smoke: a report of the Surgeon General. Atlanta: Department of Health and Human Services, 2006.
5. Centers for Disease Control and Prevention. Indoor air quality in hospitality venues before and after the implementation of a clean indoor air law - western New York, 2003. MMWR Morb Mortal Wkly Rep 2004; 53(44): 1038-41.
6. Sargent RP, Shepard RM, Glantz SA. Reduced incidence of admissions for myocardial infarction associated with public smoking ban. BMJ 2004; 328(7446): 977-80.
7. Glantz SA. Meta-analysis of the effects of smokefree laws on acute myocardial infarction: an update. Prev Med 2008; 47(4): 452-3.
8. Pell JP, Haw S, Cobbe S, Newby DE, Pell AC, Fischbacher C, et al. Smoke-free legislation and hospitalizations for acute coronary syndrome. N Engl J Med 2008; 359(5): 482-91.
9. Hyland A, Travers MJ, Dresler C, Higbee C, Cummings KM. A 32-country comparison of tobacco smoke derived particle levels in indoor public places. Tob Control 2008; 17(3): 159-65.
10. United States Environmental Protection Agency. AQI Air Quality Index: a guide to air quality and your health. Disponible en: http://www.epa.gov/airnow/aqi_brochure_08-09.pdf (Consulta: 05/07/2010).
11. Ministerio de Salud Pública. Dirección General de Salud. División Epidemiología. Primera encuesta nacional de factores de riesgo de enfermedades crónicas no trasmisibles. Montevideo: MSP, 2009. Disponible en: http://www.msp.gub.uy/ucepidemiologia_2894_1.html (Consulta: 1/2/2009).
12. Junta Nacional de Drogas, Centro para la Investigación de la Epidemia de Tabaquismo. Estudio nacional de prevalencia de tabaquismo en Uruguay 2007/2008. Disponible en: www.presidencia.gub.uy/_web/noticias/2008/11/2008111015.htm (Consulta: 1/2/2009).
13. Thygesen K, Alpert JS, White HD; Joint ESC/ACCF/AHA/WHF Task Force for the Redefinition of Myocardial Infarction, Jaffe AS, Apple FS, et al. Universal definition of myocardial infarction. Circulation 2007; 116(22): 2634-53.
14. Callinan J, Clarke A, Doherty H, Kelleher C. Legislative smoking bans for reducing secondhand smoke exposure, smoking prevalence and tobacco consumption. Cochrane Database of Systematic Reviews Reviews, 2010; DOI: 10.1002/14651858.CD005992.pub2.
15. Lightwood JM, Glantz SA. Declines in acute myocardial infarction after smoke-free laws and individual risk attributable to secondhand smoke. Circulation 2009; 120(14): 1373-9.
16. Meyers DG, Neuberger JS, He J. Cardiovascular effect of bans on smoking in public places: a systematic review and meta-analysis. J Am Coll Cardiol 2009; 54(14): 1249-55.
17. Barone-Adesi F, Vizzini L, Merletti F, Richiardi L. Short-term effects of italian smoking regulation on rates of hospital admission for acute myocardial infartction. Eur Heart J 2006; 27(20): 2468-72.
18. Cesaroni G, Forastiere F, Agabiti N, Valente P, Zuccaro P, Perucci CA. Effect of the Italian smoking ban on population rates of acute coronary events. Circulation 2008; 117(9): 1183-8.
19. Comisión Honoraria para la Salud Cardiovascular. Área Epidemiología y Estadística. Uruguay (2008): Proporción de muertes por causa cardiovascular en el total de defunciones. Disponible en: http://www.cardiosalud.org/epidemiologia/mortalidad-2008.pdf (Consulta: 10/07/2010).














