Servicios Personalizados
Revista
Articulo
Links relacionados
Compartir
Revista Médica del Uruguay
versión On-line ISSN 1688-0390
Rev. Méd. Urug. vol.25 no.4 Montevideo dic. 2009
Historia de las heridas penetrantes de abdomen
Dr. Milton Rizzi*
Resumen
A lo largo de la historia la conducta habitual frente a las heridas penetrantes de abdomen fue la de no intervenirlas quirúrgicamente y, con suerte, algunos no morían. Los antiguos hindúes, que desarrollaron una asombrosa cirugía, intentaron con éxito cerrar las vísceras abdominales extruidas con decapitadas cabezas de hormigas gigantes, en un arte que pocos cientos de años después se perdió.
Celso, el gran romano del siglo I, nos ha dejado la minuciosa descripción de un tratamiento intervencionista y poco más sucedió hasta la Edad Media, cuando Roger de Salerno comenzó a suturar vísceras sobre un trozo de madera de saúco. Ugo Borgognoni, Lanfranco y Henri de Mondeville, con atrevidas suturas, llevaron la cirugía abdominal medieval hasta el cenit hacia fines del siglo XIV.
Más allá de algunas excepciones, operar en lugar de esperar debió aguardar a las operaciones pioneras de –entre muchos– Lucien Baudens, Marion Sims, William Mac Cormac, Eugène Chauvel, Félix Léjars y de un cometa en el cielo siberiano, la cirujana y princesa rusa Vera Gedroits.
La Gran Guerra terminó con las discusiones y, a partir de 1915, explorar fue la consigna en todas las heridas penetrantes de abdomen.
En Uruguay, la tesis de Justo Duarte sobre el tema nos ilustra acerca del conservadurismo imperante en el país hasta por lo menos 1892. Siete años después, Luis Pedro Lenguas, Alfredo Navarro y Gerardo Arrizabalaga se pronunciaron ya definitivamente a favor de operar.
Manuel B. Nieto, José Iraola, Domingo Prat, Eduardo Blanco Acevedo y Velarde Pérez Fontana, a comienzos del siglo XX, fueron algunas de las sobresalientes figuras quirúrgicas de la nueva generación, que, con trabajo y genio, sentaron las bases de la moderna cirugía abdominal de urgencia en Uruguay.
A partir del trabajo pionero de Gerald Shaftan, publicado en 1960, comenzó a nivel del mundo científico, nuestro país incluido, una política de selección de pacientes, sobre todo los heridos de arma blanca, dejándose de lado la laparotomía sistemática. En las heridas penetrantes por arma de fuego el tema no está resuelto y aún no existe un consenso académico sobre esta materia.
Palabras clave: HERIDAS PENETRANTES - historia.
ABDOMEN - cirugía.
Keywords: WOUNDS, PENETRATING - history.
ABDOMEN - surgery.
* Ex presidente de la Sociedad Uruguaya de Historia de la Medicina. Miembro vitalicio de la Royal Society of Medicine. Miembro Académico de la Academia Uruguaya de Historia Marítima y Fluvial.
Correspondencia: Dr. Milton Rizzi
San Nicolás 1331. CP 11400. Montevideo, Uruguay.
Correo electrónico: gusgaz69@hotmail.com
Recibido: 13/7/2009.
Aceptado: 16/11/2009.
A) El mundo antiguo
La primera sistematización en referencia al tratamiento de las heridas penetrantes de abdomen fue una genialidad de la medicina hindú Ayurvédica, aproximadamente siglo VI antes de la Era Común(1).
Dotados de gran habilidad quirúrgica, desarrollaron operaciones de cirugía plástica, tales como labio leporino, lóbulo auricular y rinoplastias; urológicas, la talla perineo-vesical para el mal de la piedra y oftalmológicas, la suprema creación del abatimiento de la catarata.
En heridas penetrantes de abdomen resecaban el epiplón que estaba fuera de la pared si encontraban que estaba desvitalizado y a continuación exploraban el contenido intraabdominal. Si apreciaban heridas viscerales, colocaban enormes hormigas de Bengala, enfrentándolas a los bordes de la perforación, y cuando éstas cerraban sus mandíbulas, las decapitaban.
Lavaban cuidadosamente y el ácido fórmico hacía el resto. La pared la cerraban con agujas de hueso, bronce u oro, utilizando hilos vegetales, tendones o aun pelo de animal.
Los griegos no intervenían las heridas penetrantes de abdomen.
Hipócrates escribió(2): "Una herida severa de la vejiga, del intestino delgado, del estómago o del hígado es mortal".
El compilador romano Aulus Cornelius Celsus (25 aC-50 dC) en el capítulo XVI de su Libro Séptimo(3): "A veces el abdomen es penetrado por un puñal de algún tipo y el intestino sale para afuera, cuando esto sucede lo primero es examinar si hay heridas y el color de lo extruido. Si el intestino delgado ha sido penetrado, poco puede hacerse, pero el intestino grueso puede ser suturado, no sin cierta aprensión, pero es preferible mantener la esperanza, ya que ocasionalmente cura. Si el intestino está lívido o pálido o negruzco, toda ayuda médica es en vano, pero si recupera el color con un baño de agua tibia y aceite, la ayuda debe ser inmediata, dado que su exposición al aire es dañina (figura 1).
El paciente se debe acostar de espaldas, con las caderas levantadas. Si la herida abdominal es demasiado estrecha para reintegrar el contenido que esté afuera, esta debe ser ensanchada o aun insertar en las márgenes de la herida unos ganchos apropiados. Siempre se deben reintegrar primero los intestinos que salieron últimos, dado que no se debe alterar la posición que las asas tienen en el abdomen. El epiplón debe ser tratado a continuación, extirpando las partes que no recuperen el color y colocándolo por encima del contenido intestinal que ya hemos reintegrado. La pared debe ser cerrada en dos planos…".
Sigue a continuación una extensa y complicada forma de suturar que incluye dos agujas curvas enhebradas con el mismo hilo y que deben manejarse alternativamente con ambas manos, debiendo siempre procurar que el surget no incluya el contenido intestinal.
Al completar el cierre, "aglutinantes deben ser colocados sobre la herida por medio de una esponja o lana grasosa a la que se le ha añadido algo de vinagre. Sobre estas aplicaciones el abdomen debe ser ligeramente vendado".
Pablo de Egina (625-690), enciclopédico compilador médico de Bizancio, no añade modificaciones al texto de Celso.
Albucasis (936-1013) de Córdoba, España, el más grande de los cirujanos árabes, sentenció(4):
"Hay dos clases de cirugía, aquella que beneficia al paciente y la que casi seguramente lo mata". Las heridas de abdomen estaban probablemente entre estas últimas, dado que no sugería explorarlas. Aconsejaba, sí, cerrar la pared y describió al efecto cinco tipos distintos de sutura.
B) La Edad Media
La ciudad de Salerno(4), a partir del siglo XII, señaló un nuevo camino y un renacer de la cirugía. Entre los pioneros se destaca la figura de Ruggiero de Giovanni Fruggardi, más conocido como Roger de Salerno.
Este publicó entre 1170 y 1180 su excelente Chirurgia Magistri(5,6). En referencia con nuestro tema, debemos destacar la innovación de intervenir las heridas de abdomen procurando suturar las vísceras con hilos de seda sobre un trozo de corteza de saúco, ubicado en la luz intestinal. (Saúco: arbolillo caprifoliáceo muy común en el Mediterráneo, de 2 a 5 metros de altura, con hojas de punta aguda verdes oscuras de olor algo desagradable y corteza rugosa color parduzco).
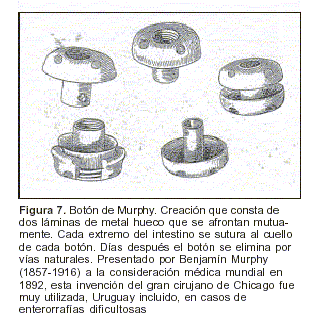
Esta delicadez quirúrgica es un lejanísimo antecedente del botón de John Murphy (1857-1916), descripto por este cirujano de Chicago en 1892.
Roger de Salerno es también conocido por el bárbaro procedimiento de abrir un perro en cruz y colocarlo sobre hernias estranguladas o evisceraciones abdominales.
De la Escuela de Salerno corresponde citar ahora a Ugo Borgognoni, conocido como Ugo de Lucca(5), cirujano y médico de las Cruzadas, que tuvo un hijo y alumno llamado Teodorico (1205-1296). Este que fue obispo de Cervia, publicó Chirurgia en 1265. En el capítulo XIX de ese libro se lee(7): "El intestino puede cerrarse con hilo óptimo y delicado, Guillermo o William elaborado con intestino de animales".
Contemporáneo de Teodorico fue Guillermo o William (1210-1280)(5,7), nacido en Saliceto, cerca de Piacenza y que enseñó en Bolonia.
"…Juntarás las partes con una sutura tal como cosen los peleteros, ya que de ese modo es más ventajoso y a causa del hilo y de los puntos de sutura esta durará más… y no se han de escuchar las palabras de aquellos que dicen que antes de la sutura han de introducirse en el intestino una cánula de saúco u otra sustancia similar y que ha de coserse sobre ella, porque esto es falso y erróneo…".
De su Ciroxía, libro II, capítulo 25, citamos textual(7): "Giovanni de Bredelle, soldado herido en el vientre, con los intestinos afuera, que no pudo hacerle entrar el Dr. Ottobono… lavé con vino tibio y no resultó, exploré y las perforaciones las suturé con la costura de los peleteros, ensanché la herida cutánea y entonces entraron. Cosí la pared, que dejé un poco abierta y la curé con yema de huevo, aceite rosado y un poco de azafrán… El enfermo, luego de largo tiempo, curó y tuvo esposa e hijos…".
Alumno de Guillermo de Saliceto fue Guido Lanfranchi, o Lanfranco de Milán (1250-1315), que por razones políticas debió emigrar a Francia (Lyon y París), donde, en 1296, editó su Chirurgia Magna.
En el capítulo X del libro VII(8), Lanfranchi describe lo que sería la primera resección intestinal seguida de sutura término terminal: "Las partes del intestino llamadas duodeno e íleon pueden sanar aunque estén perforadas, siempre que se actúe con cordura… tomar los intestinos y darlos vuelta una y otra vez hasta que aparezcan las perforaciones. A veces es preciso cortar la parte afectada y tirarla y luego es menester unir las extremidades intactas. Utilizar el tubo de saúco… afrontar… suturar con cuatro o cinco puntos… aplicar ungüento sobre la sutura y reintroducir los intestinos".
Henri de Mondeville (1260-1320) nació en Normandía y estudió en Bolonia, con Teodorico. Ejerció luego en Montpellier y fue un profesional muy influyente, desempeñando el cargo de médico real de los monarcas Felipe el Hermoso y Luis X.
En su libro Chirurgía(9), capítulo VIII, escribió: "Una vez hallada la perforación, suturar con hilos de seda con puntos muy juntos. A continuación se calentará el intestino con vino tibio, se aplicarán polvos y la pared abdominal se cerrará procurando que no entre aire en las heridas, así actuando de acuerdo con Teodorico y Guillermo y Lanfranco… Otros, los antiguos, dejaban el abdomen abierto y cerraban con clara de huevo".
La creatividad medieval parece agotarse en Henri de Mondeville…
Probablemente los edictos religiosos restringiendo la cirugía y la separación de funciones entre médicos y cirujanos hayan sido las causas principales.
Guy de Chauliac (1300-1368) y Jehan Ypermann (1260-1330) no agregaron nada nuevo al tema. Hyeronymus Brunswig (1430-1512) hizo la primera descripción de heridas abdominales por arma de fuego(5). Francisco de Arceo(5) (1493-1578?) de Alcalá de Henares. Cirujano de raza, de Arceo publicó, en 1576 en Amberes, De recta vulnerarum curandorum ratione, donde, entre otras técnicas, nos ilustra: "En heridas penetrantes de abdomen, si hay extrusión del omento, ligar la parte afectada de putrefacción, lavar bien con vino de manzanilla, con ajenjo y agua de rosas y reducir los intestinos salidos… He curado muchas heridas de los intestinos por medio de la sutura de los manguiteros". (manguiteros = peleteros)
Después del Renacimiento(4) el tratamiento se hizo muy conservador: reposo, opio, curaciones con vendaje compresivo, vino o brandy en gotas, sangrías, administración de enemas alimentarios, poco o nada por boca, a veces calomel, fomentos en el vientre, ventosas en determinadas áreas del abdomen y algún purgante. Asimismo, se introdujo el peligroso sondaje del trayecto de proyectiles con el fin de hallar cuerpos extraños intraabdominales.
C) La cirugía moderna. Los precursores
La actividad quirúrgica adquirió carácter de ciencia recién a mediados del siglo XIX, cuando el descubrimiento de la anestesia general (1846), la hemostasis (1856-1858) y algo más tarde la antisepsia (1867) la hicieran posible.
Sin embargo, muchos años antes de este período, cúmplenos referirnos a algunos pioneros.
Antonio Scarpa (1752-1832) suturab –ya en 1794– a las vísceras extrusas y las reintegraba al abdomen con un hilo identificatorio(10).
Y también debemos mencionar a pioneros de origen francés:
Lucien Jean-Baptiste Baudens (1804-1857)(11), nacido en Aire, localidad cercana a Calais, cursó estudios médicos en Estrasburgo, donde obtuvo su graduación en 1829. Dedicado a la medicina militar, un año después acompañó la expedición a Argelia. En el norte de África, en 1834 practicó en heridos por armas de fuego, "anestesiados" con alcohol, dos laparotomías con enterorrafia, uno de los heridos sobrevivió.
Aconsejó asimismo: "Explorar las heridas abdominales con el dedo limpio o con una esponja, si hay sangre, heces, burbujas de gas y silencio abdominal, celiotomizar. Si no es así, esperar la evolución"(12).
François Antime Eugène Follin (1823-1867)(10), cirujano de la Salpetrière y autor de Heridas de abdomen, en el capítulo correspondiente del Diccionario de Ciencias Médicas Déchambre, editado en París en 1864, escribe: "Trabajos desde hace 30 años han dado a los cirujanos mucha confianza en las suturas intestinales"… "Si las vísceras están dentro y hay evidencia de perforación, limpiar y tratar de suturar"… "Si toda la circunferencia intestinal está afectada, suturar cerca de la herida de pared y en caso que fracasare, ano contra natura"… "Las heridas de estómago se deben tratar de suturar o en caso contrario hacer una gastronomía… Las de hígado, taponarlas… En bazo y riñón hay que ser muy cautelosos, incluso se pueden practicar ligaduras y extirpaciones parciales…".
En el área militar, en la guerra franco-prusiana (1870-1871), la mortalidad de los heridos en el campo de batalla fue cercana al 90% y estos no se operaban(8). En el ámbito civil, por el contrario, dos opiniones opuestas iniciaron una larga batalla. Por un lado, Paul Réclus (1847-1914), campeón del abstencionismo, que presentaba al mundo médico los resultados de sus trabajos experimentales en perros a los que sometía a variadas heridas de arma blanca y de fuego y, entre los intervencionistas, al gran cirujano estadounidense James Marion Sims (1813-1887)(2,5), siempre recordado por sus intervenciones en fístulas vésico-vaginales y cirugía biliar y que había presentado en 1881 a la consideración de la American Medical Academy una propuesta a favor de explorar todas las heridas penetrantes de abdomen.
Félix Léjars, profesor agregado de cirugía de la Facultad de Medicina de París y cirujano del Hospital Tenon, en su Tratado de Cirugía de Urgencia(13), escribe textualmente en 1901: "No tocar estos enfermos, inmovilizarlos, administrarles opio, aplicarles hielo y esperar los signos precursores de la peritonitis no se justifica hoy"… "En abdomen no hay heridas insignificantes, el problema es cuando el herido se presenta 24 horas después, aun en esos casos y con el contenido abdominal negruzco, lavar, colocar compresas y a veces suturar, porque algunos pueden salvarse"… "En las heridas de armas de fuego, la regla absoluta es: intervención precoz y aséptica"… "Cuando sea posible la reparación, se hará fuera del vientre"…"Cerrar la pared abdminal en tres capas: surget intraperitoneal, plano muscular y piel…".
"Gracias a los excesos de la decepcionante teoría de la expectativa armada, se llega al absurdo de no operar porque no hay elementos de complicación y horas después tampoco porque hay demasiadas complicaciones y el herido termina por morir a los seis, siete o diez días habiéndose podido salvar"… "¿Quién tiene la reponsabilidad de esa muerte?".
Raúl Carlos Praderi (1828-), en su exhaustivo trabajo(14) El peritoneo, hoy amigo, ayer enemigo. La genialidad de Mikulicz, detalla el desafío al ingenio humano que significó tratar de eludir la serosa peritoneal en el tratamiento de las diversas patologías intraabdominales y a esos efectos recomendamos su lectura.
En 1898, durante la guerra hispano-norteamericana fue donde se utilizaron por primera vez los nuevos proyectiles "humanitarios" de plomo recubiertos con níquel(15).
La razón de esta benignidad estaba dada por la alta velocidad y el carácter casi aséptico de las heridas. En ocasiones, la bala atravesaba un hueso sin fracturarlo.
Las intervenciones de estos heridos de abdomen no fueron exitosas. Todos los operados murieron, menos uno, y de 40 no operados murieron 26.
El conflicto anglo-boer (1899-1902) fue relatado por William Mac Cormac(16), por el lado británico, y por el alemán Heinrich Kuttner, jefe de sanidad de la Cruz Roja, por el campo de los boers.
Sir William Mac Cormac (1836-1901), probablemente el cirujano más prestigioso de Inglaterra de la época, fue enviado por la corona a Sudáfrica con el fin de visitar hospitales durante los primeros seis meses de la contienda. Por fortuna, Mac Cormac, empedernido escritor, envió a Londres no menos de "20 cartas desde Sudáfrica", artículos que fueron puntualmente publicados en The Lancet en el primer semestre del año 1900.
Este gran cirujano, que se había declarado a favor de la intervención precoz en 1895, en febrero de 1900 opinaba: "En los casos de heridas penetrantes de abdomen, algunos contenidos viscerales pueden haber eludido la perforación o tratarse de vísceras vacías, pero en otros la recuperación y hasta sin síntomas de importancia hace que estas circunstancias sean inexplicables".
Heinrich Kuttner sostuvo las mismas conclusiones(11): "…No operar excepto en supraumbilicales con hemorragias profusas… Con este tipo de proyectiles aun los caballos se recuperan rápidamente. Si se redujese aun más el calibre, todo el propósito de la guerra podría distorsionarse…".
Esta conducta dio origen al epigrama "In the war a man wounded in the abdomen dies if he is operated upon and remains alive if he is left alone". ("En la guerra un herido de abdomen muere si es operado y permanece vivo si no lo es").
La mortalidad global en esta guerra, contabilizando operados y no operados en heridas de abdomen, fue de 30,4%.
Grandes personalidades políticas sufrieron heridas penetrantes abdominales en este período histórico. En 1891(12), James Adam Garfield, vigésimo presidente de Estados Unidos, fue herido de bala en la región tóraco-lumbar derecha. Luego de muchas dudas, finalmente no fue intervenido y el primer mandatario murió 80 días después del atentado. La conducta de los profesionales que actuaron en este caso fue, a juicio de la opinión pública, tan desafortunada que en el proceso penal la defensa del agresor argumentó que si bien él había disparado sobre el presidente, los que lo habían matado habían sido los médicos.
En 1894, el cuarto presidente de la Tercera República de Francia, François Marie Sadie Carnot, mientras visitaba la ciudad de Lyon, recibió una puñalada en el epigastrio que le ocasionó, entre otros daños, dos heridas a nivel de la vena porta. Los cirujanos actuantes sólo pudieron mecharlo, en un procedimiento que condujeron sin anestesia y sin éxito. El paciente murió a las tres horas de la agresión.
Algún tiempo después de concluida la confrontación anglo-boer, se desarrolló la guerra ruso-japonesa (1904-1905). En esta contienda(8), la política oficial fue no intervenir las heridas penetrantes de abdomen, pero una rusa rebelde y autoritaria fue la excepción.
Vera Gedroits (1876-1932), nacida en Kiev de familia aristocrática(17), cursó estudios secundarios en San Petersburgo, donde se relacionó con grupos revolucionarios. Su condición de princesa no impidió que la Okhrana, policía política del zar, la persiguiera, enviándola de vuelta a su casa con vigilancia permanente (figura 2).
De alguna manera, Vera Gedroits se ingenió para salir del país y dirigirse a Suiza, donde estudió medicina. Se graduó allí en 1898 y culminó su aprendizaje cursando cirugía en la clínica de César Roux (1857-1926), alumno de Emil Theodor Kocher (1841-1917). Luego de un novelesco viaje retornó a su patria y en 1904 se presentó como voluntaria para actuar en un emprendimiento sanitario que era dirigido personalmente por la emperatriz desde el propio Palacio de Invierno de San Petersburgo. La rebelde Vera fue designada jefe en un tren sanitario que "operaba a metros del frente" y allí, en un vagón de ferrocarril, condujo su práctica médica que presentó en un escrito de 52 páginas al retornar de Extremo Oriente, en junio de 1905, a la Sociedad de Medicina Militar: "Asistimos 1.255 enfermos, 138 heridos de cabeza y cuello y 61 con heridas penetrantes de abdomen, de las cuales operamos 56, practicando enterorrafias las veces que fuera necesario".
Los cirujanos rusos trabajaron penosamente en esta guerra: dos murieron bajo fuego, siete desaparecieron, 21 resultaron heridos, 28 fueron tomados prisioneros y tres se suicidaron(17).
¿Cómo era Vera Gedroits? Un día de 1909, cuando ya era médica jefe del Hospital Tsarkos-Selo (un suburbio de San Petesburgo) atendió a Madame Viruboba, una aristócrata que había sufrido un accidente y ¡con Rasputín presente en el consultorio!
Fue entonces que solicitó a este que se retirara y como el monje ignoró el pedido, lo agarró de las solapas y lo sacó a pulso de la sala de examen.
Era alta y fuerte, "vestía de hombre, fumaba, hablaba con voz profunda y cobraba 10 rublos por consulta, el doble de lo habitual"(17).
Insólito, este curioso ser andrógino publicó a partir de 1910 varios libros literarios, poemas y cuentos de hadas, Páginas en la vida de un médico de fábrica y Veg, una colección de poesías. Aunque herida, sobrevivió a la Revolución Rusa y en 1929 fue nombrada profesora de cirugía en Kiev. Publicó trabajos acerca de fundamentos biológicos de la nutrición y tuberculosis de rodilla y escribió una historia de su vida hasta 1904.
Murió en 1932 a los 56 años de edad y está enterrada en Kiev, en el cementerio Korchevatskii, con una cruz católica sobre su tumba.
La Gran Guerra (1914-1918) fue la contienda siguiente, con 1.185.000 muertos en el frente de batalla, de los cuales 10% fue por heridas penetrantes de abdomen.
En el recuento individual, estos heridos, operados y no operados, tuvieron una mortalidad global de 56,5%.
Cuthbert Wallace(2,18), autor de la excelente War surgery of the abdomen había sentenciado al comienzo de la contienda: "No se debe actuar distinto en cirugía de guerra que en la práctica civil, si las condiciones son las adecuadas".
En los primeros meses de la guerra se hicieron muy pocas intervenciones abdominales, fuese esto motivado por el temor a adoptar decisiones difíciles o por el arrastre de conductas abstencionistas de larga data o por los déficits de los servicios sanitarios en el campo.
Tuffier escribió(8): "Porque así lo dictan las circunstancias".
Théodore Tuffier (1857-1928), médico de la Pitié, era probablemente al comenzar la Gran Guerra el cirujano francés más prestigioso. Prolífico escritor, había sido autor de extensos e importantes artículos sobre cirugía torácica, ginecológica y abdominal.
Pero en agosto de 1915, con las heridas de mortero llegando a 60%, la política oficial cambió, Tuffier declaró solemnemente que la evacuación inmediata y la cirugía lo más precoz posible era lo más adecuado y entonces se hizo realidad aquel epigrama de Cuthbert Wallace(8,19): "Ningún herido de abdomen debe ser abandonado a morir en una cama de hospital. La cirugía abdominal para ser exitosa debe ser hecha inmediatamente". "It is better to look and see than to wait and see" ("Es mejor intervenir que esperar").
La Guerra Civil Española (1936-1939) fue otro sangriento campo de batalla. Allí la política fue intervenir lo más precozmente posible. Las condiciones de los hospitales de campo, a menudo muy deficientes, llevaron a una mortalidad en el ejército republicano, según el médico D.W. Jolly, de 49,4% a 75% y en la sanidad franquista(2) de 53,7% a 71,8%.
Las sulfamidas y más tarde la penicilina y otros antibióticos redujeron la mortalidad, pero no autorizaron a disminuir las precauciones con respecto a la asepsia, que siguieron siendo esenciales.
En la Segunda Guerra Mundial(8) la comprensión del mecanismo de shock, el tratamiento con sangre y plasma, el élan intervencionista y la insistencia en la precocidad de la cirugía en las heridas penetrantes de abdomen, redujeron la mortalidad global de esta patología a 40%.
A partir de 1960, el trabajo princeps de Gerald Shaftan(20) aportó nuevos elementos al intervencionismo absoluto heredado de las conclusiones quirúrgicas de la Segunda Guerra Mundial en las heridas abdominales por arma blanca, cuestionando el conocido epigrama de Bowers: "El problema de las heridas de abdomen no es, si se operan o no, sino cuándo".
Esta presentación de Shaftan destaca que durante los años 1952 a 1954 fueron intervenidos 88 pacientes con heridas penetrantes abdominales en un hospital de Brooklyn, Nueva York, y de ellos se encontró que en 17 no había habido heridas viscerales y que uno de ellos había fallecido a consecuencia de la operación. Recuerda también al respecto que durante la Segunda Guerra Mundial en 3.333 celiotomías no se encontró daño visceral y que de estas murió 7,2% a consecuencia de la intervención.
A continuación el autor se plantea cómo hacer el diagnóstico de injuria visceral, que es el que justifica la intervención, y luego de analizar los signos epitomiza que la hematemesis, la proctorragia y sobre todo el silencio abdominal son los más relevantes. Asimismo, le da algún valor a la taquicardia y taquipnea y poco a la radiología.
Aconseja para todos los enfermos vigilancia estricta por personal médico entrenado y tratamiento del shock que puede enmascarar signos, por ejemplo falsa ausencia de sonidos peristálticos.
Moore y Marx(21), en un trabajo de 1985, documentan en análisis de miles de casos que en dos tercios de las heridas de arma blanca penetran el peritoneo, pero que sólo la mitad de estas alcanza a causar significativo daño visceral.
Informa a continuación acerca de las dificultades diagnósticas y al efecto recuerda que entre 23% y 36% no se encontraron signos físicos y que los falsos positivos fueron de 14% a 28%, en análisis de estadísticas de miles de casos.
En arma blanca, lo primero es saber si ha sido penetrante y allí recomienda, más allá del examen físico clásico, exploración de la herida con anestesia local, paracentesis y lavado peritoneal.
En heridas por arma de fuego, dicen Moore y Marx, que 80% de las mismas son penetrantes y que en 95% de ellas hay daño visceral. Aquí el margen para no intervenir es mucho más estrecho e insiste en el lavado peritoneal y una observación hospitalaria mínima de 24 horas. Si las heridas son tóraco-abdominales, desde la zona lumbar o de flanco, estas son difíciles de evaluar y requieren estudios complementarios y observación minuciosa.
Concluye que si bien el lavado peritoneal ha permitido no realizar celiotomías innecesarias, ante cualquier duda es preciso intervenir.
Saadia, en el año 2000, escribe(22) que "la selección de casos en heridas por arma blanca ha sido aceptada, pero no aún la de armas de fuego".
Para establecer un diagnóstico más preciso en esta materia, a partir de 1990 se vio que en el 15 al 205 de las celiotomías no se encontraron lesiones o éstas eran mínimas, hecho que plantea un llamado de atención. Establece que definitivamente no se recomienda tratamiento conservador en lesiones de órganos sólidos (hígado, por ejemplo).
En cuanto a exámenes sugiere tomografías simple y contrastada, ultrasonografías, urografía intravenosa, sigmoidoscopía y desaconseja la laparoscopía.
En cuanto a heridas penetrantes posteriores, estas requieren diagnóstico preciso y son de evaluación más compleja que las de arma blanca.
"Este tema globalmente no está resuelto aún y el mundo académico va del entusiasmo a la circunspección".
Finalmente, desde los últimos años del siglo XX, en los heridos graves de abdomen se aplica una estrategia de control de daños en la que la operación inicial se limita a realizar una hemostasia adecuada, la eliminación de la contaminación y la prevención de la hipertensión abdominal, mediante un cierre amplio y provisorio. Luego, si el enfermo, con la terapia intensiva, compensa todos sus desequilibrios generales se procede, sin mayor urgencia, a una o más operaciones que se planifican para la reparación lesional definitiva.
D) Uruguay
a) Los pioneros
La primera mención escrita en nuestro país referente al tema, corresponde a la tesis(23) "Pronóstico de las heridas penetrantes de abdomen", que para optar al título de Doctor en Medicina y Cirugía, presentó Justo P. Duarte en 1892 en la Facultad de Medicina de Montevideo.
En este extenso trabajo de 82 páginas, el autor demuestra un buen conocimiento de la bibliografía mundial sobre la materia, citando textualmente conceptos tanto de los abstencionistas como de los intervencionistas.
Con respecto a lo que se hacía en Uruguay a fines del siglo XIX, Duarte nos brinda una interesante estadística, año por año, acerca del tratamiento y evolución de los pacientes con heridas penetrantes de abdomen internados en la Sala de Presos del Hospital de Caridad desde 1880 hasta 1892. En resumen, de l12 heridos por arma blanca, 54 murieron y 58 curaron, y de 15 por arma de fuego, 9 murieron y 6 se curaron. Estas cifras podemos estimarlas acordes con la literatura mundial de la época.
Los médicos responsables de esta Sala de Presos fueron, primero, Diego Pérez, luego, por un corto período, Alfonso Lamas y "actualmente, en 1892, el que era de Fisiología Humana, el Dr. Joaquín Canabal". De este último, graduado el 18 de mayo de 1880, tenemos pocos datos.
Aparece como padrino de esta tesis y los nueve pacientes, todos de arma blanca y con un solo fallecido entre ellos, que presenta Duarte como cierre de su comunicación, habían sido operados por él.
Canabal impresiona como un cirujano cuidadoso y destacamos aquí el hecho que no exploraba estos enfermos, el régimen de hambre y sed que les imponía, el lavado cuidadoso de las heridas parietales, la sutura de la pared con seda fenicada y la aplicación posterior de colodion salodado y vendaje compresivo.
Diego Pérez(24), nacido en Montevideo en 1846, había estudiado en la Facultad de Ciencias Médicas de la Universidad de Buenos Aires, donde alcanzó allí su graduación en 1872. Un año después fue nombrado secretario de la Primera Convención Sanitaria Internacional y en 1877 fue designado profesor de Medicina Legal e Higiene de la Facultad de Medicina de Montevideo, siendo el primer oriental en desempeñar esa función. En 1880, fue nombrado médico de Policía de Montevideo y también secretario del Consejo de Higiene Pública. Dice Soiza-Larrosa(24): "Aparece como un sagaz lector y versado en la disciplina forense".
Pérez fue autor de varios trabajos en la Gaceta de Medicina y Farmacia y en el Boletín Jurídico-Administrativo, y fue muy probablemente encargado de la Sala de Presos por lo menos hasta agosto de 1882, fecha en que renunció a sus cargos en Montevideo por el tema de los malos tratos infringidos a los ciudadanos italianos Volpi y Patrone. En 1887, lo encontramos ejerciendo en Minas.
Alfonso Lamas (1867-1954), hijo y hermano de generales, graduado en 1890, fue a partir de 1896, profesor de la Segunda Clínica Quirúrgica de la Facultad de Medicina. Fue un gran docente y, como oportunamente analizaremos, tuvo relevante actuación médica en las guerras civiles de Uruguay (figura 3).
Esta tesis de Justo P. Duarte describe al pasar la que podría ser la primera mención escrita referente a cirugía intervencionista de órganos abdominales en el país, textualmente: "Los doctores Leopold y Paseyro observaron por el año 1882 un caso de hernia parcial de bazo, tratado por la sección de este órgano y curado sin ningún accidente".
De Paseyro tenemos pocos datos, pero, por el contrario, del Dr. Guillermo Leopold conocemos numerosas observaciones hechas acerca de él por el Dr. Brendel y publicadas por Fernando Mañé Garzón y Ángel Ayestarán en El gringo de confianza(25): "Llegó un médico alemán de Renania, entonces en Mercedes, que dictó cátedra incluso después que sus colegas y alumnos lo habían superado… Siempre irradiaba más alegría que ciencia".
Leopold, reválida de octubre de 1872, fue colaborador entusiasta en la recién inaugurada Facultad de Medicina de Montevideo, habiendo sido designado sucesivamente profesor de Clínica Quirúrgica, de Clínica Médica y, por último, de Anatomía Patológica. Fue incuso decano en el periodo 1882-1883.
Escribe Turenne(26): "Objeto de críticas crueles tuvo luego una muerte voluntaria, silenciosa y digna".
El año 1897 vio desarrollarse en Uruguay la llamada Revolución del 97. Ha sido objeto de excelentes trabajos de varios investigadores nacionales: Augusto Soiza-Larrosa(27), en publición de 1979, y Raúl Praderi y Luis Bergalli un año después(28).
Asimismo, en el bien documentado aporte de Velarde Pérez Fontana(29) acerca de la historia de la apendicitis en Uruguay, se analizan aspectos referidos a las heridas penetrantes de abdomen.
Durante la guerra civil y en ocasión del combate de Arroyo Blanco, el Dr. Baena, cirujano del Ejército Revolucionario(27,28), contabilizó en el Hospital de Campo de Cuchilla Seca 150 ingresos, de los cuales 23 fueron por heridas penetrantes de abdomen, que no fueron operadas.
El Dr. Jaime Oliver, en publicación(30) de 1899, nos informa acerca de 50 casos de heridos de bala. Ninguna fue abdominal. Con seguridad la selección natural había hecho que esos pacientes murieran o curaran antes de llegar a las salas San Vicente y Fermín Ferreira(31), que eran las que estaban a cargo del citado cirujano.
"Los heridos de Cerros Blancos llegaron a nuestro servicio 15 días después de la batalla… Cuarenta y tres de los pacientes tenían heridas de Remington, fusil usado de preferencia por los revolucionarios y sólo siete de Mauser, que eran las armas mayoritariamente por los gubernistas".
La mortalidad global de esta serie de Oliver fue de tres fallecidos a causa de septicemia, es decir un muy aceptable 6%.
Alfonso Lamas(26), de quien ya hemos comentado sus antecedentes, fue un decidido nacionalista, dirigente y jefe de Sanidad del Ejército Revolucionario en ambas contiendas civiles. Lamas, discípulo de Pugnalín, fue el gran profesor de Cirugía de fines del siglo XIX y comienzos del XX. Entre sus primeros discípulos tuvo tres llamados Pedro: Lengüas, Bottaro y Mondito(27).
Luis Pedro Lengüas(32) (1862-1932) ha sido objeto de un reciente y muy completo libro biográfico de autoría de Fernando Mañé Garzón y Ricardo Pou Ferrari. Velarde Pérez Fontana escribió de él(29): "Hombre de altiva y hermosa figura y de alma humilde y generosa".
Nacido en Paysandú en 1862, Lengüas, graduado en 1888, había sido discípulo de Pugnalín y asimismo de Lamas, tal como ya lo hemos expresado, y se le considera hoy el precursor de la doctrina social católica de Uruguay.
En un trabajo primacial, Luis Pedro Lengüas publicó en 1899 en la Revista Médica del Uruguay un artículo(33) acerca de "Herida de abdomen con perforación intestinal". Allí, el autor nos informa que concurrió al domicilio del señor N. N., que había sido herido de arma blanca diez horas antes y… "en la fosa ilíaca izquierda, se constataba salida de epiplón… el herido, que era un hombre robusto, había vomitado agua y había tenido dos evacuaciones de sangre… aunque presentaba fascies abdominal no tenía seguridad que hubiesen sido heridos los intestinos… a las ocho de la noche procedí a explorar, ayudado por el Dr. Mondito y secundado por el practicante hermano de ese facultativo… resequé parte del epiplón, que había estado largo tiempo fuera de la cavidad abdominal, dilaté la herida y busqué en la fosa ilíaca, pero esa parte del intestino estaba sana… retiré a continuación el intestino delgado, que coloqué sobre pañoletas calientes y aprecié la salida de gañes en un punto del íleon. Procedí entonces a hacer una sutura sero-serosa en dirección transversal. Hice la reducción de la masa intestinal y luego suturamos la pared…A los nueve días retiramos los puntos y a los quince el herido salía a la calle…".
¿Cuál fue la causa final de su salvación? La vacuidad de sus órganos digestivos, se contesta a sí mismo Lengüas, dado que "llevaba diecinueve horas sin comer cuando había sido herido".
Sus conclusiones: "La laparotomía debe ser urgentísima, buscando la herida intestinal y no se debe dar nada a tomar a los heridos de abdomen".
A continuación el artículo transcribe la versión taquigráfica de la sesión de la Sociedad de Medicina, en lo que podemos definir como un verdadero simposio quirúrgico, dado el valor y la extensión de los comentarios:
Dr. Navarro: "Con respecto a la intervención inmediata de toda herida de abdomen, haya o no haya seguridad que el intestino haya sido herido, yo participo de esa misma opinión. Desde que estoy a cargo de la Sala de Presos del Hospital de Caridad he tenido ocasión de observar numerosas heridas penetrantes de abdomen... Hago inmediatamente la laparotomía sin entrar a investigar si el intestino estará o no sano… Los resultados son sorprendentes. Puedo afirmar que cuando un herido de vientre es operado a tiempo, es decir en las primeras 24 horas, y que la operación ha sido bien hecha, la cura es casi segura y el éxito corona los esfuerzos del cirujano… Hasta el momento actual he perdido sólo uno entre los que he operado a tiempo y eso que en algunos pacientes he tenido hasta siete perforaciones y otros que me han exigido resecciones extensas de intestino" (figura 4).
Navarro discute luego el valor de la enterorragia (poco frecuente según él), la gravedad de las heridas de estómago (que no son tan severas) y cómo se ayuda en estos casos con la maniobra de Terrier, relatando una experiencia al efecto. Culmina la intervención: "El cirujano no debe dudar en operar, sea cual fuere la cantidad de líquido ingerido antes del accidente, pues la caída de él en la cavidad abdominal, si bien agrava el pronóstico no significa la muerte segura del paciente".
La discusión se hace entonces animada y en ella intervienen los Dres. Morquio, Scremini y Arrizabalaga. Este último concuerda en líneas generales con Navarro en lo que respecta a heridas por arma de fuego, aunque en las de arma blanca sería "prudente basarse en algún otro síntoma para justificar la intervención, porque aun cuando la laparotomía es una operación cuya gravedad disminuye a medida que transcurren, no diré los años sino los meses, no deja de ser, sin embargo, una operación delicada".
Navarro culmina esta reunión expresando que: "No he perdido más que un enfermo en treinta, que he operado dentro de las primeras veinticuatro horas y en total no más de cuatro o cinco". Comenta, asimismo, una primicia quirúrgica: …"para saber dónde está la perforación, sobre todo en las heridas de arma de fuego, observo las asas y cuando encuentro alguna contracturaza, donde las fibras musculares se dibujan, ahí está".
Demás está decir la importancia de esta discusión y la relevancia de las afirmaciones, tanto de Navarro como de Arrizabalaga acerca de que ambos eran, en heridas penetrantes de abdomen, decididos intervencionistas.
Poco más de cuatro años después de estas observaciones académicas, la República comenzaba el año 1904 con otra guerra civil, aun más cruenta que la de 1897, y donde todos los recursos médico-sanitarios del país se verían involucrados.
Una vez más, Soiza Larrosa(27), Praderi y Bergalli(28) nos informan acerca de las condiciones de higiene de los Hospitales de Campo y de la imposibilidad de realizar intervenciones abdominales, que como ya hemos visto, sí se practicaban en la cirugía civil.
Un hecho crucial de nuestra historia política y médica aconteció en un frío y ventoso 1º de septiembre de 1904 en la batalla de Puntas del río Arapey, más conocida como de Masoller. Allí se enfrentaron en dura lucha los ejércitos gubernista y revolucionario, este último al mando del indiscutido caudillo blanco Aparicio Saravia(34). Saravia, entonces con 105 kilos de peso, de sombrero blanco, poncho beige (hoy se debe escribir beis), montado en un caballo tostado y rodeado de numerosa escolta, fue alcanzado por un proyectil de plomo muy posiblemente disparado por un Mauser Dovitis. La bala entró por detrás y siguiendo un curso hacia adelante y ligeramente de arriba-abajo, salió abriendo una gran boca por la región paraumbilical derecha.
Eran las 18:30 horas y la luz se disipaba en el horizonte cuando llegaron los primeros médicos para asistir al general. Fueron estos: Alejo Martínez, Francisco Trotta y luego Arturo Lussich (1882-1976), internista y médico personal del caudillo.
Lussich, que era médico general, tenía experiencia en cirugía abdominal, y a esos efectos refiere Mañé(26), que Lussich había suturado con éxito la pared abdominal de un herido que tenía el contenido visceral extruso luego de la contienda de Paso del Parque.
De todas formas, ningún cirujano de carrera asistió a Saravia en estas primeras horas ni tampoco en los días posteriores, luego que fuese penosamente conducido a la casa de un caudillo riograndense, ubicada en territorio brasileño.
Lussich, que permaneció siempre junto a su paciente, constató una bronco-neumonía al sexto día y en el noveno participó en una interconsulta con el cirujano Luis Mondino, quien circunstancialmente estaba en la zona, dado que había sido enviado al frente de batalla por la Junta Central de Auxilio, organismo sanitario creado por el gobierno de Batlle con motivo de la guerra.
El general estaba febril, con respiración estertorosa, deliraba y tenía una gran distensión abdominal. El diagnóstico concordante de ambos facultativos fue que se trataba de una sepsis, con compromiso respiratorio dominante a punto de partida de una peritonitis originada por una herida penetrante de abdomen. Ambos estuvieron de acuerdo: el paciente estaba fuera de recursos quirúrgicos, el caudillo murió poco después, a las 13:30 horas del 10 de septiembre de 1904. Tenía 48 años de edad…
Aparicio Saravia no fue intervenido quirúrgicamente(27,31,34) porque en el área no estaban dadas las mínimas condiciones higiénico-sanitarias para proceder a una operación de ese tipo.
¿Qué hubiera acontecido si el paciente hubiese sido herido en las cercanías de un centro quirúrgico adecuado?
Es opinión del autor de este artículo que Saravia hubiese sido operado en el caso de haber podido ser transportado a Montevideo antes de 12 horas de producida la herida dorso abdominal.
b) La nueva generación
Manuel B. Nieto (1873-1940)(35), graduado en 1901 luego de la presentación de una discreta tesis sobre "Anatomía y empiemas de los senos frontales", fue designado dos años después, por riguroso concurso, médico interno del Hospital de Caridad. A partir de ese momento tuvo a su cargo la enorme labor de cirugía de urgencia hospitalaria de todo Montevideo y gran parte del país (figura 5).
Nieto, que había sido alumno de José Pugnalín, Luis P. Lengüas y de Francisco Canessa, "Papá Canessa" (1869-1939), tuvo especial interés en las heridas cardíacas y también en las penetrantes tóraco-abdominales(36), publicando artículos al respecto en 1903 y 1907. Especial destaque merece su contribución en 1908 a la revista francesa Revue Gynecologique-Chirurgycal Abdominal, editada por el célebre Samuel Pozzi con siete casos propios, cinco por arma blanca y dos por arma de fuego, todos operados en Uruguay entre 1903 y 1907 y con cinco sobrevidas. "¿Está la pleura afectada? Es necesario repararla… No hay que tener temor a la vía de acceso pleural y lo más importante es que si hay herida diafragmática, es necesario suturarla".
El 12 de febrero de 1912 la Asistencia Pública nacional creó cuatro cargos de médico de guardia del Hospital Maciel, suprimiéndose el de médico interno (cirujano de guardia), que Nieto desempeñaba casi en solitario desde 1903.
Cuatro discípulos de Nieto: Garibaldi J. Devincenzi (1882-1943), Manuel Albo (1886-1935), José Iraola (1881-1967) y Domingo Prat (1882-1973) fueron los designados, constituyéndose así el llamado Cuarteto de Urgencia, organización asistencial que rigió hasta 1932.
Todos estos cirujanos participaron en la atención de enfermos con heridas penetrantes de abdomen. A vía de ejemplo, en el libro de operaciones de urgencia del Hospital Maciel, de fecha abril de 1911 a junio de 1913(35), se registran seis casos con cinco sobrevidas.
El siempre acerado Velarde Pérez Fontana(29) resume su apreciación sobre los profesionales del Cuarteto de Urgencia en escasas líneas:
"Devincenzi = Erudición y vigorosa inteligencia,
Albo = Versátil y universal,
Iraola = Técnico impecable,
Prat = Clínico por excelencia".
Dos artículos, ambos publicados en la Revista de los Hospitales, uno de 1912 por Prat y otro de 1913 por Iraola, con una precisa noción de cuál era la conducta de nuestros cirujanos en heridas penetrantes de abdomen en ese período del siglo XX.
Domingo Prat, gran escritor médico presenta en Casos de Cirugía Abdominal (sic)(37) cinco enfermos (uno de Devicenzi): en dos interviene, en tres no, todos curaron…
Escribe al respecto: "En las heridas por arma de fuego operar precozmente es la diferencia entre el posible éxito y una cirugía desgraciada, cinco o seis horas, poco más, es el límite… Si no hay una indicación urgente, espero y por ahora no tengo que arrepentirme de esa práctica… Las heridas más graves son las de intestino delgado, luego las de estómago y por último las de colon" (figura 6).
En cuanto a detalles técnicos, en las vísceras realizaba primero "sutura a la seda en bolsa y luego surget seroseroso con catgut, cubriendo la primera sutura". Después colocaba dos tubos de drenaje y situaba al enfermo en la posición de Fowler (en realidad, de Russell Fowler, como decía Velarde Pérez)(29). Finalmente, dieta absoluta por tres días y suero a la Murphy (vía rectal), muy generosamente.
Años después, Prat toma los dos primeros casos de su presentación de 1912 y les añade su experiencia hasta 1921 y publica entonces en la revista Anales de la Facultad de Medicina: "Heridas de abdomen por armas de fuego"(38). Allí registra un total de 23 observaciones, 18 con lesiones de vísceras abdominales, una sin lesiones y cuatro con heridas tóraco-abdominales. De estas últimas opera una, con resultado de muerte y no interviene ninguna de las otras tres, una de las cuales fallece. De los 19 heridos sólo de abdomen, opera 14, con cinco muertes (37,5%) y no interviene en las otras cinco. De estos últimos, dos fallecen (40%).
Su porcentaje total de curados en heridas penetrantes de abdomen es entonces de 64,35%. Se trata esta de una cifra comparable con las buenas estadísticas europeas de la época.
Escribe Prat: "Somos decididos partidarios y entusiastas de la intervención quirúrgica en las heridas de bala de abdomen, siempre que el cirujano tenga a mano un medio adecuado y que los heridos lleguen a tiempo… Los enfermos que no operamos fue porque estaban en muy malas condiciones o se trataba de heridas de hígado en las cuales no había indicación por hemorragia… Para la anestesia preferimos el éter con lavado de estómago previo… Los rayos X son muy útiles… Da vergüenza decir que en el perímetro de una manzana, a pasos del Hospital Maciel, hay siete equipos radiológicos, pero que ninguno funciona ni en las tardes, ni en las noches, ni en los días festivos… El cierre de la perforación lo hemos hecho con una doble sutura a la seda o al hilo de lino, las perforaciones mesentéricas las hemos suturado al catgut…Para el drenaje hacemos el suprapúbico de Murphy con grueso tubo y colocamos al paciente en posición de Fowler y utilizamos el suero a la Murphy…".
Un año después, Prat nos informa que(39) "en algunos casos de ulcus duodenales perforados utilizaba el botón de Murphy y que en un paciente referido en esa presentación, el mismo fue expulsado a los dieciséis días" (figura 7).
Volviendo a José Iraola (el Vasco), este refiere en 1913, en la Revista de los Hospitales, cinco casos de heridas penetrantes de vientre(40), cuatro de las cuales habían sido de arma blanca y una por arma de fuego. Todas fueron operadas entre los 30 minutos y las 23 horas y media de producidas. El caso IV, una puñalada en el estómago con gran hemorragia falleció, las otras cuatro curaron todas.
Escribe Iraola: "Las perforaciones viscerales fueron cerradas con doble sutura en bolsas a la seda y por encima un enfouissement al catgut… La pared fue suturada en tres planos al catgut y crin… Indicamos dieta absoluta en el postoperatorio, posición de Fowler y suero a la Murphy, hasta con 8 a 10 litros en 24 horas…".
Iraola(41) fue el primer y probablemente el único médico uruguayo en practicar la transfusión sanguínea "arteria radial del dador-vena radial del receptor" (método de Crile) en caso de paciente joven con herida pulmonar y gran hemorragia aguda y cuyo hermano fue el dador. El médico ayudante en esa laboriosa intervención había sido el Dr. Manuel Albo, otro de los integrantes del famoso Cuarteto de Urgencia, tal como ya hemos documentado.
Un pensamiento de Manuel Albo(42), publicado en ocasión de la consideración por parte del I Congreso Médico Nacional de un trabajo del Dr. Horacio García Lagos (1873-1956) acerca de la cirugía gastro-duodenal resume la actitud de los cirujanos de avanzada en el Uruguay de 1916: "No puedo aceptar la frase de algunos de nuestros médicos que siempre es una hora solemne abrir un vientre. Para honor de la Cirugía Nacional debo decir que la laparotomía exploradora ha dejado de ser una intervención peligrosa y que al lado de los viejos profesores, a quienes tenemos que agradecer las enseñanzas y consejos recibidos, existen los cirujanos jóvenes para los que tampoco resulta un peligro abrir un abdomen…".
Eduardo Blanco Acevedo (1884-1971), profesor de Cirugía de Guerra del Hospital Militar Central, cirujano y político de raza, publicó en 1921, en los Anales de la Facultad de Medicina(43), un extenso artículo referente a la organización de la asistencia en los campos de batalla.
Allí, y de acuerdo con su experiencia en la Gran Guerra, escribe Blanco Acevedo: "La mayoría de las heridas de guerra deben ser operadas de inmediato… En principio es necesario operar todas las heridas recientes de abdomen. Constituyen una excepción las lesiones limitadas de hígado o de riñón sin síntomas de hemorragia. Todos los pacientes deben ser intervenidos precozmente, salvo en casos de shock… Es necesario instalar lo más cerca posible de las líneas de fuego ambulancias provistas de todos los recursos quirúrgicos necesarios y adonde serán rápidamente conducidos los heridos de vientre para ser asistidos por cirujanos competentes… Es necesario operar antes de ocho, diez o doce horas, plazo fatal de la infección… La cirugía de guerra es la rama heroica de la cirugía general y en la cual van a ponerse a prueba las condiciones técnicas y morales de los cirujanos…".
En pediatría, una patología similar, aguda y dramática, la de las perforaciones tíficas, fue expuesta en una comunicación fechada en 1913(44), de autoría del pediatra Conrado Pelfort (1883-1974), y con la participación de los cirujanos de niños Federico Garzón y Prudencio de Pena (1875-1937) acerca de ocho casos de esta afección internados en el servicio del profesor Luis Morquio (1875-1937), y en tres de los cuales procedieron a drenar el abdomen sin realizar suturas viscerales. De esta serie en total, seis niños fallecieron, llevando la mortalidad a 75%.
Prudencio de Pena fue un gran cirujano pediatra, muy probablemente el primero de nivel académico que tuvo el país y de hecho incursionó en todas las áreas quirúrgicas infantiles, desde la neurocirugía a la ortopedia, pasando por la otorrinolaringología.
Velarde Pérez Fontana (1897-1975) escribió de él(29): "Hombre virtuoso en el cumplimiento de su trabajo y cirujano clínico que siguió sus propias inspiraciones".
Una última mención referente a Velarde Pérez Fontana. En 1923, este cirujano culto, polémico e innovador, publicó en Anales de la Facultad de Medicina(45) el primer caso de empalamiento perineal con herida penetrante de abdomen en Uruguay de un joven trabajador rural que había tenido un accidente laboral con una máquina. Luego de intervenirlo y constatar heridas de recto, vejiga y en un asa intestinal. Comenzaron para este pobre enfermo graves secuencias de intervenciones y reintervenciones de fístulas vesico-rectales y perietales, que siete meses después terminaron por curar.
Para finalizar, una interesante anécdota transmitida por el Dr. Alberto Mañé (padre) al Dr. Fernando Mañé Garzón (hijo)(46), cual fue la herida penetrante de abdomen de monseñor Francisco Aragone (1883-1953). Este, que era segundo arzobispo de Montevideo, recibió una herida de bala en la región glútea derecha en ocasión de ofrecer un tedeum en la Catedral de Montevideo, en la mañana del 18 de junio de 1922.
Asistido por el Dr. Juan B. Morelli, sospechó este "de entrada" la posibilidad de que se tratase de una herida penetrante de abdomen, hecho confirmado con una radiografía realizada por el Dr. Pedro Barcia. Decidida la intervención abdominal y antes de cumplidas las 12 horas de la agresión, Alberto Mañé (1884-1960), ayudado por Eduardo Blanco Acevedo y con la anestesia al éter conducida por Juan Antonio Romeo a través de una incisión mediana infra-umbilical, practicó una sutura con surget en una única asa yeyunal perforada… El paciente evolucionó perfectamente y tres días después expulsó con sus heces la bala agresora.
En conclusión, los cirujanos uruguayos desarrollaron a partir de los últimos años del siglo XIX una decidida actitud intervencionista hacia las heridas penetrantes de abdomen. El siglo XX aportó una provechosa novedad en métodos auxiliares de diagnóstico, tales como radiología y exámenes de laboratorio. En los nuevos sanatorios y hospitales se construyeron salas de operaciones y la cirugía a domicilio dejó progresivamente de realizarse. Las anestesias se hicieron más seguras a partir de la introducción del aparato de Ombredanne, que transitó glorioso hasta el fin de la década de 1950.
Asimismo, una mejor comprensión de los mecanismos fisiopatológicos y una adecuada aplicación de los medios técnicos permitieron que se hiciesen cada vez más frecuentes las transfusiones de plasma, sangre y el uso correcto de los sueros. Aspiradores, cauterios e iluminación adecuada, en conjunto con una mejor capacitación del personal de enfermería, significaron también un valioso aporte.
Una gran generación quirúrgica fue luego sustituyendo a la de los pioneros intervencionistas y señalamos así a los Maestros egresados antes del fin de la década de los años 20, muchos de ellos grandes profesores: Ernesto Quintela (1875-1931), graduado en 1902; Lorenzo Mérola (1880-1935) en 1905; Julio Nin y Silva (1887-1980) en 1913; Clivio Nario (1882-1952) en 1914; Carlos Stajano (1891-1976) en 1916; Fernando Etchegorry en 1918; Juan Carlos del Campo (1896-1978) en 1920; Pedro Larguero (1901-1963) en 1926, y Abel Chifflet graduado en 1929.
Nosotros iniciamos el aprendizaje de la cirugía en 1959 con el cargo de practicante interno en el servicio del profesor Juan Carlos del Campo. Nuestro eterno reconocimiento a su capacidad y señoría y en especial a Alberto Rubio, grado 3 de la sala 1 del piso 10 del Hospital de Clínicas, que con afecto nos instruyó en técnica operatoria y nos enseñó con su ejemplo esa amalgama de audacia y serenidad que distingue a los grandes cirujanos.
Más allá de 1960 nos inclinamos a la otorrinolaringología y posteriormente a la Historia de la Medicina. En esta última disciplina aprendimos de nuestros maestros, entre otros, Pedro Visca, Rubén Gorlero Bacigalupi y Washington Buño a no emitir juicios de valor acerca de nuestros contemporáneos, dado que estos pueden ser inadvertida o deliberadamente injustos y eventualmente peligrosos, por lo que no comentaremos actuaciones quirúrgicas de nuestros connacionales publicadas en los últimos 50 años, fecha de nuestra lejana graduación.
Ya los próximos investigadores sabrán hacerlo, seguramente con jerarquía y ecuanimidad.
Summary
Throughout history, penetrating abdominal wounds were usually not managed through surgery, and out of luck, a few patients did not die. Ancient Hindus who excelled at sugery, successfully tried to close extruded abdominal internal organs with the heads of giant ants, an art that was lost a few centuries later.
Celso, the great Roman if the 1st Century, provided us with a detailed description of an interventionist treatment and not much happened until the Middle Ages, when Roger of Salerno started sewing internal organs on a small elderberry board. The brave sutures of Ugo Borgognoni, Lanfranco and Henri de Mondeville led Medieval abdominal surgery to is zenith towards the end of the XIV century. Except for a few exceptions, managing wounds through surgery instead of waiting only came true with the pioneer surgeries by Lucien Baudens, Marion Sims, William Mac Cormac, Eugène Chauvel, Félix Léjars and the outstanding Vera Gedrotis, a Russian surgeon and Princess who standed out in the Siberian reality, – among others.The debate came to an end with the great WWI, and as from 1915 exploration was the standard for all penetrating abdominal wounds.
In Uruguay, Justo Duarte’s thesis on this issue illustrates the approach that ruled the country until at least 1892. Seven years after, Luis Pedro Lenguas, Alfredo Navarro and Gerardo Arrizabalaga admitted the convenience of operating such patients.
In the early XX century, Manuel B. Nieto, José Iraola, Domingo Prat, Eduardo Blanco Acevedo and Velarde Pérez Fontana were some of the outstanding surgeons of the new generation who, thanks to their hard work and talent, provided the grounds for modern emergency abdominal surgery in Uruguay.
Since the leading work by Gerald Shaftan, published in 1960, a new policy that classifies patients was created in the scientific world – including our country-, especially those who were stabbed, and systematic laparotomy was no longer the standard. In penetrating wounds caused by firearms the problem has not been solved and there is still no academic consensus on the issue.
Résumé
Tout au long de l’histoire, la conduite habituelle face aux plaies pénétrantes d’abdomen, fut celle de ne pas intervenir chirurgicalement; seulement quelques-uns ne mouraient pas. Les anciens indiens, qui développèrent une chirurgie très avancée, ont essayé avec succès de fermer les viscères abdominales extraites avec des têtes de fourmis géantes décapitées; cet art se perdit cependant quelques centaines d’années plus tard.
Celso, le grand romain du I siècle, nous a laissé une minutieuse description d’un traitement d’intervention et cela jusqu’au Moyen Age, lorsque Roger de Salerno commence à suturer des viscères sur un morceau de bois de sureau. Ugo Borgognoni, Lanfranco et Henri de Mondeville, avec leurs sutures osées, menèrent la chirurgie médiévale abdominale jusqu’au zénith vers la fin du XIVe siècle. Sauf certaines exceptions, opérer au lieu d’attendre n’a vu le jour qu’avec Lucien Baudens, Marion Sims, William Mac Cormac, Eugène Chauvel, Félix Léjars et la chirurgienne et princesse russe Vera Gedroits, étoile dans le ciel sibérien.
La Grande Guerre conclut les disputes et, à partir de 1915, explorer fut la consigne pour toutes les blessures pénétrantes d’abdomen.
En Uruguay, la thèse de Justo Duarte sur ce sujet, nous montre la conduite conservatrice dominante dans notre pays jusqu’en 1892 environ. Sept ans plus tard, Luis Pedro Lenguas, Alfredo Navarro et Gerardo Arrizabalga se prononcent clairement pour l’intervention.
Manuel B. Nieto, José Iraola, Domingo Prat, Eduardo Blanco Acevedo et Velade Pérez Fontana, au début du XXe, furent quelques-uns des grands chirurgiens de la nouvelle génération qui, avec leur génie et leur travail, établirent les bases de la chirurgie abdominale d’urgence moderne en Uruguay.
A partir du travail pionnier de Gerald Shaftan, publié en 1960, commence dans le monde scientifique, notre pays inclus, une politique de choix des patients, surtout ceux blessés d’arme blanche, laissant de côté la laparotomie systématique. En ce qui concerne les plaies pénétrantes par armes à feu, il n’existe pas encore un consensus académique.
Resumo
Historicamente nos casos de feridas penetrantes de abdômen a conduta mais freqüente era não realizar uma intervenção cirúrgica, e em poucos casos os pacientes não morriam. Os antigos hindus, que desenvolveram uma técnica cirúrgica muito avançada, fechavam as vísceras abdominais com cabeças de formigas gigantes, uma arte que foi perdida alguns séculos depois.
Celso, o grande romano do século I, deixou uma descrição minuciosa de um tratamento cirúrgico. Pouca coisa mais aconteceu até a Idade Médica quando Roger de Salerno começou a suturar vísceras sobre um pedaço de madeira de sabugueiro. Ugo Borgognoni, Lanfranco e Henri de Mondeville, com suturas atrevidas, fizeram com que a cirurgia abdominal medieval chegasse ao seu ponto mais alto no final do século XIV.
Com poucas exceções, a decisão de operar ao invés de aguardar teve que esperar pelas operações pioneiras de, entre muitos outros, Lucien Baudens, Marion Sims, William Mac Cormac, Eugène Chauvel, Félix Léjars e de uma estrela solitária dos céus siberianos a cirurgiã e princesa russa Vera Gedroits.
A I Guerra Mundial colocou fim às discussões e a partir de 1915 explorar é a palavra de ordem nos casos de feridas penetrantes de abdômen.
No Uruguai, a tese de Justo Duarte sobre o tema nos ilustra sobre o conservadorismo imperante no país até pelo menos 1892. Sete anos depois, Luis Pedro Lenguas, Alfredo Navarro e Gerardo Arrizabalaga declararam ser definitivamente favoráveis à realização de cirurgia.
No começo do século XX Manuel B. Nieto, José Iraola, Domingo Prat, Eduardo Blanco Acevedo e Velarde Pérez Fontana foram algumas das figuras destacadas da nova geração de cirurgiões, que com trabalho e gênio, estabeleceram as bases da moderna cirurgia abdominal de urgência no Uruguai.
A partir do trabalho pioneiro de Gerald Shaftan, publicado em 1960, uma política de seleção de pacientes foi estabelecida, principalmente os feridos com armas brancas, deixando de lado a laparotomia sistemática. Ainda não existe um consenso para os casos de feridas penetrantes por arma de fogo.
Bibliografia
1. Thornwald J. Histoire de la médecine dans l’antiquité. Paris: Hachette, 1961: 330.
2. Loria FL. Historical aspects of penetrating wounds of the abdomen. Int Abs Surg 1948; 87: 521-49.
3. Celso AC. Los ocho libros de la medicina. Barcelona: Diamante, 1966: 222 v. 2.
4. Lecène P. L’évolution de la chirurgie. Paris: Flammarion, 1923: 356.
5. Rutkow I. Surgery. An illustrated history. St Louis: Mosby, 1993: 550.
6. Pazzini A. Storia della medicina. Milan: Libraria, 1947: 619 v.1.
7. De Renzi S. Storia documentata della scuola medica di Salerno. Napoli: Nobile, 1857: 499.
8. Bennet JDC. Abdominal surgery in war. The early history. J R Soc Med 1991; 84(9): 554-7.
9. Nicaise E. Chirurgie de maître Henri de Mondeville. Paris: Alcan, 296.
10. Follin E. Plaies d’abdomen. In: Dictionnaire Encyclopédique des Sciences Médicales. Paris: Asselin Masson, 1864: 72-194.
11. James T. Gunshot wounds of the South African War. S Afr Med J 1971; 45(39): 1089-94.
12. Smith RC, O’Lear YP. To cut or not to cut. The evolution of exploratory laparotomy for abdominal gunshot wounds. Am Surg 1999; 65(4): 388-9.
13. Léjars F. Traité de chirurgie d’urgence. Paris: Masson, 1901: 1048.
14. Praderi RC. El peritoneo, hoy amigo, ayer enemigo. La genialidad de Miculicz. Cir Urug 2005; 75(1): 3-21.
15. Mac Cormac W. Some remarks by war of contrast on war surgery old and new. BMJ 1901; II.: 459-62.
16. Mac Cormac W. Notes from the South African War. Lancet 1900; (I):58-1486.
17. Bennet JDC. Princess Vera Gedroits: military sugeon, poet, author. BMJ 1992; 305(6868): 1532-4.
18. Loria F. Chemotherapy in penetration abdominal gunshot wounds. Surgery 1943; 13: 588-97.
19. Adams DB. Mandatory exploration for penetrating abdominal wounds. Arch Surg 1991; 126(1): 115.
20. Shaftan GW. Indications for operation in abdominal trauma. Am J Surg 1991; 126: 115.
21. Moore EE, Marx JA. Penetrating abdominal wounds. Rational for exploratory laparotomy. JAMA 1985; 253(18): 2705-8.
22. Saadia R, Degiannis F. Non-operative treatment of abdominal gunshot injuries. Br J Surg 2000; 87(4): 393-7.
23. Duarte PJ. Pronóstico de las heridas penetrantes de abdomen. (Tesis presentada a la Facultad de Medicina de Montevideo para optar al título de Doctor en Medicina y Cirugía). Montevideo: La Nación, 1892: 92.
24. Soiza Larrosa A. Médicos uruguayos graduados en Argentina en el siglo diecinueve y sus tesis de doctorado. In: Sesiones de la Sociedad Uruguaya de Historia de la Medicina. Montevideo: Sociedad Uruguaya de Historia de la Medicina, 1992: 50-120.
25. Mañé Garzón F, Ayestarán A. El gringo de confianza. Montevideo: Impresos, 1992: I-L, 314.
26. Mañé Garzón F. Pedro Visca. Fundador de la Clínica Médica en el Uruguay. Montevideo: Barreiro y Ramos, 1983: 320 v.1.
27. Soiza Larrosa A. Medicina y cirugía en las Guerras Civiles Uruguayas de 1897 y 1904. In: Sesiones de la Sociedad Uruguaya de Historia de la Medicina. Montevideo: Sociedad Uruguaya de Historia de la Medicina, 1970-79: 40-159.
28. Praderi RC, Bergalli L. Notas para una Historia de la Cirugía Uruguaya. Desde la Independencia hasta los principios de este siglo. In: Sesiones de la Sociedad Uruguaya de Historia de la Medicina Montevideo: Sociedad Uruguaya de Historia de la Medicina , 1987: 1-44. t. 3
29. Pérez Fontana V. La apendicitis. In: Sesiones de la Sociedad Uruguaya de Historia de la Medicina. Montevideo: Sociedad Uruguaya de Historia de la Medicina, 1991: 855. t. 8
30. Oliver JH. Algunas consideraciones sobre cincuenta casos de heridas de bala. Rev Méd Urug 1899; 2: 3-18, 45-64.
31. Soiza Larrosa A. La Asistencia Médica Quirúrgica en la Guerra Civil de 1904. Rev Blanca Uruguay (2ª época) 2000; 3: 315-34.
32. Pou Ferrari R, Mañé Garzón F. Luis Pedro Lengüas (1862-1932). Maestro de cirujanos y precursor de la Doctrina Social Católica en Uruguay. Montevideo: El Toboso 2005: 348.
33. Lengüas LP. Herida de abdomen con perforación intestinal. Rev Méd Urug 1899; 2: 225-34.
34. Soiza Larrosa A. Herida y muerte del General Aparicio Saravia. Sesiones de la Sociedad Uruguaya de Historia de la Medicina 1990; 7: 87-116.
35. Mañé Garzón F. El Cuarteto de Urgencia. Historia de la Cirugía de Urgencia en el Uruguay. 1902-1952. Montevideo: Tradinco, 2005: 256.
36. Nieto MB. De l’intervention dans les plaies thoraco-abdominales par les vies abdominal, trans chondrodiaphragmatique et trans pleurodiaphragmatique. Rev Gynecol Chir Abdom 1908; 12: 453-68.
37. Prat D. Casos de cirugía abdominal. Rev Hosp 1912; 5: 662-81.
38. Prat D. Heridas de abdomen por arma de fuego. An Fac Med Montevideo 1921; 6: 455-73.
39. Prat D. El ulcus gástrico y duodenal perforados. An Fac Med Montevideo 1922; 7: 101-16.
40. Iraola J. Heridas penetrantes de vientre. Rev Hosp 1913; 6: 161-75.
41. Rizzi M. Historia de la transfusión sanguínea en el Uurguay. Rev Méd Urug 1999; 15(3): 13-23.
42. García Lagos H. Cirugía gastroduodenal, cáncer exceptuado. Primer Congreso Nacional. Montevideo: El Siglo Ilustrado, 1917: 98-124.
43. Blanco Acevedo E. Asistencia a los heridos en el campo de batalla. An Fac Med Montevideo 1921; 6: 1034-101.
44. Pelfort C. Fiebre tifoidea con perforación intestinal. Peritonitis. Arch Latinoam Pediatr 1913; 7: 65-75.
45. Pérez Fontana V. Herida penetrante de abdomen por empalamiento perineal. An Fac Med Montevideo 1923; 8: 22-5.
46. Mañé Garzón F, Pou Ferrari R. Juan B. Morelli en la medicina uruguaya. Montevideo: El Toboso, 2004: 155-66.