Services on Demand
Journal
Article
Related links
Share
Revista Médica del Uruguay
On-line version ISSN 1688-0390
Rev. Méd. Urug. vol.24 no.2 Montevideo June 2008
Hospitalizaciones por reacciones adversas a medicamentos y abandono del tratamiento farmacológico en el hospital universitario
Dres. Gustavo Giachetto*, Álvaro Danza†, Liriana Lucas‡,
Br. Federico Cristiani‡, Dras. Leticia Cuñetti§, Ximena Vázquez¶,Lic. Ana Greczanik††
.
Resumen
Introducción: a nivel mundial las enfermedades causadas por medicamentos constituyen un problema de salud pública. En Uruguay se desconoce la magnitud de este problema.
Objetivo: estimar la frecuencia y describir las características de las hospitalizaciones por reacciones adversas a medicamentos (RAM) y abandono del tratamiento farmacológico (ATF) en el Hospital de Clínicas.
Material y método: se incluyeron pacientes hospitalizados por sospecha de RAM y ATF en el Hospital de Clínicas entre el 1º de diciembre de 2006 y el 15 de mayo de 2007. Se realizó muestreo aleatorio simple en forma bisemanal durante 30 días. Se analizó edad, sexo, fármacos implicados, enfermedad ocasionada, duración de la estadía hospitalaria y evolución.
Resultados: la frecuencia de hospitalizaciones por RAM y ATF fue 4,3% (IC 95%, 2,8-5,3). La edad promedio fue 57 años. Las RAM fueron causadas por antibióticos (n=4), antineoplásicos e inmunomoduladores (n=3), fármacos cardiovasculares (n=2), anticoagulantes (n=1), antitiroideos (n=1), antiinflamatorios no esteroideos (AINE) (n=1) y antiandrógenos (n=1). Presentaron riesgo vital 5/13 pacientes con RAM. La causa de ATF fue: RAM (n=2), falta de comprensión de las indicaciones o desconocimiento de la importancia del tratamiento, o ambos (n=8), razones económicas (n=3), desconocidas (n=5). Presentaron riesgo vital 4/18 con ATF; uno falleció.
Conclusión: estos constituyen los primeros datos nacionales de hospitalización por RAM y ATF en el subsector público de salud. Para evaluar la magnitud real del problema es necesario prolongar la observación e incluir otros centros asistenciales. Se destaca su impacto en términos de gravedad y prolongación de la estadía hospitalaria.
Palabras clave: PREPARACIONES FARMACÉUTICAS - efectos adversos.
NEGATIVA DEL PACIENTE AL TRATAMIENTO.
HOSPITALIZACIÓN.
Key words: PHARMACEUTICAL PREPARATIONS - adverse effects.
TREATMENT REFUSAL.
HOSPITALIZATION.
* Profesor Agregado del Departamento de Farmacología y Terapéutica y Clínica Pediátrica. Facultad de Medicina. Universidad de la República. Uruguay.
†Asistente del Departamento de Farmacología y Terapéutica. Ex Residente de Clínica Médica. Facultad de Medicina. Universidad de la República. Uruguay.
‡Ayudante del Departamento de Farmacología y Terapéutica. Facultad de Medicina. Universidad de la República. Uruguay.
§ Profesora Adjunta del Departamento de Farmacología y Terapéutica. Asistente de Nefrología. Facultad de Medicina. Universidad de la República. Uruguay.
¶ Ex Profesora Adjunta del Departamento de Farmacología y Terapéutica. Facultad de Medicina. Universidad de la República. Uruguay.
†† Técnica en Laboratorio del Departamento de Farmacología y Terapéutica. Facultad de Medicina. Universidad de la República. Uruguay.
Correspondencia: Dr. Gustavo Giachetto
Departamento de Farmacología y Terapéutica, Hospital de Clínicas, 1er piso, Avda. Italia s/n. Montevideo, Uruguay.
Correo electrónico: ggiachet@gmail.com
Recibido: 31/1/08.
Aceptado: 9/6/08.
Introducción
Los eventos adversos relacionados con los medicamentos constituyen un nuevo problema de salud, determinando importante morbimortalidad (1-3).
Diversos factores contribuyen a explicar este problema emergente. Se introducen constantemente nuevos medicamentos en el mercado farmacéutico. Al momento de la comercialización, la información en relación con la eficacia del medicamento es mayor respecto a la información sobre la seguridad. Por otra parte, el uso inapropiado de los medicamentos y la automedicación constituyen prácticas frecuentes(4,5).
Los problemas relacionados con el uso de los medicamentos pueden deberse a errores de prescripción, abandono del tratamiento farmacológico (ATF), falta de efectividad, reacciones adversas a medicamentos (RAM) o bien intoxicaciones(6,7).
A nivel internacional la prevalencia de ingresos hospitalarios por problemas relacionados con medicamentos es variable, alcanzando en algunas series cifras de hasta 28%(8). En Estados Unidos se ha estimado que el costo ocasionado por estos problemas es de 170 billones de dólares al año(4,9).
El metaanálisis de Lazarou y colaboradores concluyó que las RAM determinaron 4,7% de los ingresos hospitalarios y que se encontraban entre las primeras seis causas de muerte en Estados Unidos(10). En otras publicaciones las hospitalizaciones por RAM oscilan entre 3% y 6%(11-13).
En Uruguay la farmacovigilancia es una disciplina en desarrollo. En el año 1997 se crea el Centro Coordinador de Farmacovigilancia, proyecto compartido por los Departamentos de Farmacología y Terapéutica y Toxicología de la Facultad de Medicina de la Universidad de la República. En el año 2001 este centro es reconocido por la Organización Mundial de la Salud (OMS) como centro Nº 61/64 de la red del Programa Internacional de Monitoreo de Fármacos (Upssala Monitoring Centre).
En el año 2006 por decreto del Poder Ejecutivo se integra la farmacovigilancia a las actividades del Ministerio de Salud Pública (MSP) y se crea la Unidad de Farmacovigilancia y el Comité Nacional Asesor. Sus principales cometidos son promover el desarrollo del Sistema Nacional de Farmacovigilancia, la capacitación de los recursos humanos en esta disciplina y la coordinación de la notificación de las sospechas de reacciones adversas, así como el asesoramiento técnico en la toma de decisiones relacionadas con la gestión de riesgos(14).
A pesar de los esfuerzos realizados, hasta la fecha no se dispone de información respecto a la frecuencia e impacto de los problemas relacionados con los medicamentos en Uruguay.
El Hospital de Clínicas es el hospital de la Universidad de la República, concentra la formación de gran parte de los recursos humanos en salud. Presenta algunas particularidades asistenciales. Se trata de un hospital general de adultos, con una dotación de 440 camas, de corta estadía, de segundo y tercer nivel de complejidad asistencial y de referencia nacional en áreas específicas. El espectro de usuarios está constituido por población de bajos y muy bajos recursos económicos, beneficiaria del subsector público de salud del Estado(15).
Entre las actividades de farmacovigilancia que desarrolla el Departamento de Farmacología y Terapéutica, se decidió analizar la importancia de algunos problemas relacionados con medicamentos en este hospital.
Este trabajo fue realizado con el objetivo de estimar la frecuencia y describir las características de las hospitalizaciones por RAM y ATF en el Hospital de Clínicas.
Material y método
Población. Se incluyeron los pacientes hospitalizados por sospecha de RAM o ATF en el Hospital de Clínicas "Dr. Manuel Quintela" en el período 1º de diciembre de 2006 al 15 de marzo de 2007.
Cálculo de la muestra y método de muestreo. Debido a que no se dispone de datos en relación con la frecuencia de hospitalizaciones por RAM o ATF, o ambas, en nuestro medio, previo al inicio del estudio se realizó una observación de 15 días (fase piloto) en la que se estimó una frecuencia de 4% a 6%. Se realizó un muestreo aleatorio simple considerando como unidad de muestreo el día del estudio(16). Para el cálculo del tamaño muestral se consideró la media de hospitalizaciones diarias en el Hospital de Clínicas (18-20 pacientes por día)(15) y una imprecisión de 1,7%. Tomando en cuenta estas cifras y recogiendo la información en forma bisemanal, se determinó que el período de observación debía ser de 30 días.
Recolección de datos. El día del muestreo, docentes del Departamento de Farmacología y Terapéutica de la Facultad de Medicina obtuvieron el listado de todos los pacientes que ingresaron y revisaron sus historias clínicas. En caso de sospecha de RAM o ATF se realizó anamnesis farmacológica y seguimiento del paciente. La información fue recogida en el formulario de notificación del MSP y en caso de sospecha de ATF en un formulario precodificado elaborado por los autores.
Definición de casos. Se utilizaron los siguientes criterios:
– RAM: "Reacción nociva y no deseada que se presenta tras la administración de un fármaco, a las dosis utilizadas habitualmente en la especie humana, para prevenir, diagnosticar o tratar una enfermedad, o para modificar cualquier función biológica"(17).
– ATF: "El paciente no utiliza el o los fármacos necesarios previamente indicados"(18).
Para establecer la imputabilidad se utilizó el algoritmo de Karch y Lasagna, que establece en función de cuatro criterios (secuencia temporal, plausibilidad biológica, efecto de retirada y reexposición), la probabilidad de que el evento adverso corresponda a una RAM (condicionada, posible, probable o definida)(19). Las sospechas de RAM fueron notificadas a la Unidad de Farmacovigilancia del MSP.
Variables. Las variables analizadas fueron frecuencia de hospitalizaciones por RAM y por ATF. En cada grupo de eventos se describen las siguientes características: edad, sexo, fármacos implicados, motivo de la indicación, existencia de polifarmacia (consumo concomitante de cuatro o más medicamentos), enfermedad ocasionada, mecanismo de la RAM, duración de la estadía hospitalaria y evolución.
Los datos se procesaron con el programa Epi-info versión 6.0.
Resultados
En el período de observación fueron hospitalizados 727 pacientes. Se incluyeron en el análisis 717 (98,6%); no se pudieron obtener los registros en 10 pacientes. Se identificaron 31 hospitalizaciones por RAM y ATF, representando 4,3% del total de ingresos (IC95%, 2,8-5,3). Correspondieron a RAM 13 (1,8%; IC95%, 0,8-2,8) y a ATF 18 (2,5%; IC95%, 1,4-3,6).
La edad promedio de los pacientes fue 57 años (21-89 años), 60% mujeres. No se observaron diferencias significativas en la media de edad de los pacientes hospitalizados por RAM (x = 55,3) y ATF (x = 57,6). La mayoría de los pacientes hospitalizados por RAM fueron de sexo femenino (n=10); mientras que la mayoría de los hospitalizados por ATF fueron de sexo masculino (n=10).
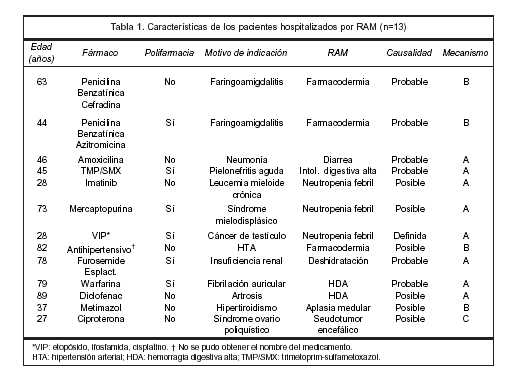
Los fármacos relacionados con RAM en orden decreciente de frecuencia fueron: antiinfecciosos de uso sistémico (n=4), antineoplásicos e inmunomoduladores (n=3), cardiovasculares (n=2), anticoagulantes orales (n=1), antitiroideos (n=1), antiinflamatorios no esteroideos (AINE) (n=1) y antiandrógenos (n=1). En un caso no se pudo obtener el nombre del fármaco involucrado, identificándose sólo el grupo farmacológico. En la tabla 1 se resumen las características de los pacientes hospitalizados por RAM.
Al analizar la imputabilidad se observó que una RAM fue definida, seis fueron probables y seis posibles. En cuanto al mecanismo de las RAM ocho fueron tipo A, cuatro tipo B y una tipo C. En seis de los 13 pacientes se observó la presencia de polifarmacia.
Si bien todas las RAM fueron graves ya que motivaron hospitalización, cinco de los 13 pacientes presentaron riesgo vital: neutropenia febril por antineoplásicos e inmunomoduladores (n=3), aplasia medular por metimazol (n=1) y hemorragia digestiva por warfarina (n=1). Ningún paciente requirió ingreso a unidad de cuidados intensivos, ni falleció. Luego de la suspensión del fármaco, 12 de los 13 pacientes se recuperaron completamente. Una paciente, de 37 años en tratamiento previo con metimazol por hipertiroidismo, persiste con aplasia medular 24 meses luego de su suspensión.
El promedio de estadía en los pacientes hospitalizados por RAM fue 18,3 + 15,7 días (4-62); seis de los 13 pacientes presentaron estadías hospitalarias superiores a 10 días.
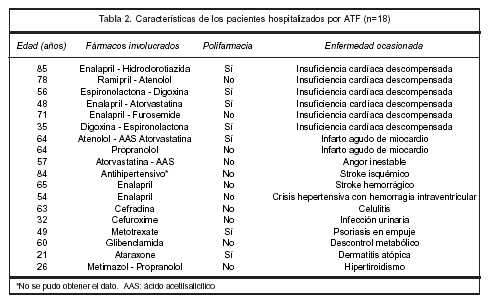
En relación con el ATF, los grupos de fármacos más frecuentemente involucrados fueron: cardiovasculares (n=12) y antiinfecciosos de uso sistémico (n=2).
Las causas de ATF fueron: dos por RAM, ocho por falta de comprensión de las indicaciones y desconocimiento de la importancia del tratamiento, tres por razones económicas. En cinco pacientes se desconoce el motivo de ATF. En siete de estos pacientes existió polifarmacia.
Requirieron ingreso a una unidad de cuidados intensivos cuatro pacientes (infarto agudo de miocardio n=2; crisis hipertensiva n=2), de los cuales uno falleció por accidente cerebrovascular hemorrágico. En la tabla 2 se resumen las características de los pacientes hospitalizados por ATF.
El promedio de estadía de los pacientes hospitalizados por ATF fue 8,4 + 6,5 días (2-23), en seis casos la estadía hospitalaria fue superior a 10 días.
Discusión
Este constituye el primer estudio a nivel nacional sobre la frecuencia de hospitalizaciones por RAM y enfermedades ocasionadas por ATF en el subsector público de salud. El estudio se realizó en un hospital universitario con características diferentes a otros hospitales públicos. Para conocer la magnitud real del problema, esta observación debería extenderse a otras instituciones públicas y eventualmente privadas de asistencia médica del país.
En este estudio la hospitalización por RAM y ATF fue menor a la comunicada en otros trabajos(8,11,20,21). Algunas limitaciones metodológicas pueden contribuir a explicar este hallazgo. Se realizó una observación acotada de cuatro meses, durante una época del año durante la cual el número de ingresos al Hospital de Clínicas es menor. Es necesario realizar muestreos en otros períodos del año, y eventualmente en forma continua, en el marco de un programa de farmacovigilancia intensiva.
Otra limitación puede estar relacionada con problemas en la calidad de los registros médicos del hospital.
La elevada frecuencia de neutropenia febril secundaria a fármacos inmunomoduladores observada en esta serie se corresponde con las características de los pacientes asistidos en este hospital. Se trata de un centro de referencia que asiste pacientes hematooncológicos, portadores de enfermedades autoinmunes, trasplantados u otras enfermedades crónicas complejas. Generalmente reciben múltiples tratamientos farmacológicos que los exponen a un elevado riesgo de RAM.
Se destaca que en la mitad de los pacientes hospitalizados por RAM existía polifarmacia, lo que constituye un factor de riesgo para el desarrollo de RAM(22).
En esta serie, la mayoría de las RAM identificadas fueron esperables aunque no evitables. Las tres RAM evitables ocurrieron en pacientes mayores de 75 años. La deshidratación vinculada al uso de diuréticos, en un paciente con comorbilidad y polifarmacia, se puede prevenir mediante una correcta monitorización clínica y ajuste de la dosis. La hemorragia digestiva por AINE refleja un problema de selección, siendo posible utilizar fármacos más seguros. Si bien la anticoagulación con warfarina es un tratamiento eficaz en la prevención de la embolia en pacientes con fibrilación auricular crónica, es necesario hacer un correcto balance riesgo-beneficio a la hora de su prescripción en pacientes añosos(23).
Al igual que en otras series, los antibióticos ocupan un lugar importante como causa de RAM(12). Es posible que en pacientes procedentes de medios socio-económicos favorables y que dispongan de seguimiento clínico ambulatorio adecuado, éstas no determinen hospitalización.
A pesar que el equipo médico tratante en varios casos sospechó el diagnóstico de evento adverso relacionado con medicamentos, ninguno fue notificado a la Unidad de Farmacovigilancia del MSP. Esto pone en evidencia la necesidad de sensibilizar a los profesionales en relación con la importancia de esta actividad de salud pública. Resulta imprescindible incluir la farmacovigilancia en la formación de grado y en las actividades de educación médica continua para que se incorpore a la práctica clínica(24).
Las hospitalizaciones por ATF constituyen una patología prevenible. La polifarmacia, observada en varios de estos pacientes, constituye un factor de riesgo para la no adherencia al tratamiento(25). Otros factores que pueden explicar las hospitalizaciones por ATF son las características socioeconómicas y culturales de la población asistida en este centro. A ello se suma que el Hospital de Clínicas no cuenta con farmacia externa, no dispensa medicamentos a pacientes ambulatorios. Esto se realiza a través de los Servicios de Salud del Estado (ASSE). Sin embargo, es posible que los problemas de coordinación y de traslado dificulten el acceso a los medicamentos en esta población. Es urgente la necesidad de encontrar soluciones a este grave problema.
La gravedad de las enfermedades ocasionadas por ATF fue importante, la única muerte registrada en esta serie ocurrió en este grupo de pacientes.
La mayoría de los pacientes hospitalizados por RAM y ATF presentaron estadías hospitalarias superiores a 10 días. Además de la morbilidad asociada con los riesgos que determina la hospitalización prolongada, esta aumenta los costos asistenciales.
Conclusiones
Estos constituyen los primeros datos a nivel nacional de hospitalizaciones por RAM y ATF en el subsector público de salud. Para evaluar la magnitud real del problema es necesario prolongar la observación e incluir otros centros asistenciales públicos y privados. Si bien la frecuencia en esta serie fue baja, se destaca su impacto en términos de la gravedad de las enfermedades ocasionadas y prolongación de la estadía hospitalaria.
El desarrollo del Sistema Nacional de Farmacovigilancia exige la capacitación y el compromiso de los profesionales de salud, así como incluir a la patología farmacológica en el proceso de decisión clínica(24).
Es necesario desarrollar políticas para promover el uso racional de los medicamentos, impulsar el desarrollo de la farmacovigilancia y garantizar el acceso a los medicamentos a toda la población.
Agradecimiento
Al Prof. Agdo. Dr. Carlos Ketzoian que colaboró en el diseño metodológico de este trabajo.
Summary
Introduction: globally, drug-caused diseases are a public health issue. In Uruguay, the importance of this topic is unknown.
Objective: to describe the characteristics of hospitalization due to adverse drug reaction (ADR) and discontinuation of drug treatment at the Clinicas Hospital, and to estimate its frequency.
Methods: patients hospitalized at the Clinicas Hospital between 1 December 2006 and 15 May, 2007, due to suspect of ADR and discontinuation of drug treatment were included in the study. We conducted a simple randomized sampling twice a week, for 30 days. We analyzed age, sex, drugs implied, disease causes, duration of hospitalization and evolution.
Results: frequency of hospitalization due to ADR and discontinuation of drug treatment was 4.3% (Confidence interval was 95%, 2.8-5.3)
Average age was 57 years old. The ADR were caused by antibiotics (n=4 ), antineoplastic agents and immunemodulators (n=3),cardiovascular drugs (n=2), anticoagulants (n=1), Antithyroid drugs (ATDs) (n=1), Non-steroidal anti-inflammatory drugs NSAIDs (n=1) and antiandrogens (n=1).
Five out of 13 patients with ADR were in life risk. The main cause for discontinuation of drug treatment was: ADR (n=2), failure to understand indications or not knowing the importance of treatment, or both (n=8), economic reasons (n=3), unknown (n=5). Four out of 18 patients who had discontinued drug treatment were in like risk, and one of them died.
Conclusions: information collected in this study constitutes the first data about hospitalization due to adverse drug reaction and discontinuation of drug treatment at national level, in the public health sub sector. In order to fully assess the importance of the problem we need to expand observation and include other self-care providing centers. We stress the importance of the issue due to its seriousness and the fact that it prolongs hospital stay.
Résumé
Introduction: dans le monde, les maladies provoquées par des médicaments constituent un problème de santé publique. En Uruguay, on méconnaît le poids de ce problème.
Objectif: estimer la fréquence et décrire les caractéris-tiques des hospitalisations pour des réactions adverses à des médicaments (RAM) et abandon du traitement phar-macologique (ATP) à l’Hôpital de Clinicas.
Matériel et méthode: on a inclus des patients hospitalisés pour soupçon de RAM et d’ATP à l’Hôpital de Clinicas entre le 1er décembre 2006 et le 15 mai 2007. On a fait un échantillon aléatoire simple bimensuel au cours de 30 jours. On a tenu compte de l’âge, du sexe, des médicaments impliqués, de la maladie survenue, de la durée du séjour à l’hôpital et de l’evolution.
Résultats: la fréquence des hospitalisations pour RAM et ATP a été de 4,3% (IC 95%, 2,8-5,3). La moyenne d’âge a été de 57 ans. Les RAM causées par des antibiotiques (n=4), antinéoplasiques et immuno-modulateurs (n=3), mé-dicaments cardiovasculaires (n=2), anticoagulants (n=1), antithyroïdiens (n=1), antiinflammatoires pas stéroïdes (n=1) et antiandrogènes (n=1). 5 patients sur 13 avec RAM ont eu un risque de vie. La cause de ATP a été: RAM (n=2), manque de compréhension des indications ou méconnaissance de l’importance du traitement, ou les deux (n=8), raisons économiques (n=3), inconnues (n=5). 4 pa-tients sur 18 avec ATP ont eu un risque vital dont 1 est mort.
Conclusions: voici les premiers indicateurs nationaux d’hospitalisation pour RAM et ATP au secteur publique de santé. Afin d’évaluer la dimension réelle du problème, il faut prolonger l’observation et inclure d’autres centres d’assistance. On signale leur poids en ce qui concerne la gravité et le prolongement du séjour à l’hôpital.
Resumo
Introdução: as patologias causadas por medicamentos são um problema de saúde pública em todo o mundo. Não se conhece a magnitude deste problema no Uruguai.
Objetivo: estimar a freqüência e descrever as características das hospitalizações por reações adversas a medicamentos (RAM) e abandono de tratamento farmacológico (ATF) no Hospital das Clínicas.
Material e método: foram incluídos todos os pacientes hospitalizados por suspeita de RAM e ATF no Hospital das Clínicas no período 1º de dezembro de 2006-15 de março de 2007. Fez-se uma amostragem aleatória simples bi semanal durante 30 dias. Foram analisados sexo, idade, fármacos implicados, patologias causadas, duração do período de hospitalização e evolução.
Resultados: a freqüência de hospitalização por RAM e ATF foi de 4,3% (IC 95%, 2,8-5,3). A idade média foi de 56 anos. As RAM foram causadas por antibióticos (n=4), anti-neoplásicos e imunomoduladores (n=3), fármacos cardiovasculares (n=2), anticoagulantes (n=1), antitirói-deos (n=1), antiinflamatórios não esteróides (AINE) (n=1) e antiandrogenios (n=1). Apresentaram risco de vida 5/13 pacientes com RAM. As causas de ATF foram: RAM (n=2); falta de compreensão das indicações ou desconhecimento da importância do tratamento, ou ambos (n=8), razões econômicas (n=3), desconhecidas (n=5). Por ATF 4/18 pacientes apresentaram risco de vida; um faleceu.
Conclusões: estes são os primeiros dados nacionais de hospitalização por RAM e ATF no subsetor público de saúde. Para conhecer a magnitude real do problema é necessário realizar uma observação mais prolongada e incluir outros centros de assistência. É importante destacar o impacto sobre a gravidade e sobre o aumento do período de hospitalização.
Bibliografía
1. Otero MJ, Domínguez A. Acontecimientos adversos por medicamentos: una patología emergente. Farm Hosp 2000; 24: 258-66.
2. Güemes Artiles M, Sanz Álvarez E, García Sánchez-Colomer M. Reacciones adversas y problemas relacionados con medicamentos en un servicio de urgencia. Rev Esp Salud Pública 1999; 73(3): 511-8.
3. Pirmohamed M, Breckenridge A, Kitteringham N, Park BK. Adverse drug reactions. BMJ 1998; 316: 1295-8.
4. WHO. Uppsala Monitoring Centre. Viewpoint: issues, controversies and science in the search for safer and more rational use of medicines. 2002. Part 1.Disponible en: http://www.who-umc.org/graphics/6996.pdf.
5. Armijo J, González Ruiz M. Estudios de seguridad de medicamentos: método para detectar reacciones adversas y valoración de la relación causa-efecto. In: García A, Gandía L, eds. El ensayo clínico en España. Madrid: Farmaindustria, 2001: 163-91.
6. Bates D, Boyle D, Vander M, Vliet MB, Schneider J, Leape L. Relationship between medication errors and adverse drug events. J Gen Intern Med 1995; 10: 199-205.
7. Suggested definitions and relationships among medication misadventures, medication errors, adverse drug events, and adverse drug reactions. Am J Health Syst Pharm 1998;55(2):165-6.
8. Alonso Hernández P, Otero López J, Maderuelo Fernández J. Ingresos hospitalarios causados por medicamentos: incidencia, características y coste. Farmacia Hosp 2002; 26(2): 77-89.
9. Hitchen L. Adverse drug reactions result in 250000 UK admissions a year. BMJ 2006; 332: 1109.
10. Lazarou J, Pomeranz BH, Corey PN. Incidence of adverse drug reactions in hospitalized patients a meta-analysis of prospective studies. JAMA 1998; 279: 1200-5.
11. Pirmohamed M, James S, Meakin S, Green C, Scott AK, Walley TJ, et al. Adverse drug reactions as cause of admission to hospital: prospective analysis of 18 820 patients. BMJ 2004; 329: 15-9.
12. Carrara C, Gerometta P, Cuper P, Gonseski V, Rolli R, et al. Reacciones adversas a medicamentos en los servicios de emergencia hospitalarios de la ciudad de Corrientes. Reunión Anual de Comunicaciones Científicas y Tecnológicas de la SGCYT- UNNE 2004. Dsponible en: http://www.unne.edu.ar/Web/cyt/com2004/3-Medicina/M-000.htm.
13. Wiffen P, Gill M, Edwards J, Moore A. Adverse drug reactions in hospital patients. A systematic review of the prospective and retrospective studies. Bandolier Extra 2002; 1-15. Disponible en: www.jr2.ox.ac.uk/bandolier/Extraforbando/ADRPM.pdf.
14. Decreto 57/2006. Disponible en: http://www.presidencia.gub.uy/_web/MEM_2006/MSP.pdf.
15. Uruguay. Universidad de la República. Departamento de Registros Médicos del Hospital de Clínicas. Información estadística de producción, año 2005. Disponible en: http://www.hc.edu.uy.
16. Gómez J, Sciuto J. Muestreo. In: Ketzoian C, Aguirrezábal X, Alonso R, Bezano D, Cáceres R, Gil J, et al. Estadística médica. Conceptos y aplicaciones al inicio de la formación médica. Montevideo: Oficina del Libro FEFMUR, 2004; 195-205.
17. World Health Organization. Requirements for adverse reaction reporting. Geneva: WHO, 1975.
18. Segundo Consenso de Granada sobre Problemas Relacionados con Medicamentos. Ars Pharmaceutica 2002;43 (3-4):179-187, 2002. Disponible en: http://www.colfacor.org.ar/2consens.pdf.
19. Laporte JR, Carné X. Metodología epidemiológica básica en farmacovigilancia. In: Laporte JR, Tognoni G, eds. Principios de epidemiología del medicamento. 20 ed. Barcelona: Masson-Salvat, 1993: 111-30.
20. Pfaffenbach G, Carvalho OM, Bergsten-Mendes G. Reacoes adversas a medicamentos como determinantes da admissao hospitalar. Rev Assoc Med Bras 2002; 48(3): 237-41.
21. Miller G, Britt H, Valenti L. Adverse drug events in general practice patients in Australia. Med J Aust 2006 ;184(7): 321-4.
22. Kurfees JF, Dotson RL. Drug interactions in the elderly. J Fam Pract 1987; 25: 477-88.
23. Fuster V, Rydén LE, Cannom DS, Crijns HJ, Curtis AB, Ellenbogen KA, et al. ACC/AHA/ESC 2006 guidelines for the management of patients with atrial fibrillation–executive summary: a report of the American College of Cardiology/American Heart Association Task Force and the European Society of Cardiology Committee for Practice Guidelines. J Am Coll Cardiol 2006; 48: 854-906.
24. Figueiras A, Herdeiro M, Polonia J, Gestal-Otero J. An educational intervention to improve physician reporting of adverse drug reaction. A cluster-randomized controlled trial. JAMA 2006; 296: 1086-93.
25. Vilà A. El impacto de la edad y la comorbilidad en la utilización adecuada de medicamentos. In: Reunión Paciente Pluripatológico y Edad Avanzada, 2. Huelva: 29-30 jun. 2006. Disponible en: http://www.fesemi.org/grupos/edad_avanzada/reuniones/index.php.