Servicios Personalizados
Revista
Articulo
Links relacionados
Compartir
Revista Médica del Uruguay
versión On-line ISSN 1688-0390
Rev. Méd. Urug. vol.23 no.1 Montevideo mar. 2007
Manejo del drenaje ventricular externo en la unidad de cuidados intensivos. Guía práctica
Dres. Pedro Grille*, Gonzalo Costa†, Alberto Biestro‡, Saúl Wajskopf§
Cátedras de Medicina Intensiva y Neurocirugía. Hospital de Clínicas. Facultad de Medicina. Universidad de la República. Montevideo, Uruguay
Resumen
La utilización de catéteres intracraneanos, fundamentalmente los drenajes ventriculares externos, es una práctica de relativa frecuencia en el manejo de pacientes con neuroinjuria grave en las unidades de cuidados intensivos. Debido a que se asocian con un aumento significativo del riesgo de infecciones del sistema nervioso central (SNC) posneuroquirúrgicas, es necesario estandarizar su manejo para lograr mejores resultados. Se consensuaron pautas de manejo de estos dispositivos mediante revisión de la bibliografía y discusión entre las cátedras de Medicina Intensiva y Neurocirugía de la Facultad de Medicina. Se establecieron las indicaciones y técnica para su inserción, la descripción detallada del sistema de derivación y drenaje de líquido cefalorraquídeo, así como el manejo del mismo contemplando las eventuales complicaciones. Se determinaron, también, los criterios diagnósticos de infecciones del SNC posneuroquirúrgicas más relevantes, como meningitis y ventriculitis.
Palabras clave: DRENAJE - métodos.
VENTRICULOS CEREBRALES.
VENTRICULOSTOMIA.
UNIDADES DE TERAPIA INTENSIVA.
* Médico Asistente de la Cátedra de Medicina Intensiva de la Facultad de Medicina. Hospital de Clínicas. Universidad de la República.
† Médico Asistente de la Cátedra de Neurocirugía de la Facultad de Medicina. Hospital de Clínicas. Universidad de la República.
‡ Profesor Agregado de la Cátedra de Medicina Intensiva de la Facultad de Medicina. Hospital de Clínicas. Universidad de la República.
§ Profesor Director de la Cátedra de Neurocirugía de la Facultad de Medicina. Hospital de Clínicas. Universidad de la República.
Correspondencia: Dr. Pedro Grille
Avenida Italia 7035. CP 11500. Montevideo, Uruguay.
Correo electrónico: grillepm@adinet.com.uy
Recibido: 15/9/06.
Aceptado: 27/11/06.
Introducción
Los catéteres intracraneanos, especialmente las ventriculostomías o drenajes ventriculares externos, constituyen una herramienta diagnóstica y terapéutica muy importante en los pacientes neuroinjuriados debido a que permiten la monitorización de la presión intracraneana (PIC), siendo al mismo tiempo una opción terapéutica en casos de hipertensión intracraneana (HIC), hidrocefalias y hemorragias intraventriculares, al permitir el drenaje del líquido cefalorraquídeo (LCR).
Su utilización, sin embargo, conlleva un aumento considerable del riesgo de infecciones del sistema nervioso central (SNC), tales como meningitis y ventriculitis. Las tasas de estas infecciones varían según los diferentes autores, llegando hasta 22% en algunas series(1,2). Existen varios factores de riesgo asociados a dichas infecciones como: a) factores intrínsecos del huésped (inmunodepresión por la cirugía o enfermedad de base); b) factores vinculados a los procedimientos neuroquirúrgicos propiamente dichos, dentro de los cuales se encuentran los propios catéteres intracraneanos (por ejemplo, lugar de emplazamiento, tiempo de permanencia, fístula de LCR asociada, tipo de cirugía, etcétera)(3-5). Estas infecciones del SNC determinan un aumento de la mortalidad entre 10% y 20%, así como un importante incremento de la morbilidad de los pacientes con neuroinjuria, lo que incide en la prolongación de su estadía e indiscutiblemente en elevar sobremanera los costos asistenciales.
El objetivo principal de estas guías consiste en la creación de pautas que optimicen y uniformicen el manejo clínico de este tipo de dispositivos por parte del personal de salud involucrado, a efectos de lograr disminuir la incidencia de infecciones del SNC vinculadas a dichos procedimientos(6-8).
Material y método
No hay evidencia científica clase I que avale pautas de manejo con estos dispositivos. Toda la evidencia disponible corresponde a reporte de casos y a la opinión de expertos (clase III). El tema fue revisado utilizando búsquedas en las bases bibliográficas PubMed, Scopus y Cochrane. Se incluyeron y analizaron citas correspondientes a pautados o propuestas de pautado de otras instituciones extranjeras. Se cotejó la información obtenida con la experiencia personal de los autores. Finalmente se consensuaron las pautas siguientes mediante reuniones de discusión entre los autores, integrantes de las cátedras de Medicina Intensiva y de Neurocirugía de la Facultad de Medicina de la Universidad de la República.
Indicaciones
Son fundamentalmente tres:
1. Monitorización de la PIC.
2. Drenaje de LCR para el tratamiento de HIC o hidrocefalia, o ambas.
3. Administración intratecal de fármacos (antibióticos, fibrinolíticos, etcétera), como medidas terapéuticas específicas.
Inserción del catéter
- Se realizará en block quirúrgico (aunque hay experiencia en otros centros en su emplazamiento al pie de la cama del enfermo, no se aconseja como rutina).
- En condiciones de asepsia rigurosa.
- Por médico neurocirujano experiente que condicione la menor duración del acto quirúrgico y buen control hemostático, puesto que ambos (duración y sangrado) facilitan la infección.
- Técnica:
1. Lavar la cabeza, cuello y tórax con solución de clorhexidina en la noche previa y repetir previamente al procedimiento.
2. Administrar antibióticos profilácticos antes de llevar al paciente al block quirúrgico de acuerdo con el esquema establecido (ver más adelante).
3. Cortar el pelo del cuadrante en el que se va a emplazar el drenaje con máquina eléctrica. (No rasurar con hoja de afeitar a fin de no lesionar la piel)
4. La asepsia del área operatoria se hará con solución de clorhexidina, lavando una amplia zona con compresas estériles y dejando actuar la misma por lo menos tres minutos. Nuevo lavado y enjuagado con suero fisiológico estéril.
5. Aplicación de campos autoadhesivos en toda el área.
6. Se harán incisiones curvas a fin de que ni el orificio del cráneo ni el catéter queden bajo la misma incisión.
7. De no ser posible la canalización del ventrículo en la forma convencional, podrá utilizarse la guía Ghajar(9).
8. El catéter utilizado es el de descubierta venosa N° 2, de conector proximal azul, el cual tiene una longitud de 80 a 100 cm, 2 mm de luz interna y 3 mm de diámetro externo, y punta roma con orificios laterales.
9. Especial énfasis debe darse a la tunelización subcutánea del catéter, pues podría ser uno de los determinantes principales de una menor incidencia de infección, al tiempo que permitiría conservar el catéter un mayor tiempo en su lugar. Se debe hacer lo más lejana posible a la entrada en el cráneo, preferiblemente con la salida por debajo de la clavícula(10).
10. La contraabertura por donde emerge el catéter en la cara anterior del tórax debe ser lo más pequeña posible y debe ser cerrada con puntos a ambos lados del catéter
11. Otro aspecto esencial que también podría incidir en una menor tasa de infecciones son las características especiales que debe tener el sistema de recolección al cual se conectará el catéter una vez culminado el procedimiento (ver más adelante).
Antibióticos profilácticos
Pueden diferenciarse dos situaciones:
1. A todos los pacientes se les realizará cefradina, única dosis de 2 g, en el preoperatorio inmediato.
2. A los pacientes que están en unidades de cuidados intensivos (UCI), se realizará en preoperatorio inmediato: meropenem 2 g intravenoso y vancomicina 1 g intravenosa, en dosis única.
Descripción del sistema
I) Catéter intraventricular:
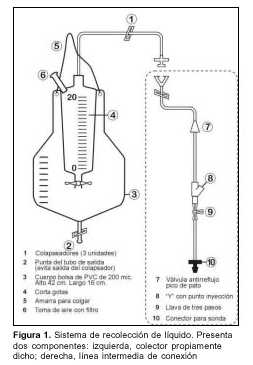
Presenta dos componentes: el catéter intraventricular largo tunelizado, ya descripto, y el sistema de recolección de líquido (figura 1).
El sistema de recolección de líquido debe reunir cuatro características esenciales:
a) sistema cerrado, hermético, con gotero y receptáculo no colapsable;
b) toma de aire, con filtro antibacteriano;
c) válvula antirreflujo en la línea prereceptáculo;
d) tapones de goma, incluidos en pequeñas colaterales de la línea de conexión.
Dicho sistema de recolección se compone a su vez de dos partes: la línea intermedia de conexión y el colector propiamente dicho.
Ia) Línea intermedia (figura 1, derecha)
Presenta características dirigidas a disminuir la infección. Cuenta con:
1. Llave de tres vías para conexión con transductor de presión a efectos de eventual monitorización de PIC.
2. Prolongaciones laterales de la línea con tapón de goma para infusión y extracción de LCR, reduciéndose así al mínimo la presencia y manipulación de llaves de tres vías en el circuito.
3. Válvula antirreflujo unidireccional.
4. "Clips" plásticos incorporados en la línea para cierre transitorio de la misma.
Ib) Bolsa colectora (figura 1, izquierda)
1. Con minicolector proximal de material no colapsable (para evitar sifonaje), graduado y con llave de paso.
2. Toma de aire con filtros antibacterianos.
II) Catéter subdural o cisternal
Es una variante del catéter intracraneano que es utilizado en los pacientes operados como monitor de PIC, pudiendo en algunos casos permitir la extracción de líquido subdural o cisternal. En general, estos catéteres son muy inconstantes e impredecibles en su capacidad de drenar LCR y no son confiables en la mayoría de los casos para manejar una HIC.
Cuando se utilice solamente para medición de PIC, puede utilizarse un catéter convencional, que idealmente podrá tunelizarse lo máximo posible y salir de la piel lo más alejado posible de la incisión quirúrgica. Cuando se trate de un catéter que servirá, además, para extracción de LCR (ejemplo, catéter cisternal), deberá instalarse el mismo sistema descripto para la derivación externa. Dado el alto riesgo de infección del SNC asociado a su uso, no deberá dejarse más de cinco días.
Manipulación del sistema
– Importante: se deberá manipular el sistema lo menos posible para evitar el aumento del riesgo de infecciones vinculadas a él.
– Es fundamental extremar las condiciones de asepsia del personal previo a su manipulación, las que incluyen: lavado de manos, alcohol-gel en manos y guantes estériles.
– Nivel del sistema: consiste en establecer las siguientes precisiones:
1) Cerado: cerar el sistema tomando como punto de referencia el trago auricular o meato auditivo externo, que coincide con la zona de proyección del agujero de Monro.
2) Altura: se deberá ajustar el sector proximal de la cámara o bolsa colectora a la altura determinada por el médico tratante, según la situación clínica del paciente. Este nivel está dado por el punto donde se "corta" la columna líquida del sistema de drenaje (en general a nivel del gotero que se vacía en colector graduado).
3) Presión de drenaje: el nivel del punto donde se corta la columna líquida en relación con el cero del trago marcará el nivel o presión de drenaje contra la cual se regulará la salida de LCR. Esta presión puede estimarse en cm de agua con una regla, estableciendo las diferencia en cm entre los niveles horizontales de ambos puntos o, preferiblemente, utilizando el transductor de presión (constituye una medida directa), cerrándolo para el lado del paciente y midiendo la presión para el lado del drenaje. De esta manera se regulará la presión de drenaje que se desee, variando la altura del sistema. La utilización de un transductor de presión para medir la presión de drenaje facilita la detección de sifonaje no percibido y del fenómeno inverso, es decir, de contrapresión de la bolsa colectora por falla del sistema de toma de aire. Estos dos fenómenos no son detectados fácilmente midiendo la presión con regla.
– Si el sistema está permeable, el nivel de LCR debe oscilar (a nivel donde se corta la columna líquida).
– Frente a movimientos o cambios de posición del paciente, se deberá cerrar el sistema y posteriormente recerar el mismo, ajustando nuevamente la altura. De no realizar esta maniobra puede ocurrir: sifonaje (hacia la cámara colectora, con el riesgo de colapso ventricular y, eventualmente, hemorragia intraventricular ex vacuo), o reflujo (hacia el sistema ventricular del paciente, con el riesgo de infección del SNC).
– Curación de la piel en el sitio de salida del catéter: debe ser diario, con gasa estéril y alcohol al 70%, dejando posteriormente una gasa estéril seca. Protección del sistema con campo estéril. Se vaciará la bolsa colectora cuando presente ocupación de tres cuartas partes de la misma o si pasaron más de 24 horas sin que se haya vaciado.
– Cambio riguroso o retiro del catéter a los siete días como máximo(11).
Manejo
Deben distinguirse dos situaciones:
1. Control de la HIC. Los catéteres que se usan para control de la HIC deben permanecer cerrados y deben abrirse solamente para controlar la HIC (como medida de primer nivel), vigilando la cantidad drenada por hora: 20 ml/h es el límite a usar, más allá del cual se corre el riesgo de colapso ventricular. Por otra parte, la apertura del drenaje debe hacerse siempre contra una presión de drenaje que debe estar entre 15 y 20 mm de Hg.
2. Control de la hidrocefalia. En caso de catéteres para control de hidrocefalia de distintos orígenes, deben ser dejados abiertos en forma permanente, drenando contra una presión que deberá preestablecerse y que se irá ajustando según el tamaño ventricular dado por la tomografía computarizada (TC) seriada y la situación clínica del paciente. La medida de PIC en estos casos toma menor trascendencia y se registrará una vez por hora.
Controles
a) Clínicos:
– Cerado y regulado periódico de altura del sistema (cada seis horas o según necesidad).
– Registro del volumen de LCR drenado (debiéndose alertar al médico tratante cuando el ritmo supere los 20 ml/h).
– Registro de las características del LCR (aspecto y color). Su opacificación deberá alertar sobre la posibilidad de infección, debiéndose confirmar la misma en forma paraclínica.
b) Paraclínicos:
– No se deben solicitar muestras de LCR rutinarias(12,13), que implicarán manipulaciones extras del sistema.
– Solamente frente a la sospecha clínica de infección del SNC, se tomará muestra de LCR del catéter a través uno de los tapones de goma del sistema intermedio y, eventualmente, también por punción lumbar, para estudio citoquímico y bacteriológico del mismo.
La sospecha clínica de infección del SNC consiste en la existencia de por lo menos uno de los siguientes elementos:
– alteración de conciencia;
– déficit neurológico focal o convulsiones no explicados por otra causa;
– rigidez de nuca;
– fiebre sin otro foco evidente.
Disfunción del sistema
1. Obstrucción o malfunción del sistema: deberá comunicarse al neurocirujano tratante, no debiéndose aspirar ni infundir soluciones por el catéter sin previa consulta con él. Se realizará al mismo tiempo una TC de cráneo para verificar la posición actual del catéter (se marcará la posición del catéter por eventuales movimientos durante el traslado a dicho estudio).
En el contexto de una HSA, la disfunción puede deberse a obstrucción por coágulos (a veces verdaderos moldes de sangre a nivel intraventricular). En este caso existe experiencia acumulada en los últimos años con la infusión de fibrinolíticos a través del catéter (estreptoquinasa o rTPA) que mejoran los resultados, permitiendo un mejor control de la PIC. Hemos utilizado dosis iniciales de 25.000 U de estreptoquinasa en 2 ml de suero fisiológico (SF) (que deben ser "empujados" con otros 2 ml de SF). Previamente deben ser extraídos del sistema 5 a 10 ml de líquido a efectos de no condicionar un aumento de la PIC con la dosis del trombolítico. En caso de rTPA se utilizará 2 a 4 mg/dosis. Se pretende dejar cerrado el sistema por lo menos una hora; si durante este tiempo se producen aumentos de PIC, se debe utilizar otras terapéuticas reductoras de la HIC sin reabrir el drenaje durante este período. Al menos que exista una situación intracraneana muy crítica, no es aconsejable utilizar fibrinolíticos intraventriculares sin asegurar previamente el aneurisma. La dosis intraventricular del fibrinolítico y los plazos de administración no pueden establecerse con certeza. A pesar de una opinión favorable entre los expertos en relación con esta terapéutica, no existen hasta el momento estudios aleatorizados que la apoyen.
2. Sección o rotura del catéter: deberá pinzarse el catéter proximalmente y valorar en conjunto con el neurocirujano tratante y de acuerdo a la situación clínica del paciente su recolocación o retiro.
Criterios diagnósticos para infecciones del sistema nervioso central posneuroquirúrgicas
Importante: frente a la sospecha clínica de infección del SNC posneuroquirúrgica deberá realizarse una TC de cráneo previo a la realización de cualquier maniobra diagnóstica invasiva. La misma buscará descartar lesiones ocupantes de espacio con efecto de masa significativo.
a) Meningitis posneuroquirúrgica
La sospecha clínica deberá confirmarse con el estudio de LCR obtenido mediante punción lumbar. Los criterios diagnósticos de dicho estudio incluyen uno o más de los siguientes elementos:
– Bacteriología positiva (tinción de Gram o cultivo): es el "gold standard".
– Glucorraquia < 0,10 mg/dl o relación glucosa LCR/plasma > 0,23.
– Leucocitos en LCR > 2.000/mm3.
– Lactato en LCR > 4 mM(14).
b) Ventriculitis asociada a derivación ventricular externa
La sospecha clínica deberá confirmarse con el estudio de LCR obtenido mediante extracción del mismo del catéter de ventriculostomía. El criterio diagnóstico incluye:
– Dos o más cultivos de LCR, o
– Dos tinciones de Gram positivas(7), o
– Un cultivo de LCR más glucorraquia < 0,1 mg/dl.
Summary
Intracraneal catheters, especially external ventricular drainage, are frequently used in patients with serious neurological injuries in Intensive Care Units. The management of these patients should be standarized in order to reach better results, considering the increase of risk infections at the Central Nervous System, especially after neurosurgery. Guidelines of management were established reviewing literature and considering discussions between Intensive Medicine and Neurosurgery Departments of the Faculty of Medicine. Indications, techniques, description of cerebro-spinal fluid divertion and drainage, and managment were categorized. Diagnosis of Central Nervous System infections after surgery, such as meningitis and ventriculitis were determined.
Résumé
L’utilisation de cathéters intra crâniens, notamment les drainages ventriculaires externes, est une pratique relativement fréquente dans la gestion des patients ayant une neuro-lésion grave, dans les unités de soins intensifs. Dû à ce qu’elle est associée à une augmentation importante du risque d’infections du système nerveux central post-neurochirurgicales, il est nécessaire de standardiser sa manipulation pour obtenir de meilleurs résultats. On a établi des consignes de gestion de ces dispositifs moyennant la révision de la bibliographie et la discussion entre les chaires de Médecine Intensive et Neurochirurgie de la Faculté de Médecine. On a établi les indications et la technique pour son insertion, la description détaillée du système de dérivation et de drainage du liquide céphalorachidien, ainsi que la manipulation de celui-ci en considérant d’éventuelles complications. On a aussi déterminé les critères des diagnostics d’infections du SNC post-neurochirurgicales les plus remarquables, telles que la méningite et la ventriculite.
Resumo
A utilização de catéteres intracranianos, fundamentalmente de drenagens ventriculares externas, é uma prática relativamente freqüente no manejo de pacientes con dano neurológico severo nas unidades de terapia intensiva. Como estão associados a um aumento significativo do risco de infecçðes do sistema nervoso central (SNC) pós-neuro-cirúrgicas, é necessário padronizar seu manejo para obter melhores resultados. Foram elaboradas pautas de consenso baseadas na revisão da bibliografia e na discussão entre os integrantes dos departamentos de Medicina Intensiva e Neurocirurgia da Faculdade de Medicina (Universidade da República). Foram estabelecidas as indicaçðes e a técnica para sua inserção, a descrição de-talhada do sistema de derivação e drenagem do líquido céfalo-raquidiano e também o manejo do mesmo considerando as possíveis complicaçðes. Foram determinados também os critérios de diagnóstico das infecçðes mais importantes do SNC pós-neurocirúrgicas como a meningite e a ventriculite.
Bibliografía
1. National nosocomial infections surveillance (NNIS). System report, data summary form January 1990 - May 1999, issued June 1999. AJIC 1999; 27: 520-32.
2. Lozier AP, Sciacca RR, Romagnoli MF, Connolly ES. Ventriculostomy-related infections: a critical review of the literature. Neurosurgery 2002; 51: 170-82.
3. Mayhall CG, Archer NH, Lamb VA, Spadora AC, Baggett JW, Ward JD, et al. Ventriculostomy-related infections. A prospective epidemiological study. N Engl J Med 1984; 310: 553-9.
4. Albornoz H. Infecciones postoperatorias en neurocirugía. In: Correa H, Rivero J, eds. Sepsis. Tratamiento intensivo de las infecciones graves. Montevideo: Oficina del Libro FEFMUR, 2003: 191-209.
5. Korinek AM, Golmard JL, Elcheick A, Bismuth R, Effenterre R van, Coriat P, et al. Risk factors for neurosurgical site infections after craniotomy: a critical reappraisal of antibiotic prophylaxis on 4578 patients. Br J Neurosurgery 2005; 19(2): 155-62.
6. Woodward S, Addison C, Shab S, Brennan F, MacLeod A, Clements M. Benchmarking best practice for external ventricular drainage. Br J Nursing 2002; 11: 47-53.
7. Infection in Neurosurgery Working Party of the British Society for Antimicrobial Chemotherapy. The management of neurosurgical patients with postoperative bacterial or aseptic meningitis or external ventricular drain-associated ventriculitis. Br J Neurosurg 2000; 14(1): 7-12.
8. Korinek AM, Reina M, Boch AL, Rivera AO, De Bels D, Puybasset L. Prevention of external ventricular drain-related ventriculitis. Acta Neurochir (Wien) 2005; 147: 39-46.
9. O’Leary ST, Kole MK, Hoover DA, Hysell SE, Thomas A, Shaffrey CI. Efficacy of the Ghajar Guide revisited: a prospective study. J Neurosurg 2000; 92(5): 801-3.
10. Khanna RK, Rosenblum ML, Rock JP, Malik GM. Prolonged external ventricular drainage with percutanous long-tunnel ventriculostomies. J Neurosurg 1995; 83: 791-4.
11. Holloway KL, Barnes T, Choi S, Bullock R, Marshall LF, Eisenberg HM, et al. Ventriculostomy infections: the effect of monitoring duration and catheter exchange in 584 patients. J Neurosurg 1996; 85: 419-24.
12. Hader WJ, Steinbok P. The value of routine cultures of the cerebrospinal fluid in patients with external ventriculr drains. Neurosurgery 2000; 46: 1149-53.
13. Schade RP, Schinkel J, Roelandse FW, Geskus RB, Visser LG, Van Dijk MC, et al. Lack of value of routine analysis of cerebrospinal fluid for prediction and diagnosis of external drainage-related bacterial meningitis. J Neurosurg 2006; 104: 101-8.
14. Leib SL, Boscacci R, Gratzl O, Zimmerli W. Predictive value of cerebrospinal fluid (CSF) lactate level versus CSF/blood glucose ratio for the diagnosis of bacterial meningitis following neurosurgery. Clin Infect Dis 1999; 29: 69-74.