Services on Demand
Journal
Article
Related links
Share
Revista Médica del Uruguay
On-line version ISSN 1688-0390
Rev. Méd. Urug. vol.21 no.4 Montevideo Dec. 2005
Traumatismos y perforaciones de esófago: diez años de experiencia
Dres. Jorge Pomi*; Julio Rappa†; Pablo Rodríguez Goñi‡;
Mario Brandolino§
Departamento de Cirugía Torácica del Centro de Asistencia del Sindicato Médico del Uruguay
Resumen
Introducción: las lesiones esofágicas tienen una alta mortalidad y un tratamiento aún controvertido. Por su baja frecuencia de presentación estas lesiones tienen un problema diagnóstico y terapéutico importante. El objetivo es mostrar los resultados de nuestra serie y distintas opciones de tratamiento.
Material y método: se analizaron en forma retrospectiva 20 pacientes con perforación esofágica excluyendo las fístulas esófago-aéreas, las perforaciones neoplásicas espontáneas y las fallas de sutura. Se estudia la mortalidad en relación con la forma clínica de presentación, tiempo de evolución y al procedimiento terapéutico realizado.
Resultados: las causas más frecuentes de la serie fueron la instrumental (35%) y la ruptura espontánea (30%). El dolor torácico, el derrame pleural y la fiebre fueron los síntomas más constantes. Se señalan distintas opciones terapéuticas, siendo la sutura primaria con o sin refuerzo el procedimiento más utilizado. La mortalidad global fue de 40%.
Conclusiones: el tratamiento debe adecuarse a cada paciente y situación, reservándose el tratamiento médico para casos seleccionados. La forma clínica de presentación tiene un importante valor pronóstico.
Palabras clave: ESOFAGOPATÍAS.
PERFORACIÓN DEL ESÓFAGO.
ROTURA ESPONTÁNEA.
* Jefe del Departamento de Cirugía Torácica, Centro de Asistencia del Sindicato Médico del Uruguay (CASMU).
† Ex Asistente de Clínica Quirúrgica "F", Hospital de Clínicas.
Asistente del Departamento Básico de Cirugía.
‡ Asistente de Clínica Quirúrgica "F", Hospital de Clínicas.
§ Ex Jefe del Departamento de Cirugía Torácica, Centro de Asistencia del Sindicato Médico del Uruguay (CASMU).
Correspondencia: Dr. Julio C. Rappa
Departamento de Cirugía Torácica, CASMU.
Clínica Quirúrgica "F", Hospital de Clínicas, Facultad de Medicina (Universidad de la República).
Av. Italia S/N
Montevideo, Uruguay.
E-mail: jrappa@chasque.apc.org - jrappa@fmed.edu.uy
Presentado: 16/11/04.
Aceptado: 16/9/05.
Introducción
La perforación esofágica es una situación grave, poco frecuente y con una alta mortalidad que oscila entre 10% y 40%(1-4). La sintomatología es variada y poco específica. Por esta razón, la sospecha clínica es un arma diagnóstica de primer orden. El punto controversial es la elección de la conducta terapéutica existiendo una amplia gama de posibilidades que van desde la abstención quirúrgica hasta la resección esofágica de urgencia(1,5). El propósito de este estudio es realizar la revisión de nuestra experiencia quirúrgica que mantiene un criterio terapéutico uniforme considerando la condición local del órgano y general del paciente.
Material y método
Se analizaron en forma retrospectiva y recabando los datos en planillas preconfeccionadas los pacientes con perforaciones esofágicas tratados en el decenio 1992-2002, excluyéndose las perforaciones tumorales espontáneas, las fístulas esófago-aéreas, las perforaciones por ingestión de cáusticos y las fallas de sutura.
Resultados
Se incluyeron 20 pacientes, 12 hombres y 8 mujeres con edad media de 64,5 años y un rango de 56 años (33-89). Tres pacientes tenían enfermedad esofágica previa (dos carcinomas y uno estenosis péptica).
De las etiologías (tabla 1), las perforaciones instrumentales fueron siete; seis torácicas (dos por endoscopía flexible, dos por dilataciones y dos por introducción de una sonda naso-gástrica) y una cervical (intento fallido de intubación orotraqueal en la vía pública).
Las perforaciones quirúrgicas fueron tres. Dos en el curso de operaciones de Nissen por vía abierta y una durante la resección de un carcinoma broncopulmonar del hilio derecho. Una de las roturas durante el procedimiento de Nissen pasó inadvertida, realizándose el diagnóstico en el posoperatorio.
Las traumáticas fueron una por herida de bala y la otra por una hipertensión abdominal brusca durante una maniobra de Heimlich practicada por un familiar.
En 17 casos la topografía de la lesión fue torácica, en dos abdominal y en una cervical. Doce de las perforaciones ocurrieron a derecha y ocho a izquierda. De las seis perforaciones espontáneas cuatro fueron a izquierda y dos a derecha.
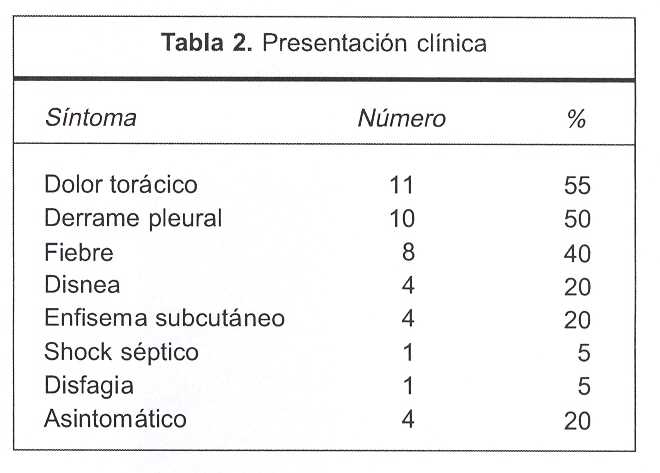
La sintomatología se resume en la tabla 2.
La radiografía simple de tórax mostró derrame pleural en 16 casos, uno neumomediastino y uno ensanchamiento mediastinal. Habitualmente el líquido pleural era fibrinoso o purulento. En tres casos la toracocentesis corroboró la presunción diagnóstica; se obtuvo bilis en dos pacientes y líquido gástrico en otro.
El estudio contrastado de esófago gastroduodeno con contraste hidrosoluble se realizó en dos casos, siendo diagnóstico sólo en uno. En el negativo se repitió el estudio con bario diluido que confirmó la presencia de una fuga.
La endoscopía flexible con fines diagnósticos se realizó en seis casos confirmando la presencia de una lesión en cuatro.
En ocho pacientes se realizó tomografía axial computarizada (TAC) de tórax preoperatoria. Se encontraron cuatro colecciones mediastinales (dos asociadas a derrame pleural) y tres derrames pleurales sin colección. Hubo un estudio normal realizado a un paciente con lesión por cuerpo extraño en el que se le realizó la extracción endoscópica del mismo y tratamiento no quirúrgico.
El diagnóstico se realizó antes de las seis horas en cinco pacientes, entre seis y 24 horas en tres pacientes, entre 24 y 48 horas en siete y en los cinco restantes luego de las 48 horas.
Diecinueve de los 20 pacientes fueron operados. En todos los pacientes se realizó el tratamiento antibiótico y el correspondiente sostén de las funciones vitales. El abordaje se realizó por toracotomía posterolateral en 17 casos, asociada a una cervicotomía en cinco. Se realizaron tres laparotomías y tres toracotomías mínimas para drenaje pleural.
En siete pacientes se hizo la sutura primaria (cuatro reforzadas con un colgajo músculo-pleural vascularizado), cuatro mediatizaciones de la lesión con tubo de Kehr a la manera de Abbott(6) (uno con exclusión monopolar superior), dos esofaguectomías y uno exclusión monopolar superior con gastrostomía. En todos estos casos se agregó el drenaje pleural y mediastinal correspondiente. En los restantes cinco pacientes se realizó el drenaje pleural o mediastinal exclusivo, o ambos.
En un paciente con perforación mínima por cuerpo extraño se realizó tratamiento no operatorio en base a extracción endoscópica del cuerpo extraño, reposo digestivo y terapia antibiótica.
Trece pacientes presentaron complicaciones: siete sepsis, dos fístulas esófago cutáneas, dos empiemas pleurales, un tromboembolismo pulmonar, una colección mediastinal y una estenosis alejada posfístula. Se reoperaron seis pacientes realizándose drenaje mediastinal o pleural, o ambos, en los pacientes con colecciones y una esófago gastrectomía en el paciente con la estenosis.
Fallecieron ocho pacientes de los 20: siete por mediastinitis y shock séptico y uno por tromboembolismo pulmonar (TEP).
De los pacientes que fallecieron el diagnóstico se realizó antes de las seis horas en uno, entre las seis y 24 horas en uno, entre las 24 y 48 horas en tres y luego de 48 horas en otros tres. La mortalidad para las lesiones diagnosticadas antes de las 24 horas fue de 25% y luego de 24 horas de 50% (n.s.).
Discusión
Etiopatogenia. La topografía de la rotura esofágica se vincula en muchos casos a la etiología. A nivel cervical y torácico superior predominan las perforaciones endoscópicas y en el tercio inferior las rupturas espontáneas. Las cifras internacionales señalan una incidencia entre 20%-22% para la topografía cervical, 54%-66% para la torácica y 12%-19% abdominal(2,7). En esta serie la topografía de la lesión correspondió 5% al esófago cervical, 85% al torácico y 10% al abdominal.
En grandes series de la literatura(8,9) las perforaciones instrumentales representan entre 40% y 60%. Probablemente esto se deba a la elevada frecuencia de su realización y al advenimiento continuo de nuevos procedimientos endoscópicos terapéuticos y paliativos (fulguraciones, endoprótesis, dilataciones, etcétera), que además de tener sus propias complicaciones tienen una curva de aprendizaje. La tasa de perforación endoscópica fue de 0,03% en una revisión de 211.410 procedimientos, aumentando a 0,25% con el uso de bujías y hasta de 10% en el caso de dilatación neumática(9).
La perforación que se produce en el curso de una intubación traqueal asienta debajo de la boca esofágica a nivel de la pared posterior. Se entiende que este accidente sobrevenga sobre todo si la sonda está montada sobre un conductor metálico, cuando se hace con el enfermo mal curarizado o en el lugar del accidente como sucedió en uno de los casos.
Las perforaciones quirúrgicas abdominales están ligadas al tratamiento de la hernia hiatal, generalmente secundarias a una necrosis por coagulación, lesión de la cara posterior del esófago al pasar un instrumento rígido, al pasaje de la sonda nasogástrica o a la disrupción de la sutura tanto en la cirugía abierta como laparoscópica(10).
Las roturas del esófago por barotrauma sobrevienen habitualmente luego de esfuerzos de vómitos (síndrome de Boerhaave, síndrome de Mallory-Weiss y hematomas intramurales espontáneos). Han sido descriptas otras circunstancias desencadenantes como los esfuerzos en la defecación, partos difíciles, degluciones enérgicas o el uso de ventilación asistida no invasiva(6,11-13). En esta serie, junto a las lesiones instrumentales, fueron las más frecuentes.
Diagnóstico. Los signos clínicos específicos de la lesión esofágica tales como el enfisema subcutáneo y la disfagia son inconstantes y habitualmente tardíos(14). Los pacientes en que se ha realizado algún procedimiento instrumental de riesgo elevado de lesión, deben ser controlados clínicamente y con una radiografía de tórax antes de las seis horas y antes de reintroducir la vía oral.
La llamada tríada de Mackler (vómitos, dolor torácico y enfisema subcutáneo), descripta por Boerhaave en 1724, se presentó en un solo paciente de la serie.
En general, como el diagnóstico es tardío la presentación es en forma de una pleuresía fibrinosa o purulenta.
Respecto a la clínica los autores distinguen tres tipos distintos de presentación, en buena parte vinculados al tiempo de evolución entre la rotura y el diagnóstico. En el paciente en que se produce una perforación instrumental reconocida durante el procedimiento (perforación aislada), existen síntomas y signos mínimos: dolor torácico, enfisema cervical mínimo o derrame pleural incipiente. En la rotura esofágica evolucionada no reconocida o de muy rápida evolución, el diagnóstico se hace en la etapa de sepsis con disfunción orgánica múltiple. Entre ambos cuadros extremos existen presentaciones clínicas variadas que responden a la existencia de alguna forma de supuración mediastinal. En la casuística analizada, en seis pacientes la clínica fue mínima y cinco pacientes se presentaron en etapa de sepsis; en el resto la presentación clínica correspondió a esa etapa intermedia de supuración mediastinal con su correspondiente cortejo sintomático.
El examen más fiable y de primera elección para el diagnóstico es el estudio contrastado esófago gástrico que se realiza con contraste hidrosoluble, aunque aumenta la sensibilidad si se utiliza el bario diluido, que para los autores es la técnica diagnóstica de elección(15,16). Sin embargo, Gironés Vilá y colaboradores(17) encuentran 100% de sensibilidad con contraste hidrosoluble en 12 pacientes con perforación del esófago torácico. Este estudio precisa el nivel de la perforación y en ausencia de derrame la topografía lateral, hecho importante para el abordaje.
La TAC, preferentemente con contraste vía oral, es útil para encontrar neumomediastino con una sensibilidad de 92% y además el mejor método para evaluar colecciones mediastinales(18). En este estudio evidenció el derrame pleural y colección mediastinal en todos los casos en que estaban presentes.
Tratamiento. Las posibilidades terapéuticas incluyen la abstención quirúrgica (tratamiento médico) y la cirugía. Los elementos a tener en cuenta para decidir el mismo son la topografía de la lesión, su magnitud y etiología, el tiempo de evolución y la presentación clínica.
Según Cameron(19), los criterios para el tratamiento médico son la perforación mínima, la fisura sin efracción pleural ni mediastinal (habitualmente en mediastinos fibrosados por otras enfermedades) y con escasas manifestaciones generales. En una encuesta realizada por Gayet y colaboradores(20), existe un alto índice de tratamiento no quirúrgico (57 casos sobre 270) refiriéndose una mortalidad de 24,6% contra 16,4% para el grupo de 213 pacientes operados. En esta serie el paciente tratado en forma no quirúrgica tuvo una buena evolución.
El tratamiento quirúrgico es el más frecuentemente empleado, oscilando entre 80% y 90% en todas las series(2,8). Siguiendo la tendencia internacional, en esta serie se operaron 19 de 20 pacientes (95%). Las opciones quirúrgicas incluyen la sutura simple o con refuerzo en forma de parche (pleural, pericárdico, músculo-pleural, fundus gástrico, etcétera), drenaje mediastinal y pleural, exclusión esofágica, mediatización del esófago con tubo en T y la esofaguectomía. Pero la elección del procedimiento quirúrgico continúa siendo controversial.
La vía de abordaje depende de la topografía de la lesión y de la existencia o no de participación pleural o mediastinal. Según Gayet(20), la elección del lado a toracotomizar no siempre coincide con el lado de la lesión, aun con diagnóstico preoperatorio del mismo. Este autor encuentra 17% de toracotomías izquierdas para lesiones derechas y 5% de toracotomías derechas para lesiones izquierdas. En esta serie el abordaje más frecuentemente utilizado (85%) fue la toracotomía posterolateral emplazada sobre el lado de la lesión o del derrame pleural en los casos que existió.
En el esófago previamente sano el procedimiento más utilizado actualmente es la sutura de la lesión, preconizada desde hace más de 25 años(21). Este sería el procedimiento ideal ya que permite una cicatrización de primera intención y retomar precozmente la nutrición enteral. Su realización debe considerar algunos detalles técnicos a saber: resecar los tejidos desvitalizados y exponer la totalidad de la brecha mucosa, inclusive aumentando la miotomía ya que la lesión mucosa es generalmente más extensa que la muscular.
En los casos de diagnóstico tardío, la presencia de mediastinitis hace discutible la sutura directa. La confección de refuerzos en forma de parche o de protección por exclusión de la sutura ha sido propuesta en particular para los casos de diagnóstico más allá de las 24 horas.
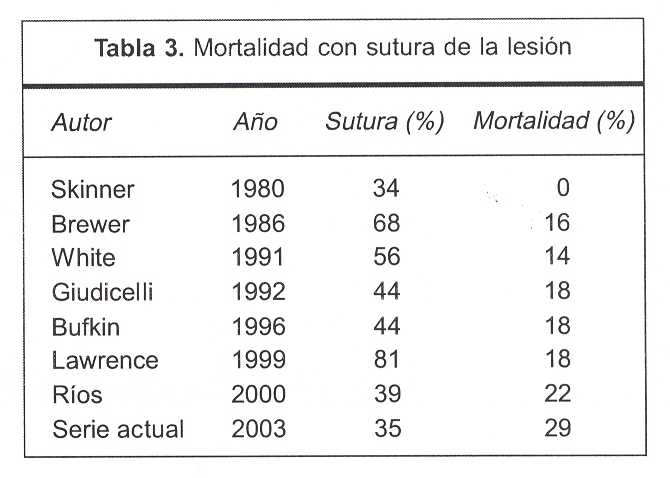
Los procedimientos de refuerzo permitirían bajar la tasa de fístulas esófago pleurales de 50% a 15%(1,22). En esta serie se realizaron siete suturas directas reforzándose con parche músculo pleural pediculizado en cuatro. La mortalidad para este procedimiento fue de dos pacientes (29%), algo mayor que la citada en la literatura internacional (tabla 3)(4,8,22-26). Resaltamos que estos dos pacientes se presentaron con una sepsis de inicio.
La fistulización dirigida o mediatización a través de un tubo de Kehr fue popularizada por Abbott en 1970(6). La vigencia de este procedimiento es discutida por varios autores, con una mortalidad que oscila entre 25% y 54% según las series(23,27). El supuesto fracaso de esta técnica radica en la pobre vascularización del esófago, ausencia de meso y ausencia de células mesoteliales que sellen la lesión, lo que llevaría a la creación de una fístula esófago pleural luego de retirado el drenaje.
En la serie analizada se le realizó este procedimiento a cuatro pacientes. A uno de ellos se le asoció una exclusión de esófago cervical. Dos de estos pacientes fallecieron, uno en el que se realizó el diagnóstico luego de ocho días, y otro en el que la lesión era grave y extensa con disrupción esofágica completa. En los otros dos casos no se presentó como complicación la fístula esófago pleural luego de retirado el drenaje. Esto podría deberse a que la extracción del mismo se realizó por vía endoscópica y no por tracción, lo cual dejaría intacto el trayecto mediastino-pleural.
El procedimiento de Urschel(14), que incluye la sutura de la lesión con exclusión y diversión en continuidad, no ha demostrado mejores resultados que la sutura directa con o sin parche(9,20). Este punto no está aún aclarado, habiendo resultados controversiales en la literatura. Según Jones(9), este procedimiento debe ser reservado para aquellos pacientes en los que no sea posible otra conducta. La exclusión unipolar cervical se realizó en esta serie en dos pacientes: en un caso se le asoció una sutura y colocación de un tubo de Kehr y en el otro una gastrostomía. Los dos pacientes tuvieron buena evolución. En 868 casos de perforación esofágica compilados de la literatura internacional, Goldstein y Thompson encontraron una mortalidad de 29% para el drenaje y exclusión y de 18% para la reparación(2).
Algunos autores han referido buenos resultados para la esofaguectomía en la necrosis esofágica masiva o la perforación de una obstrucción maligna(28). Globalmente la mortalidad en las esofaguectomías por perforaciones es de 29% según Gayet(20), aunque oscila entre 13% y 66%(1). La tendencia actual es al tratamiento quirúrgico conservador, realizándose la resección cada vez con menos frecuencia. Las dos esofaguectomías de la serie fueron realizadas en roturas espontáneas con sepsis de inicio y una mediastinitis evolucionada que requirió la resección por necesidad. Como en todos los pacientes con sepsis, estos dos evolucionaron a la muerte.
De acuerdo con la literatura, el retardo diagnóstico es uno de los factores pronósticos más importantes, por lo que los esfuerzos diagnósticos deben ser intensos(29-32). Según Gayet(20), de los pacientes revisados, 23% se diagnostican en forma inmediata (intraoperatorias o endoscópicas). La mortalidad de los pacientes de esta serie diagnosticados antes de las seis horas fue de 20%.
En los pacientes cuyo diagnóstico se hizo entre las seis y 48 horas, la mortalidad ascendió a 40% y luego de las 48 horas hubo 60% de mortalidad, siendo concordante con la literatura internacional mencionada. Si bien en este estudio la diferencia de mortalidad no es estadísticamente significativa, el riesgo para el diagnóstico posterior a las 24 horas versus el diagnóstico precoz es el doble. Esto podría tratarse de un error tipo II corregible con el aumento de la muestra. Según Bufkin(25) y Wright(33), el uso de parches de refuerzo de la sutura disminuye la mortalidad en los casos diagnosticados más allá de las 24 horas.
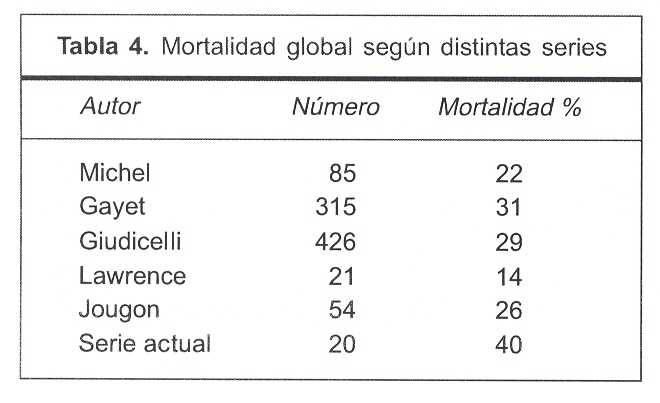
La mortalidad global de esta serie (40%) es mayor que la de otras series (tabla 4)(4,8,34-36). Un factor a tener en cuenta es que 88% fueron muertes por sepsis que, en general, estuvo presente desde etapas tempranas del cuadro. Estos datos podrían indicar que la forma de presentación o inicio del cuadro sería otro factor pronóstico importante.
Conclusiones
La perforación esofágica es una situación grave, de difícil diagnóstico y alta mortalidad. Por esto debe pensarse en la posibilidad de lesión de este órgano y realizarse los máximos esfuerzos diagnósticos cuando existe una sospecha razonable.
La clínica es polimorfa e inespecífica y el diagnóstico requiere alto grado de sospecha, siendo el estudio contrastado con bario diluido de gran utilidad.
La topografía más frecuente es a nivel torácico, predominando las lesiones instrumentales y las espontáneas.
El tratamiento médico debe reservarse para casos muy seleccionados. La tendencia actual es al tratamiento quirúrgico conservador, siendo la sutura directa reforzada la mejor opción, siempre que sea posible.
Los factores pronósticos de mayor importancia parecen ser el retardo diagnóstico y la forma clínica de comienzo, teniendo en cuenta que la presencia de mediastinitis desde etapas tempranas se correlaciona con una mayor mortalidad.
Summary
Introduction: esophageal injuries have high mortality and a controversial treatment. Diagnosis and treatment of esophageal injuries are under discussion because they are not frequent. The purpose of this paper is to show results and treatment from our series.
Methods: Twenty patients with perforated esophagus were retrospectively analyzed, excluding tracheo-esophageal fistula, neonatal spontaneous perforations and suture fails. We studied mortality related to clinical presentation, progression time and treatment.
Results: The most frequent causes of the series were the instrumental (35%) and the spontaneous injuries (30%). Chest pain, pleural spilling and temperature were the most constant symptoms. Primary suture, with or without stress was the most used therapeutic procedure. Overall mortality was 40%.
Conclusions: Treatment must be adequate to each patient and situation, medical treatment should be performed in selected cases. Clinical presentation has an important prognostic value.
Résumé
Introduction: les lésions oesophagiennes ont une haute mortalité et un traitement controversé. Étant donné leur basse fréquence, ces lésions comportent une difficulté diagnostique et thérapeutique importante. Le but est de montrer les résultats de notre série et les différentes options de traitement.
Matériel et méthode: on analyse de façon rétrospecti-ve 20 patients présentant une perforation oesophagienne qui exclut les fistules oeso-aériennes, les preforations néoplasiques spontanées et les problèmes de suture. On étudie la mortalité par rapport à la présentation clinique, le temps d’évolution et la procédure thérapeutique utilisée.
Résultats: les étiologies les plus fréquentes de la série furent instrumentales (35%) et la rupture spontanée (30%). La douleur thoracique, l’épanchement pleural et la fièvre furent les symptômes les plus fréquents. On signale les différentes voies thérapeutiques dont la suture primaire avec ou sans renforcement est le procédé le plus utilisé. La mortalité globale fut de 40%.
Conclusions: le traitement doit s’adapter à chaque patient et à chaque situation, le traitement médical étant réservé à des cas particuliers. La présentation clinique a une valeur pronostique.
Bibliografía
1. Gouge TH, Depan HJ, Spencer FC. Experience with the Grillo pleural wrap procedure in 18 patients with perforation of the thoracic esophagus. Ann Surg 1989; 209(5): 612-7.
2. Goldstein LA, Thompson WR. Esophageal perforations: a 15 year experience. Am J Surg 1982; 143(4): 495-503.
3. Ruso L, González F, Bogliaccini G, Morelli R. Rotura espontánea de esófago: cuatro observaciones. Cir Urug 1991; 61(1/2): 60-3.
4. Lawrence DR, Ohri SK, Moxon RE, Townsend ER, Fountain SW. Primary esophageal repair for Boerhaave’s syndrome. Ann Thorac Surg 1999; 67(3): 818-20.
5. Wang N, Razzouk AJ, Safavi A, Gan K, Van-Arsdell GS, Burton PM, et al. Delayed primary repair of intrathoracic esophageal perforation: is it safe? J Thorac Cardiovasc Surg 1996; 111(1): 114-22.
6. Abbott OA, Mansour KA, Logan WD Jr, Hatcher CR Jr, Symbas PN. Atraumatic so- called "spontaneous" rupture of the esophagus. J Thorac Cardiovasc Surg 1970; 59(1): 67-83.
7. Tilanus HW, Bossuyt P, Schattenkerk ME, Obertop H. Treatment of oesophageal perforation: a multivariate analysis. Br J Surg 1991; 78(5): 582-5.
8. Giudicelli R. Les perforations de l’œsophage. Résultats d’une enquesta nationale. Ann Chir 1992; 46(2): 183-7.
9. Jones WG 2nd, Ginsberg RJ. Esophageal perforation: continuing challenge. Ann Thorac Surg 1992; 53(3): 534-43.
10. Schauer PR, Meyers WC, Eubanks S, Norem RF, Franklin M, Pappas TN. Mechanisms of gastric and esophageal perforations during laparoscopic Nissen fundoplication. Ann Surg 1996; 223(1): 43-52.
11. Richelme H, Bourgeon A, Ferrari C, Michels-Galy M. Quatre observations de rupture spontanée de l’œsophage: déductions diagnostiques et thérapeutiques de l’analyse détailée de cent observations completes publiées dans la littérature. Chirurgie 1981; 107(2): 158-69.
12. Symbas PN, Hatcher CR Jr, Harlaftis N. Spontaneous rupture of the esophagus. Ann Surg 1978; 187(6): 634-40.
13. Van-de-Louw A, Brocas E, Boiteau R, Perrin-Gachadoat D, Tenaillon A. Esophageal perforation associated with noninvasive ventilation: a case report. Chest 2002; 122(5): 1857-8.
14. Urschel HC Jr, Razzuk MA, Wood RE, Galbraith N, Pockey M, Paulson DL. Improved management of esophageal perforation: exclusion and diversion in continuity. Ann Surg 1974; 179(5): 587-91.
15. Banks JG, Bancewicz J. Perforation of the esophagus: experience in a general hospital. Br J Surg 1981; 68(8): 580-4.
16. Walker WS, Cameron EW, Walbaum PR. Diagnosis and management of spontaneous transmural rupture of the esophagus (Boerhaave’s syndrome). Br J Surg 1985; 72(3): 204-7.
17. Girones-Vila J, Sebastian-Quetglas F, Roig-García JM, Farrés-Coll R, Rodríguez-Hermosa JI, Tuca-Rodríguez F, et al. Perforaciones esofágicas torácicas: Tratamiento quirúrgico mediante exclusión mecánica bipolar. Rev Esp Enferm Dig 1999; 91(3): 190-4.
18. Backer CL, LoCicero J, Hartz RS, Donaldson JS, Shields T. Computed tomography in patients with esophageal perforation. Chest 1990; 98(5): 1078-80.
19. Cameron JL, Kieffer RF, Hendrix TR, Mehigan DG, Robinson R. Selective nonoperative management of contained intrathoracic esophageal disruptions. Ann Thorac Surg 1979; 27(5): 404-8.
20. Gayet B, Perniceni T, Boudet MJ. Résultats de l’enquete de l’Association francaise de chirurgie, analyse multivariée. In: Célérier M, Gayet B. eds. Les traumatismes de l’œsophage. Paris: Annette Blackwell, 1995: 79-110.
21. Platel JP, Thomas P, Giudicelli R, Lecuyer J, Giacoia A, Fuentes P. Perforations et ruptures oesophagiennes: plaidoyer pour traitement conservateur. Ann Chir 1997; 51(6): 611-6.
22. Skinner DB, Little AG, DeMeester TR. Management of esophageal perforations. Am J Surg 1980; 139(6): 760-4.
23. Brewer LA 3rd, Carter R, Mulder GA, Stiles QR. Options in the management of perforations of the esophagus. Am J Surg 1986; 152(1): 62-9.
24. White RK, Morris DM. Diagnosis and management of esophageal perforations. Am Surg 1992; 58(2): 112-9.
25. Bufkin BL, Miller JI Jr, Mansour KA. Esophageal perforation: emphasis on management. Ann Thorac Surg 1996; 61(5): 1447-51; discussion 1451-2.
26. Rios-Zambudio A, Martínez-de-Haro LF, Ortiz-Escandell MA, Durán H, Munitiz-Ruiz V, Parrilla-Paricio P. Perforaciones esofágicas: Presentación de 23 casos. Gastroenterol Hepatol 2000; 23(8): 379-83.
27. Naylor AR, Walker WS, Dark J, Cameron EW. T-tube intubation in the management of seriously ill patients with oesophagopleural fistulae. Br J Surg 1990; 77(1): 40-2.
28. Orringer MB, Stirling MC. Esophagectomy for esophageal disruption. Ann Thorac Surg 1990; 49(1): 35-43.
29. Richardson JD, Martin LF, Borzotta AP, Polk HC Jr. Unifying concepts in treatment of esophageal leaks. Am J Surg 1985; 149(1): 157-62.
30. Brichon PY, Couraud L, Velly JF, Martigne C, Clerc F. Les perforations et ruptures de l’œsophage: a propos de trente-cinq cas. Ann Chir 1990; 44(6): 464-70.
31. Bladergroen MR, Lowe JE, Postlethwait RW. Diagnosis and recommended management of esophageal perforation and rupture. Ann Thorac Surg 1986; 42(3): 235-9.
32. Attar S, Hankins JR, Suter CM, Coughlin TR, Sequeira A, McLaughlin JS. Esophageal perforation: a therapeutic challenge. Ann Thorac Surg 1990; 50(1): 45-51.
33. Wright CD, Mathisen DJ, Wain JC, Moncure AC, Hilgenberg AD, Grillo HC. Reinforced primary repair of thoracic esophageal perforation. Ann Thorac Surg 1995; 60(2): 245-9.
34. Michel L, Grillo HC, Malt RA. Operative and nonoperative management of esophageal perforations. Ann Surg 1981; 194(1): 57-63.
35. Gayet B. Perforations de l’œsophage. Actual Dig 1987; 9: 52-3.
36. Jougon J, Delcambre F, MacBride T, Minniti A, Velly JF. La mortalité des perforations de l’esophage est elevée: expérience de 54 cas traités. Ann Chir 2002; 127(1): 26-31.