Services on Demand
Journal
Article
Related links
Share
Revista Médica del Uruguay
On-line version ISSN 1688-0390
Rev. Méd. Urug. vol.21 no.1 Montevideo Mar. 2005
Linfoma primario del sistema nervioso central en un paciente con sida
Dres. Susana Cabrera*, Gabriel Krygier†, Aníbal Dutra‡,
Alejandra Sosa§, Karina Lombardo¶, Eduardo Savio††,
Ronald Salamano‡‡, Saúl Wajskopf§§, Graciela Mañana¶¶
Clínica de Enfermedades Infecciosas. Servicio de Oncología Clínica. Departamento de Neurología. Cátedra de Neurocirugía. Laboratorio de Neuropatología. Facultad de Medicina. Universidad de la República.
Resumen
Se presenta un caso clínico de linfoma primario del sistema nervioso central (LPSNC) en una paciente con infección por virus de la inmunodeficiencia humana (VIH) en estadio sida.
En este caso particular se destaca la confirmación por histopatología mediante intervención neuroquirúrgica de una lesión ocupante de espacio (LOE), lo que permitió instalar tratamiento oncoespecífico y terapia antirretroviral, lográndose buena evolución clínica.
El objetivo de la presente comunicación es realizar una revisión y actualización bibliográfica del LPSNC en pacientes VIH destacando principalmente el aporte de los métodos diagnósticos y terapéuticos.
Palabras clave: LINFOMA - terapia.
LINFOMA - diagnóstico.
SISTEMA NERVIOSO CENTRAL.
INFECCIONES POR VIH.
* Asistente de Clínica de Enfermedades Infecciosas. Facultad de Medicina. Universidad de la República. Montevideo, Uruguay.
† Profesor Adjunto de Oncología Clínica. Facultad de Medicina. Universidad de la República. Montevideo, Uruguay.
‡ Profesor Adjunto de Clínica de Enfermedades Infecciosas. Facultad de Medicina. Universidad de la República. Montevideo, Uruguay.
§ Residente de Oncología Clínica. Facultad de Medicina. Universidad de la República. Montevideo, Uruguay.
¶ Ex Residente de Oncología Clínica. Facultad de Medicina. Universidad de la República. Montevideo, Uruguay.
†† Profesor Director Clínica de Enfermedades Infecciosas. Facultad de Medicina. Universidad de la República. Montevideo, Uruguay.
‡‡ Profesor Agregado de Neurología. Facultad de Medicina. Universidad de la República. Montevideo, Uruguay.
§§ Profesor Agregado de Neurocirugía. Facultad de Medicina. Universidad de la República. Montevideo, Uruguay.
¶¶ Profesora Agregada de Anatomía Patológica. Jefe de Laboratorio de Neuropatología. Facultad de Medicina. Universidad de la República. Montevideo, Uruguay.
Correspondencia: Susana Cabrera
Méndez Núñez 2712 Ap. 707. CP 11200. Montevideo, Uruguay.
E-mail: susanacabrera1@adinet.com.uy
Recibido: 2/7/04.
Aceptado: 18/10/04.
Introducción
El sistema neurológico suele ser uno de los "órgano blanco" afectado con más frecuencia en el curso de la infección por el virus de la inmunodeficiencia humana (VIH), siguiendo a la afectación pulmonar. Entre 40% y 70% de los infectados por VIH tendrán un cuadro clínico neurológico en la evolución de su enfermedad(1) (tabla 1)(2).
Las lesiones ocupantes de espacio (LOE) o lesiones masa representan la segunda forma de afectación neurológica después del compromiso meníngeo. De acuerdo a los hallazgos imagenológicos se clasifican en dos categorías: con y sin efecto de masa. Dentro de aquellas con efecto de masa el linfoma primario del sistema nervioso central (LPSNC) ocupa el segundo lugar(3) (tabla 2).
Los nuevos y altamente efectivos tratamientos antirretrovirales (HAART) han modificado la frecuencia de la mayoría de las enfermedades oportunistas que asocia el paciente VIH, entre ellas la neoplásica.
El LPSNC es el linfoma más afectado por estos nuevos planes terapéuticos; su incidencia ha disminuido en más de 20 veces y actualmente aparece en aquellos raros casos que han fallado al tratamiento antirretroviral(4).
El LPSNC representa más de 15% de los linfomas no Hodgkin (LNH) en pacientes VIH positivos, comparado con sólo 1% dentro de los LNH de la población general. Es considerada una de las neoplasias marcadoras de estadio sida (junto al LNH, sarcoma de Kaposi y carcinoma cervical invasivo). Afecta con mayor frecuencia a los pacientes con severa inmunodepresión (CD4 menor a 50/ml).
Las histologías predominantes son las de alto grado de malignidad, predominando la variante inmunoblástica. Está frecuentemente relacionado con el virus de Epstein-Barr (EBV), el cual es detectado en el líquido cefalorraquídeo (LCR) de casi la totalidad de los pacientes(5).
El LPSNC es una enfermedad limitada al encéfalo, excepcionalmente puede sembrarse dentro de todo este compartimiento y afectar leptomeninges, médula espinal y ojo. El compromiso ocular documentado por examen de lámpara de hendidura ha sido descrito en 5% a 20% de los pacientes.
La presentación clínico-radiológica, la respuesta a la terapéutica y el pronóstico, difieren en el LPSNC relacionado al sida con respecto al de la población general(6). La presentación clínica en el sida se caracteriza por tener un mayor compromiso del estado mental, con síntomas de la esfera neurocognitiva; se observan más frecuentemente convulsiones y menos hipertensión endocraneana (HEC)(7).
Diagnóstico
Cuando un paciente VIH positivo se presenta con síntomas o signos neurológicos sugestivos de enfermedad focal del SNC, debe ser evaluado en primer lugar por métodos de imagen, lo que nos permitirá diferenciar entre los dos grupos mencionados. El aspecto radiológico, la topografía y las características de las lesiones podrán orientarnos hacia un diagnóstico probable pero no certero.
-Tomografía axial computarizada (TAC) de cráneo. En el LPSNC la lesión se caracteriza por ser bien definida, iso o hiperdensa, involucrando a la sustancia gris; son infrecuentes la calcificación, la hemorragia y los quistes.
-Resonancia nuclear magnética (RNM) de cráneo. Tiene mayor rendimiento diagnóstico que la TAC. La apariencia del LPSNC es variable. Las lesiones pueden ser iso o hipointensas en T1, mientras las lesiones en T2 pueden ser hipo, iso o hiperintensas(8).
Los exámenes imagenológicos deben ser realizados antes y después de la inyección de contraste intravenoso. Las lesiones con efecto de masa se caracterizan por la presencia de edema, desplazamiento y compresión de estructuras vecinas.
En ausencia de terapia corticoidea las lesiones muestran un alto grado de intensificación siguiendo a la inyección de contraste y pueden tener un realce en anillo similar a las lesiones de la toxoplasmosis encefálica (raramente descrito en los pacientes no VIH). En más de 50% de este grupo de pacientes las lesiones son multifocales.
La localización más frecuente es la supratentorial, con compromiso de cuerpo calloso, periventricular o periependimario. En menos de 10% se localizan en la fosa posterior.
Se han desarrollado otras técnicas de imagen con rentabilidad variable según los diferentes estudios.
- SPECT (tomografía por emisión de fotones simples). Varios investigadores han utilizado este método asociado a agentes como talio-201 y tecnesio-99, como arma diagnóstica para diferenciar los LPSNC de otras LOE en pacientes con sida. La mayor experiencia se ha desarrollado con talio-201. Una acumulación del isótopo resultante de la actividad metabólica aumentada se ve en pacientes con linfoma comparado con los abscesos necróticos de la toxoplasmosis.
En estudios comparativos se ha demostrado una alta sensibilidad (80%-100%) con una especificidad variable (55%-83%)(9). También se ha comunicado que la especificidad puede ser mejorada con la cuantificación y evaluación de las imágenes retardadas a través del cálculo del índice de retención de talio.
La especificidad aumenta a casi 100% cuando se la combina con reacción en cadena de polimerasa (PCR) para DNA del EBV en LCR(10).
Como técnica complementaria para el diagnóstico de LPSNC es de utilidad el estudio del LCR.
- Examen del LCR. La punción lumbar para examinar el LCR, cuando es posible realizarla, puede aportar elementos muy valiosos al diagnóstico. La detección del DNA del virus de Epstein-Barr por PCR tiene elevada sensibilidad y especificidad, 83%-100% y casi 100% respectivamente. La cuantificación del DNA del mismo es de utilidad en el monitoreo de la respuesta terapéutica(11).
La presencia del marcador soluble de células B, CD23, en LCR contribuye al diagnóstico del LPSNC relacionado al sida con una sensibilidad de 77% y especificidad de 94%(12).
La citología es de baja sensibilidad, 26%-31%.
Dadas las dificultades de acceder a un diagnóstico etiológico preciso en estos cuadros clínicos, generalmente debemos apoyarnos en la combinación de las técnicas indirectas anteriormente referidas y la serología para toxoplasmosis. La probabilidad de una toxoplasmosis encefálica en pacientes seropositivos con una LOE con efecto de masa es de 87% en quienes no reciben profilaxis y se reduce a 59% en quienes la reciben. La probabilidad de un LPSNC es de 74% en pacientes seronegativos y este valor aumenta a 96% cuando el DNA del virus de Epstein-Barr es detectado en LCR(13).
La biopsia cerebral constituye el "patrón oro" para el diagnóstico etiológico de las masas encefálicas en sida. Puede realizarse por dos técnicas: estereoatáxica o a cielo abierto. Es un procedimiento no exento de riesgos con una mortalidad de 2% a 3% y una morbilidad de 8% a 12% con la técnica estereoatáxica. La sensibilidad informada es variable (64%-88%)(14).
La biopsia cerebral en pacientes bien seleccionados ha sido reportada como una técnica que puede decidir un cambio en la terapéutica en alrededor de 65% de los pacientes, ofreciéndoles la posibilidad de recibir un tratamiento específico y potencialmente curativo(15).
En la práctica clínica en un paciente VIH positivo con LOE pueden presentarse diferentes situaciones:
- LOE múltiples con efecto de masa en las imágenes independientemente de la serología para toxoplasmosis. La conducta aceptada es iniciar un tratamiento empírico en base a pirimetamina, sulfadiazina y ácido folínico. Esta terapia es administrada durante los primeros 10 a 14 días con un estrecho control clínico e imagenológico al final de este período. Si ocurre mejoría confirma la causa toxoplásmica del proceso. Si el paciente empeora o al final de este plazo no hay una mejoría evidente se realizan otros exámenes, idealmente la biopsia cerebral.
- LOE única. La conducta a seguir es más discutida. Algunos autores recomiendan la realización de biopsia cerebral precoz. Se ha sugerido también la posibilidad de iniciar tratamiento empírico antitoxoplasma como fue descrito en las lesiones múltiples; esto podría ser aceptable en un paciente con serología positiva para toxoplasmosis y sin profilaxis. Sin embargo, ante un paciente con serología negativa o desconocida y profilaxis está indicado recurrir a técnicas diagnósticas complementarias: PCR de DNA de virus de EB en LCR y mejor aun si puede combinarse con SPECT con talio-201. Otra alternativa es la biopsia cerebral. En el paciente con lesiones hipercaptantes en el SPECT y DNA de VEB positivo la biopsia cerebral podría ser evitada ya que la probabilidad que la lesión corresponda a un LPSNC es alta. Pacientes con lesiones hipoactivas y DNA negativo deberían ser tratados en forma presuntiva como toxoplasmosis. La biopsia cerebral quedaría reservada para los pocos pacientes con SPECT y DNA discordantes.
Tratamiento y pronóstico
El pronóstico del LPSNC es malo. La mediana de sobrevida es de 18,9 meses en la población general y esta expectativa se reduce a 2,6 meses en pacientes con sida, coincidiendo con una mayor agresividad y un peor grado histológico en los últimos.
La radioterapia asociada a los corticoides ha sido considerada durante muchos años como la terapia de primera línea en el LPSNC relacionado con el sida, alcanzando respuestas completas en 20% a 50% de los pacientes.
Sin embargo, las cortas sobrevidas de estos pacientes ha llevado a modificar los esquemas terapéuticos habituales con la incorporación (en casos seleccionados) de quimioterapia neoadyuvante.
El uso adicional de terapia antirretroviral de alta eficacia (HAART) ha demostrado mejorar significativamente el pronóstico, lográndose una sobrevida mayor a un 1 año en aquellos casos con una marcada recuperación inmune(16).
Los nuevos tratamientos que incluyen la quimioterapia neoadyuvante sobre la base de metotrexate a altas dosis, asociada a HAART y radioterapia en el manejo de estos pacientes han modificado las tasas de respuesta alcanzando en casos seleccionados sobrevidas medianas mayores al año(17).
Debido a que la enfermedad se suele presentar en pacientes severamente inmunodeprimidos, la causa de muerte se relaciona en la mayoría de los casos a infecciones oportunistas.
El presente caso constituye la primera comunicación de LPSNC en paciente VIH positivo diagnosticado y tratado en nuestro país.
Caso clínico
Paciente de sexo femenino, de 32 años. Fumadora, ex adicta a drogas intravenosas (ADIV), infección por VIH diagnosticada en 1994 sin conocerse el nivel de su población linfocitaria y carga viral actuales. Coinfección por virus de hepatitis C (VHC). Asistencia irregular a controles.
Serología para toxoplasmosis negativa en 1995 y 2002. Tuberculosis ganglionar en octubre de 2002; neumonía a Pneumocystis carinii en enero y diarrea a Cryptosporidium sp en febrero de 2003, momento en que se inició terapia antirretroviral (TARV) con zidovudina (AZT), lamivudina (3TC), saquinavir y ritonavir que abandona a los dos meses.
Ingresó en julio de 2003 por un cuadro de 15 días de evolución caracterizado por la presencia de cefalea, vértigos y trastornos de la marcha, sin fiebre. Al examen del ingreso se presentaba: lúcida, adelgazada, muguet oral y palidez cutáneo-mucosa. En lo neurológico se destacaba: nistagmus bilateral horizontal y diagonal, ataxia. Resto del examen sin particularidades.
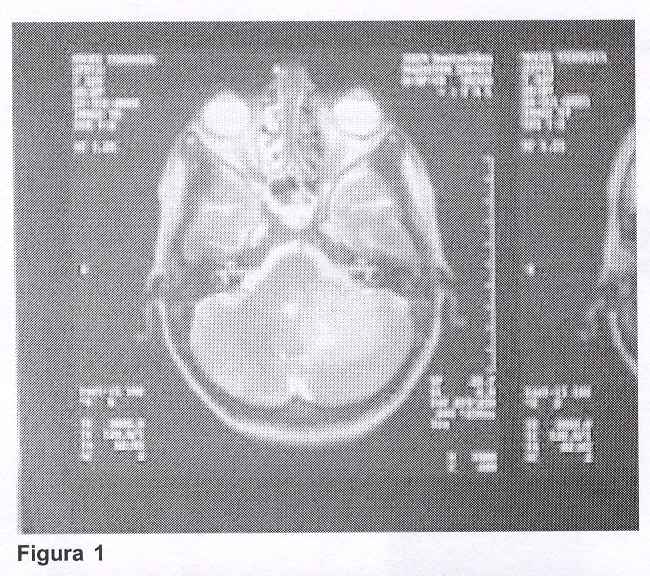
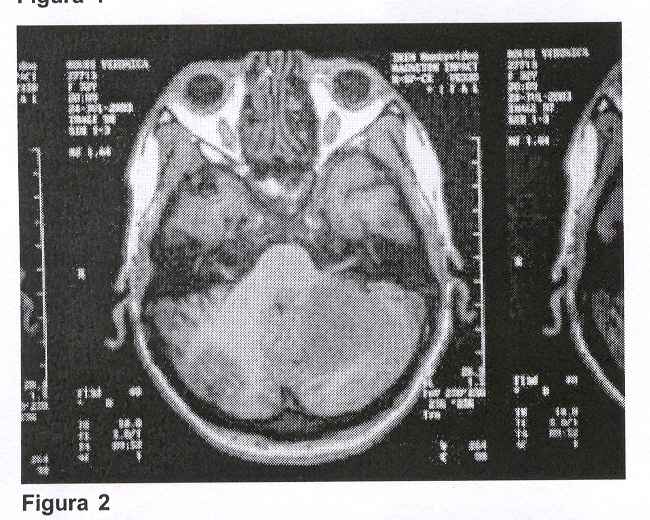
Con el planteo clínico de lesión ocupante de fosa posterior se solicitaron exámenes imagenológicos. La TAC, que fue realizada sin contraste, mostró una ligera atrofia cortical frontal bilateral sin otras anormalidades, por lo que se solicitó resonancia magnética de cráneo que mostró: "Proceso patológico en hemisferio cerebeloso izquierdo a nivel córtico-subcortical que se extiende a pedúnculos cerebelosos. Lesión de límites difusos con señal alta e inhomogénea en T2. Ligero efecto de masa con compresión del IV ventrículo. Aumento de su señal post contraste intravenoso persistiendo un área de señal baja a nivel central".
Se planteó como diagnóstico etiológico presuntivo la toxoplasmosis encefálica basado en que es la causa más frecuente de LOE en este contexto clínico, a pesar de ciertos elementos en contra como el hecho de tratarse de una lesión única y la presencia de serología negativa para toxoplasmosis. El principal diagnóstico diferencial fue el LPSNC.
Se inició tratamiento empírico antitoxoplasma, que suspendió a los ocho días ante la peoría clínica: cefalea intensa y vómitos, diplopía, parálisis del VI par y VII par a izquierda, telebradiquinesia y progresión de la ataxia con imposibilidad de la marcha.
Dado el riesgo vital de la paciente se solicitó interconsulta con equipo de neurocirugía, y el 5 de agosto se realizó exéresis del tumor por craniectomía posterior.
Se reinició TARV con estavudina, lamivudina, saquinavir y ritonavir.
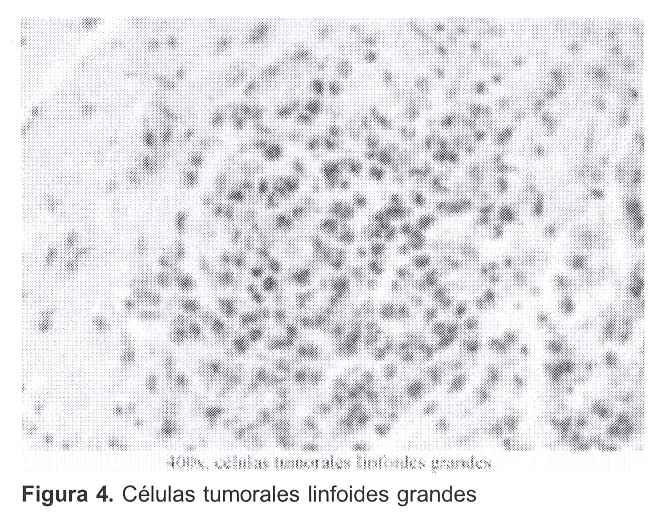
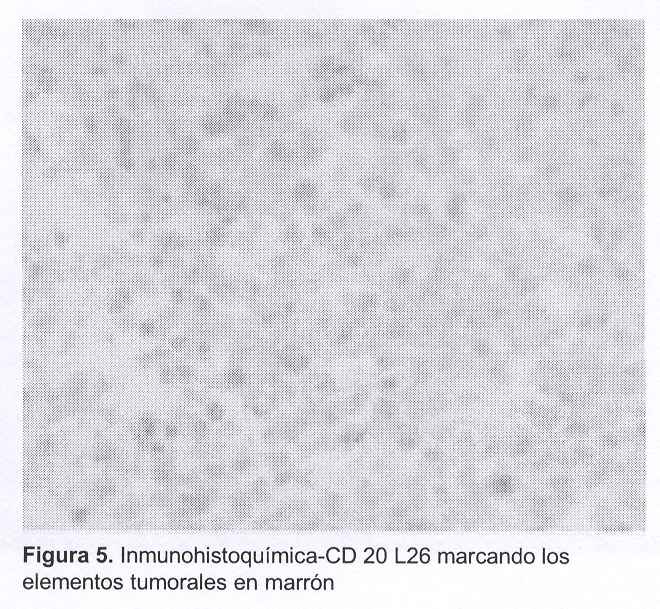
La anatomía patológica informó: "Tumor maligno poco diferenciado a células medianas y grandes cuya morfología orienta a un linfoma difuso de células medianas y grandes".
Con el diagnóstico histopatológico de LPSNC se inició tratamiento oncológico en base a metotrexate a altas dosis (3g/m2) por ciclo con rescate correspondiente con ácido folínico.
En la evolución luego de cuatro ciclos de metrotexate intravenoso la paciente presentó regresión casi total de la sintomatología y signología neurológica persistiendo a los cinco meses con ataxia leve.
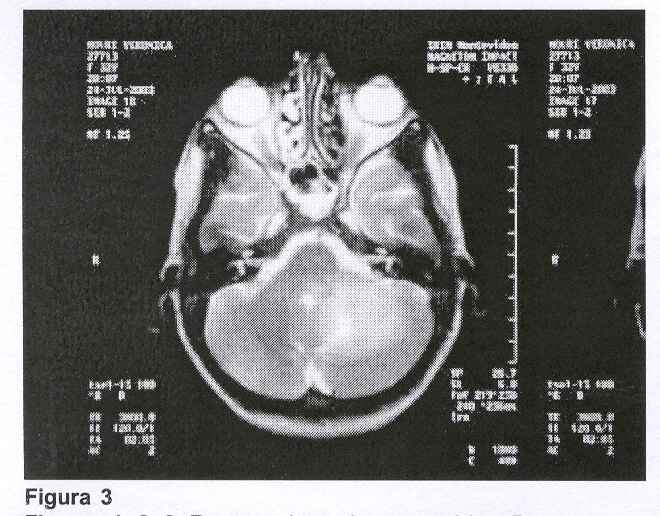
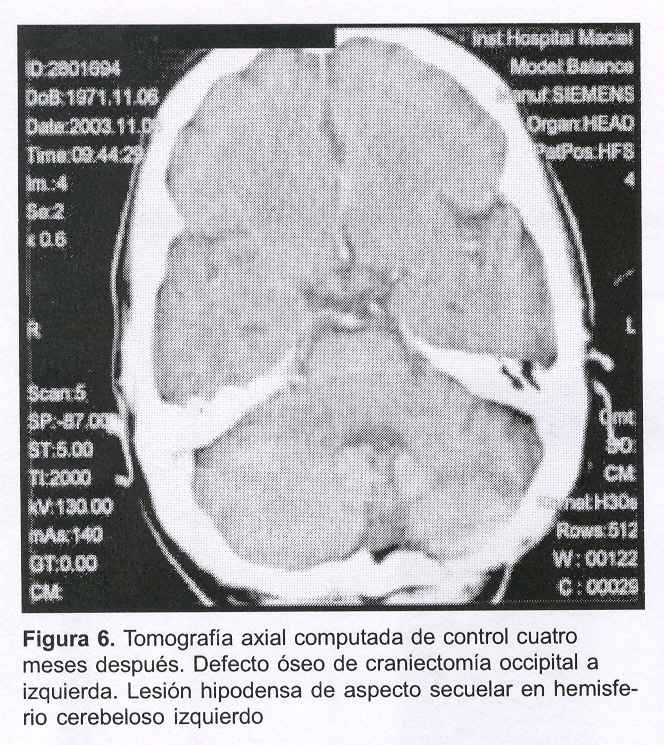
TAC de control: (figura 6) defecto óseo de craniectomía occipital lateralizada a izquierda. Lesión hipodensa de aspecto secuelar a nivel del hemisferio cerebeloso izquierdo, con ensanchamiento de los surcos cerebelosos homolaterales. No se evidenciaron imágenes de refuerzo poscontraste patológicas. El IV ventrículo era amplio. Resto del encéfalo dentro de límites habituales.
Actualmente se está evaluando completar el tratamiento con radioterapia encefálica de consolidación.
Comentarios
En un paciente con infección VIH e inmunodepresión severa que presenta un cuadro clínico e imagenológico de LOE, la conducta consensuada es iniciar tratamiento antitoxoplasma y evaluar la respuesta clínica. Cuando esta lesión es única y la serología para toxoplasmosis es negativa, como en nuestro caso clínico, otros autores recomiendan la realización de una biopsia cerebral precoz o recurrir a la combinación de otros exámenes como fue analizado.
En el caso clínico expuesto la paciente presentaba una LOE única, y serología negativa para toxoplasmosis; la mala respuesta al tratamiento empírico instaurado y el riesgo vital nos llevó a optar por un abordaje quirúrgico de urgencia con resección de la masa tumoral, lo que nos permitió llegar al diagnóstico. No fue posible practicar punción lumbar para estudio de LCR dado el riesgo de esta maniobra en un tumor de fosa posterior con hipertensión endocraneana.
El estudio anatomopatológico de la pieza confirmó la variedad histológica más frecuente.
Seguramente el hecho de haber sido sometida a tratamiento neuroquirúrgico previo haya influido en la muy buena respuesta que tuvo esta paciente posquimioterapia; este tratamiento también explicaría las secuelas neurológicas que presenta en la actualidad.
El LPSNC debe ser considerado como una enfermedad multifocal dentro del SNC aunque radiológicamente aparezca como una lesión única, el caso de nuestra paciente, lo que justifica la realización de un tratamiento sistémico.
Como ya mencionamos previamente, este caso fue inicialmente sometido a cirugía de la masa encefálica dado el empeoramiento del cuadro bajo tratamiento antitoxoplasma; por ende en este caso el tratamiento con metotrexate fue posterior al tratamiento quirúrgico inicial.
Nuestra paciente sigue actualmente bajo TARV como fue inicialmente descrita (estavudina, lamivudina, saquinavir y ritonavir).
Sin lugar a dudas la quimioterapia neoadyuvante (es decir previa a cualquier otro tratamiento) ha modificado la historia natural de estos pacientes.
El fármaco de elección es metotrexate, que se hace a altas dosis (mayor a 3g/m2 por ciclo), lo que lleva implícito el rescate con ácido folínico (leucovorina) que se comienza a las 18-24 horas de la administración de metotrexate y se repite cada seis horas por lapso de 48 horas, para prevenir severas complicaciones hematológicas y digestivas(17).
Generalmente se realizan de cuatro a seis ciclos mensuales pudiendo consolidar el tratamiento con radioterapia (30 Gy); la radioterapia se ha abandonado de inicio debido a las secuelas neurológicas que llevaban implícitas en estos pacientes con dosis radicales (40-50 Gy aproximadamente).
Dadas las connotaciones peculiares de esta población (sida), el tratamiento debe ser llevado a cabo por personal debidamente entrenado, conocedor de las posibles interacciones medicamentosas con tratamiento antirretroviral y eventuales complicaciones del tratamiento oncológico.
El seguimiento de estos pacientes debe hacerse de por vida para detectar precozmente las recaídas potencialmente tratables(18).
Summary
A clinical case of a primary central nervous system (PLCNS) lymphoma in a woman with HIV, AIDS stage.
After neurosurgery an injury in a site was confirmed thus an oncologic treatment and antiretroviral therapy were conducted achieving acceptable results.
We aim at reviewing and updating PLCNS bibliography in patients with HIV taking into consideration diagnostic and therapeutic methods.
Résumé
On présente un cas clinique de lymphome du système nerveux central primaire (LSNCP) chez une patiente avec infection par virus d’immunodéficience humaine (VIH) au stade sida.
Dans ce cas en particulier, on signale la confirmation par histopathologie au moyen d’intervention neurochirur-gicale d’une lésion occupante d’espace (LOE), ce qui a permis d’indiquer un traitement onco-spécifique et une thérapie antirétrovirale, obtenant une bonne évolution clinique.
Le but de ce travail est de faire une révision et une mise à jour bibliographique du LSNCP chez des patients VIH, tout en soulignant l’apport des méthodes diagnostiques et thérapeutiques.
Bibliografía
1. Simpson M, Berger J. Manifestaciones neurológicas de la infección por virus de inmunodeficiencia humana. Clin Med North Am 1996; 6: 1333-66.
2. Clotet B, Abós J, Andreu D, Ferré C, Gómez X, Graus F, et al. Actitud diagnóstica ante los principales síndromes clínicos en los pacientes infectados por VIH. In: Guía práctica del SIDA. 6 ed. Barcelona: Masson, 2000: 201.
3. Ammassari A, Cingolani A, Pezzotti P, De Luca D, Murri R, Giancola M, et al. AIDS-related focal brain lesions in the era of highly active antiretroviral therapy. Neurology 2000; 55(8): 1194-200.
4. Kirk O, Pedersen C, Cozzi-Lepri A. Non-Hodgkin lymphoma in HIV infected patients in the era of highly active antiretroviral therapy. Blood 2001; 98: 3406-12.
5. Cingolani A, De-Luca A, Larocca L, Ammassari A, Scerrati M, Antinori A, et al. Minimally invasive diagnosis of acquired immunodeficiency syndrome-related primary central nervous system lymphoma. J Natl Cancer Inst 1998; 90(5): 364-9.
6. Savio E, Krygier G, Mirazzo I, Muse I, Braselli A, Purtscher H, et al. Neoplasias asociadas al SIDA. Rev Med Uruguay 1992; 8: 38-43.
7. Fine H, Mayer R. Primary central nervous system lymphoma. Ann Intern Med 1993; 119: 1093-104.
8. Johnson B, Fram E, Johnson P, Jacobowitz R. The variable MR appearance of primary lymphoma of the central nervous system: comparisson with histopathologic features. Am J Neuroradiol 1997; 18: 563-73.
9. Licho R, Litofsky N, Senitko M, George M. Inaccuracy of TI-201 brain SPECT in distinguishing cerebral infections from lymphoma in patients with AIDS. Clin Nucl Med 2002; 27: 81-6.
10. Antinori A, De-Rossi G, Ammassari A, Cingolani A, Murri R, Di Giuda D, et al. Value of combined approach with thallium-201 single photon emission computed tomography and Epstein-Barr virus DNA polymerase chain reaction in CSF for the diagnosis of AIDS-related primary CNS lymphoma. J Clin Oncol 1999; 17(2): 554-60.
11. Antinori A, Cingolani A, De-Luca A, Gaidano G, Ammassari A, Larocca L, et al. Epstein-Barr virus in monitoring the response to therapy of acquired immunodeficiency syndrome-related primary central nervous system lymphoma. Ann Neurol 1999; 45(2): 259-61.
12. Bossolasco S, Nilsson A, de-Milito A, Lazzarin A, Linde A, Cinque P, et al. Soluble CD23 in cerebrospinal fluid: a marker of AIDS-related non-Hodgkin’s lymphoma in the brain. AIDS 2001; 15: 1109-13.
13. Antinori A, Ammassari A, De-Luca A, Cingolani A, Murri R, Scoppettuolo G, et al. Diagnosis of AIDS-related focal brain lesions: a decision-making analysis based on clinical and neuroradiologic characteristics combined with polymerase chain reaction assays in CSF. Neurology 1997; 48: 687-94.
14. Skolasky R, Dal-Pan G, Olivi A, Lenz F, Abrams R, McArthur J. HIV-associated primary CNS lymorbidity and utility of brain biopsy. J Neurol Sci 1999; 163: 32-8.
15. Cordero E, Lara C, Canas E, Romero J, Trujillo F, Chinchon I, et al. Usefulness of cerebral biopsy in focal cerebral lesions in patients with human immunodeficiency virus infection. Med Clin (Barc) 1996; 107: 738-41.
16. Hoffmann C, Tabrizian S, Wolf E, Eggers C, Stoehr A, Plettenberg A, et al. Survival of AIDS patients with primary central nervous system lymphoma is dramatically improved by HAART-induced immune recovery. AIDS 2001; 15: 2119-27.
17. Guha-Thakurta N, Damek D, Pollack C, Hochberg F. Intravenous methotrexate as initial treatment for primary central nervous system lymphoma: response to therapy and quality of life of patients. J Neurooncol 1999; 43(3): 259-68.
18. Krygier G, Sosa A, Lombardo K, Ocampo R, Suarez P, Muse I. AIDS associated tumors: surveillance of 39 patients. World STI/AIDS Congress, 8. Punta del Este, 2003: 226. (Abstract nº 235).