Introducción
La esteatosis hepática metabólica (MASLD: Metabolic dysfunction-associated steatotic liver disease) es una enfermedad progresiva que puede conducir a hígado graso, esteatohepatitis, fibrosis, cirrosis y carcinoma hepatocelular. El desarrollo de fibrosis hepática como evolución natural de la enfermedad aumenta el riesgo de complicaciones hepáticas y no hepáticas, estando relacionadas con el grado de fibrosis.
La relación bidireccional tanto epidemiológica como fisiopatológica entre MASLD y los trastornos metabólicos llevaron a una actualización de la nomenclatura y de los criterios diagnósticos. El término que se consideró más apropiado en el consenso 2023 fue el de enfermedad hepática esteatósica asociada a disfunción metabólica (MASLD), definiéndose como la presencia de esteatosis hepática (detectada por imagen, biomarcadores, scores o histología hepática) asociado con DMT2, sobrepeso u obesidad, independientemente de la ingesta de alcohol o exclusión de otras etiologías de enfermedad hepática crónica, condiciones que anteriormente eran necesarias para su diagnóstico.
La prevalencia de MASLD está en aumento en parte debido al incremento de diabetes mellitus 2 (DMT2) y obesidad, siendo un problema de salud pública a nivel mundial (1.
La prevalencia en DMT2 es el doble que la población general. Según el nivel de progresión se encuentra una prevalencia de 55,5% para MASLD, 37,3% de esteatohepatitis y 17% de fibrosis hepática (2-3.
A nivel nacional, se encontró una prevalencia de 69% en una unidad de insuficiencia cardíaca en pacientes con fracción de eyección reducida (ICFEr) y DMT2 y presentaban un riesgo moderado/severo de desarrollar fibrosis hepática calculado con el score FIB44.
Múltiples estudios han demostrado que la MASLD también pueden presentar complicaciones a nivel extrahepático (Enfermedad cardiovascular (ECV), DMT2, síndrome metabólico, enfermedad renal crónica, apnea obstructiva del sueño y cáncer), lo que refleja que la MASLD se presenta como una enfermedad multisistémica y se identifica como el factor pronóstico el grado de fibrosis hepática (5.
Ma J y et al 6 sugieren la existencia de una relación bidireccional entre MASLD y factores de riesgo cardiovascular (CV). La MASLD se asocia al síndrome metabólico y ECV por múltiples vías como, insulinorresistencia, alteración del metabolismo lipídico, inflamación y disfunción endotelial. Estos mecanismos conducen a remodelación cardíaca, aterosclerosis y aumento de morbimortalidad CV.
Bonapance y et al (7 analizaron la correlación entre MASLD y alteraciones cardíacas en pacientes con DMT2 sin antecedente de cardiopatía isquémica, observando una mayor prevalencia de disfunción diastólica del ventrículo izquierdo subclínica la que era proporcional al grado de esteatosis hepática. Este hallazgo fue independiente de otros factores de riesgo cardiovascular como HTA, edad, sexo, triglicéridos (TG) y HbA1c, concluyendo los autores que esta asociación era resultado de MASLD como marcador de acumulación de grasa ectópica en el miocardio.
Frente a la nueva evidencia las guías de práctica clínica sugieren que todos los pacientes con MASLD deben ser evaluados para determinar el riesgo CV independientemente de los factores de riesgo clásicos para ECV. Por otro lado, se sugiere que a todos los pacientes con alteraciones cardiometabólicas se les debe realizar screening por métodos no invasivos para evaluar el riesgo de fibrosis hepática y determinar su gravedad. (8,9
Como se mencionó previamente, existe una relación bidireccional entre la MASLD y la presencia de insuficiencia cardíaca como parte del compromiso sistémico de ambas patologías. Sin embargo, a pesar de la alta prevalencia de esta asociación y del conocimiento de las complicaciones graves a nivel hepático y CV en la práctica clínica no siempre se tiene presente.
Tanto el pronóstico como la posibilidad de un tratamiento oportuno de esta entidad depende de la progresión de la fibrosis hepática siendo el proceso final del daño crónico a nivel hepático.
Se necesitan estrategias de screening para un diagnóstico oportuno y así poder delinear terapéuticas que amortigüen la carga de la enfermedad, disminuir las complicaciones y mortalidad. Existen métodos no invasivos, económicos y fáciles de implementar que pueden ayudar a identificar el riesgo de fibrosis hepática como es el score FIB-4, siendo este recomendado en el algoritmo de las guías de práctica clínica 9,10. Para su cálculo solo se requieren cuatro variables: edad, valor de transaminasas (AST/ALT) y recuento de plaquetas. Según el puntaje se puede establecer el nivel de riesgo de desarrollar fibrosis: alto (>2.67), intermedio (1.30 a 2.67) o bajo (<1.30). Este score presenta un valor predictivo negativo elevado del 94,7%, una sensibilidad de 73,4%, un valor predictivo positivo de 82,1% y una especificidad de 98.2% (11,12,13,14,15.
Según la evidencia disponible, el FIB-4 es la estrategia más rentable para el screening inicial en pacientes con prediabetes y factores de riesgo cardiometabólico o con DMT2. Además, su bajo costo, simplicidad y buena especificidad la convierten en la prueba inicial de elección 10. En pacientes con FIB-4 indeterminado o de alto riesgo, se requiere una estratificación adicional con medición de la rigidez hepática mediante elastografía de transición (LSM), de no estar disponible, mediante biomarcadores de fibrosis sanguínea como la prueba de fibrosis hepática mejorada (ELF) 10.
Nuevas terapéuticas como el uso de los inhibidores del cotransportador sodio-glucosa (iSGLT2) para el tratamiento de la DMT2, así como en portadores de IC con o sin DMT2, y en todo el espectro de la IC (IC FEVI reducida, IC levemente reducida, IC preservada) ha demostrado claros beneficios en términos de reducción morbilidad (reducción de peso, beneficios a nivel CV, renal), reducción de hospitalizaciones y reducción de mortalidad 16.
Los iSGLT2 aumentan la excreción urinaria de glucosa actuando en el cotransportador Na-Glucosa tipo 2, bloquea la reabsorción de glucosa en los túbulos proximales renales de manera independiente de la insulina, provocando una reducción de los niveles plasmáticos de glucosa e insulina. Su uso aumenta significativamente el cambio de ácidos grasos (AG) de los tejidos adiposos y la absorción y beta-oxidación de los AG en el hígado. Se han demostrado efectos beneficiosos de la empagliflozina y otros iSGLT2 sobre el contenido de grasa hepática en pacientes con DMT2 y MASLD 17,18,19.
El presente subanálisis del trabajo EMPUMIC (20 “uso de empagliflozina en pacientes diabéticos con insuficiencia cardíaca con fracción de eyección reducida (ICFEr)” tiene como objetivo determinar la prevalencia del riesgo de presentar fibrosis hepática mediante el score FIB-4 y evaluar los cambios de la categoría del riesgo al año de recibir empagliflozina.
Metodología
Tipo de estudio: retrospectivo, descriptivo, observacional de la población incluida en el estudio EMPUMIC en el período de un año de uso de empagliflozina.
Criterios de inclusión: DM2 con IC con fracción de eyección menor a 40%, menores de 81 años, hemoglobina glicosilada mayor a 7%, IMC mayor a 25kg/m2.
Criterios de exclusión: Filtrado glomerular menor a 30ml/min/m2, arteriopatía severa, infecciones urinarias recurrentes, cetoacidosis o insulinizados.
Procedimiento: Dado que es un estudio retrospectivo no se realizó ecografía de abdomen como método diagnóstico de esteatosis hepática. Los pacientes del estudio no presentaban otros factores de riesgo para desarrollar fibrosis hepática como alcohol o infecciones virales crónicas hepatotropas.
Los datos fueron recopilados de una base de datos de excel prediseñada para su posterior análisis. Se realizó el calculó FIB-4 antes de iniciar empagliflozina y al año del tratamiento con el iSGLT2.
Estadística: La descripción de los datos cualitativos se presenta en tablas y gráficos de frecuencia. Las variables continuas se describen como medianas y rangos intercuartílicos (RIQ). El estudio de diferencias en el tiempo para variables continuas se realiza con test de Friedman para medidas repetidas en el mismo grupo de individuos. La diferencia entre dos tiempos para la misma población de pacientes se realizó con test de Wilcoxon. El nivel de significación corresponde a alfa 0,05. Se utilizó software STATA v.12.0 para el análisis.
Comité de Ética: el trabajo contó con la autorización del comité de ética médica del Hospital de Clínicas y consentimiento de los pacientes.
Resultados
Se incluyeron 31 pacientes, 17 hombres (54,8%), edad mediana de 61 años, IMC con mediana de 32.6 kg/m2. La etiología más frecuente fue la isquémica en 54,8%. Tabla 1.
Tabla 1: Características epidemiológicas de la población (n=31)Abreviaturas: HTA- hipertensión arterial, FA - Fibrilación auricular, TFG- Tasa de filtrado glomerular, FEVI- Fracción de eyección Ventrículo Izquierdo, IMC - índice de masa corporal, RIQ- Rango Intercuartíl, IECA: inhibidor de la enzima convertidora de angiotensina, ARAII- antagonista del receptor de la angiotensina II, ARNI- inhibidor del receptor de angiotensina/Neprilisina, BB- betabloqueante, ARM- antagonista de receptor de mineralocorticoide
En la tabla 2 se presentan los valores de transaminasas y plaquetas pre y post-tratamiento con empaglifozina. Se observó disminución de los niveles plasmáticos con el tratamiento con empagliflozina tanto de AST como de ALT (p: 0,015)
Tabla 2: Determinación de transaminasas y plaquetas pre y post-tratamiento con empaglifozina. Abreviaturas: ALT-alanino aminotransferasa, AST-aspartatao aminotransferasa, iSGLT2- inhibidor del cotransportador sodio-glucosa, RIQ- Rango Intercuartílico.
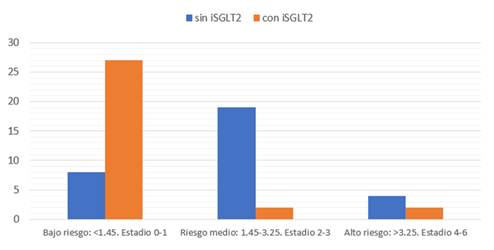
Se observó que un 74,19% de los pacientes antes de empezar tratamiento con empagliflozina presentan riesgo de desarrollar fibrosis hepática por el score FIB-4 (Gráfica 1) y se observó que al realizar un nuevo cálculo de FIB 4 al año de tratamiento con empagliflozina el riesgo bajo a 12,9%, con significancia estadística (p: 0,049) (Gráfica 2 y 3)
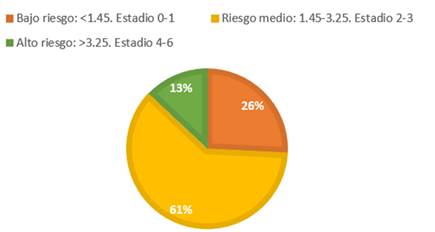
Gráfico 1: Cálculo de riesgo de fibrosis hepática por el score FIB-4 sin tratamiento con empagliflozina.
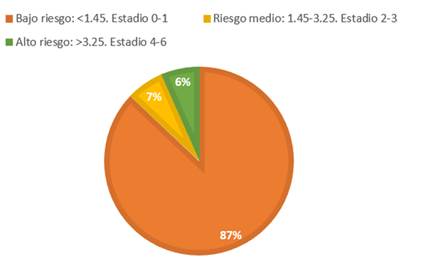
Gráfico 2: Cálculo de riesgo de fibrosis hepática por el score FIB-4 al año de tratamiento con empagliflozina.
Discusión
Este subanálisis del estudio EMPUMIC aborda la importancia de pesquisar el riesgo de desarrollar fibrosis hepática tan prevalente en población con DMT2 e IC, calculado por el score FIB-4 y el impacto que puede determinar el tratamiento luego de año de la prescripción de empagliflozina.
Desafortunadamente, la intervención y la prevención de esta entidad no se realiza en fases tempranas, puesto que existe una subestimación de esta. Por dicha razón se debe realizar un adecuado screening, máxime en pacientes con factores de riesgo para desarrollarla. La estrategia para su evaluación y manejo debe ser multidisciplinaria 21).
Este estudio se enfocó en evaluar el riesgo de fibrosis hepática, dado que tanto el pronóstico como la posibilidad de un tratamiento oportuno depende de la progresión de la fibrosis hepática, siendo este el proceso final del daño crónico a nivel hepático.
Existen métodos no invasivos, económicos y fáciles de implementar que pueden ayudar a identificar el riesgo de fibrosis hepática como es el score FIB-4, siendo actualmente recomendado por las guías de práctica clínica. (9,10. Por tal motivo se escogió este método no invasivo para evaluar el riesgo de fibrosis hepática y no otros scores.
Se observó una prevalencia elevada de 74,19% con riesgo de desarrollar fibrosis hepática, siendo incluso mayor que la reportada en estudios internacionales (50-60%) (2,3.
Respecto a los valores de transaminasas se observó una reducción con significancia estadística como lo observado en otros estudios. Taheri y et al (17 evidenciaron que a las 24 semanas de tratamiento con empagliflozina hubo una disminución significativa en los niveles de transaminasas, mientras que no se observó en el grupo placebo (sin empagliflozina), también demostraron un descenso significativo de la rigidez hepática mediada por elastografía, mientras que en el grupo placebo presentó una ligera disminución. Lail y et al 22 informaron mejoras en los histológicos (esteatosis, fibrosis y abombamiento de los hepatocitos) en el 44% de los pacientes tratados con empagliflozina, mediante muestras obtenidas por biopsia.
Genua y et al observaron que los pacientes tratados con canagliflozina, dapagliflozina o empagliflozina presentaron una reducción del grado de esteatosis hepática y de enzimas hepáticas. Sin embrago no hay datos disponibles sobre posible beneficio en esteatohepatitis y fibrosis (16.
En cuanto al cambio del cálculo de riesgo de fibrosis por el score FIB-4 al año de tratamiento con empagliflozina, en nuestro estudio se observó un descenso del riesgo a 12,9% con significancia estadística, diferente a lo observado en otros estudios con iSGLT2 23,24. Sin embargo, otros estudios si demostraron una reducción significativa en el score FIB-4 con iSGLT225,26,27.
Por otro lado, respecto a los valores de plaquetas no se observó significancia estadística antes y después del tratamiento y no hay estudios específicos de iSGLT2 e influencia en valores de la seria plaquetaria.
Es de destacar que los pacientes del estudio como se mencionó anteriormente no presentaban otros factores de riesgo que conllevaran al riesgo de desarrollar fibrosis hepática.
Entre las fortalezas de este trabajo se destaca que es el primer estudio a nivel nacional, realizado en condiciones de vida real, que evalúa el riesgo de fibrosis hepática en pacientes con IC y DMT2 mediante un método no invasivo, el Score FIB-4. Asimismo, se resalta el posible impacto positivo de los inhibidores del cotransportador de sodio-glucosa tipo 2 (iSGLT2) a nivel hepático.
El estudio también presenta algunas limitaciones. Primero, al tratarse de un subanálisis retrospectivo, no se contaba aún con evidencia suficiente sobre los efectos de los iSGLT2 en todas las etapas evolutivas de MASLD, lo que impidió la realización de ecografía abdominal y elastografía hepática en pacientes con riesgo intermedio-alto de fibrosis hepática para correlacionar con el Score FIB-4. En segundo lugar, el estudio incluye una muestra pequeña y carece de un grupo control. Por último, no fue posible excluir completamente el impacto de otros tratamientos en los resultados. Serán necesarios estudios prospectivos que incorporen técnicas no invasivas adicionales para clarificar el efecto de los iSGLT2 en la fibrosis hepática.
Conclusiones
Se observó un alto riesgo de desarrollar fibrosis hepática en pacientes con IC y DMT2. El tratamiento por un año con empagliflozina mostró una disminución de los niveles de las transaminasas con mayor impacto a nivel de ALT y un cambio en la categoría de riesgo por el score. Es importante pesquisar esta comorbilidad tan prevalente para poder realizar una intervención oportuna.