Introducción
Los cuidados paliativos son un enfoque que tiene como objetivo mejorar la calidad de vida de los pacientes y sus familias frente a enfermedades que amenazan la continuidad de la vida. Esta atención es llevada a cabo por un equipo multidisciplinario e implica el control del dolor y otros síntomas físicos, así como el apoyo psicológico, social y espiritual. El término cuidados paliativos, según la Organización Mundial de la Salud (OMS), es: “La atención brindada por un equipo multidisciplinario, que tiene como objetivo mejorar la calidad de vida del paciente y sus familias, frente a enfermedades potencialmente mortales, a través de la prevención y alivio del sufrimiento, la identificación temprana, la evaluación y el tratamiento del dolor y otros problemas físicos, psicosociales y espirituales”. 1) Este enfoque multidisciplinario centrado en pacientes con enfermedad avanzada o terminal y sus familias tiene como objetivo la calidad de vida y el alivio del sufrimiento, respetando los valores y las creencias. 2
En Brasil, la Ordenanza GM/MS Nº 3.681, del 7 de mayo de 2024, instituyó la Política Nacional de Cuidados Paliativos (PNCP) en el ámbito del Sistema Único de Salud (SUS), mediante la modificación de la Ordenanza de Consolidación GM/MS Nº 2, del 28 de septiembre de 2017. Esta norma define los cuidados paliativos como “acciones y servicios de salud para el alivio del dolor, el sufrimiento y otras manifestaciones clínicas en personas que enfrentan enfermedades u otras condiciones de salud que amenazan o limitan la continuidad de la vida”.3 La política recomienda el inicio temprano de esta atención, asegurando los principios fundamentales del PNCP, destinados a promover la dignidad, el confort y la calidad de vida.
En este contexto, las prácticas integrativas y complementarias de salud (PIC) son estrategias terapéuticas que promueven una atención ampliada y humanizada, basada en un enfoque holístico del proceso salud-enfermedad. La acupuntura y la medicina tradicional china, incluida la auriculoterapia, están presentes desde la creación de la Política Nacional de Prácticas Integrativas y Complementarias (PNPIC), instituida por las Ordenanzas Ministeriales Nº 971, de 3 de mayo de 2006, y Nº 1.600, de 17 de julio de 2006. Estas guías valoran el vínculo terapéutico y fomentan la integración del ser humano con el medio ambiente y la sociedad, estimulando el autocuidado y ampliando la percepción del proceso salud-enfermedad.4
El uso de PIC se ha expandido a nivel mundial, especialmente entre los pacientes con cáncer, cuyo afrontamiento de la enfermedad a menudo implica síntomas físicos y emocionales complejos, como dolor, ansiedad, depresión, náuseas, fatiga, insomnio y anorexia. Muchas de estas dolencias pueden ser manejadas de forma no farmacológica, con menos efectos adversos y mayor comodidad, lo que convierte a estas prácticas en una alternativa terapéutica prometedora para mejorar la calidad de vida de los pacientes en cuidados paliativos. 5,6
Actualmente, el SUS reconoce 29 prácticas integradoras y complementarias, como acupuntura, auriculoterapia, homeopatía, aromaterapia, esencias florales y reiki, entre otras.4 La posibilidad de aplicación de estas terapias por parte de profesionales de diferentes áreas evidencia su amplitud y accesibilidad en el sistema público de salud. En el escenario de los cuidados paliativos, es urgente comprender cuáles de estas prácticas están siendo utilizadas de manera efectiva, considerando tanto las directrices de las políticas públicas como el potencial terapéutico de estas intervenciones frente a la complejidad clínica de los pacientes sin perspectivas de curación.
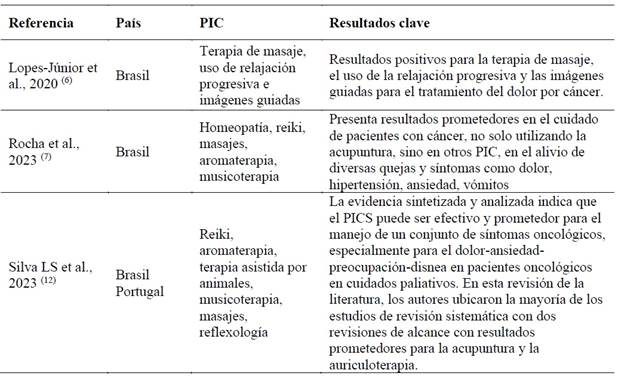
La literatura científica ha demostrado los efectos beneficiosos de las PIC en el alivio de las manifestaciones clínicas en cuidados paliativos. La revisión sistemática realizada por Lopes-Junior et al. (2020), por ejemplo, demostró resultados positivos con el uso de la terapia de masaje, la relajación progresiva y la imagen guiada en el manejo del dolor por cáncer.6
Otras revisiones integrativas apuntan a la frecuencia de uso de la acupuntura, la auriculoterapia, la aromaterapia, la reflexología, la musicoterapia y las terapias asistidas con animales en el cuidado de síntomas como ansiedad, dolor y depresión, promoviendo la relajación y fortaleciendo los vínculos entre el paciente, la familia y el equipo de salud.5,7
Ante este escenario, se justifica la necesidad de una revisión integrativa amplia, que sistematice la evidencia disponible e identifique las PIC más utilizadas en cuidados oncológicos paliativos, además de comprender sus impactos en la calidad de vida de los pacientes.
La escasez de síntesis integrales sobre el tema refuerza la importancia de organizar el conocimiento producido hasta el momento, contribuyendo a orientar las prácticas clínicas y las políticas públicas alineadas con un modelo de atención integral y basado en evidencia.
Así, este estudio tiene como objetivo identificar, a través de una revisión integrativa de la literatura científica, publicaciones relacionadas con prácticas complementarias insertas en cuidados oncológicos paliativos, centrándose en el análisis de sus impactos positivos en la calidad de vida de estos pacientes.
Metodología
Se trata de una revisión integrativa que sigue los seis pasos propuestos por Mendes, Silveira y Galvão:8 identificación del tema y selección de la pregunta de investigación; establecimiento de criterios de inclusión y exclusión; la información a extraer de los estudios y su categorización, utilizando una base de datos con contenido elaborado en categorías; evaluación de estudios; interpretación y discusión de los resultados; presentación de la revisión integrativa y sus resultados.
Para preparar la pregunta de investigación se utilizó la estrategia PICO, acrónimo de población (population), intervención (intervention), comparación (comparison) y resultado (outcome), que contribuye a la definición e investigación, facilitando la selección de descriptores y palabras clave para la búsqueda en las bases de datos. En este contexto, la población se refiere a pacientes oncológicos en cuidados paliativos; la intervención corresponde a la aplicación de terapias complementarias en este grupo; la comparación no se aplica; y el resultado se relaciona con los beneficios proporcionados por estas terapias, como una mejor calidad de vida, alivio de los síntomas y bienestar general. Así, la pregunta orientadora de la investigación fue: “¿Cuáles son los beneficios del uso de terapias complementarias en pacientes oncológicos en cuidados paliativos?”.
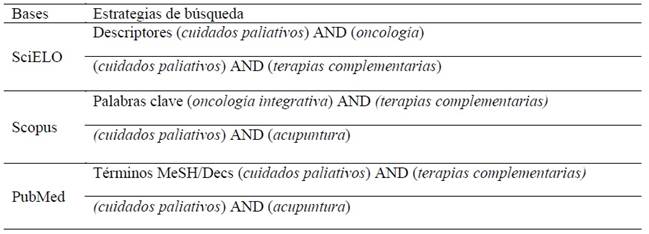
La búsqueda se realizó de julio a septiembre de 2024, utilizando las siguientes bases de datos: PubMed (National Library of Medicine of the United States), Scopus y SciELO. Las estrategias de búsqueda se presentan en la Tabla 1.
Para esta revisión se incluyeron artículos que abordaron simultáneamente los temas de cuidados oncológicos paliativos e intervenciones con otras PIC, además de auriculoterapia, acupuntura auricular y/o acupuntura, publicados en portugués, español o inglés. Solo se consideraron los estudios cuya población estaba compuesta por adultos de 18 años o más. No todos especificaron la distribución por sexo, por lo que no fue posible determinar el predominio de participantes femeninos o masculinos. En cuanto a los diseños metodológicos, se incluyeron estudios con diferentes enfoques, sin distinción ni preferencia por tipo de método, siempre y cuando estuvieran alineados con el objetivo de la investigación.
Se excluyeron los estudios que trataron exclusivamente con cuidados paliativos o solo con auriculoterapia o acupuntura, sin asociación entre estos enfoques. También se descartaron los estudios que utilizaron diferentes intervenciones, como la electroacupuntura u otras técnicas que no involucraron directamente la auriculoterapia o la acupuntura en el contexto de los cuidados paliativos.
Teniendo en cuenta los criterios de inclusión y exclusión establecidos, se decidió no aplicar listas de verificación específicas para evaluar la calidad metodológica y/o el nivel de evidencia de los estudios seleccionados. Asimismo, se decidió no establecer un plazo para la búsqueda, a fin de no restringir o limitar el alcance de los hallazgos. El objetivo principal de estas decisiones metodológicas fue permitir la inclusión de la mayor cantidad posible de publicaciones relevantes sobre el tema, favoreciendo un análisis más amplio y profundo de las prácticas integrativas y complementarias en el contexto de la atención oncológica paliativa, y contribuyendo a la construcción de un marco teórico consistente en la revisión.
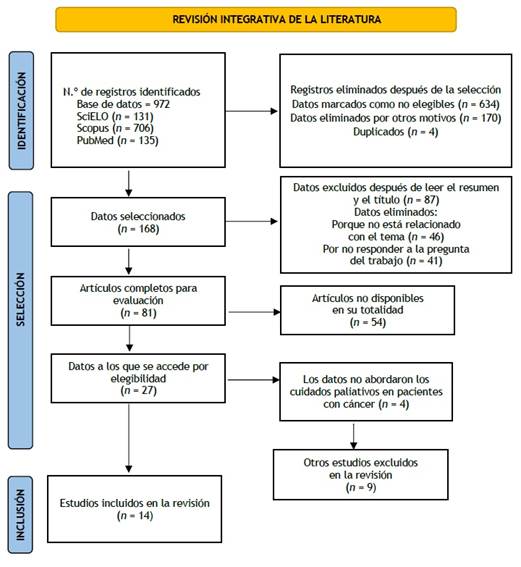
En esta revisión se obtuvieron 972 artículos, entre resúmenes y títulos, en las siguientes bases de datos: SciELO (n= 131), Scopus (n = 706), PubMed (n= 135), resultando en 168 artículos después de la eliminación de estudios que no eran elegibles y duplicados. Otros 87 artículos científicos fueron excluidos después de leer títulos y resúmenes, 46 porque no estaban relacionados con el tema del trabajo y 41 porque no respondían a la pregunta del trabajo, quedando 81 artículos completos para la evaluación de los criterios de inclusión. Algunos artículos (54) fueron descartados porque no se pudo acceder a ellos en su totalidad, por lo que quedaron 27 artículos. De estos 27, se seleccionaron 23 artículos para componer la muestra, de los cuales 9 fueron excluidos por no cumplir los criterios de inclusión, quedando finalmente 14 artículos que cumplieron con los criterios previamente establecidos. Las publicaciones y títulos se organizaron en un diagrama de flujo PRISMA y los contenidos se extrajeron en un programa de Microsoft Excel, de la siguiente manera: artículos, referencia, revista, tipo de investigación (cuantitativa/cualitativa), diseño metodológico, uso de otras técnicas, desafíos del estudio y principales resultados.
La técnica de análisis temático busca tanto confirmar afirmaciones previamente establecidas como revelar lo que hay detrás de los contenidos manifestados, yendo más allá de las apariencias de lo que se comunica. Su objetivo es segmentar el discurso a través de procedimientos sistemáticos, ayudando en la categorización de los análisis para comprender el significado de los mensajes de una manera más profunda, yendo más allá de una lectura común y superficial. 6)F1
Resultados
La mayoría de los estudios tuvieron un enfoque cuantitativo, y solo un estudio se clasificó como método mixto (quali-quanti). Entre los diseños metodológicos identificados, se destacaron las revisiones sistemáticas (n = 8), seguidas de las revisiones integradoras, los estudios transversales, los relatos de experiencias, los estudios semialeatorizados, los artículos originales y las comunicaciones breves. Esta diversidad metodológica permitió un análisis más completo y plural de la evidencia disponible, contribuyendo a la comprensión de los diferentes enfoques relacionados con el uso de la auriculoterapia y otras prácticas integradoras y complementarias en el contexto de los cuidados oncológicos paliativos.
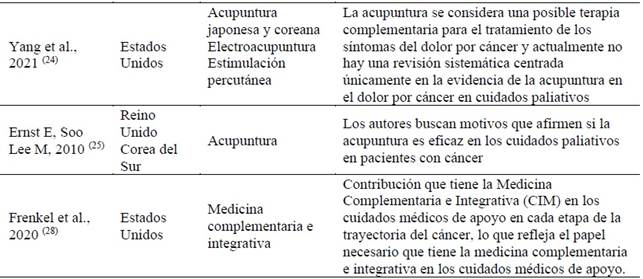
La acupuntura y la auriculoterapia fueron las prácticas integradoras más mencionadas en los estudios analizados, con resultados prometedores en el manejo de manifestaciones clínicas como dolor oncológico, ansiedad, depresión, fatiga, así como náuseas y vómitos inducidos por quimioterapia. 10,11
La terapia de masaje y la aromaterapia aparecieron en seis estudios, también con evidencia positiva, especialmente en el control de los síntomas asociados como dolor, ansiedad, preocupación y disnea. 3,7,9,12-14
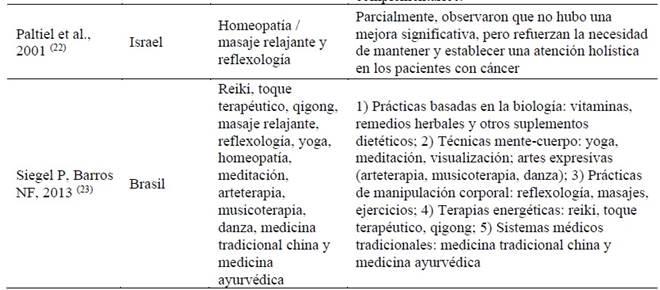
Otras prácticas como la homeopatía, el reiki, la musicoterapia y la reflexología se mencionaron en cuatro estudios, señalando beneficios para aliviar varias quejas, como dolor, hipertensión, ansiedad y vómitos. 1,3,12,14
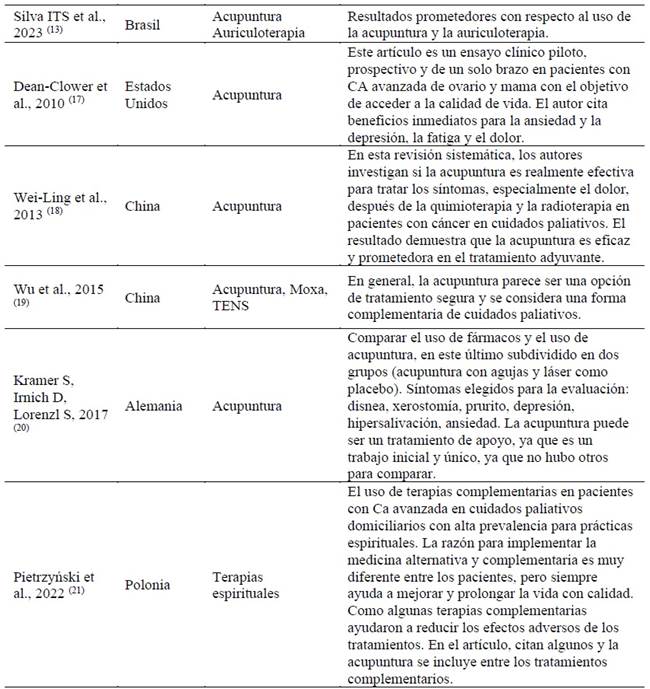
Finalmente, el uso de aceites esenciales, terapias asistidas por animales y medicina complementaria integrativa se mencionaron de forma aislada en un estudio cada uno. Aun así, estas intervenciones han demostrado efectos positivos en la atención de pacientes con cáncer en un contexto paliativo. 12,15,16) En la Tabla 2 . . . se pueden ver los principales resultados de cada referencia.
Acupuntura y auriculoterapia en el manejo del dolor y los síntomas emocionales
La acupuntura y la auriculoterapia fueron las prácticas más recurrentes en esta revisión, destacándose principalmente en el alivio del dolor oncológico, la ansiedad, la depresión, la fatiga, las náuseas y los vómitos inducidos por la quimioterapia. 10,11 La relevancia de estas intervenciones se ve reforzada por Yang et al. (2021), quienes las consideran terapias complementarias prometedoras para el manejo del dolor por cáncer, incluidas modalidades como la electroacupuntura y la auriculoterapia. 18 En un ensayo clínico piloto, Dean-Clower et al. (2010) observaron beneficios inmediatos de la acupuntura en la reducción de la ansiedad (p = 0.001), la depresión (p = 0.02), la fatiga (p = 0.0002) y el dolor (p = 0.0002) en mujeres con cáncer avanzado de ovario y mama. (17
Las revisiones sistemáticas también respaldan estos hallazgos: Wei-Ling et al. (2014) identificaron la eficacia de la acupuntura en múltiples quejas asociadas con el tratamiento del cáncer, como dolor (18.2 %), efectos de la quimioterapia o radioterapia (39.4 %), retención urinaria, disfunción gastrointestinal y síntomas vasomotores. 19 Wu et al. (2015), al analizar 23 revisiones, señalaron buenos resultados en el manejo de la fatiga, la leucopenia y las náuseas inducidas por la quimioterapia, aunque los datos sobre dolor, sofocos y otras manifestaciones, como xerostomía y linfedema, aún no son concluyentes. 20
En un estudio aleatorizado, Kramer, Irnich y Lorenzl (2017) compararon la acupuntura con agujas, láser (placebo) y farmacoterapia en el tratamiento de síntomas como disnea, prurito, xerostomía, hipersalivación, depresión y ansiedad. Aunque los resultados no fueron estadísticamente sólidos, los autores sugieren que la acupuntura puede ser un recurso complementario reproducible en estudios futuros. 20
Prácticas corporales y sensoriales en el alivio de los síntomas físicos y psicoemocionales
La terapia de masaje y la aromaterapia aparecieron en seis estudios, y se señalaron como intervenciones efectivas para los síntomas combinados, especialmente el dolor, la ansiedad, la preocupación y la disnea. (3-6-7-12-14 Estas prácticas trabajan para favorecer la relajación física y emocional, además de fortalecer el vínculo terapéutico entre paciente y equipo.
La homeopatía, el reiki, la musicoterapia y la reflexología también se mencionaron en cuatro publicaciones, con evidencia de mejoría en varios síntomas como dolor, ansiedad, hipertensión y vómitos. 1,3,12-14 Rocha et al. (2023) refuerzan esta pluralidad de beneficios, destacando que la combinación de estos enfoques contribuye a una atención más integral y humanizada, incluso frente a los desafíos de implementación en un entorno hospitalario. 7
Prácticas espirituales y enfoques menos frecuentes
Las terapias con aceites esenciales, animales, medicina complementaria integrativa y prácticas espirituales se mencionaron con menos frecuencia, apareciendo en un solo estudio cada uno. 12,15,16 Sin embargo, incluso con presencia limitada, informaron efectos positivos sobre el apoyo emocional y la promoción de la calidad de vida. Pietrzyński et al. (2022) destacan que las prácticas espirituales, cuando se aplican en cuidados paliativos domiciliarios, contribuyen a prolongar la vida con dignidad, aliviando los efectos adversos del tratamiento. 21
Desafíos y limitaciones de la implementación y evidencia científica
A pesar de los hallazgos prometedores, aún persisten desafíos para la implementación de PIC. Silva LS et al. (2023), en un informe de experiencia sobre el uso de prácticas en Brasil y Portugal, destacan la escasez de profesionales capacitados y el poco incentivo para la aplicación efectiva de las políticas existentes. 12 Además, es importante reconocer que no todos los estudios han mostrado resultados positivos: un estudio realizado en Israel no reportó beneficios clínicos después del uso de la homeopatía, la reflexología y el masaje relajante, con incluso empeoramiento de la condición clínica en algunos casos. 22 Estos datos destacan la importancia de realizar más estudios con diseños sólidos y muestras ampliadas para consolidar la eficacia de las PIC.
Discusión
Esta revisión integrativa permitió identificar las prácticas de salud integrativa y complementaria (PIC) aplicadas con mayor frecuencia en el contexto de los cuidados oncológicos paliativos, como la acupuntura, la aromaterapia, el reiki, la musicoterapia y los masajes terapéuticos. Tales prácticas se han consolidado como estrategias relevantes para el manejo de los síntomas físicos y emocionales en pacientes con enfermedades avanzadas y sin posibilidad de curación. 5,7,12,24,25
La literatura revisada demuestra que, cuando se incorpora al tratamiento convencional, las PIC contribuyen al control de síntomas físicos como dolor, náuseas, vómitos, fatiga, insomnio, disnea y malestar muscular, además de actuar positivamente sobre la ansiedad y la depresión. 3,5-7,20,21,23,26 La acupuntura, por ejemplo, es reconocida como una intervención eficaz para reducir los síntomas físicos y emocionales, y se destaca por su potencial para mejorar el bienestar general y la calidad de vida. 5,23 Para Silva y Martins (2021), los efectos de la acupuntura van más allá del campo fisiológico, promoviendo también beneficios emocionales y espirituales, y fortaleciendo la adherencia al tratamiento a través de la participación de familiares y cuidadores. 26
Del mismo modo, la aromaterapia se ha relacionado con la reducción de la ansiedad, el estrés, la depresión, así como con la mejora del entorno de atención, haciéndolo más acogedor para los pacientes y sus familias. 5,27 El reiki y la musicoterapia, a su vez, ofrecen apoyo emocional, promueven la relajación y alivian los síntomas psíquicos y físicos, siendo valorados por su capacidad para crear un espacio terapéutico para la escucha y la expresión emocional. (7,23,24 Los masajes terapéuticos contribuyen no solo a la relajación física, sino también al confort mental, la reducción del insomnio y el alivio de la tensión muscular.
Aunque el foco está en el alivio de los síntomas, varios estudios también apuntan a las contribuciones de las PIC en el fortalecimiento del vínculo terapéutico, en la recuperación de la autonomía frente a la terminalidad y en la valoración de dimensiones subjetivas del cuidado, como la espiritualidad y la expresividad emocional. (14,27,28 Esto es particularmente importante en contextos de cuidados paliativos, donde el mantenimiento de la dignidad y el sentido de la vida se convierten en una prioridad. 22,28 Estos aspectos, sin embargo, son poco explorados en la literatura y casi ausentes en la discusión, evidenciando una brecha interpretativa relevante.
Las TIC permiten que el cuidado vaya más allá del cuerpo físico, abriendo espacio para que el paciente sea percibido en su totalidad, con sus dolores, deseos y valores. La revisión integradora de Silva ITS et al. (2023) refuerza esta visión al señalar que, incluso con la existencia de políticas públicas como el PNPIC, aún existen desafíos en la implementación efectiva de las prácticas, especialmente debido a la ausencia de profesionales capacitados y de estructura institucional para su aplicación. 13
Otro punto que merece atención es la escasez de estudios que aborden la inserción de las PIC en el contexto de la atención domiciliaria. Los cuidados paliativos prestados en el hogar ofrecen un escenario favorable para la adopción de estas prácticas, ya que permiten una mayor proximidad con el paciente y su red de apoyo, favoreciendo la atención centrada en la persona. Sin embargo, se necesitan inversiones en capacitación y sensibilización de equipos multiprofesionales, así como una mayor articulación entre los niveles de atención y las políticas públicas de salud. (22,28
La incorporación de las PIC en los servicios de salud exige, por lo tanto, más que evidencia científica, requiere cambios en la cultura institucional, apreciación de la integralidad del cuidado y reconocimiento de la autonomía del paciente, con escucha activa y atención humanizada centrada en cuidados paliativos. En este sentido, los hallazgos de esta revisión pueden apoyar la creación de protocolos de atención basados en evidencia, fortalecer la educación permanente de los equipos e incentivar prácticas que amplíen el alcance terapéutico en cuidados paliativos.
Finalmente, se destaca la importancia estratégica de la articulación entre dos políticas públicas brasileñas: la Política Nacional de Prácticas Integrativas y Complementarias (PNPIC) y la Política Nacional de Cuidados Paliativos (PNCP). El entrelazamiento de estas pautas puede ampliar las posibilidades de atención y promover una atención más ética, compasiva y centrada en la persona. La integración efectiva de estas políticas representa un avance necesario para garantizar la equidad en el acceso a cuidados paliativos calificados y respetuosos, especialmente en el contexto de la terminalidad. 29,30)
Conclusión
Esta revisión integrativa muestra que las prácticas integrativas y complementarias de salud, como la terapia de masaje, la acupuntura, la auriculoterapia, el reiki, la aromaterapia y la espiritualidad/religiosidad, contribuyen significativamente a la promoción de la calidad de vida de los pacientes con cáncer en cuidados paliativos, actuando para reducir los síntomas físicos y emocionales como el dolor, la ansiedad, la depresión, el insomnio, las náuseas, los vómitos, la disnea y la anorexia. Sin embargo, a pesar de los avances se observa que la fatiga oncológica, aunque frecuentemente reportada por los pacientes y con un alto impacto en la funcionalidad y el bienestar, aún está poco explorada en estudios que evalúen específicamente la efectividad de las PIC en su manejo. Esta brecha apunta a la necesidad de investigaciones específicas sobre el tema.
Se recomienda que futuros estudios adopten diseños clínicos con énfasis en la evaluación de la fatiga oncológica como resultado primario, así como en la percepción subjetiva de los pacientes y familiares sobre los beneficios de las PIC. Además, se destaca la relevancia de desarrollar y probar protocolos estandarizados, promover la formación profesional continua y analizar los impactos de estas prácticas en la integralidad de la atención y la estructura de los servicios de salud.
Tales iniciativas pueden fortalecer la incorporación de las PIC como estrategias complementarias en los cuidados paliativos y contribuir al desarrollo de políticas públicas.











 texto en
texto en