1. Introducción
La salud, según la Organización Mundial de la Salud, es un estado de completo bienestar físico, mental y social, y no solamente la ausencia de afecciones o enfermedades. La enfermedad, por el contrario, es una alteración en el estado de salud de un ser vivo, que puede ser física o mental, y que puede ser causada por diversos factores. La enfermedad produce, pues, un estado de desequilibrio en el organismo.
Cuando una persona tiene algún problema médico que afecta su salud, suele buscar ayuda, y, en ese peregrinaje para recuperarla, a menudo se relaciona con profesionales sanitarios diversos (médicos, enfermeros, celadores, técnicos, etc.) y también con profesionales administrativos de este ámbito. Esos actos de habla ocurren en unos paisajes muy singulares que le son hostiles desde el principio al paciente: hospitales, clínicas, centros de salud, farmacias, consultas y, más concretamente, salas de operaciones, pasillos, salas de espera, cubículos para realizarse pruebas o tratamientos, despachos, laboratorios, habitaciones de centros sanitarios, etc. Todos estos escenarios sanitarios son también paisajes lingüísticos, con rótulos, indicaciones, textos, sonidos que comunican, pero también pueden producir el efecto contrario. La comunicación especializada en salud es extremadamente compleja y sensible, y siempre es desigual; sin embargo, el paciente, un ser humano singular, debería ser siempre el centro y el destinatario de todos esos actos comunicativos (Pera, 2025). En este artículo, me propongo hacer una panorámica de la complejidad de la comunicación entre el profesional de la salud y el paciente. Para ello, los dos objetivos son
a) focalizar en la importancia que tiene la terminología en los actos comunicativos entre los sanitarios y los pacientes y
b) presentar dos aplicaciones (COMjuntos y DIXIMED) que tienen en cuenta las necesidades cognitivas y lingüísticas de los pacientes y, por lo tanto, que son recursos que facilitan la comprensión y a la vez los empoderan.
2. Tipología de pacientes
El ser humano no es tipológicamente único. En realidad, podría afirmarse que existen tantos tipos de pacientes como individuos. No obstante, y sin caer en un enfoque excesivamente individualista, es posible agrupar a los pacientes según variables como el género, la edad, los estudios, las enfermedades que padecen, el grado cultural, el nivel académico, la situación socioeconómica, el lugar de residencia, el lugar donde nacieron, las lenguas que hablan, su lengua materna, etc. (Svyntozelska et al., 2025). Estas variables condicionan de manera significativa la eficacia de la comunicación en el ámbito de la salud: pueden facilitar el entendimiento o, por el contrario, generar serias dificultades. Por ejemplo, no es lo mismo explicarle un tratamiento a una niña de ocho años, a una joven de 18, a una adulta de 38 o a una mujer de 78 (DeVoe et al., 2009). Del mismo modo, la explicación de ese tratamiento no será igual para tres mujeres que tengan los mismos 78 años, pero una padezca de una enfermedad neurodegenerativa, otra de un cáncer de mama y otra de diabetes (Adams Hillard, 2025). La conversación sobre temas ginecológicos también variará considerablemente si se trata de una mujer con estudios universitarios o de otra con escasa escolarización y que, además, no comprende la lengua del profesional sanitario. El abanico de casos clínicos es, en definitiva, inabarcable.
Se trata de un aspecto nada baladí porque está demostrado que el 80 % de las quejas a médicos e instituciones sanitarias son por carencias en la comunicación sanitario-paciente. Y un dato todavía más significativo aportado por CRICO (2015), una consultora estadounidense, en 2015: el 37 % de los errores médicos se deben a problemas comunicativos. Y es que el diagnóstico o la simple sospecha de una enfermedad generan un impacto emocional importante en las personas y en su entorno que hace que el paciente esté asustado, angustiado y, a veces, incluso avergonzado. En esas situaciones, es probable que no sea capaz de asimilar lo que le está explicando un sanitario.
En estas situaciones, el profesional debería ser plenamente consciente y mostrar empatía hacia las emociones del paciente. El lenguaje constituye la piedra angular de una comunicación verdaderamente empática, como señalan Topac y Stoicu-Tivadar (2023, p. 454):
Patient empowerment is important in order to increase the quality of medical care and the life quality of the patients. An important obstacle for empowering patients is the language barrier the lay patient encounter when accessing medical information.
Es decir, el empoderamiento de los pacientes -clave para mejorar tanto la atención médica como su calidad de vida- puede verse seriamente limitado por las barreras lingüísticas que enfrentan muchos de ellos al acceder a información sanitaria. Por un lado, el lenguaje puede ser un obstáculo para la empatía cuando se emplea de forma despreciativa o indiferente, reduciendo a la persona a un mero caso clínico sin personalidad ni identidad. Pero, por otro, se debería aprovechar el poder transformador que tiene el lenguaje: aunque no es mágico, «las palabras curan» (Hernández, 2010). No en vano los médicos clásicos ya hablaban del valor sanador del lenguaje (Laín Entralgo, 1964).
3. La comunicación oral y escrita
En el campo de las ciencias de la salud, la comunicación es vista como una competencia nuclear para dilucidar los síntomas del paciente, sus problemas y preocupaciones, y se sabe que facilita la promoción de la salud y el apego al tratamiento (Wong y Lee, 2006; Petra-Micu, 2012). Varios teóricos (Hargie, 2007) han tratado de enumerar las habilidades que se requieren para una comunicación efectiva. De acuerdo con Macleod (1983), se deben incluir los siguientes parámetros: observar y escuchar, reforzar y apoyar, preguntar, responder y dar información.
En las consultas, en los centros sanitarios, en general, se dan muchas interacciones orales; no obstante, la comunicación escrita juega un rol importante, ya que los mismos centros (hospitales, clínicas, consultorios, etc.) están llenos de textos escritos especializados y, a la vez, en ellos se generan textos escritos destinados a los pacientes, como consentimientos para realizarse pruebas, prescripciones de tratamientos o intervenciones, informes médicos, recetas o pautas de tratamientos, prospectos de medicamentos, etc. Así pues, la comunicación en salud puede ser oral o escrita, y dentro de estas dos variedades los textos resultantes son tipológicamente muy variados.
3.1. Elementos de la comunicación oral
Hay muchos elementos que influyen en la comunicación oral para que sea satisfactoria (Petra-Micu, 2012). Es verdad que el lenguaje articulado (el uso de una lengua) suele ser imprescindible, pero tanto los elementos no verbales -la mirada, los gestos, el espacio, el tacto y la escucha activa- como los elementos paraverbales -el tono de voz y el ritmo- cobran una importancia crucial en la comunicación oral. Se sabe que, en una comunicación, solo el 10 % corresponde al contenido, es decir, a los elementos verbales.
En las comunicaciones entre sanitarios y pacientes, todos esos elementos no verbales pueden llegar a ser especialmente desequilibrantes. Recuerdo el caso de un paciente de 82 años, agricultor, con solo ocho años de escolarización, diagnosticado con un cáncer de estómago en fase terminal. Le quedaban pocos días de vida y fue trasladado a la unidad de cuidados paliativos. Allí, un médico lo visitaba dos veces al día. En la segunda visita, el paciente sentenció con rotundidad que ese era el mejor médico que había tenido en su vida. Ante la sorpresa por una afirmación tan contundente tras un tiempo tan breve de relación, explicó que lo decía convencido: por el tono con el que le hablaba, por cómo lo escuchaba y por el modo en que lo tocaba. En pocas palabras y de forma inmediata, ese humilde paciente había percibido la empatía y la compasión que todo médico debería transmitir. Este paciente captó el poder sanador de una buena comunicación oral basada en tres elementos fundamentales: la voz, el tacto y la escucha activa.
En otra ocasión, un paciente de 75 años, albañil jubilado de una zona rural, al que le habían extirpado un tumor cerebral y comenzaba un tratamiento de radioterapia, confesaba desorientado no entender nada de lo que el médico le había explicado: «No sé qué hacen ni para qué sirve. Me lo ha contado, pero no he entendido nada». Sin tener un conocimiento experto sobre lo que le ocurría, pero valorando su angustia, opté por explicarle la radioterapia utilizando metáforas cercanas a su entorno y experiencia cotidiana. Lo entendió a la primera. Es sabido que, ante diagnósticos impactantes como el cáncer, los pacientes retienen solo alrededor del 40 % de la información proporcionada por el profesional y, en estos casos, uno de los principales desafíos es, sin duda, la complejidad de la terminología médica empleada. Por eso, hay que usar estrategias semánticas diferentes para acercarla al paciente.
3.2. Elementos de la comunicación escrita
En contraposición a la comunicación oral, la comunicación escrita es perecedera y pausada, lo que permite al receptor tomarse más tiempo para leerla, releerla y asimilarla. Es habitual que el paciente lea los documentos como los informes, las recetas o los prospectos informativos una vez salido del centro sanitario. Es precisamente en esa lectura cuando surgen dudas ocasionadas por términos que no se entienden, siglas opacas, palabras equívocas, extranjerismos, así como por estructuras sintácticas poco claras y frases despersonalizadas o construidas sin verbos o con verbos impersonales (Aleixandre-Benavent et al., 2015; Estopà, 2020). A pesar de ello, es cierto que el principal obstáculo sigue siendo la terminología (Armayones y Estopà, 2018).
Por ejemplo, ante un informe médico cualquiera, como el siguiente, una persona no experta puede formularse múltiples preguntas y llegar a una conclusión simple y clara: «aunque esté escrito en una lengua que hablo, no lo entiendo».
El paciente quiere entender qué tiene y qué debe hacer; el diagnóstico y el tratamiento o las pautas a seguir son los aspectos más importantes que un paciente debe comprender para que colabore y se adhiera al tratamiento de manera positiva (Galán-Rodas y Zamora, 2015). No obstante, los informes que hablan de un paciente único y que son de ese paciente, parecen no estar pensados para que los entienda. Por ejemplo, en una comunicación con una paciente de 82 a la que se le había realizado una colonoscopia y una endoscopia, la médica le dijo, en medio minuto y todavía bajo los efectos de la anestesia, que todo estaba bien, excepto que un pequeño capilar sangraba un poco y que se lo habían quemado para que no sangrase más. Seguramente, a partir de ahora empezaría a recuperarse de la anemia porque este capilar podría ser la causa del leve sangrado. El resto todo normal. También le dijo que cuando se despertara del todo se vistiera y podría marcharse en el momento en que le entregaran el informe. Y la médica se fue diciendo que se iba a redactar el informe. A pesar de lo rápido, seco y frío del mensaje oral, sin ninguna posibilidad de preguntar, la paciente estaba contenta porque había entendido que no tenía ninguna célula cancerígena y que solo una pequeña vena sangraba y se la habían quemado para que dejara de hacerlo. Al cabo de unos minutos, la enfermera le entregó el informe de la médica en un sobre cerrado. La paciente lo abrió y dijo «menos mal que me ha dicho que no tenía nada», porque el diagnóstico ponía «angiodisplasia cecal», que la paciente entendía que era algo malo. Y en el procedimiento, leyó: «Se detecta una angiodisplasia cecal que se fulgura. Resto del colon sin lesiones con mucosa preservada». Nada tiene que ver, aparentemente, en la mente de la paciente, angiodisplasia con capilar que sangra ni quemar con fulgurar. Al cabo de 15 días, la paciente regresó a su especialista y esta le dijo que suponía que estaba contenta porque no habían encontrado células cancerígenas, simplemente una variz que sangraba; eso la tranquilizó todavía más, porque le confirmó que no tenía que ver con venas que sangraban y acababan provocando un ictus, que era otro tema temido por la paciente.
De hecho, somos muchos los que hemos tenido la experiencia de recibir un informe médico, leerlo y no entender la mayoría del contenido. Es una situación paradoxal: el paciente se encuentra leyendo un texto que habla de su salud, que está escrito en su lengua, pero no consigue entenderlo. Y, muchas veces, desamparado, lo quiere entender, y lo tiene que entender, porque ese texto habla de su enfermedad o dolencia. Entonces empieza a buscar por Internet o les pregunta a personas de su entorno, pero no siempre recibe respuestas adecuadas. De manera que la angustia y el sentimiento de estar perdido entre letras no desaparece, sino que se incrementa. En la actualidad, algunos pacientes ya han empezado a utilizar herramientas de inteligencia artificial, como el ChatGPT, que son herramientas hiperempáticas que pueden ayudar a entender un diagnóstico, pero que todavía son peligrosas de usar, porque la mayoría de las veces el paciente es incapaz de detectar cuándo estos programas están alucinando (inventando información) y de dónde y cómo llegan a las conclusiones que proponen. Todo parece cierto.
Si en lugar de diagnósticos, observamos tratamientos, el problema se maximiza porque los malentendidos y las interpretaciones equívocas conllevan la no adherencia del tratamiento. Los errores en la toma de tratamientos por no comprender el procedimiento en algunos casos han resultado incluso mortales. Como muestra, tomemos el siguiente (Estopà, 2020):
TRATAMIENTO AL ALTA VPA: 250-250-300 LEV: 150-0-150 Ibercal: 7.5 ml cada 12 hs Solución Sohl: 20 ml cada 12 hs Etalpha: 10 gotas (1/2 cc) cada 24 hs. Melamil (melatonina): administrar 12 gotas, dosis nocturna, con aumento progresivo hasta 24 gotas. Plan: Control por CCEE de neurología (Dra. YYY) en 1 mes Control por CCEE de nefrología (Dr. XXX) con analítica de control en 1 mes
En este breve fragmento, se constatan muchos problemas que implican una posible malinterpretación. Por ejemplo, dosis sin especificar cuándo se debe tomar (¿en un mismo día, en días distintos?) y en qué cantidad (150-0-150); abundancia de siglas opacas (LEV, VPA, CCEE); presencia de abreviaciones (cc) y símbolos (ml, hs/hs.) -además, mal usados-; elementos cognitivos implícitos en el texto que los pacientes no detectan ni entienden, etc. Pero centrémonos solo en la frase remarcada -administrar 12 gotas, dosis nocturna, con aumento progresivo hasta 24 gotas-: nos podemos plantear qué se entiende por «dosis nocturna»: ¿antes de comer, después, a las 10:00, a las 12:00, a las 4:00 de la noche, no tiene importancia? O cuál debe ser la pauta de aumento: ¿de dos en dos, de una en una, de tres en tres, con interrupciones, un día una, otro ninguna y al siguiente dos?
Lo mismo ocurre en el siguiente fragmento, extraído sin modificaciones del apartado de tratamiento de un informe de alta médica, en el que se localizan ocho abreviaciones diferentes (algunos son símbolos internacionales): mg (miligramos), c (¿«comprimido» o «cada»?), h (hora), g (gramos), mg/d (miligramos por día), comp (comprimidos), 1-0-1 (un día sí, un día no), inh/8h (inhalaciones cada 8 horas) -a su vez, algunas son diferentes de las del fragmento anterior-:
Seguril 40 mg, 2 c/24 h. Aldactone 100 mg, 2 c/24 h. Lactitol 10 g, 1 o 2 sobre al día Omeprazol 20 mg/d Ferogradumet 1 comp/12h Dianben 850g, 1c/12h; 1-0-1 Salbutmaol y ATROVENT 3 inh/8h Dieta de diabético hiposódica, adaptada para disfagia Control por el médico de cabecera
La comunicación, privilegio de la condición humana, parece estar enferma en estos textos. La medicina actual ha perdido mucha sensibilidad porque estos aspectos comunicativos pasan a un segundo plano o no se contemplan. La sanidad actual trata usuarios, cuando no clientes, en lugar de personas, enfermos, y se focaliza en un problema técnico que no funciona, que hay que solucionar.
Pero, por suerte, las nuevas directrices que contemplan los derechos de los enfermos pasan a tener un papel central en la toma de decisiones sobre su salud. Es un cambio radical sobre el concepto anterior de la praxis médica. En este nuevo giro, las habilidades de comunicación son extremadamente relevantes para mejorar la relación médico-enfermo, en general, y de manera especial en las enfermedades graves. De aquí la importancia de que el médico tenga formación en habilidades de comunicación para poder comprender el valor que puede tener para las personas entender los informes de alta (Petra-Micu, 2012). Debemos caminar para superar esta paradoja actual: que el lenguaje no sea una barrera comunicativa. Debemos volver a humanizar la medicina (Pera, 2025).
4. La terminología médica en las comunicaciones entre sanitario y paciente
Las unidades terminológicas o términos de la salud como, por ejemplo, enfermedad de Alzheimer, hipofaringe, biopsia endoscópica o trasplante de pulmón, son objetos poliédricos que sirven a muy diversas funciones y a muy diversos profesionales. Laín Entralgo (1964) ya defendía que el médico debe ser un hombre de letras antes que un hombre de ciencias; es decir, debe conocer las palabras con la misma precisión con que estudia los hechos, porque la palabra es el vehículo de la ciencia. Las unidades terminológicas sirven a la medicina para representar y fijar sus significados o, como dirían los especialistas, sus conceptos (objetos, procesos, propiedades, etc.). Las ciencias de la salud -y la mayoría de los campos de especialidad- optaron por el lenguaje natural para fijar sus conceptos. Como recuerda Gutiérrez (1998) en el título de su libro: La ciencia empieza en la palabra.
El léxico de la medicina occidental nació juntamente con el pensamiento científico y con la práctica médica, de manera que con Hipócrates se inicia un proceso de reciclaje de palabras del léxico común que, por procesos analógicos, adquieren significados especializados en el campo de las ciencias de la salud. Así, el léxico de las ciencias de la salud es el resultado de dos mil quinientos años de pensamiento científico y se fundamenta en lenguas clásicas que han tenido mucha influencia en el desarrollo de la medicina: el griego, el árabe y el latín (Bernabeu et al., 1995). Pero, sobre todo, la terminología médica se basa en un conjunto reducido de formantes grecolatinos. Así, es conocido que sobre unos mil formantes clásicos (López Piñero y Terrada Ferrandis, 2005) se genera el 80 % del léxico de las ciencias de la salud.
Más allá de los términos construidos con formantes clásicos, el léxico de la salud está hoy influenciado también por lenguas como el alemán y el francés, pero sobre todo el inglés (Porras-Garzón, 2022). Porque la terminología de la medicina -como la del resto de las ciencias- guarda una conexión muy estrecha con los principales descubrimientos científicos y con la lengua con la que se explican y se comunican los especialistas de punta. Este aspecto suele estar relacionado con el poder político, económico y social de los pueblos en cada momento de la historia.
Las palabras con significados médicos tienden a ser precisas, concisas y neutras, pero los avances en ciencia cognitiva y en lingüística han mostrado que un concepto no puede definirse como una estructura cerrada de rasgos definitorios, sino como una categoría que se enmarca en un esquema de rasgos que la definen, y que, además, las unidades terminológicas son unidades lingüísticas que forman parte de una lengua; las lenguas son, por naturaleza, exponencialmente complejas, polisémicas y diversas.
Es cierto que existen algunos términos unívocos, como poliomielitis, que es un término puramente médico cuyo significado representa un concepto en su globalidad y corresponde a un objeto construido desde la realidad en un esquema determinado (el de la medicina). Pero no es menos cierto que, en muchas ocasiones:
a) El objeto corresponde a un solo concepto, expresado por diferentes signos semánticamente coincidentes, aunque formalmente diferentes (eczema-eccema, sistema nervioso central/SNC). La característica común que comparten es el hecho de que usar una u otra variante no cambia la manera en que se representa el concepto, o, dicho de otro modo, la manera en que el concepto se proyecta en la denominación. En todos los casos, una variante es tan opaca o transparente como la otra, y, desde el punto de vista cognitivo, el uso de una u otra no introduce cambios en la proyección del concepto en el discurso ni presupone tampoco una intención diferente (a no ser que sea estilística o extralingüística) por parte del locutor.
b) El objeto corresponde a un solo concepto, expresado por diferentes signos semántica y formalmente diferentes, como es el caso del par residuos biosanitarios-residuos hospitalarios. En este ejemplo, podemos ver que el uso de una variante u otra para designar un mismo objeto podría estar condicionado por una intención cognitiva del locutor y, evidentemente, tiene consecuencias cognitivas en el receptor. Se trata de dos signos formados sintagmáticamente a partir de un núcleo común (residuos) y cuyo significado coincide parcialmente; reflejan maneras de conceptualizar la misma realidad. Esta sinonimia está motivada por los mismos especialistas que, por ejemplo, quieren equipararse a investigadores de otros países o desmarcarse de ellos. En medicina, hay muchas enfermedades, partes del cuerpo humano o aparatos que tienen dos nombres: infarto blanco e infarto anémico, válvula espiral y válvula de Heister, neuronas espejo y neuronas Dalai Lama, etc. En el léxico de la salud, encontramos también terminología motivada por diferentes niveles de especialización; podríamos denominarla «sinonimia vertical»: existe un término que usan los especialistas en situaciones formales y otro en entornos más informales, familiares, periodísticos, orales o en niveles de especialización más bajos o populares (dolor de cabeza/cefalea, dolor de oreja/otitis, enfermedad de Creutzfeldt-Jakob/encefalopatía espongiforme/enfermedad de las vacas locas, etc.). Y todavía podríamos añadir otro tipo de sinonimia terminológica que se produce por desgaste de un término existente, es decir, porque un término se ha cargado de connotaciones peyorativas que no convienen a sus usuarios (cáncer/indolentoma). Los términos no son, como a veces se ha propagado, neutros (Gutiérrez, 2004). La categorización que hacemos de la realidad refleja siempre aproximaciones distintas, y en el fondo transmiten una ideología. La sinonimia es, por lo tanto, un hecho natural tanto en los primeros momentos del nacimiento de una palabra como cuando esta ya hace tiempo que circula y se está desgastando. A veces, con el tiempo se produce un proceso de regulación y se dejan de usar unos términos para priorizar otros.
c) Existen dos objetos que se expresan por signos semánticamente diferentes, pero formalmente idénticos (polisemia). Por ejemplo, muchas siglas son en medicina polisémicas: AA/abdomen agudo, pero también AA/aminoácido, AA/anemia de aborto, AA/apendicitis abdominal, AA/aorta ascendente, AA/aorta abdominal.
El léxico de la salud, pues, presenta sinonimia y polisemia porque forma parte del lenguaje natural. La sinonimia -que a veces se considera un problema sistémico- es, desde nuestro punto de vista, y siempre que se gestione adecuadamente, un patrimonio lingüístico, una riqueza. Las palabras construyen el mundo, y este se encuentra construido socioculturalmente. A través de la lengua, cada cultura produce su mundo y estructura la sociedad y los individuos. Pero la construcción social del mundo no siempre es positiva para todos. Planella (2013) ha estudiado a fondo la relación entre el cuerpo y la diversidad funcional y ha evidenciado que los cuerpos hablan y comunican por el solo hecho de ser cuerpos; observó que los sujetos hipercorporalizados hablan todavía más.
Desde la antropología médica, se nos recuerda que el cuerpo de las personas con diversidad funcional está sometido a las miradas de los otros: son cuerpos social y anatómicamente considerados diferentes. Y es que detrás de un término se esconde una ideología y un sistema de valores que marcan y guían las interacciones de las personas en las sociedades. Hay diferencias cognitivas y connotativas nada inocentes en términos como los siguientes, que se han usado históricamente como sinónimos: subnormal, anormal, discapacidad, disminuido, disminuido psíquico, síndrome de Down, síndrome de Asperger, mongólico, trisómico, imbécil, deficiente mental, persona con retraso mental, persona con diminución psíquica, persona con discapacidad, persona con diversidad funcional. En palabras de Planella (2013), los nombres indican una forma de ver las cosas, y hay muchas mochilas de valores negativos que no paran de reiterarnos que los sujetos que los encarnan viven «al margen».
Pero esas mismas palabras pueden estar dificultando la comprensión al paciente cuando se usan de manera incontrolada. En Estopà y Montané (2020), se establecieron nueve indicadores que se correlacionaron con cuatro parámetros negativos para la comprensión:
Cuadro 1: Correlación de indicadores léxicos y parámetros de no comprensión
| Indicador léxico | Parámetro de no comprensión | |
|---|---|---|
| Número total de términos en un informe médico (IM) | Concentración cognitiva | Cuanto mayor es el número de términos, más difícil es la comprensión del IM |
| % de términos en relación con las palabras del texto | Concentración cognitiva | Cuanto más alto es el porcentaje, más difícil es la comprensión del IM |
| % total de abreviaciones | Concentración cognitiva Opacidad semántica | Cuanto más alto es el porcentaje, más difícil es la comprensión del IM y más opaco es el texto desde el punto de vista del significado |
| % de términos con formantes grecolatinos | Concentración cognitiva Opacidad semántica | Cuanto más alto es el porcentaje, más difícil es la comprensión del IM y más opaco es el texto desde el punto de vista del significado |
| % de términos de uso general | Confusión semántica | Cuanto más alto es el porcentaje, más posibilidades hay de equívocos |
| % de epónimos | Concentración cognitiva Opacidad semántica | Cuanto más alto es el porcentaje, más difícil es la comprensión del IM y más opaco es el texto desde el punto de vista del significado |
| % de préstamos | Concentración cognitiva Opacidad semántica | Cuanto más alto es el porcentaje, más difícil es la comprensión del IM y más opaco es el texto desde el punto de vista del significado |
| % de términos definidos o parafraseados | Opacidad semántica | Cuanto más bajo es el porcentaje, más difícil es la comprensión del IM |
| Número de casos de variación terminológica | Ambigüedad semántica | Cuanto más alto es el número de términos con variantes sinonímicas, más difícil es la comprensión del IM |
Fuente: Estopà y Montané (2020)
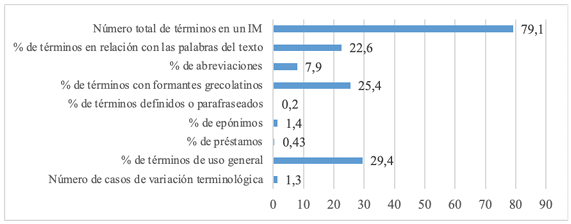
Estos parámetros fueron analizados en un corpus de 50 informes médicos reales de diferentes especialidades y de varios centros clínicos del Estado español que se emitieron entre 2006 y 2011. La extensión de los textos era de 400 palabras de media (Estopà, 2020). Los resultados cuantitativos obtenidos se recogen en el gráfico 2:
En relación con la concentración cognitiva, en aquel estudio se constató que la densidad terminológica (medida como «el número de términos detectados en relación con el número de palabras de cada texto» (Domènech-Bagaria, 2006, pp. 143-144)) es muy elevada. Por ejemplo, si observemos el siguiente párrafo, extraído de una alta médica, constatamos rápidamente esta concentración cognitiva:
Se valoró insuficiencia cardíaca biventricular descompensada, en relación a un proceso catarral de vías respiratorias, con broncoespasmo asociado. Se aumentó el tratamiento diurético (Furosemida + Espironolactona), se instauró tratamiento broncodilatador nebulizado y corticoide sistémico y antibiótico empírico (Amoxi+Clavulánico) (…) Ha sido comentada con el Servicio de Cardiología. Se considera que la paciente presenta una miocardiopatía de etiología incierta, no isquémica evidente, en fase dilatada y con manifestaciones de insuficiencia cardíaca biventricular, que se han controlado de forma aceptable con tratamiento diurético, sin deterioro analítico de la función renal. Se ha indicado la modificación terapéutica, con sustitución de la Digoxina por Carvedilol y su seguimiento ambulatorio. Según su evolución se podrá considerar la introducción de IECA.
Se estimó que el porcentaje de términos por informe médico es del 22,6 %, ratio muy elevada, de acuerdo con el estudio de corpus realizado por Domènech-Bagaria (2006), en el que se analizó la densidad terminológica de varios textos con niveles de especialización distintos y de diferentes ámbitos del conocimiento. La autora observó que el porcentaje de densidad terminológica se sitúa entre el 9 % y el 21,5 % en textos jurídicos, y entre el 10 % y el 18,6 % en textos sobre genómica.
Como hemos visto, hay otros indicadores léxicos que se relacionan con el parámetro de concentración cognitiva: el porcentaje de abreviaciones, de términos con formantes grecolatinos, de epónimos y de préstamos. La mayoría de los términos médicos resultan, para el gran público, poco transparentes. Por un lado, como hemos comentado anteriormente, la alta presencia de abreviaciones (siglas, abreviaturas y símbolos) dificulta la descodificación del texto de los informes. Por otro lado, la presencia destacada de términos construidos con formantes clásicos y con epónimos también dificulta la comprensión de los actos de habla. Los formantes grecolatinos, aunque tienen una carga semántica definida, suelen ser formas desconocidas por el público general, lo que supone un obstáculo para entender los textos. A pesar de que algunos de estos términos pueden ser reconocidos por legos (por ejemplo, neurología u oftalmología, porque son de uso más frecuente), la mayoría resultan semánticamente opacos, como lipodistrofia e hipertransaminasemia.
Los términos que contienen epónimos también resultan poco transparentes desde el punto de vista de su significado, porque el epónimo no sirve para describir el concepto que vehicula el término, sino que habitualmente hace referencia a su descubridor, a su inventor o a personajes médicos, apellidos de pacientes, lugares geográficos, instituciones, figuras bíblicas y seres mitológicos. Además, el hecho de que los epónimos se apliquen a un amplio espectro de elementos contribuye a la mayor opacidad semántica. Araujo (2017, p. 96), por ejemplo, señala que no solo denominan «ciclos, enfermedades, leyes, pruebas, reacciones, signos o síndromes», sino también «síntomas, tratamientos, intervenciones quirúrgicas, maniobras diagnósticas, reacciones fisiológicas, posiciones, instrumental médico, términos anatómicos, reactivos, análisis, microorganismos y anticuerpos».
Finalmente, se debe tener en cuenta que hoy en día la terminología de la medicina está cada vez más influenciada por el inglés (Navarro, 2001), porque es la lengua en la que se desarrollan los mayores avances médicos. Algunos ejemplos de este tipo de unidades, que también dificultan la comprensión de los textos para los pacientes, sobre todo si desconocen la lengua inglesa, son: scanner, holter, bypass, stent, screening, PCR (polymerase chain reaction). Muchos anglicismos se refieren a pruebas médicas; por este motivo, los préstamos provocan estrés cognitivo en el paciente, que ignora la magnitud de las pruebas que debe realizarse.
No obstante, no todas las unidades que transmiten conocimiento especializado son formalmente especializadas. En todas las materias existen términos que tienen la misma forma que unidades léxicas de la lengua general y que, basándose en el significado general, activan a ojos de los expertos matices y consideraciones conceptuales especiales y propios. Sin embargo, los legos no pueden apreciar estos cambios semánticos en estas unidades que se terminologizan, y esto provoca que los términos más próximos al lenguaje general o los términos con una estructura aparentemente transparente causen una comprensión distorsionada del mensaje del texto. Por ejemplo, somnolencia, estrés y sueño espontáneo pueden ser el origen de confusiones a causa de su significación distinta en la lengua general y en el contexto médico (Estopà y Montané, 2020): interpretar somnolencia y estrés como palabras de la lengua general (‘ganas de dormir’ y ‘tensión provocada por situaciones agobiantes’, de acuerdo con su definición en el Diccionario de la lengua española (Real Academia Española), respectivamente) puede ser un error, porque podrían ser síntomas de alguna enfermedad o trastorno psicológico grave, o provocar consecuencias adversas impredecibles si no se tienen en cuenta a tiempo; en cuanto a sueño espontáneo, la presencia del adjetivo espontáneo también puede inducir a confusión, porque de acuerdo con su definición general (‘voluntario o de propio impulso’, según el Diccionario de la lengua española) no implica gravedad y, en cambio, puede ser síntoma de enfermedad.
En esta misma línea, constatamos que, al lado de las unidades terminológicas prototípicas, es decir, los nombres, encontramos otras unidades de significación especializada muy relevantes para el mensaje que se quiere transmitir, sin las cuales no habría texto: adjetivos, adverbios o verbos. De entre ellos, tienen especial importancia los adjetivos calificativos que aisladamente no tienen un significado especializado y en cambio aportan en los textos médicos muchos matices relevantes (Estopà, 2013). Además, se trata de adjetivos que suelen ser polisémicos y a menudo el significado general que conoce el hablante interfiere en la comprensión adecuada de la misma unidad con valor terminológico usada en los informes médicos.
Por un lado, los profesionales médicos no siempre usan los mismos adjetivos calificativos, porque responden a una percepción personal de una realidad cambiante. Algunos ejemplos de adjetivos o adverbios usados por médicos podrían ser los siguientes: aparentemente, moderado, pequeño, satisfactorio, (muy) abundante, significativo, bueno, escasamente, lentamente, etc. Por otro lado, la interpretación de estas unidades es más abierta por parte del paciente, pues conoce perfectamente estas palabras y sus usos en contextos generales, pero no siempre tienen el mismo valor en contextos especializados. Como muestra de este fenómeno, en estos ejemplos los adjetivos moderada, aguda, corregida y leve, respectivamente, vehiculan un significado especializado muy preciso en el ámbito médico: insuficiencia aórtica y mitral moderadas, insuficiencia renal aguda corregida, anemia ferropénica leve. Observemos este diagnóstico de un informe de alta médica en el que el paciente infiere su diagnóstico en términos de bueno-malo a partir de los adjetivos en su sentido general y no en el marco de la comunicación especializada en medicina, lo que puede dar lugar a una malinterpretación:
1. INSUFICIENCIA CARDÍACA BIVENTRICULAR descompensada 2. MIOCARDIOPATIA DILATADA 3. INSUFICIENCIA AÓRTICA y MITRAL moderadas 4. FIBRILACIÓN AURICULAR CRÓNICA a frecuencia normal/ ANTICOAGULACIÓN 5. INFECCIÓN RESPIRATORIA / BRONCOESPASMO leve 6. HEPATALGIA y CITOLISIS HEPÁTICA por probable HÍGADO de ESTASIS de ORIGEN CARDÍACO 7. INSUFICIENCIA RENAL AGUDA corregida 8. HIPERGLUCEMIA. Probable DIABETES MELLITUS II no tratada, acentuada por corticoides 9. ANEMIA FERROPÉNICA leve 10. SÍNDROME CONFUSIONAL AGUDO
Navarro (2016, p. 93) distingue cuatro tipos de polisemia que implican errores de interpretación importantes, debidos al «riesgo de imprecisión atribuible al uso de términos polisémicos»: polisemia entre idiomas o falsos amigos, polisemia entre registros, polisemia diatópica entre variantes lingüísticas de una misma lengua y polisemia diacrónica. La que afecta a los adjetivos y adverbios que acabamos de comentar es la polisemia entre registros, en referencia al uso general o especializado de las unidades adjetivales y adverbiales.
Asimismo, estas unidades aparentemente generales pueden orientar la percepción del texto al paciente o familiar, de manera que hay palabras que en un principio tranquilizan y palabras que ponen en estado de alerta. En la tabla 2, se presentan dos listas de palabras generales: unas que se pueden considerar tranquilizadoras y, otras, alarmantes.
Cuadro 2: Palabras generales tranquilizadoras y alarmantes
| Palabras tranquilizadoras | Palabras alarmantes |
|---|---|
| buen normal discreto sin («sin flapping») no («no HTA») bajo ocasional conservado habitual negativo benigno | agudo, agudización grave probable con importante severa dificultad positivo presente maligno muy |
Sin embargo, Romaní (2012) también advierte de la peligrosidad de interpretar algunos adjetivos usados en el ámbito médico como si se tratara de palabras de la lengua general. En su artículo, plantea una descripción de los tumores benignos y de los tumores malignos, y de la dificultad clasificatoria que comportan, porque a veces un tumor benigno puede ser poco benigno y acarrear consecuencias graves para la salud y, en cambio, un tumor maligno puede tener una solución más sencilla de lo que puede esperar el paciente. En algunos casos, son adjetivos relativos muy subjetivos que activan dudas en el lector porque dependen de una escala de referencia y a veces su atribución es personal: ¿qué significa normal?, ¿qué querrá decir escasa, muy pobre, importante?, ¿será muy alarmante? Solo hay que valorar los adjetivos positivo y negativo en relación con la pandemia de la covid-19.
Finalmente, la variación terminológica puede causar ambigüedades semánticas, ya que implica el uso de términos distintos para hacer referencia a un mismo concepto, lo que se conoce también como sinonimia. Algunos casos no provocarían ambigüedades semánticas en los pacientes porque son variantes habituales y conocidas por la población general (como análisis de sangre, análisis sanguíneo y analítica sanguínea) o porque se trata de reducciones anafóricas que son fácilmente interpretables en contexto (como la reducción de actividad cerebral a actividad o la reducción de estado de vigilia a vigilia). En cambio, existe otro tipo de variación, que, según los casos, sí podría producir distintas interpretaciones, porque presenta diferencias de tipo léxico. Por ejemplo: gastroenterología infantil y gastroenterología pediátrica, no fiebre y afebril, medicación habitual y medicación de base, giro cefálico y desviación cefálica, lipodistrofia congénita de Berardinelli y lipodistrofia de Berardinelli.
Merece una consideración especial la variación que implica el uso de abreviaciones, sobre todo de siglas, porque, como ya hemos comentado, estas pueden resultar incomprensibles para los pacientes y, así pues, les puede ser muy complicado (si no imposible) relacionar un elemento abreviado con su término desarrollado. Por ejemplo, síndrome de Lowe y Sd. de Lowe.
En los casos anteriores, se observa la variación denominativa presente en un mismo texto, también llamada variación intratextual. Sin embargo, los mayores problemas de ambigüedad que puede provocar el uso de términos sinónimos para los pacientes se producen cuando la variación se encuentra en textos distintos (variación intertextual). Es decir, para hacer referencia a un mismo concepto, un médico utiliza un término y otro profesional, un término distinto. Esta variación en el modo de denominar la enfermedad del paciente en diferentes informes médicos (síndrome de Lowe, sdme. Lowe, sd. de Lowe, sd. Lowe, síndrome óculo-cerebro-renal) puede generar dudas e incertidumbre, tanto al paciente como a sus familiares, ya que podrían llegar a pensar que la persona sufre distintas enfermedades, y no solo una, que es lo que ocurre realmente.
5. A modo de conclusión: la terminología como herramienta empoderadora
Tomar conciencia de que la terminología médica puede convertirse en una barrera entre el profesional sanitario y el paciente constituye un primer paso fundamental para utilizarla de manera adecuada. Así lo señala Srivastava (2019, p. 359) en un artículo en el que destaca el poder del lenguaje como herramienta para fomentar conductas saludables:
Words have the capacity to empower or devastate someone. (…) Effective communication skills, both verbal and written, are fundamental in health care. Studies have shown correlations between effective communication and improved patient health outcomes.
Todo paciente tendría que ser capaz de formular tres preguntas clave al profesional de la salud que lo atiende, y este debería responderlas de manera comprensible, adaptada a su nivel de comprensión:
La adecuación a las necesidades del paciente constituye el principio fundamental de una comunicación sanitaria efectiva. La lengua -cualquiera sea- proporciona al hablante las herramientas para seleccionar el léxico apropiado en cada situación comunicativa, así como los recursos para hacerse entender. Todo se puede explicar a cualquier nivel -incluso cuando el destinatario es un niño- si se emplean las estrategias lingüísticas adecuadas.
Conviene evaluar, por ejemplo, la densidad terminológica de una comunicación, la naturaleza de los términos empleados y la posibilidad de utilizar sinónimos menos especializados que resulten accesibles para la mayoría de la población. Cuando no es posible substituirlos, cabe preguntarse si pueden ser explicados mediante paráfrasis, definiciones accesibles, metáforas, dibujos, esquemas, símiles, infografías o bien seleccionando únicamente la información esencial en cada momento. Son múltiples los recursos disponibles para evitar que el paciente no se sienta confundido o angustiado.
Algunos autores hablan del profesional de la salud como un traductor o mediador entre su conocimiento y el del paciente. Sin embargo, considero más apropiado hablar de la capacidad de adecuación. El profesional debe ser capaz de adaptarse al nivel cognitivo, cultural y emocional de cada paciente en cada momento. Esta adecuación es posible cuando el profesional toma consciencia de que la comprensión de la terminología médica no es un mero requisito técnico, sino una herramienta poderosa que permite empoderar al paciente, establecer empatía con él, fomentar la colaboración entre ambos y, sobre todo, posibilitar la compasión entendida como acción transformadora.
Por eso, las aplicaciones que se desarrollaron en el marco de la línea de investigación IULAMED en el Instituto de Lingüística Aplicada de la Universitat Pompeu Fabra pivotan siempre sobre el control adecuado de la terminología y tienen en cuenta la voz del paciente. Son tres aplicaciones inclusivas, que se pueden consultar en la siguiente dirección: https://www.upf.edu/web/iulaterm/terminologia-i-salut:
1. COMjuntos, una app-web que ayuda a familias a transitar por las situaciones comunicativas más comunes, a diferentes niveles y de la mano de profesionales y familias afectadas;
2. las infografías sobre tratamientos de cáncer de mama elaboradas por Laia Vidal, también con la participación de pacientes a partir de sus carencias terminológicas y cognitivas, y
3. DIXIMED, una aplicación web que reúne recursos para entender el significado y el uso de las palabras más básicas que niños y niñas escuchan y usan cuando hablan de su salud y de sus enfermedades. El portal DIXIMED ofrece un diccionario de medicina, un atlas del cuerpo humano, actividades lúdicas y un apartado sobre vocabulario de la enfermedad de la covid-19 con infografías. En esta aplicación, intervienen escolares en distintas fases del proyecto.
Y es que, como Greenhalgh y Hurwitz (1999) defienden, las palabras constituyen, junto con los dos pilares tradicionales -el medicamento (entendido como el conjunto de factores farmacológicos activos) y el bisturí (las intervenciones técnicas/quirúrgicas)-, el tercer fundamento de la medicina científica.
En esta misma línea de pensamiento, los médicos e investigadores Trzeciak y Mazzarelli, en su libro Compasionomics (2019), presentan datos reveladores que evidencian que la compasión podría ser una de las medicinas milagrosas para el siglo XXI. A través de una rigurosa revisión científica y de testimonios impactantes recogidos en la primera línea de la atención médica, demuestran que la conexión humana en el ámbito sanitario tiene efectos cruciales y sorprendentes. Tras la constatación de estas evidencias empíricas y objetivables, resulta difícil poner en duda que el lenguaje -y la terminología- es una herramienta clave para lograr una comunicación efectiva y compasiva en los contextos de la salud y la enfermedad. Por ello, el desarrollo de competencias comunicativas y de conciencia terminológica deberían ocupar un lugar central en la formación de los futuros profesionales sanitarios.