1. INTRODUCCIÓN
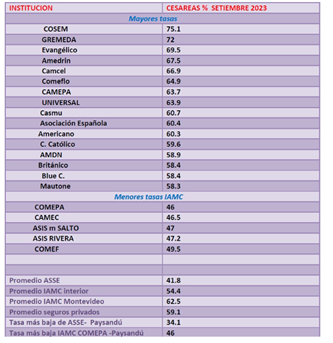
Luego de un progresivo aumento en el año 2023 el nacimiento por cesárea superó al nacimiento por parto vaginal en Uruguay. Cabe destacar que nuestro país tiene una de las tasas de cesáreas más altas de Latinoamérica, existiendo instituciones con más del 65% y algunas por encima del 70%, incluso más cercanas al 80% algunas de ellas. La siguiente tabla (Tabla 1) muestra esta evolución.
Tabla 1: Evolución de las tasas de cesáreas en Uruguay.
| Sector | 1997-2005 | 2006-2014 | 2015-2023 | 2024 |
| Público | 16,3% | 26,4% | 35,8% | 40,8% |
| Privado | 35,3% | 45,0% | 53,0% | 58,5% |
| Policial | 29,9% | 42,7% | 54,9% | 63,3% |
| Militar | 28,2% | 40,5% | 47,0% | 53,7% |
| Total país | 26,0% | 37,0% | 46,0% | 50,8% |
Fuente: MSP
La tasa de cesáreas en la maternidad del Hospital de Clínicas es de 37% (datos obtenidos de SIP plus)
En la siguiente (Tabla 2) se describen los datos del año 2023 pudiéndose objetivar la contribución por instituciones con una gran diferencia público- privada (1
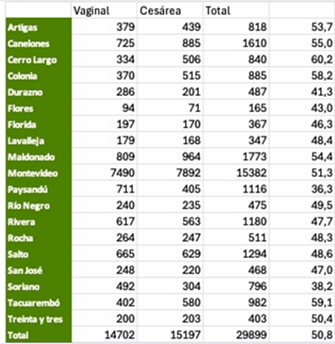
En la tabla 3 mostramos los datos diferenciados por departamento del año 2024
Además de elevar los costos en salud, las cesáreas innecesarias aumentan la morbimortalidad tanto para la madre como para el recién nacido, siendo éste el de mayor impacto en la sociedad a corto, mediano y largo plazo. 2,3
En los últimos años se ha visto un aumento en las cesáreas por solicitud materna, sin indicación médica, siendo esta una fuerte y progresiva contribución al aumento en la tasa de esta intervención quirúrgica. 4
Las recomendaciones internacionales por diferentes grupos, incluyendo la Organización Mundial de la Salud y la “Iniciative Healthy People”, buscan reducir la tasa de cesáreas en los objetivos publicados para 2030 5
La Maternidad Universitaria del Hospital de Clínicas, ha llevado adelante una política de promoción del parto vaginal, que ha demostrado que una disminución en la realización de cesáreas sin indicación médica es posible, como recomienda la OMS. 6 En este camino se trabajó en mejoras en la infraestructura, en los procesos asistenciales, se incorporaron protocolos específicos y se desarrolló una estrategia de capacitación al personal médico y no médico.
El objetivo de este manuscrito es difundir la implementación de una política integral de buenas prácticas en Obstetricia, midiendo el resultado en la tasa de cesárea, en la Maternidad Universitaria del Hospital de Clínicas (Especializada en Medicina Materno Fetal) durante el período de enero 2022 a diciembre 2024.
2. MÉTODOS
2.1 Contexto: CARACTERÍSTICAS DE LA MATERNIDAD
La Maternidad Universitaria del Hospital de Clínicas, es una maternidad de alta complejidad, de Referencia a nivel público para patología Materna ya que cuenta con un programa de Medicina Materno Fetal, CTI Materno y Neonatal, acceso a todas las especialidades tanto médicas como quirúrgicas para el adulto, imagenología e imagenología intervencionista, salud mental, servicio social y todas aquellas que pueda requerir una embarazada portadora de patología preexistente o coexistente.
Dado que en el Hospital se encuentran el Centro Nacional de Quemados y uno de los centro de hemodiálisis más grandes del país, también se asisten pacientes que requieren de dichos tratamientos, provenientes del subsector público y/o privado
La Maternidad Universitaria inició en marzo del 2023 un proceso de cambios estructurales y funcionales, que se detallan más adelante.
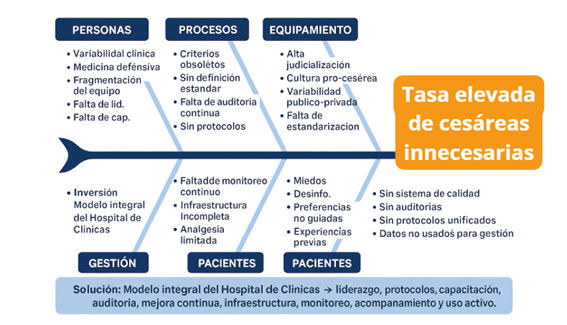
Para identificar los factores sistémicos que contribuían al uso elevado de cesáreas, realizamos un análisis de causa-efecto mediante un Diagrama de Ishikawa, que permitió organizar los problemas detectados en seis categorías: personal, procesos clínicos, equipamiento, entorno, pacientes y gestión institucional (Figura 1). Este análisis sustentó la selección de las intervenciones implementadas.
2.2 INTERVENCIONES
Liderazgo y trabajo en equipo:
Es imprescindible contar con líderes que promuevan cambios positivos para involucrar a todo el equipo. 7 Sin referentes con estos objetivos resulta imposible un cambio cultural de esta naturaleza.
La fragmentación del trabajo de los profesionales de la salud, que en muchas maternidades del país utiliza la institución como un mero servicio de internación, resulta incompatible con la estrategia que proponemos.
La organización de las maternidades, con una dirección y el trabajo en equipo como servicio, que incluya Ginecólogos, Parteras, Neonatólogos, Enfermería, Servicios de Salud Mental, Trabajo Social, entre otros, es indispensable para conducir las buenas prácticas obstétricas.
Se construyó un modelo de liderazgo participativo encabezado por los profesores titulares, involucrando a todo el equipo: ginecología, partería, neonatología, enfermería, salud mental y trabajo social. La elaboración de protocolos se realizó mediante tutorías con residentes y discusión docente, generando apropiación del conocimiento y cambios de práctica. Este liderazgo además de altamente dedicado, se construyó sobre bases “Participativas”, es decir con intervenciones grupales que apoyan e incentivan las iniciativas individuales, definiendo objetivos de trabajo anuales del equipo y los perfiles de actuación de cada puesto de trabajo.
Un ejemplo es el método de construcción de los protocolos técnicos o guías clínicas, que se comenzaron discutiendo en grupos de “Tutorías” con residentes, para luego pasar a equipos con docentes. Estas guías no constituyen una importación de opiniones de expertos de otras latitudes, sino que son una verdadera construcción de conocimiento de equipo real, donde los actores principales que llevan a cabo dichos procedimientos fueron los que construyeron su propio conocimiento. Observamos que el análisis sistemático del conocimiento actualizado influye en la práctica clínica diaria. Esto genera la adopción de nuevas prácticas de manera progresiva, incluso antes de que los resultados del estudio sean formalmente publicados.
El otro aspecto de liderazgo participativo es la integración de todo el equipo, es decir personal médico y no médico, enfermería, técnicos, administrativos, personal de limpieza, tisaneras, entre otros.
Mejora continua de calidad:
Uno de los principales logros de los proyectos orientados a la mejora continua de la calidad (MC) es promover un cambio en la cultura de trabajo que guíe las actitudes y comportamientos de todos los involucrados en el cuidado de la paciente. 8
Una política de mejora continua de calidad en una Maternidad demuestra su eficacia a través de los resultados obtenidos. 9 La experiencia en USA, California, Maryland e Iowa son experiencias exitosas en este sentido, específicamente en "Reducción segura de partos por cesárea primaria" de la “Alianza para la Innovación en Salud Materna (AIM)”, que prioriza la incorporación de prácticas basadas en la evidencia en la gestión del parto. 10,11,12
Así como se evidencia en esta experiencia recientemente publicada, comenzamos en La Maternidad Universitaria el proceso de Acreditación en Calidad, incorporando una “Gerencia de Calidad “según recomendaciones y logrando un firme compromiso por parte de la Dirección del Hospital y de todo el personal de atención perinatal. Uno de nuestros primeros objetivos de calidad trazados, pero no el único, fue la reducción de las cesáreas innecesarias. 13,14
Un punto central en este aspecto es el registro de datos adecuadamente, así como la medición de resultados y revisión continua, lo que realizamos mediante el Sistema Informático Perinatal (SIP PLUS desde enero 2022), base de datos que es exhaustiva y es normativa marcada por la autoridad sanitaria, pero con déficits de registros o registros incompletos en muchos casos.
La revisión de casos, la auditoría diaria de los nacimientos a través del “Pase de Guardia” dirigido por docentes, y un pase de guardia semanal con todo el equipo (obstetras, neonatólogos, psicólogos, parteras y trabajadores sociales), en el que se analizan las evoluciones de los pacientes con complicaciones durante la semana, constituyen nuestra principal estrategia para auditar los nacimientos.
Entorno de seguridad- infraestructura
El proyecto de Medicina Materno Fetal fue presentado para refuerzo presupuestario en la “Rendición de Cuentas 2022”, lo que nos permitió financiar la incorporación de tecnología y mejoras de infraestructura de primer nivel.
Se incorporó un sistema de monitoreo materno y fetal inalámbrico de última generación. 15) En combinación con la lectura computarizada del monitoreo mediante el software SIS-Porto, que elimina las interpretaciones subjetivas, 16 los trabajos de parto y partos son monitorizados en forma continua.
Se instrumentó el equipamiento completo de salas de nacer, permitiendo un parto en diferentes posiciones acompañado y respetado. Se cuenta con sistemas de monitoreo continuo materno con oximetría, presión arterial y frecuencia cardíaca. Se cuenta con ecógrafo para realizar ecografías intraparto. A todas las embarazadas en trabajo de parto se les ofrece analgesia farmacológica mediante catéter peridural, técnica que se encuentra disponible en el Hospital durante las 24 horas, todos los días de la semana.
La disponibilidad conseguida para el manejo del dolor, el uso de monitorización remota inalámbrica para permitir mayor movimiento durante el trabajo de parto, las opciones de posiciones para el trabajo de parto y el pujo son contribuyentes fundamentales para promover el parto seguro. 17
Asimismo, el servicio está equipado para la recepción y asistencia neonatal en la sala de nacer. Se prioriza la transfusión placentaria con ligadura oportuna del cordón mediante un dispositivo de mesa-balanza cercano al periné materno. Este equipamiento también permite ofrecer soporte ventilatorio inmediato, en caso de ser necesario, desde los primeros segundos de vida extrauterina.
La maternidad cuenta además con Equipamiento neonatal de última generación, CTI neonatal, CTI materno y Cuidados intermedios maternos. Estos dos últimos se encuentran disponibles en una diferente planta física dentro del hospital.
En el Hospital se encuentran disponibles todas las sub especialidades: cirugía, urología, cirugía vascular, infectología, psiquiatría y psicología, toxicología, cardiología, nefrología, imageneología, entre otras
Plan de parto y decisiones compartidas - consentimiento informado
Un enemigo de las buenas prácticas constituye la Medicina Defensiva, que coloca en primer plano la seguridad del Obstetra, y en segundo la madre y recién nacido- Es un problema fundamental en nuestro país, con alta tasa de judicialización y una tasa de cesáreas de las más altas. Hay múltiples procesos judiciales por “NO hacer Cesárea”, que puntualizan la cesárea como el método más seguro de nacer y es un contribuyente mayor a estos índices tan altos.
Promover el parto vaginal es uno de los centros de nuestra política, resaltando los beneficios para madre e hijo, en un entorno de máxima seguridad como lo tiene nuestra Maternidad.
Otra, es realizar una atención respetuosa en el trabajo de parto y el nacimiento. Las pacientes reciben apoyo en la toma de decisiones informadas en todos los aspectos del manejo del parto, incluyendo las intervenciones realizadas durante la inducción del trabajo de parto y la cesárea.
La toma de decisiones compartida es un enfoque que está centrado en el paciente para el proceso de consentimiento informado. Este enfoque considera las opciones de tratamiento en el contexto de las preferencias, valores y creencias del paciente.
El consentimiento informado y la toma de decisiones compartida son conceptos importantes en la atención obstétrica respetuosa que atañen a los médicos y las pacientes al discutir los planes de tratamiento 18
El concepto de toma de decisiones compartida implica que tanto la paciente como el médico tienen “voz y voto” en las decisiones que toma un paciente sobre su cuerpo y su atención médica. No basta con la decisión de la paciente exclusivamente (clientelismo) ni la decisión aislada del médico (paternalismo). Todo esto contribuye a obtener el consentimiento informado de la mejor manera posible.
En Medicina Materna es común llegar a un punto donde continuar el embarazo es riesgoso e interrumpirlo también, sin que haya certeza de que una decisión pese más que otra, en esos entornos asumir un riesgo en conjunto entre la paciente y el equipo médico es fundamental, es en ese caso que hablamos de riesgo compartido.
Por otra parte, en embarazos con patología Materna y/o Fetal es imprescindible el cálculo de la Mortalidad y morbilidad con concepto perinatal, conceptualizando el resultado final, de nada sirve bajar la mortalidad fetal y subir la neonatal. El intercambio de opiniones entre un obstetra con experiencia en patología materna- perinatal y el equipo de neonatología antes de la reunión con la paciente es fundamental.
El consentimiento informado es el proceso de proporcionar a las pacientes la información necesaria y relevante para tomar decisiones sobre su atención médica. El consentimiento informado es un requisito legal y ético previo a la realización de tratamientos y requiere que un médico clínico “brinde a la paciente información adecuada, precisa y comprensible, y que la paciente tenga la capacidad de comprender y razonar a través de esta información”, como claramente recomienda el Colegio Americano de Ginecología y Obstetricia, referente en nuestro país. La paciente tiene la libertad de hacer preguntas y tomar una decisión intencional y voluntaria, que puede incluir el rechazo de la atención o el tratamiento. 18)
Plan de parto
El concepto de "plan de parto" ha surgido entre las embarazadas como una estrategia para protegerse de la sobre-medicalización del proceso de parto, con lista de preferencias 19,20
El documento de “preferencias de parto” (denominación más apropiada que plan de parto) es un instrumento de diálogo e intercambio con las pacientes, pero no un contrato obligatorio- Si la paciente rechaza una decisión fundamentada, debe quedar constatado en la historia clínica como consentimiento informado. La actitud complaciente y comprensiva a los requerimientos de las pacientes, de las que existen todas las variaciones culturales, evitará conflictos y contraposiciones que lesionan la confianza médico-paciente. 21)
Auditoria y reportes de malos resultados
La auditoría diaria sobre la atención obstétrica (“pase de guardia”) dirigida por el equipo asistencial es un elemento imprescindible. Las auditorías de los malos resultados, que incluye la discusión en ateneos, así como el registro adecuado y la devolución del resultado de tales auditorías a la familia es una práctica que se ha tornado progresivamente rutinaria en nuestra maternidad.
Ambiente laboral- Apoyo a residentes
En el proceso de Mejoras Continuas en calidad se realizan encuestas periódicas de ambiente laboral y talleres enfocados a la corrección. Trabajar y aprender con el menor estrés posible.
Mediante la metodología “grupos «Balint»” 22,23 se da la palabra a los médicos en su subjetividad y malestar, y en la relación emocional que se establece con el paciente demandante de ayuda a través de la enfermedad. Con reuniones periódicas se crea un espacio que posibilita trabajar las implicancias afectivas en la relación médico- paciente. Es terapéutico en la medida que posibilita a trabajar las movilizaciones afectivas que frente a un caso pueden suscitarse en el personal de salud.
Además, se genera un espacio de intercambio sobre las tareas que realiza todo el staff de la maternidad, con el objetivo de identificar situaciones que puedan generar una sobrecarga de trabajo, y así buscar estrategias para afrontar eventos estresantes.
Todo ello con el objetivo de que los residentes aprendan en un ambiente seguro de escucha, respetando este proceso de aprendizaje, partiendo del supuesto que el “burnout” es un problema reconocido en las residencias de nuestro país.
2.2.2 Intervenciones técnicas
Además de las intervenciones sistémicas en calidad hay evidencia que las intervenciones técnicas son fundamentales, “Iowa Maternal Quality Care Collaborative” informó disminuciones notables en las tasas de cesáreas mediante la adopción de protocolos estandarizados de gestión del parto y programas de educación para profesionales. 24
De esta forma se garantiza que todos utilicen las mismas definiciones e intervenciones, tanto entre sí como con las pacientes.
Nuestra Maternidad publicó sus propios protocolos, en los cuales trabajó todo el equipo obstétrico durante un año 25
Los que han tenido mayor impacto en la disminución de la tasa de cesáreas fueron los que se describen a continuación
Protocolización de la duración normal del parto y de las inducciones (alto impacto en índice de cesáreas)
Los contribuyentes “mayores” a la tasa de cesáreas innecesarias son
a) Falta de progresión del parto
Los criterios habituales de inicio del parto están basados en criterios que en la actualidad han quedado obsoletos, (Tablas de Friedman). Lo mismo ocurre con los parámetros que valoran la evolución del parto (1.2cm por h) basados en datos estadísticos y en una etapa muy diferente a la actual 26 Desde el año 2010, se han contrapuesto estos criterios con la observación de decenas de miles de partos normales (ZHANG) 27
Las diferencias están esquematizadas en la Tabla 4.
Estas medias de duración se ven afectadas (mayor duración) especialmente en la Obesidad 28, y los fetos grandes. 29
Las actuales recomendaciones que seguimos son las siguientes 30
-La dilatación cervical de 6 cm se considera el inicio de la fase activa del parto.
-La detención del trabajo de parto en fase activa se define como la ausencia de progresión en la dilatación cervical en pacientes que tienen al menos 6 cm de dilatación con ruptura de membranas a pesar de 4 horas de actividad uterina adecuada o 6 horas de actividad uterina inadecuada con aumento de oxitocina.
-La segunda etapa prolongada del parto se define como más de 3 horas de pujos en mujeres nulíparas y 2 horas de pujos en mujeres multíparas.
-Se puede ofrecer anestesia neuroaxial para aliviar el dolor durante cualquier etapa del parto.
-Se recomienda la amniotomía para pacientes que se someten a una conducción o inducción del parto para favorecer la progresión del mismo.
b) Falla de la inducción
Es el segundo gran contribuyente a cesáreas innecesarias. Si bien la fase latente es más larga en las inducciones, las siguientes fases deberían ser iguales al parto normal.
Nuestro protocolo 31 recoge los criterios de buenas prácticas actualizadas, considerando el fracaso de la inducción del parto en la fase latente al menos 12 a 18 horas después de la rotura de membranas y de oxitocina sin entrar en fase activa.
Puntos principales del Protocolo de la Maternidad Universitaria
-La colocación de la sonda Foley intracervical, es el método de elección para la maduración cervical, salvo contraindicaciones. Por el momento se realiza en forma hospitalaria, permaneciendo la paciente en sala de obstetricia. Se deja colocada al menos 12 hs de rutina en cuello inmaduro
-Las prostaglandinas (misoprostol) se utilizan si existe contraindicación para la sonda Foley.
-La Dinoprostona (de contar con ella) está indicada para aquellos casos de riesgo de hiper-estimulación uterina, cesárea previa o cirugía uterina sin entrada a cavidad.
-Se realiza amniotomía inmediatamente lograda la maduración cervical, previo registro cardiotocográfico (RCTG) normal, aunque se valoran aspectos como el descanso nocturno de la gestante. Se inicia infusión de oxitocina una vez realizada la amniotomía. 32
Se inicia oxitocina 12 ml/h en bomba de infusión continua, luego de realizada la amniotomía, previo RCTG normal. La dosis se aumenta 12 ml/h cada 20-30 minutos hasta lograr dinámica de trabajo de parto, con dosis máxima de 180 ml/h BIC. Se realiza monitorización continua durante la inducción, hasta el nacimiento. Después de alcanzar la fase activa del trabajo de parto, se reduce a la mitad o se suspende la infusión de oxitocina debiendo reiniciarse de no haber progresión del trabajo de parto
Se considera fracaso de inducción cuando no se haya alcanzado la fase activa del parto tras 12 horas de inducción, con amniotomía e infusión de Oxitocina, con dinámica de trabajo de parto, pudiendo alargar este período hasta las 18 horas si las condiciones clínicas materno fetales lo permiten y la paciente acepta. En pacientes con cesárea previa se considera fracaso de inducción tras 8 horas de amniotomía e infusión con oxitocina con dinámica de trabajo de parto.
En pacientes con una única cesárea segmentaria previa se indica maduración cervical mecánica si score de Bishop menor o igual a 6, utilizando dinoprostona únicamente si sonda Foley se encuentra contraindicada (como en la rotura prematura de membaranas). Para la inducción del trabajo de parto se indica amniorrexis y la administración de oxitocina a dosis que no deben superar los 120 ml/hora BIC
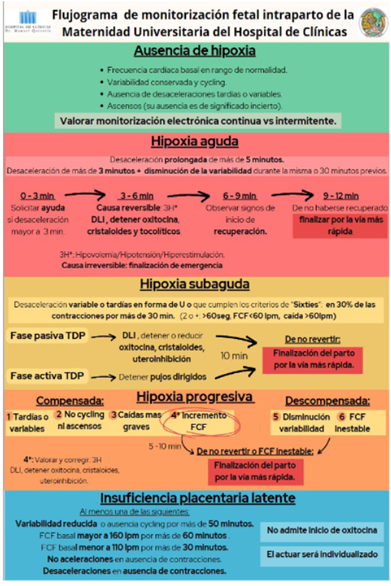
Protocolización del monitoreo fetal 33 (alto impacto en reducción de cesáreas)
La protocolización sobre monitoreo fetal es particular de la Maternidad Universitaria, porque se utiliza la monitorización continua, con lectura computarizada (Sis. Porto) que informa según criterios FIGO, que lo usamos como orientación o sospecha- La interpretación final es según nuestro protocolo de diagnóstico fisiopatológico, a saber:
Monitoreo Normal- Ausencia de hipoxia
Frecuencia cardíaca fetal basal apropiada para la edad gestacional. - Variabilidad normal y/o cycling -No desaceleraciones recurrentes
Hipoxia aguda
Desaceleración que dura más de 5 minutos, o más de 3 minutos si se asocia a disminución de la variabilidad durante la desaceleración o los 30 minutos previos.
Hipoxia sub aguda
Desaceleraciones tardías o variables en forma de “U” que cumplen 2 de los criterios “sixties”: Desaceleración que dura más de 60 segundos. - Descenso de la FCF a 60 lpm. - Disminución de FCF de 60 lpm. o más.
Hipoxia progresiva
Compensado:
Fase 1: Desaceleraciones tardías o variables: evidencia de estrés hipóxico.
Fase 2: Pérdida de aceleraciones y ausencia de cycling.
Fase 3: Las desaceleraciones se vuelven más anchas y profundas representando una respuesta exagerada al estrés hipóxico.
Fase 4: Aumento de frecuencia cardiaca fetal basal: redistribución de la sangre a órganos vitales inducida por catecolaminas.
Descompensado:
Fase 5: Disminución de la variabilidad: alto riesgo de lesión neurológica
Fase 6: Frecuencia cardiaca basal inestable o disminución progresiva en escalones “escalera de la muerte”.
Cada etapa contempla acciones que deben tomarse para evitar complicaciones perinatales y se esquematizan en la Figura 2
Este protocolo ha determinado que los eventos sospechosos seas infrecuentes y la hipoxia neonatal una rareza, con el consiguiente impacto en las tasas de cesáreas ya q es una de las indicaciones más comunes
Equipo de intervención en cesáreas a solicitud, sin indicación médica
Las cesáreas “a solicitud” sin indicación médica son cada vez más frecuentes. Las causas no están del todo aclaradas; sin embargo, consideramos que un abordaje multidisciplinario, que acompañe en la toma de la decisión de nuestras pacientes, basadas en información sobre los beneficios del trabajo de parto y parto, y las complicaciones a las que puede exponerse el binomio en la gestación actual, así como para futuros embarazos en el caso de optar por una cesárea, es la premisa fundamental de la relación médico - paciente. Un equipo de “Tocofobia”, conformado por partera, ginecólogo y psicóloga trata de trabajar en conjunto con la paciente las causas de esa solicitud, las cuales han incluido razones como: antecedentes de violencia o abuso, temor al dolor, inmediatez en la realización del procedimiento quirúrgico. Con esta política de ir a las causas antes de acceder sin otra intervención, se logran revertir muchas decisiones, pero siempre dejando la posibilidad de retroceder a la decisión inicial. Nosotros gestionamos de esa forma nuestra población pero sin aceptar derivaciones y traslados sólo por ese motivo.
Versión externa y manejo de macrosomía
El feto en podálica es una de las indicaciones regulares de cesárea en nuestro país, en la Maternidad Universitaria ofrecemos la versión externa (como se recomienda 34). En esta maniobra tenemos una tasa de éxitos del 50%, como la reportada internacionalmente.
La ecografía para estimar peso al término es muy imprecisa por lo que es más útil tomar criterios clínicos, como antecedentes obstétricos, impresión clínica, prueba de parto y desde ahora en nuestra maternidad la medición de los ángulos con ecografía perineal en la posición cefálica para tomar una decisión 35 La estimación ecográfica del peso, como única variable es una fuente de cesáreas innecesarias en nuestro medio 36
Inducción a las 39 semanas
Como se explica en nuestro protocolo, se ofrece la finalización de la gestación a la semana 39, en gestantes de bajo riesgo y especialmente en gestantes con patología materna y/o fetal (previamente llamadas de alto riesgo).
En nuestra maternidad tiene un alto porcentaje de aceptación, lo que es éticamente aceptable y demostradamente contribuye al descenso de cesáreas 37,38,39,40
Capacitación
La Maternidad Universitaria basa su capacitación en “escenarios simulados “, los cuales se realizan al menos una vez al año con la participación de todo el equipo (neonatólogos, Obstetras Parteras, personal de enfermería, medicina transfusional, anestesia, entre otros)
Los principales escenarios simulados son
-Código Rojo Obstétrico
-Sd. Preeclampsia Eclampsia
-Distocia de hombros
-Utilización de Fórceps
-Hipoxia Neonatal
-Parto en podálica
Independientemente de ello, existen programas de capacitación específicos para Enfermería, Neonatología, y Obstetricia
3. RESULTADOS
3.1 Clasificación de cesáreas Robson - ¿Qué se debe medir?
La OMS determinó en 2015 que el uso de los criterios de Robson permite comparaciones estandarizadas de los datos entre países y momentos de tiempo, e identifica las subpoblaciones que impulsan los cambios en las tasas de cesárea, por lo que recomiendan ampliamente su uso 41
Los 10 grupos de Robson se mencionan a continuación:
-Grupo 1: nulíparas con un feto único en presentación cefálica, de 37 semanas o más de embarazo, que han iniciado el parto de forma espontánea.
-Grupo 2: nulíparas con un feto único en presentación cefálica, de 37 semanas o más de embarazo, que han sido sometidas a inducción o a cesárea antes del inicio del parto.
-Grupo 3: multíparas sin cesárea previa, con un feto único en presentación cefálica, de 37 semanas o más de embarazo, que han iniciado el parto de forma espontánea.
-Grupo 4: multíparas sin cesárea previa, con un feto en presentación cefálica, de 37 semanas o más de embarazo, que han sido sometidas a inducción o a cesárea antes del inicio del parto.
-Grupo 5: multíparas con al menos una cesárea previa, con un feto único en presentación cefálica, de 37 semanas o más de embarazo.
-Grupo 6: nulíparas con un feto único en presentación podálica.
-Grupo 7: multíparas con un feto único en presentación podálica, incluyendo aquellas con cesárea previa.
-Grupo 8: todas las mujeres con embarazo múltiple, incluyendo aquellas con cesárea previa.
-Grupo 9: todas las mujeres con feto único en posición transversa u oblicua, incluyendo aquellas con cesárea previa.
-Grupo 10: todas las mujeres con un feto único en presentación cefálica de menos de 37 semanas de embarazo, incluyendo aquellas con cesárea previa
Nuestro objetivo es actuar principalmente sobre los grupos 1 y 2. En Estados Unidos, se utiliza una categoría similar denominada NTSV (“nulíparas, a término, con feto único en presentación de vértice”), que incluye las mismas condiciones. Este grupo es considerado “una medida crucial en la atención obstétrica, centrada en las pacientes que experimentan el primer parto de un solo feto, a término, en presentación cefálica”. La medición de las tasas de cesáreas en este grupo, enfocada en los partos de menor riesgo, a diferencia de lo que ocurre en nuestra maternidad, proporciona un método estandarizado para evaluar las tasas de cesáreas y comparar el desempeño entre hospitales y regiones similares, con el objetivo de establecer tendencias y promover una reducción segura de la tasa de cesáreas primarias. 42 Es relevante destacar que con el sistema Robson, se puede visualizar un reporte automatizado en el SIP plus, con las bases de datos actualizadas, lo que permite el monitoreo continuo de la tasa de cesáreas por grupo.
3.2 Resultados de la Maternidad Universitaria según Robson
La siguiente tabla 4 muestra los resultados de la intervención. Logramos disminuir la tasa de cesáreas en más de 10 puntos porcentuales. Tomando los datos del Sistema Informático Perinatal (SIP) la tasa global de cesáreas disminuyó de 48,97 en 2022 a 37,15 en 2024.
Tabla 5: Tasa de cesáreas por grupos de Robson y su intervalo de confianza (95%)
| Tasa de cesárea por grupo | 2022 n= 550 (IC 95%) | 2023 n= 581 (IC 95%) | 2024 n= 643 (IC 95%) |
| Grupo 1 | 25.8 (22.1-29.5) | 18.52 (15.3-21.7) | 16.18 (13.3-19) |
| Grupo 2 | 58.76 (54.6-62-9) | 58.93 (54.9-62-9) | 39.84 (36.1-43.6) |
| Grupo 3 | 3.57 (2.0-5.1) | 12.20 (9.5-14.9) | 2.86 (1.6-4.1) |
| Grupo 4 | 23.29 (19,8-26.8) | 22.39 (19-25.8) | 15.63 (12.8-18.4) |
| Grupo 5 | 72.84 (69.1-76.6) | 66.20 (62.4-70) | 54.39 (50.5-58.2) |
| Grupo 6 | 92.86 (90.7-95.0) | 84.62 (81.7-87.6) | 100 |
| Grupo 7 | 100 | 91.67 (89.4-93.9) | 100 |
| Grupo 8 | 100 | 94.74 (92.9-96.6) | 90.63 (88.4-92.9) |
| Grupo 9 | 100 | 100 | 100 |
| Grupo 10 | 56.06 (51.9-60.2) | 47.67 (43.6-51.7) | 30.88 (27.3-34.5) |
| Tasa global de cesáreas | 48.97 (44.8-53.1) | 47.61 (43.5-51-7) | 37.15 (33.4-40.9) |
Tomando en cuenta los objetivos que nos habíamos planteado, logramos disminuir la tasa de la primera cesárea (Grupos 1 y2), tomándolo como un standard de calidad de nuestra maternidad. Pero también logramos disminuir la tasa de cesárea en los grupos 3,4, 5 y en los pretérminos (grupo 10), y esto fue posible sin aumentar los malos resultados feto-neonatales. El número absoluto de óbitos fetales fue 4 en 2022, 4 en 2023 y 3 en 2024. En cuanto a la asfixia neonatal, según datos del SIP PLUS y del registro de ingresos al CTI Neonatal, el número absoluto fue 7 casos en 2022, 7 casos en 2023 y 3 casos en 2024
La tasa de cesáreas mostró variaciones significativas entre los distintos grupos de Robson a lo largo del período analizado (2022-2024). En el Grupo 1, se observó una disminución, con un test de Chi cuadrado que resultó (Chi² = 2,09, p = 0,35). El Grupo 2 presentó una disminución significativamente estadística, evidenciado por un Chi² significativo (p = 0,0061). En el Grupo 3, la evolución no alcanzó significancia estadística (Chi² = 3,9, p = 0,13). Para el Grupo 4, se registró un descenso pero sin significancia estadística, con un valor de Chi² ( p = 0,48 ). El Grupo 5, tradicionalmente de mayor contribución a la tasa global, mostró una disminución), respaldado por el análisis estadístico (p = 0,07). Finalmente, el grupo 10, vinculado a embarazos pretérmio, se evidenciaron cambios estadísticamente significativos con resultados de Chi cuadrado de (p = 0,02). En conjunto, estos hallazgos describen la evolución heterogénea de las tasas de cesáreas entre los grupos, permitiendo interpretar qué subpoblaciones han contribuido de mayor manera a las variaciones observadas en el período.
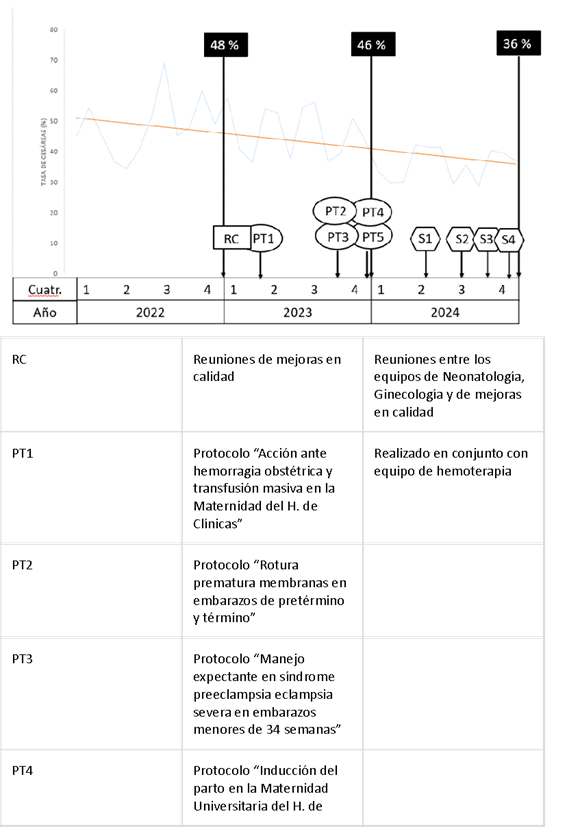
En la figura 3 se muestra la evolución en la tasa de cesáreas en la maternidad, y en la siguiente imagen 4 se realizó una línea del tiempo con las intervenciones realizadas.
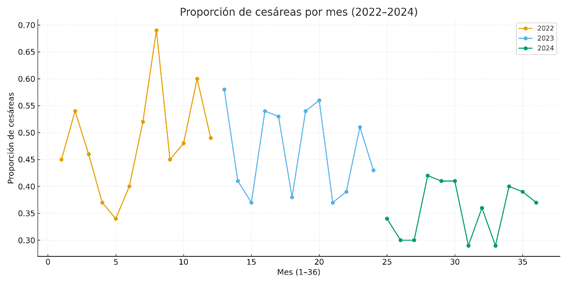
Figura 3: Tasa de cesáreas por mes/año en la Maternidad Universitaria del Hospital de Clínicas (2022-2024)
4. DISCUSIÓN
La elevada tasa de cesáreas en Uruguay continúa siendo un desafío central para la calidad de la atención materno-infantil. Si bien nuestro país ha mostrado históricamente cifras superiores a las recomendadas internacionalmente, especialmente en lo referente a cesáreas potencialmente evitables, los resultados de esta intervención ofrecen información relevante para comprender cómo la mejora de procesos puede contribuir a modificar esta tendencia.
En nuestro estudio observamos una disminución temporal de la tasa de cesáreas luego de la implementación de un modelo de Mejora Continua de la Calidad. Es importante enfatizar que se trata de una asociación temporal, y que, en ausencia de un diseño comparativo o ajuste estadístico más robusto, no es posible atribuir causalidad directa entre la intervención y el descenso observado. Sin embargo, la dirección del cambio es consistente con la literatura que describe mejoras similares tras la estandarización de procesos y la reorganización del trabajo clínico. Como señala Piers et al. (2020) 42, los enfoques sistematizados de mejora permiten ordenar los circuitos asistenciales, reducir la variabilidad injustificada y orientar las decisiones hacia las mejores prácticas disponibles.
La experiencia también se alinea con lo descrito por Main et al. (2017) 43, quienes demostraron que los “paquetes de medidas” y la estandarización de procesos contribuyen a reducir eventos adversos y mejorar el manejo de condiciones obstétricas complejas. Del mismo modo, estrategias centradas en el monitoreo continuo, la capacitación del equipo y la revisión sistemática de resultados-aspectos claves de nuestro modelo-han demostrado su efectividad en ámbitos neonatales y perinatales, como ya ha sido documentado 44.
Un aspecto crucial para interpretar nuestros resultados es la posibilidad de sostener estos cambios en el tiempo. La literatura en mejora continua subraya que la sostenibilidad depende de varios factores:
-Disponibilidad de recursos (equipamiento adecuado, tiempo protegido para revisión de casos, herramientas de monitoreo),
-Capacitación continua del equipo clínico y del personal en formación,
-Liderazgo local comprometido que facilite la adherencia a las prácticas estandarizadas,
-Y la capacidad institucional para incorporar estos procedimientos como parte de las rutinas estructurales del servicio.
En nuestra experiencia, el funcionamiento de un equipo interdisciplinario con liderazgo clínico activo fue determinante para sostener los procesos iniciados. Sin embargo, la generalización de este modelo a otras maternidades del país requeriría recursos específicos, tanto humanos como materiales, así como capacitación sistemática para asegurar la reproducibilidad.
Otro elemento clave es la toma de decisiones compartida en torno al parto y la vía de nacimiento. La literatura destaca que la reducción de cesáreas innecesarias no depende solo de protocolos clínicos, sino también de un proceso de consentimiento informado robusto, donde las gestantes comprendan riesgos y beneficios y participen activamente en la elección de la vía del parto. Esto es especialmente relevante para el manejo de las cesáreas a solicitud materna, donde la intervención del equipo interdisciplinario -obstetras, parteras, psicología perinatal y neonatología- permite abordar expectativas, temores y alternativas seguras, respetando la autonomía sin aumentar intervenciones no justificadas.
En términos de generalización, nuestros hallazgos sugieren que un enfoque de mejora continua es factible y potencialmente beneficioso en el contexto uruguayo, pero su aplicación nacional requiere adaptaciones según los recursos y características organizacionales de cada institución. No todas las maternidades cuentan con el mismo nivel de disponibilidad tecnológica (monitores fetales, espacio físico para acompañamiento continuo, soporte anestésico continuo), ni con equipos entrenados en procesos de mejora de la calidad.
A pesar de estas limitaciones, nuestra experiencia aporta evidencia contextual relevante: una reorganización estructurada del servicio, acompañada de monitoreo sistemático y trabajo en equipo, se asocia temporalmente con una reducción en la tasa de cesáreas. Si bien no podemos afirmar causalidad, este resultado refuerza la necesidad de profundizar en modelos que integren prácticas basadas en evidencia, liderazgo efectivo y participación activa de las usuarias en la toma de decisiones, siendo además un pilar fundamental el trabajo en equipo
Finalmente, este trabajo destaca que Uruguay enfrenta el desafío -y la oportunidad- de incorporar de manera sistemática modelos de mejora continua en la atención perinatal. La expansión de estas estrategias podría contribuir a optimizar resultados maternos y neonatales, racionalizar recursos y fortalecer la calidad asistencial en todo el sistema de salud.
5. LIMITACIONES
Este estudio presenta varias limitaciones que deben considerarse al interpretar los resultados. En primer lugar, el diseño cuasi-experimental de tipo antes-después, sin un grupo control contemporáneo, impide establecer relaciones causales directas entre la intervención y la reducción observada en la tasa de cesáreas. La asociación temporal es consistente con la literatura sobre mejora continua de la calidad, pero no permite descartar la influencia de otros factores no medidos.
Asimismo, dada la implementación simultánea de múltiples componentes -reorganización del funcionamiento del servicio, adopción de prácticas basadas en evidencia, fortalecimiento del rol del equipo interdisciplinario y optimización de los procesos de monitoreo-, no es posible determinar el efecto individual de cada intervención específica. Esta interdependencia de elementos es inherente a los proyectos de mejora continua, pero limita la capacidad de atribuir cambios a acciones puntuales.
Otra limitación relevante es la posibilidad de cambios contextuales externos ocurridos durante el período de estudio, tales como variaciones en la dotación de personal, cambios en la casuística, fluctuaciones estacionales o modificaciones en políticas institucionales. Estos factores podrían haber influido en la tendencia observada, independientemente de la intervención.
En cuanto a la generalización, los resultados provienen de una maternidad universitaria con características particulares de complejidad, volumen y composición del equipo de salud. Por lo tanto, la extrapolación a otras maternidades del país debe realizarse con cautela, especialmente en centros con menor disponibilidad de recursos, diferente perfil demográfico o dinámicas organizacionales distintas.
Finalmente, el estudio se centró en la evolución de la tasa de cesáreas durante el período de intervención, por lo que no contamos con seguimiento a largo plazo de los resultados maternos y neonatales. La sostenibilidad del cambio y su impacto en desenlaces clínicos relevantes requerirán evaluaciones futuras con períodos de observación extendidos.
6. CONCLUSIONES
La implementación de un modelo integral de buenas prácticas obstétricas y mejora continua permitió reducir significativamente la tasa de cesáreas en la Maternidad Universitaria sin aumentar la morbimortalidad neonatal. El modelo combina liderazgo, estandarización técnica, reorganización institucional y educación continua, y constituye una estrategia efectiva y replicable para otras maternidades del país.