Introducción
El síndrome de Chilaiditi fue descrito por primera vez en 1865 por el médico italiano Giovanni Battista Cantini, bajo el nombre de hepatoptosis.2) Sin embargo, fue el radiólogo Demetrius Chilaiditi quien lo reportó por primera vez en 1910, lo que llevó a que el signo adoptara su nombre actual.1
Es una condición poco frecuente, con una incidencia global estimada entre el 0,025% y el 0,28%. Su presentación es más común en hombres mayores de 60 años.2
Se atribuye a anomalías anatómicas o funcionales que permiten la interposición del colon entre el hígado y el diafragma, favorecida por la laxitud o alteraciones congénitas de los ligamentos suspensorios.1
Clínicamente, este síndrome suele manifestarse con síntomas como dolor abdominal, anorexia, náuseas, vómitos, estreñimiento y dificultad respiratoria. En raras ocasiones, puede presentar síntomas cardíacos, como angina o arritmias, lo que amplía su espectro clínico y la necesidad de un diagnóstico preciso.1,2
Caso clínico
Mujer, 33 años, sana, que consulta en el servicio de emergencia por un cuadro de 24 horas de evolución caracterizado por dolor abdominal localizado en la fosa ilíaca derecha, acompañado de náuseas.
Al examen físico, se evidenció distensión y defensa abdominal predominante en el hemiabdomen derecho.
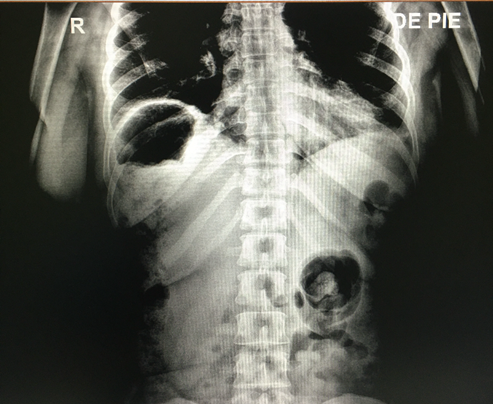
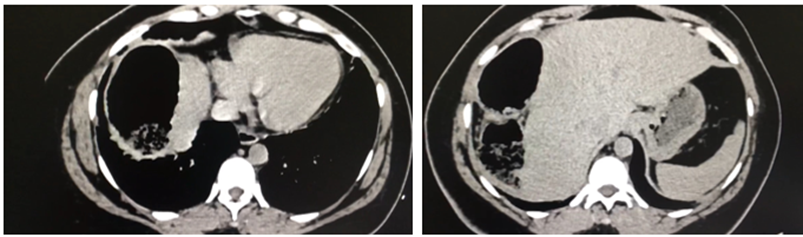
Se realizo una radiografía abdominal que revela la presencia de pseudoneumoperitoneo (Fig.1). Posteriormente, una tomografía computarizada abdominal evidencia colon derecho sobre la superficie hepática (Fig.2).
Se decidió su ingreso y observación.
Ante la persistencia del cuadro clínico sin mejoría tras 48 horas de hospitalización, se decidió realizar una laparoscopía exploradora. En la intervención se evidenció cavidad abdominal sin líquido libre ni signos de peritonitis, ausencia de lesiones estructurales en los órganos abdominales.
Colon inrterhepatofrénico, transverso y ángulo hepático normoposicionados, sin evidencia de estrangulación ni obstrucción. Integridad del hígado, estómago, bazo, y estructuras intestinales. No se encontraron otras alteraciones anatómicas o patológicas. Dado que los hallazgos fueron normales y no se identificaron causas quirúrgicas para el cuadro clínico, se decidió concluir el procedimiento sin intervenciones adicionales.
El postoperatorio se cursó en sala de cirugía general. La paciente evolucionó favorablemente durante las primeras 48 horas posteriores a la cirugía, con resolución completa de los síntomas. Ante su buena evolución clínica y la ausencia de complicaciones, se otorgó el alta médica con recomendaciones habituales y seguimiento ambulatorio.
Discusión
El síndrome de Chilaiditi es un hallazgo extremadamente infrecuente.
Entre los factores predisponentes se destacan características anatómicas como un colon transverso redundante, la laxitud de los ligamentos hepatocólicos, la fascia de Toldt y el ligamento falciforme. Asimismo, factores ambientales como la constipación crónica, el adelgazamiento, las enfermedades pulmonares obstructivas y los antecedentes de múltiples embarazos también pueden jugar un papel relevante. Además, se han reportado casos de síndrome de Chilaiditi asociado a intervenciones médicas, incluyendo cirugía bariátrica, inserción de sonda enteral y colonoscopia.2,5
Su diagnóstico requiere estudios de imagen que confirmen la anomalía, cumpliendo los siguientes tres criterios:
El hemidiafragma derecho debe estar elevado por el intestino.
Debe simular un neumoperitoneo.
El borde superior del hígado debe encontrarse por debajo del diafragma izquierdo, tal como se evidenció en el caso presentado.2
Es importante mencionar los diagnósticos diferenciales prioritarios, como el neumoperitoneo secundario a la perforación de una víscera hueca o la presencia de una hernia diafragmática.
En cuanto al tratamiento, en pacientes asintomáticos con signo de Chilaiditi, el manejo es conservador. En casos de síndrome de Chilaiditi, se pueden requerir medidas como hidratación intravenosa, descompresión intestinal mediante sonda nasogástrica y enemas.1,3
La intervención quirúrgica está indicada únicamente cuando el paciente no responde al tratamiento conservador, cuando hay evidencia de isquemia intestinal o alta sospecha de diagnósticos diferenciales. El tratamiento quirúrgico se determinará según los hallazgos específicos en cada caso. En situaciones de volvulación, necrosis o perforación del colon, se recomienda realizar una colectomía, mientras que en casos menos graves, como en el tratamiento de un vólvulo cecal no complicado, una opción más conservadora podría ser la cecopexia.1,4
Conclusiones
El valor de este trabajo radica en la importancia de que los equipos quirúrgicos estén familiarizados con esta patología y su presentación radiológica, fortaleciendo así el vínculo entre la imagenología y la práctica clínica para un diagnóstico y manejo más preciso.
Según la bibliografía consultada, el manejo inicial de esta condición debe ser conservador, priorizando el tratamiento médico para evitar intervenciones quirúrgicas innecesarias.
Sin embargo, en nuestro caso, la laparoscopía exploradora fue necesaria para descartar complicaciones severas que pudieran requerir un abordaje quirúrgico.