Parte II. Malformaciones vasculares
Las malformaciones vasculares son lesiones benignas no tumorales secundarias a alteraciones en el desarrollo de la vasculatura en la embriogénesis1.
Se clasifican según la ISSVA en cuatro grupos: malformaciones simples, combinadas, con nombre de vaso mayor y asociada a otras malformaciones2. De manera más práctica también se pueden denominar de acuerdo al tipo de vaso que estén afectados: capilares, venosas, linfáticas o arteriales, o la combinación de cualquiera de ellas3,4.
Estas lesiones pueden estar presentes al nacimiento o desarrollarse en la evolución. Habitualmente no involucionan y dependiendo del tipo de lesión pueden crecer en proporción con el paciente o aumentar su crecimiento espontáneamente3,4.
Las malformaciones vasculares engloban diversas entidades muy diferentes que van desde lesiones mínimas que no generan complicaciones hasta lesiones grandes que pueden llegar a comprometer la vida del paciente. Por ello es fundamental el diagnóstico certero a fin de realizar el seguimiento adecuado y el tratamiento oportuno en caso que lo requiera3,4.
Si bien el diagnóstico puede ser clínico, en muchos casos se requieren estudios de imagen que orienten a clarificar la naturaleza de la lesión y el tipo de vaso que está comprometido y su flujo, así como investigar el componente no visible de las mismas y compromiso de tejidos profundos o esquelético3,4. Pueden clasificarse según sus características endoteliales o sus patrones de flujo angiográfico5. Existe un gran número de modalidades de imagen para la evaluación de las malformaciones vasculares, siendo algunas más adecuadas para cada tipo de lesiones5.
El primer estudio a solicitar en caso de sospecha de una malformación vascular es la ecografía modo B y el eco Doppler, siendo ambas técnicas de primera línea6. El eco Doppler color es útil para evaluar las características hemodinámicas de los vasos que componen la lesión evaluando la dirección y velocidad del flujo de sangre y además aporta información anatómica de los vasos3,5. A partir de este estudio se pueden determinar lesiones de bajo flujo, en las que se encuentran espectros hemodinámicos fásicos (que pueden corresponder a vasos venosos) o ausencia de flujo (en lesiones linfáticas) y lesiones de alto flujo que presentan un espectro Doppler arterial, ya sea de alta resistencia o de baja resistencia. Esta técnica es no invasiva e inocua, así como accesible, por lo que debería ser la primera en solicitarse en la valoración de estos pacientes. Teniendo en cuenta que es un estudio técnico dependiente es bueno contar con profesionales capacitados para su realización3.
Las radiografías simples son útiles para evaluar alteraciones en el crecimiento de los huesos y flebolitos en las malformaciones venosas, si bien en la actualidad, debido a otras modalidades más específicas, ha quedado en desuso para el diagnóstico o seguimiento de estas lesiones5.
La resonancia magnética es una técnica excelente no invasiva y no ionizante que aporta información detallada sobre los tejidos blandos y es útil para definir la anatomía y la extensión de la lesión. El uso de angiografía y venografía con resonancia magnética permite diferenciar el flujo rápido del flujo lento. Aunque la resonancia magnética está aceptada como test diagnóstico inicial para las malformaciones vasculares, otras técnicas más invasivas suelen ser elegidas con propósitos terapéuticos, como la angiografía que es utilizada para la embolización y la caracterización de la lesión5.
Habitualmente con la clínica y la imagen del eco Doppler se arriba al diagnóstico de las malformaciones vasculares y de acuerdo a las características de la lesión se puede continuar con la valoración del paciente mediante otras técnicas de imagen, como resonancia magnética, tomografía, angiorresonancia, arteriografía o flebología de acuerdo al caso5.
En cuanto al tratamiento de estas lesiones varía de acuerdo al tipo de lesión5.
Malformaciones capilares
Las malformaciones capilares (MC) son lesiones de bajo flujo presentes frecuentemente al nacimiento4.
Dentro de las más frecuentes se encuentran la mancha salmón, las malformaciones capilares de piel y mucosas (mancha en vino de Oporto) y las telangiectasias, entre otras7.
Mancha salmón
Comprende una mácula rosada que habitualmente se localiza en párpados, glabela (beso de ángel), nuca (picotazo de cigueña) y región sacra (Figura 1). Esta lesión es muy frecuente y aparece en el 30%-50% de los recién nacidos. Habitualmente retrocede en los primeros meses de vida, con excepción de la ubicada en nuca que tiende a persistir1.
En casos extensos o segmentarios en zona facial debemos descartar entidades sindromáticas como lo son el síndrome de Beckwith-Wiedemann (mancha salmón persistente en zona media de la frente), el síndrome de macrocefalia-malformaciones capilares (lesiones tipo mancha salmón prominentes centrofaciales) o el síndrome Nova (mancha salmón en la glabela)8. Si la mancha salmón se encuentra en zona de miembros y es extensa o segmentaria se debe valorar síndromes asociados, como malformación capilar con sobrecrecimiento.
Mancha en vino de Oporto
Se presenta en forma de máculas eritemato-rosadas con bordes bien definidos, que en la evolución adquieren un color rojo-violáceo intenso, habitualmente son unilaterales (Figura 2). La localización más frecuente es en la cara (80%)1,9,10.
En la evolución pueden desarrollar hipertrofia de los tejidos subyacentes, así como la aparición de otras lesiones, como granulomas piogénicos1,9,10.
Si son extensas o segmentarias se pueden asociar a síndromes (síndrome de Sturge Weber si se localiza en cara, síndrome de Cobb si se localiza en el tronco) o disrafismo espinal si está presente en línea media lumbar, por lo que éstas se deben estudiar1,9,10.
El diagnóstico es habitualmente clínico y no se requieren estudios de imagen para su confirmación, en ocasiones se puede solicitar eco Doppler para descartar compromiso profundo de vasos1,9,10.
El tratamiento de primera línea es con láser de colorante pulsado (595) o Nd YAG (1.064 nm)1,3,4. Se postula que la precocidad del tratamiento mejora los resultados estéticos3,4.
A. Malformaciones venosas
Las malformaciones venosas son lesiones de bajo flujo formadas por venas anómalas que mantienen distintos grados de comunicación con las venas adyacentes. Clínicamente se presentan como tumoraciones azuladas, blandas y comprensibles que aumentan de tamaño con las maniobras de Valsalva, aparecen con mayor frecuencia en extremidades, cabeza y cuello (Figura 3). No presentan cambios de temperatura local ni frémito1.
Están presentes al nacimiento, pero en ocasiones no son evidentes1, habitualmente son asintomáticas, sin embargo, las lesiones de mayor tamaño en su evolución pueden sufrir complicaciones como inflamación y episodios de trombosis, lo que puede generar dolor, ulceración o sangrado1,4.
Las malformaciones venosas típicas son únicas, sin embargo, ante la presencia de malformaciones venosas múltiples o extensas debemos pensar en trastornos asociados locales o sistémicos (síndrome de Klippel-Trenaunay si se localiza en miembros inferiores u otros síndromes de sobrecrecimiento, síndrome de Bean, entre otros)1,10.
Para su valoración la ecografía y el eco Doppler color son fundamentales. En la ecografía modo B se presentan como estructuras anecoicas o hipoecoicas homogéneas de bordes irregulares, compresibles, con poco estroma fibroso con un patrón mixto de cavernas hipoecogénicas y septos hiperecogénicos, en ocasiones se pueden visualizar algunos flebolitos, lo que es muy específico de las malformaciones venosas, pero se ven en solo el 16% de los casos11.
Con respecto al eco Doppler color las malformaciones venosas presentan bajo flujo que se aprecian mejor con maniobras de Valsalva o de compresión-descompresión; se suelen identificar venas que alimentan la malformación y que pueden presentar flujo monofásico en el 78% de los casos, bifásico en el 6% y sin flujo en el 16%. Un flujo bifásico podría corresponder con lesiones mixtas y la ausencia de flujo puede representar trombosis o bajo flujo menor al límite detectable11. Suelen presentar un espectro fásico venoso3,6.
Otras técnicas que pueden requerirse para completar la valoración en algunas lesiones extensas o profundas son la resonancia magnética, tomografía computada o la flebografía (en casos en que se plantee tratamiento endovascular)3,4.
En la tomografía computada las malformaciones venosas se ven hipodensas y pueden ser heterogéneas según el grado de infiltración del tejido graso. La presencia de calcificaciones en la lesión o alteración de las estructuras óseas próximas puede ser característico11.
En la resonancia magnética las malformaciones venosas aparecen típicamente como lesiones de baja señal, aunque pueden verse hiperintensas según la presencia de grasa intralesional. Una intensidad heterogénea también se puede observar debido a la diferencia en la intensidad de la señal según la presencia de hemorragia o trombosis11.
En cuanto a la venografía, la misma es útil para la caracterización anatómica de las malformaciones venosas. Se realiza para confirmar la presencia de un sistema venoso profundo normal y para identificar la totalidad de la extensión de la malformación venosa y sus vasos de drenaje, que tiene implicancias pronósticas y terapéuticas11.
Es importante destacar que ante lesiones venosas extensas o combinadas debe realizarse un estudio básico de coagulación: tiempo de protrombina, fibrinógeno, dímeros D y recuento plaquetario para la valoración del estado protrombótico que presentan estos pacientes, ya que tienen aumentado el riesgo de trombosis venosas tanto localizadas como a distancia3,4.
Habitualmente estas lesiones no generan complicaciones, por lo que en su mayoría la conducta puede ser expectante. Las intervenciones mínimas que se indican, según el caso, son la elastocompresión local realizada a medida para el paciente y los AINES si presentan dolor1,4.
En caso de requerir tratamiento, éste se adecuará de acuerdo a la lesión, el tamaño y la localización. Una opción de tratamiento es la escleroterapia percutánea (inyección de sustancias esclerosantes en el interior de los vasos) produciendo inflamación y formación de un trombo que bloquea el vaso. Entre los esclerosantes más usados se encuentran: bleomicina, alcohol, polidocanol (0,25%-3%), microespuma de polidocanol o la glicerina crómica3.
La cirugía es un procedimiento que le sigue a la terapia esclerosante y se reserva para lesiones remanentes que no han respondido o tuvieron una respuesta parcial al tratamiento esclerosante inicial y en las cuales se mantiene un compromiso funcional o defecto estético que afecta la calidad de vida del paciente1,3.
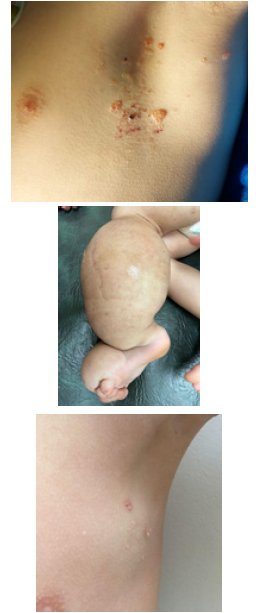
B. Malformaciones linfáticas
Estas lesiones (tradicionalmente llamadas linfangiomas) se forman a partir del desarrollo anormal del sistema linfático. Están presentes en un 50% al nacimiento y el 90% se diagnostica antes de los 2 años de vida12. Pueden aparecer en cualquier lugar del cuerpo, pero con mayor frecuencia se localizan en cara y cuello, así como zona proximal de extremidades y tronco12-14.
Clásicamente las malformaciones linfáticas se clasifican de acuerdo al tamaño de las vesículas que lo componen pudiendo ser macroquísticas, microquísticas o combinación de ambas (Figura 4).
(4)(4)(4,7)(11)(4,12)(11)(11)(1,3,4,12,13)(3,12,13)(14)(14)(14)(14)
Malformaciones arterio-venosas
Son las malformaciones vasculares más agresivas, muy poco frecuentes. Comprenden anomalías vasculares de alto flujo en donde se desarrolla una comunicación directa entre arteria y vena sin lecho capilar de por medio4,15.
En general están presentes al nacimiento o se hacen visibles en la primera infancia. Clínicamente se presentan como lesiones eritemato-violáceas que causan deformidad de la zona, suelen estar calientes y tener frémito15.
Las lesiones que se diagnostican más allá de los 40 años pueden eventualmente ser adquiridas, especialmente tras un traumatismo, como ocurre en zonas acrales. Estas lesiones parecen reactivas y no se ven influenciadas por los cambios hormonales, como ocurre en las lesiones de diagnóstico temprano15.
Para el diagnóstico de las malformaciones arterio-venosas (MAV), además de la clínica, se requiere la realización de pruebas de imagen15. La ecografía suele ser el primer estudio a realizar, presenta múltiples estructuras anecoicas bien definidas11 donde se observan lesiones de alto flujo con ondas arterio-venosas compuesta por arterias y venas gruesas y pulsátiles15. En el eco Doppler color se pueden identificar patrones de flujo vascular tanto de alimentación como de drenaje. Las ondas de flujo de las arterias de alimentación indican una baja resistencia periférica y las venas drenantes dilatadas muestran un flujo pulsátil11,15.
En la tomografía computada se pueden identificar múltiples arterias de alimentación agrandadas con derivación rápida hacia venas drenantes. Además, los datos en 3D pueden ser utilizados para mapear la malformación antes de una intervención endovascular o quirúrgica11,15.
En la resonancia magnética pueden ser vistas como lesiones lineales o focales de señal baja en imágenes ponderadas en T1 y T2 debido a fenómenos de ausencia de flujo. Típicamente, estas lesiones carecen de un componente de tejido blando o una masa identificable. La angiografía por resonancia magnética puede identificar con éxito arterias y venas anormales, aunque es posible que no se identifique completamente su extensión11,15.
La angiografía se recomienda solo cuando el examen de resonancia magnética es ambiguo o si se contempla una intervención vascular, teniendo una utilidad terapéutica. La apariencia angiográfica clásica de las MAV muestra múltiples arterias de alimentación hipertrofiadas que se desvían rápidamente hacia venas drenantes dilatadas a través de un nido. También es posible identificar componentes directos de fístula arterio-venosa con un desvío venoso rápido11,15.
Las MAV pueden ser aisladas o formando parte de diversos síndromes, como el síndrome de malformaciones capilares-malformaciones arteriovenosas, que es una enfermedad genética dentro del grupo de las rasopatías, autosómica dominante, que se presenta con malformación capilar arteriolar y fístulas arterio-venosas, presentado mutaciones en el gen de Rasa-1, también se asocia con el síndrome de Parkes-Weber y Rendu-Osler-Weber, entre otros14. Las formas esporádicas presentan mutaciones MAP2K114.
Las MAV son lesiones de difícil tratamiento y su manejo debe planificarse desde un equipo multidisciplinario dada la complejidad del mismo, el cual va a depender del tamaño y localización de la MAV, así como de la edad del paciente y la evolución de la lesión15.
La clínica se puede describir utilizando el sistema de estadificación de Schobinger, el cual divide a estas malformaciones en cuatro estadios clínicos que pueden orientar las opciones terapéuticas15.
En general, se opta por una conducta conservadora, ya que una embolización o procedimiento quirúrgico parcial puede ser un gatillante para el crecimiento de la MAV favoreciendo sus complicaciones, por lo que debe realizarse por un equipo especializado en estos cuadros12. Teniendo esto en cuenta, si dado el caso se debe tomar una conducta intervencionista, las opciones terapéuticas serían la cirugía o la embolización (previo a la cirugía o para reducir la pérdida sanguínea)4,15. El objetivo principal de los dermatólogos es realizar un correcto diagnóstico para evitar, de este modo, tratamientos innecesarios.
En cuanto a los genes asociados se han encontrado mutaciones en KRAS, NRAS, BRAF y MAP2K1 (también conocido como MEK1) que podrían derivar en futuros tratamientos dirigidos16,17. Los inhibidores MEK1 que ya se utilizan en cáncer pueden ser una opción de uso compasivo para estos pacientes que actualmente tienen pocas alternativas no invasivas. Los inhibidores de MEK incluyen Trametinib (Mekinist), Cobimetinib (Cotellic) y Binimetinib (Mektovi)16,17.
En cuanto al pronóstico, los niños que presenten una exacerbación de una MAV a una edad temprana tendrán un peor pronóstico, con un mayor número de procedimientos quirúrgicos, morbilidad y secuelas, si lo comparamos con aquellos pacientes adultos que presentan cambios a la edad de 40-50 años15.
La evolución de las lesiones se manifiesta como un incremento de la comunicación, resultando en un robo arterial y una hipertensión venosa, reduciendo así la perfusión tisular. Esta isquemia tisular se manifiesta con dolor, ulceración y sangrado4,15.
Conclusiones
Si bien muchas de las lesiones vasculares son benignas y transitorias, otras pueden generar complicaciones. El diagnóstico y tratamiento de muchas de estas lesiones vasculares debería llevarse a cabo mediante un equipo multidisciplinario.
Es importante tener en cuenta que estas lesiones pueden asociarse a síndromes complejos.
Los padres deben recibir educación y consejo sobre la patología y las opciones terapéuticas, así como consejo genético en caso de pensarse en síndromes de causa genética, sobre todo aquellos que tienen una implicancia terapéutica.