Introducción
El herpes zóster (HZ) es una enfermedad favorecida por un deterioro en el sistema inmunológico del huésped en la que el virus se reactiva después de mantenerse alojado en los nervios en estado latente posterior a una infección primaria1. Su incidencia es aproximadamente de 2,6/1.000 casos por año en niños con antecedente de infección por varicela. Se presenta predominantemente en la edad adulta o en personas inmunosuprimidas y es poco frecuente en la infancia. Los factores de riesgo descritos para su aparición son la ausencia de inmunización contra varicela, el estado de inmunosupresión y el estrés físico o psicológico1,2. El virus varicela zóster (VVZ) es un herpes virus humano neurotrópico, que pertenece al género Alphaherpesviridiae, ha sido detectado en los ganglios de la raíz dorsal, ganglios de los nervios craneales y ganglios del sistema nervioso entérico. Puede provocar complicaciones graves como neuralgia, diseminación visceral, HZ oftálmico, HZ ótico, necrosis retiniana aguda, compromiso neurológico y sobreinfección bacteriana, por lo que un diagnóstico y tratamiento oportuno determina su pronóstico1,3.
Se describe el caso de una paciente adolescente con HZ facial que compromete rama mandibular del trigémino, cuyo diagnóstico se hizo con las manifestaciones clínicas y el antecedente de infección por varicela.
Descripción del caso
Paciente adolescente de 11 años con antecedente de varicela zóster a los 4 años de vida, con esquema de inmunizaciones completo para la edad. Acude a consulta de urgencias en compañía de su madre refiriendo sintomatología de tres días de evolución dada por erupción vesicular que afectaba hemicara derecha, pabellón auricular y cavidad oral a nivel lingual, recibió tratamiento oral con aciclovir y tópico por tres días; sin embargo, con progresión de las lesiones y adicionalmente dolor, edema, eritema y calor local en zona contigua a órbita derecha, razón por la cual decide consultar a un hospital de mayor complejidad.
Al examen físico con dermatosis facial, en diferentes estadios, con presencia de lesiones vesiculosas y otras en fase de costra, localizadas en cara, a nivel del dermatoma de la rama mandibular del trigémino (Figura 1 A) asociado a lesiones de la misma característica que comprometían la región ipsilateral de la lengua, el trago y raíz del hélix sin comprometer lóbulo, hélix ni otras zonas del pabellón auricular (Figura 1 B - C). Se hace impresión diagnóstica de HZ facial y se decide hospitalizar. Hemograma de características normales, la serología para herpes I y herpes II fueron negativas. Se inició manejo con aciclovir sistémico endovenoso y tópico, corticoesteroides y antibioticoterapia endovenosa por la sobreinfección bacteriana. La valoración por otorrinolaringología reveló que no había compromiso auditivo. Las pruebas de Webber y Rinne fueron normales. Se solicitó reacción en cadena de la polimerasa (PCR) para VVZ, el que fue informado como negativo.
Discusión
Se describe la presentación clínica de una paciente escolar inmunocompetente con HZ facial con compromiso del nervio trigémino, al tratarse de un evento clínico poco frecuente en la infancia, aunque de alta relevancia en nuestro medio tanto por el potencial de complicaciones y secuelas físicas y emocionales, como por las implicaciones a nivel de salud pública en la era posvacunal.
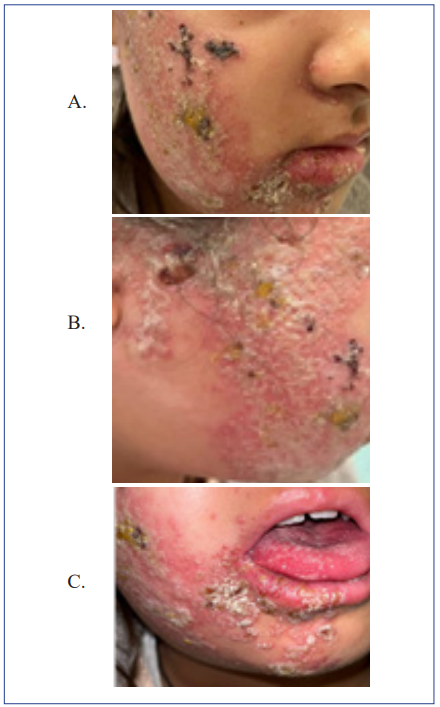
Figura 1: Lesiones vesiculosas y costra localizadas en cara a nivel del dermatoma de la rama mandibular del trigémino. A. Vesículas en fase costrosa, con eritema y superficie cutánea rugosa a nivel del dermatomo de rama V3 del nervio trigémino. B. Lesiones vesiculares en región del trago y raíz del hélix. C. Lesiones vesiculares eritematosas en región derecha de la lengua. Fotografía autorizada por madre y paciente.
El VVZ es el desencadenante de la varicela en su infección primaria, empero, por su capacidad de permanecer en estado latente en los nervios donde se aloja, y más específicamente en el caso descrito, a nivel del ganglio de Gasser, donde posteriormente a su reactivación alcanza el dermatoma del nervio comprometido a través del nervio trigémino y en este caso de su rama mandibular logrando generar lesiones en la piel, lo cual, al tener en cuenta la inervación de la cara, puede conllevar a errores diagnósticos al realizar el abordaje de casos como el descrito previamente. El HZ se considera una patología con predilección por adultos mayores y pacientes con compromiso del sistema inmunológico, aunque en pediatría su incidencia es de 0,45/1.000 personas-año en edades entre 0 y 14 años, con una menor incidencia registrada en la población inferior a 5 años, en la que se describen 20 casos por cada 100.000 personas-año, mientras que los adolescentes representan el grupo poblacional con mayor frecuencia de casos4,5. Los niños no constituyen el grupo poblacional predilecto de esta entidad y cuando se presenta generalmente se asocia a estados de inmunosupresión. En el caso descrito se trata de una paciente escolar previamente sana, con esquema de inmunización básico completo para el país, pero con antecedente de infección por varicela. En algunos casos se ha implicado a la vacunación contra este agente como un factor de riesgo para el desarrollo de HZ, ya que se trata de una vacuna elaborada con virus vivos, la cual hace parte del esquema de vacunación obligatorio en nuestro país6. En el estudio de cohorte prospectivo de Raferty se encontró que el riesgo podría disminuir en un 64% en los niños después de la vacunación contra la varicela7. La vacuna de VVZ podría afectar la incidencia del zóster de dos maneras, la primera, mediante la reactivación directa de la cepa vOka puede causar zóster entre individuos vacunados. Sin embargo, los estudios in vitro de un VVZ modelo de latencia que utiliza neuronas de células madre pluripotenciales inducidas muestran que tanto vOka como VVZ de tipo salvaje, que son igualmente capaces de mantener estado de latencia, aunque vOka tiene menor capacidad de reactivarse, lo cual se encuentra respaldado por estudios que muestran tasas más bajas de zóster entre los niños vacunados que entre los infectados naturalmente con el virus salvaje8. Posteriormente al período de incubación, que en ocasiones puede acompañarse de hiperestesia en los pacientes mayores, aparece un exantema máculo-papular rojizo con la aparición de vesículas eritematosas agrupadas en racimos, que posteriormente siguen el o los dermatomas afectados, con posterior ruptura de las vesículas formando costras cubriendo lesión primaria. En la niñez los síntomas constitucionales pueden no estar presentes, sin embargo, cuando existe algún grado de inmunosupresión pueden aparecer síntomas tales como malestar general, dolor, fiebre y cefaleas, además de lesiones diseminadas con afectación visceral9. Existe una afectación superior en dermatomas que van de D3 a L25, cuando compromete la cara se debe delimitar de manera adecuada el dermatoma comprometido, cuando existe compromiso de ramas del trigémino pueden aparecer lesiones de similares características a las descritas previamente en las regiones que abarca, como son mandíbula, boca, ojos o lengua, mientras que si compromete al nervio facial se debe descartar el síndrome de Ramsay Hunt, en el cual aparecen lesiones en el conducto auditivo y la lengua. Este constituye el principal diagnóstico diferencial en el caso descrito, dado a que el trayecto de las lesiones presentes mimetiza esta entidad; sin embargo, el examen clínico constituye la herramienta esencial en casos como este, en el cual se descartó el compromiso del nervio facial, que se limitaba, como fue descrito previamente, a la rama mandibular del nervio trigémino10. En casos como estos, múltiples métodos diagnósticos pueden ser utilizados. La prueba de Tzanck, la cual se basa en el examen directo de las lesiones, por lo general muestra células gigantes multinucleadas y cuerpos eosinofílicos cuando se tiñen con tinción de Giemsa, tinción de Wright o azul de metileno, además, no es posible cultivar el virus a partir de los ganglios afectados, aunque generalmente es detectable la presencia del ADN viral mediante PCR. Cabe resaltar que las pruebas complementarias se pueden obtener de manera tardía, por lo que para realizar el diagnóstico puede ser suficiente evaluar las manifestaciones clínicas, lo cual debe dar paso al inicio del tratamiento médico de manera oportuna con el fin de evitar la progresión de la infección y las complicaciones médicas asociadas1,11.
El tratamiento del HZ se basa en el uso de medicamentos antivirales como el aciclovir, valaciclovir de manera endovenosa, preferiblemente con inicio a las 48 horas de iniciada la sintomatología, posteriormente se puede continuar el manejo vía oral hasta completar la duración pautada hasta 7 a 10 días en pacientes inmunocompetentes y requerir 14 días de tratamiento en pacientes inmunocomprometidos. Si se demuestra resistencia al aciclovir, el famciclovir es una alternativa a utilizar en estos casos. Se pueden usar ciclos cortos de esteroides sistémicos para disminuir el compromiso inflamatorio secundario que ofrece esta patología6,11,12. Niños cuya complicación más frecuente se considera la sobreinfección de las lesiones pueden requerir un curso corto de manejo con antibacterianos para tratar la infección de tejidos blandos secundaria al compromiso cutáneo provocado por el zóster3. Sin embargo, uno de los aspectos principales en el manejo es el hecho de que requiere un inicio precoz con el fin de evitar el posible desarrollo de complicaciones. El HZ en la mayoría de los casos de los niños sin comorbilidades tiene un curso leve a moderado y suele resolverse en una a tres semanas, contando además con un pronóstico favorable, a diferencia de los pacientes con estados de inmunosupresión en quienes las complicaciones son más frecuentes, graves y en ocasiones letales13,14.
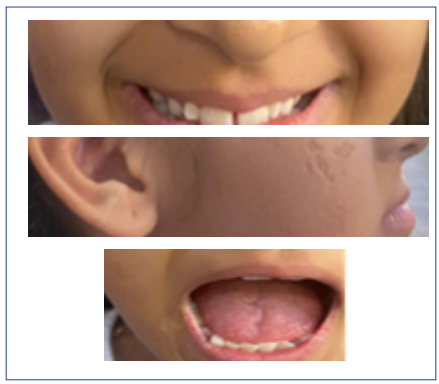
La neuralgia posherpética del trigémino constituye una de las complicaciones que representa una mayor morbilidad, se considera la complicación crónica más común de la infección por HZ, se desarrolla en un plazo de uno a tres meses luego del sanado de las lesiones por HZ, se caracteriza por dolor, parestesia, hipoestesia o alodinia y puede persistir durante meses y años2,11. En el control posterior a su egreso, al mes, la paciente muestra desaparición completa de las lesiones y los seguimientos posteriores a tres años no han evidenciado la reaparición de las secuelas ni complicaciones como neuralgia del trigémino (Figura 2). La mayoría de casos reportados de compromiso de la rama mandibular del nervio trigémino radican en la edad adulta. En niños se describe con menor frecuencia, sin embargo, debe realizarse mediante un examen clínico detallado con el fin de lograr la mayor precisión diagnóstica y evitar la confusión a nivel del compromiso facial. En una cohorte de 60 pacientes se encontraron tres pacientes con compromiso del nervio trigémino, uno de ellos con afección oftálmica, y con mayor frecuencia en pacientes menores, de los cuales solo el 76% reportaron antecedente de varicela14.
Conclusiones
El HZ facial es una patología con gran impacto en la salud de los niños secundario a la gravedad de las secuelas físicas y emocionales que puede generar. Su diagnóstico es exclusivamente clínico y la obtención de pruebas negativas, mientras se haya descartado otra etiología, nos obliga a instaurar tratamiento de manera temprana para mejorar el pronóstico y disminuir las secuelas en los niños. En esta discusión se revisan aspectos importantes de esta entidad como su epidemiología, factores de riesgo, manifestaciones clínicas, abordaje terapéutico y medidas de prevención.