Introducción
La atresia duodenal (AD) es una patología congénita poco frecuente causante de obstrucción parcial o total del tránsito digestivo, con una incidencia de 1 cada 5.000 a 10.000 nacidos vivos1-3. Afecta más frecuentemente a niñas y presenta asociación lesional hasta en 45% a 65% de los casos, principalmente trisomía 21 (50%), malformaciones cardíacas (25% a 65%) y malrotación intestinal (30%)1-4. Hasta el 81% presenta polihidramnios si la obstrucción es completa, por lo que el 45% de los pacientes son prematuros y hasta un tercio presenta retraso en el crecimiento intrauterino3. El diagnóstico se puede obtener por ecografía prenatal en alrededor de un 50% de los casos1-5.
Se clasifica en tipos I a III, presentando en la de tipo I interrupción de la luz, total o parcial, con pared externa continua. Entre éstas se destaca la variante en “manga de viento”, donde una membrana genera un fondo ciego distal al sitio de implantación. En la de tipo II presenta interrupción completa de la pared, con cabos separados, unidos por un cordón fibroso, y la tipo III con ambos cabos completamente separados3.
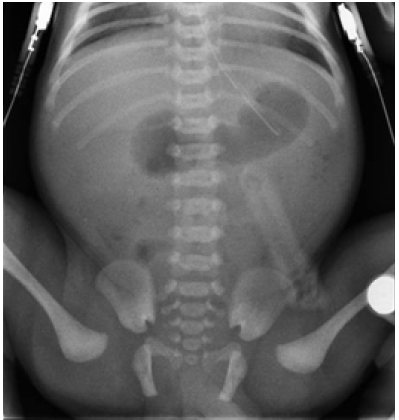
Se puede manifestar al nacimiento como una oclusión intestinal, habitualmente con residual gástrico bilioso, vómitos y la imagen en “doble burbuja” patognomónica de obstrucción a nivel duodenal en las radiografías abdominales (Rx). La ausencia de gas distal en éstas confirma que la obstrucción es completa. Cuando la obstrucción es incompleta puede manifestarse en etapas más avanzadas junto con la introducción de alimentos sólidos.
El tratamiento ha evolucionado ampliamente desde el primer caso, reportado por Ladd en 1931. Hoy existen distintas opciones terapéuticas según el tipo de atresia. Puede ser tanto endoscópica como quirúrgica para la membrana duodenal, mientras que los demás tipos requieren una duodeno-duodeno anastomosis, pudiendo realizarse tanto por abordaje convencional como por vía laparoscópica1,3-9. Este último abordaje se ha desarrollado notoriamente en los últimos 20 años, siendo descrito por primera vez por Bax en 20016, seguido por Rothenberg en 20029 con la primera serie de casos. Los resultados reportados son similares al del abordaje convencional, con las ventajas ya conocidas que son ofrecidas por la laparoscopía: menor daño parietal con menor riesgo de eventración y evisceración, menor dolor posoperatorio, menor índice de infecciones de la herida operatoria, sumadas a la reinstalación precoz de la vía oral y menor tiempo de internación5,10.
La sobrevida es de 95%1-5. La morbilidad llega hasta 12%-15%, siendo poco frecuentes las complicaciones tempranas, como fuga anastomótica, hemorragia e infección del sitio quirúrgico1,3.
La mortalidad se encuentra relacionada con las patologías asociadas, principalmente cardiovasculares (Roth, 2009)1,5.
A continuación, se presentan los primeros dos casos reportados en Uruguay de abordaje laparoscópico de dicha patología.
Casos clínicos
Caso 1
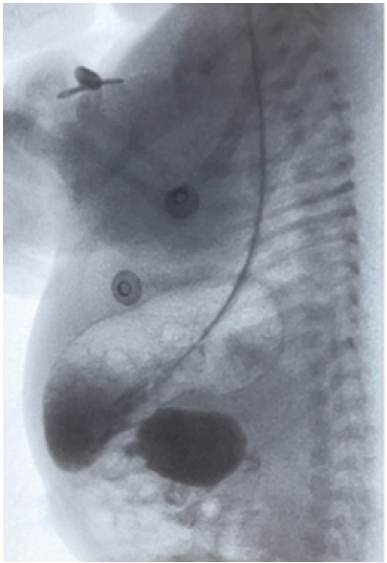
Recién nacido, sexo masculino, de 36 semanas de edad gestacional con un peso al nacer de 2340 g. Embarazo bien controlado, complicado con diagnóstico prenatal de trisomía 21 libre confirmado por amniocentesis. Ecografía a las 34 semanas informa imagen (Figura 1) en “doble burbuja” a nivel abdominal. En la recepción presenta 15 cc de residual gástrico bilioso oscuro y expulsa meconio. Ecocardiograma informa CIV perimembranosa con shunt de izquierda a derecha y estenosis pulmonar leve.
Presenta vómitos biliosos en las primeras 12 horas de vida, por lo que se coloca semisentado, sonda nasogástrica (SNG) y se suspende vía oral. En Rx de abdomen se evidencian estómago y duodeno francamente dilatados (imagen en “doble burbuja”) (Figura 2) con gas distal en pelvis. Franca mejoría del cuadro clínico y se inicia nutrición parenteral.
Ecografía abdominal no evidencia alteraciones morfológicas.
Estudio contrastado de esófago-gastro-duodeno (EGD) a los cinco días de vida evidencia estómago y duodeno 1 dilatados y un pasaje filiforme intermitente a duodeno 2.
Con planteo de obstrucción duodenal incompleta se coordina la cirugía.
Dado el buen estado general del paciente se decide realizar abordaje laparoscópico, siendo este el primer caso reportado en nuestro país.
Caso 2
Lactante de 7 meses, sexo femenino. Embarazo complicado con diabetes gestacional, cesárea a las 36 semanas. Pretérmino tardío, diagnóstico neonatal de trisomía 21 libre. CIV y CIA membranosa con repercusión hemodinámica que requirió resolución quirúrgica a los cinco meses.
Episodio de hematemesis a los cuatro meses sin repercusión hemodinámica. Ingresa a cuidados intensivos. Ecografía abdominal evidencia dilatación del bulbo y primera porción duodenal. En Rx de abdomen no presenta imagen de “doble burbuja”. EGD evidencia pasaje filiforme a través del duodeno, a las 18 horas presentaba contraste en recto. Dada la buena evolución, se otorgó alta con seguimiento en policlínica de gastroenterología y endoscopía digestiva pendiente.
A los siete meses de vida presenta vómitos de contenido gástrico y sanguinolento, sin otras alteraciones. Al examen se encontraba decaída, deshidratación moderada, tiempo de recoloración normal, RR 88 lpm. Abdomen blando, depresible e indoloro. Ingresa a cuidados intensivos donde se realiza hidratación intravenosa y se coloca SNG, obteniendo gasto sanguinolento.
Se realiza endoscopía digestiva que evidencia gastritis aguda con fibrina, píloro edematoso, bulbo eritematoso con cicatrización y por debajo pasaje filiforme que no permite el paso del endoscopio. Se deja SNG. Inicia tratamiento para gastritis con omeprazol y paulatinamente vía oral trófica.
Se revisan las imágenes del EGD constatando nuevamente pasaje filiforme en duodeno que impresiona zona de estenosis duodenal y se coordina cirugía laparoscópica asistida con endoscopía digestiva.
Metodología
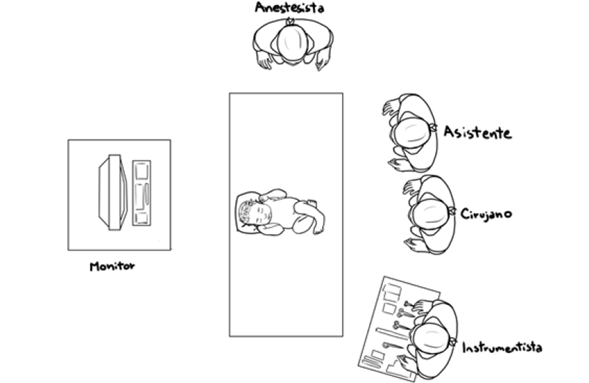
Se colocó a ambos pacientes en posición transversal a la mesa operatoria sobre un realce. Se realizó neumoperitoneo abierto con presión de 8 mm/Hg y tres puertos, umbilical de 5 mm y dos de 3 mm en los flancos (Figura 3).
Ambos casos presentaban ciego con rotación incompleta en hipocondrio derecho. Se realizaron puntos tractores transparietales levantando el ligamento redondo y duodeno 2 sobre el antro gástrico para exponer ampliamente las primeras porciones duodenales.
La pared duodenal era continua en ambos pacientes, presentando dilatación hasta duodeno 2.
Se realizó endoscopía digestiva en el segundo caso, pero no se logró identificar la membrana.
En el primer paciente se utilizó la técnica descrita por Kimura2,5,11, realizando una duodenotomía transversal proximal a la membrana y otra longitudinal distal a ésta, con duodeno-duodenoanastomosis en forma de diamante (Figura 4).
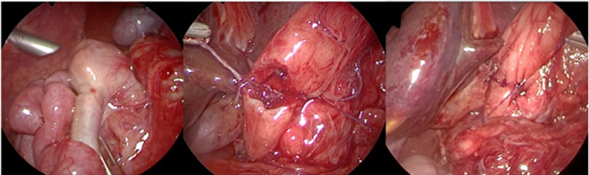
Figura 4 Intraoperatorio paciente 1, zona de transición, sutura de la cara posterior y sutura completa.
En el segundo paciente se realizó una duodenotomía longitudinal en el sector dilatado y otra en el sector distal. Se pasó una pinza de Maryland entre éstos, para luego incidir sobre la pared anterior uniendo ambas duodenotomías, resección de la membrana y cierre transversal de la pared anterior del duodeno.
Se realizaron suturas interrumpidas de poliglactina 910 5.0 y 4.0, respectivamente. Ninguna presentó fugas en la prueba neumática y no se dejaron sondas transanastomóticas ni drenajes.
En ningún caso se realizó corrección de la rotación incompleta de colon dado que no generaba alteraciones funcionales, y no se dejaron sondas transanastomóticas debido a dificultades para progresarlas.
Resultados
Los tiempos operatorios fueron de 210 y 180 minutos. Ambos pacientes cursaron el posoperatorio inmediato en cuidados intermedios, ventilando al aire, sin requerimientos de inotrópicos ni transfusiones, retomando vía oral trófica a las 48 horas y alcanzando nutrición enteral total al quinto día posoperatorio, con deposiciones presentes en las primeras 24 horas. El recién nacido recibió dexmetomedina por 48 horas, mientras que la lactante recibió ketoprofeno y dipirona. A ambos se les suspendieron los analgésicos a las 72 horas. Fueron dados de alta quirúrgica al séptimo día posoperatorio.
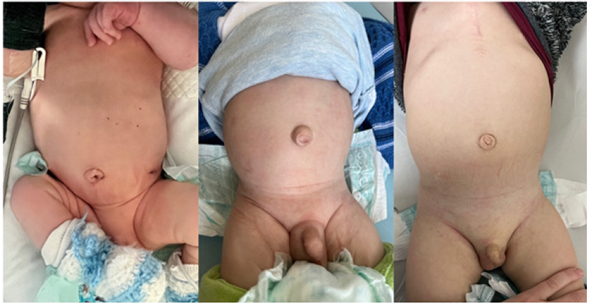
Ninguno presentó complicaciones intra ni posoperatorias. Ambos pacientes se encuentran en seguimiento en policlínica con buen crecimiento y desarrollo (Figura 5).
Discusión
En los últimos dos años se ha expandido en nuestro país el abordaje mínimamente invasivo para la resolución de patologías en recién nacidos y lactantes. Esto se vio motivado por la adquisición del material de laparoscopía adecuado y la resolución de patologías como la estenosis hipertrófica del píloro por esta vía.
Dicho abordaje fue descrito por primera vez para la atresia duodenal en 2001 por Bax6, y luego Rothenberg, en 20029, publicó la primera serie de cuatro casos. Hasta la fecha no se habían reportado casos en Uruguay.
La técnica demostró ser reproducible con el material que contamos en el CHPR.
La ventaja en la visualización de las estructuras por la magnificación y la ausencia de asas delgadas dilatadas2-5 es notoria. La sutura intracorpórea requiere experiencia y es esperable que el entrenamiento permita reducir los tiempos quirúrgicos.
El tiempo operatorio fue dentro del reportado en las distintas series, donde llegaban a superar los 300 minutos en algunos casos4,7,8, pero es esperable que al avanzar en la curva de aprendizaje éste disminuya5,7. Es probable que este tipo de sutura prolongue aún más el tiempo operatorio respecto a los que realizan sutura continua. Los resultados posoperatorios fueron excelentes y en cuanto a los tiempos para el inicio de la vía oral, el alcance de la nutrición completamente por esta vía y el alta quirúrgica fueron acordes a los reportados4-8. Los beneficios del abordaje laparoscópico en cuanto a menor daño parietal, menor dolor posoperatorio con bajos requerimientos analgésicos y mejor resultado estético son evidentes, además de disminuir el riesgo de eventración y evisceración5,9,10.
Conclusiones
El abordaje laparoscópico para la atresia duodenal es una técnica reproducible en nuestro medio. Aporta las ventajas del abordaje mínimamente invasivo en los resultados sumando las ventajas en la visualización durante la cirugía. Al momento conlleva tiempos operatorios prolongados que muy probablemente disminuyan al ganar experiencia. En este reporte de casos se retomó la vía oral precozmente a los pacientes, pero se requieren estudios comparativos con N mayores para poder compararlo estadísticamente con el abordaje convencional. En ningún caso la técnica agregó morbimortalidad de los pacientes.