Introducción
El absceso hepático (AH) es un proceso focal supurativo, poco habitual1. Dependiendo de la etiología, se puede clasificar en dos tipos: piógeno y amebiano. El absceso hepático piógeno (AHP) se caracteriza por la acumulación de pus, compuesto principalmente por neutrófilos y restos de tejido inflamatorio. Por el contrario, el absceso hepático amebiano (AHA) consiste en una acumulación de hepatocitos necróticos o apoptóticos, en los que la lisis de neutrófilos inducida por protozoos suele dar lugar a la ausencia de células inflamatorias2. Es una patología muy bien definida en la infancia, siendo más frecuente en adultos3, y requiere un diagnóstico y manejo oportuno para evitar su morbimortalidad. El desarrollo de las técnicas de imagen ha revolucionado su diagnóstico y tratamiento4, en especial en pediatría por ser una patología poco frecuente en la niñez5. La tasa global de mortalidad para AHA es de 10%-15%6 y en el caso de AHP está asociada con una mortalidad elevada en países desarrollados3. La etiología depende mucho del contexto clínico y geográfico. Entre los factores predisponentes tenemos la inmunosupresión, enfermedades hepato-biliares y diabetes mellitus6,7. Se presenta comúnmente por fiebre, dolor en hipocondrio derecho y hepatomegalia8. Si no se trata oportunamente, las complicaciones pueden incluir ruptura del absceso, sepsis, formación de fístulas, insuficiencia hepática y diseminación de la infección a otros órganos.
En nuestra región la incidencia de esta patología y sus complicaciones es relativamente baja y la literatura disponible en el contexto pediátrico sigue siendo limitada. No obstante, es fundamental estar familiarizados con el diagnóstico y manejo del absceso hepático para prevenir desenlaces adversos. A continuación, presentamos un caso clínico gestionado en 2024 en el Hospital Infantil Napoleón Franco Pareja (HINFP), Cartagena, Colombia, que subraya la importancia del reconocimiento temprano de esta condición en la práctica médica.
Descripción del caso clínico
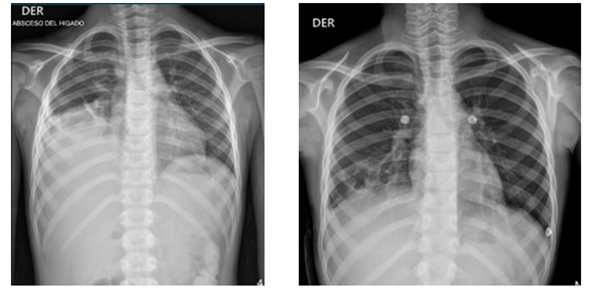
Niño de 8 años de edad, procedente de San Marcos, Sucre, sin antecedentes de relevancia, ingresa a urgencias de HINFP remitido porque presenta un cuadro clínico de 20 días de evolución consistente en fiebre, dolor en hipocondrio derecho y hepatomegalia. Se encuentra sin alteración de estado general y signos vitales en límites normales. En paraclínicos iniciales se evidencia marcada leucocitosis (>25.000 cel/mm3) con desviación a la izquierda, reactantes de fase aguda elevados (proteína C reactiva, velocidad de sedimentación globular), función renal y hepática conservada, hemocultivos por 2 sin desarrollo. Se realizan estudios de imágenes que incluyen ecografía de abdomen total y TAC de abdomen que reportan hígado de ecotextura heterogénea por la presencia de una lesión hipoecoica, de contornos irregulares, que compromete los segmentos II, III y IV, sin flujo al análisis Doppler color, que mide 90 x 58 x 58 mm, para un volumen estimado de 162 cc e hígado aumentado de tamaño por presencia de lesión focal, hipodensa, en rango de densidad líquida no acuosa de 8 x 6 cm, en segmento 8 (Figura 1), respectivamente. Se establece el diagnóstico de absceso hepático piógeno vs amebiano. El paciente había iniciado tratamiento antibiótico con trimetoprima-sulfametoxazol y meropenem cuatro días antes del ingreso, régimen que se suspendió al llegar al HINFP y en su lugar se inició ceftriaxona y metronidazol, además, se indica valoración multidisciplinaria: infectología pediátrica, gastroenterología pediátrica, radiología intervencionista, cirugía pediátrica. Al día siguiente el paciente presenta tos irritativa, sin deterioro de su estado general, se indica manejo antihistamínico. Por persistencia de síntomas y abolición de murmullo vesicular en hemitórax derecho a los tres días del ingreso al hospital se realiza radiografía de tórax (Figura 2), con reporte de ocupación parcial del hemitórax derecho en sus dos tercios inferiores asociado a borramiento de los ángulos costo y cardiofrénicos ipsilaterales sugestivo de derrame pleural. Se deriva a unidad de cuidados intensivos por riesgo de falla ventilatoria, y al día siguiente es drenado 20 cc de material purulento del hígado por parte de radiología intervencionista, con fijación de drenaje cerrado con posterior retiro cuatro días después por ausencia de secreción. Se realizan estudios microbiológicos de la secreción, incluyendo prueba de Gram y cultivo, sin aislamiento de microorganismos. Pasados dos días desde el drenaje de absceso hepático, por parte de cirugía pediátrica se drena 20 cc de material purulento de hemitórax derecho y decorticación, se fija tubo de tórax con posterior retiro cuatro días después por ausencia de secreción. Se reporta adenosina desaminasa (ADA) en líquido pleural negativa, cultivo para Mycobacterium líquido pleural negativo, cultivo líquido pleural (tres muestras) negativo, panel de neumonía en líquido pleural negativo, citoquímico de líquido pleural tipo exudado. El paciente evoluciona satisfactoriamente y egresó luego de dos semanas hospitalizado, culminando 14 días de manejo intravenoso con antibiótico (ceftriaxona y metronidazol) y seguimiento por parte de equipo multidisciplinario.
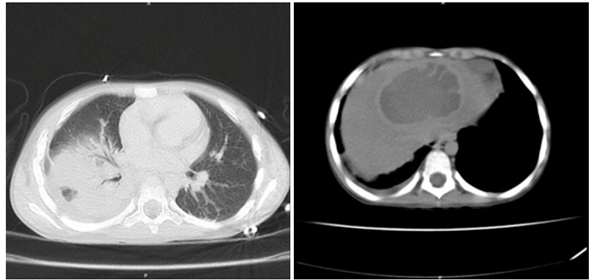
Figura 1 Corte axial de TAC de abdomen. Se aprecia lesión focal hepática hipodensa, en rango de densidad líquida no acuosa de 8 x 6 cm en segmento 8.
Discusión
El presente reporte de caso informa sobre un paciente en contexto de absceso hepático, que genera gran interés de parte de la comunidad científica por la escasez de pacientes en nuestro medio. El AHA predomina en países en vía de desarrollo y el AHP en países desarrollados y este último se asocia con mayor mortalidad en países desarrollados5,9. En nuestro medio social es más prevalente la infección por Entamoeba histolytica, por lo que inicialmente nuestro paciente fue cubierto además con cefalosporina, también un nitroimidazole.
Entre los factores que predisponen el desarrollo de AH tenemos diabetes mellitus, cirrosis, uso de los inhibidores de bomba de protones, infecciones parasitarias, drepanocitosis, inmunodeficiencia, sexo masculino y uso de los inhibidores de bomba de protones6,7. En el caso presentado, el paciente no contaba con antecedentes relevantes, pero fue de sexo masculino, lo que coincide con lo descrito en la literatura3,6. En cuanto a la edad, la media oscila alrededor de 2,5 años, incluso algunos afirman ser más frecuente en menores de 3 años3,6, lo cual difiere con nuestro caso, que en su momento cursaba por su octavo año de vida.
La prevalencia de AH es mayor en países en desarrollo y en zonas tropicales y subtropicales6. En países subdesarrollados, como India, constituyen 79 de 100.000 admisiones, mientras que en países desarrollados, como Estado Unidos, la incidencia baja hasta 11/100.0006. Aunque en últimos estudios se ha evidenciado una tendencia a la baja, por ejemplo, en Taiwán, que pasó de 20 a 5,39 por 100.000 admisiones pediátricas10.
La etiología depende mucho del contexto clínico y geográfico. En India, la etiología piógena es la más frecuente (80%), dejando en segundo lugar la amebiana6,11,12 y siendo más prevalente el aislamiento de Klebsiella pneumonie en cultivos12. En contraste, en Occidente, la literatura respalda que el agente etiológico más frecuente en la población pediátrica es el Staphylococcus aureus, seguido por los anaerobios y luego los gramnegativos como Escherichia coli, Klebsiella pneumoniae y Enterobacter spp en Estados Unidos3,6,10,13, aunque en niños se han reportado pocos casos de microorganismos anaerobios3,14. Por su parte, en los niños inmunocompetentes, el Staphylococcus aureus es el patógeno más común, seguido por gramnegativos y anaerobios3,15. Es importante mencionar que en caso de pacientes inmunocomprometidos neutropénicos tendrán mayor riesgo de AHP por hongos3,16.
Algunas series han descrito niveles bajos de cultivos positivos debido a cursos de antibióticos previos al drenaje y hasta un 33% de casos criptogénicos3. En una cohorte de 38 pacientes, se encontró que las tinciones de Gram detectaron bacterias en el 79% de los abscesos hepáticos analizados. La sensibilidad y especificidad de la tinción de Gram de los abscesos hepáticos fueron de 90% y 100% para los cocos grampositivos (CGP) y de 52% y 94% para los bacilos gramnegativos (BGN). Las sensibilidades de los hemocultivos para cualquier CGP y BGN presentes en el absceso hepático fueron de 30% y 39%, respectivamente17. Es probable que en la situación de nuestro paciente, el manejo antibiótico iniciado varios días previo al procedimiento de drenaje de absceso hepático haya influido considerablemente en el resultado de los estudios microbiológicos (Gram y cultivo de secreción negativos), aun así es importante tener en cuenta que iniciar antibioticoterapia de amplio espectro empírica en el contexto de alta sospecha diagnóstica disminuye el riesgos de septicemia3.
Entamoeba histolytica (EH) es el agente causal de AHA. Tiene la capacidad de invadir la mucosa intestinal y de diseminarse vía linfohematógena a tráves de la vena porta, produciendo enfermedad extraintestinal dependiendo del órgano afectado, siendo más frecuentemente afectado el hígado3,18,19. Generalmente, la infección por EH es asintomática en el 90% de los casos, pero el 10% restante presenta lesión diseminada, con especial tropismo por el hígado. Mientras que la formación de AHP viene dada a través de la vía biliar, portal o por la arteria hepática3,20.
El AHA es más frecuente que se presente de forma única, comprometiendo el lóbulo derecho en el 80% de los casos. En contraste, el AHP puede presentarse con focos múltiples, siendo igualmente común en el lóbulo derecho3. En cuanto a las características de material drenado, el AHA presenta líquido rojizo descrito como “pasta de anchoas” y, por su parte, el AHP drena un líquido amarillento o purulento, como lo describe Khim y colaboradores2. En el contexto del caso, se evidenció drenaje de líquido purulento.
El AHA puede complicarse por contigüidad con inflamación de la serosa pleural y perforación del absceso hacia el tórax y pericardio, exhibiendo compromiso pleural en el 14% y pericarditis en el 40%, aunque sigue siendo más frecuente la apertura del AH al diafragma y parénquima pulmonar, seguramente porque la localización más frecuente del AH es el lóbulo derecho, esto explicado desde los términos de anatomía y mayor irrigación sanguínea3,15. La localización izquierda predispone a complicaciones como roturas y las lesiones múltiples se asocian al doble de mortalidad que las lesiones únicas6. En el caso presentado, la complicación descrita fue pleural con consiguiente inflamación y perforación del absceso hacia hemitórax derecho. Clínicamente estas complicaciones pueden presentarse con tos y dolor pleurítico e incluso con tos hemoptoica o con expectoración rojiza, como “pasta de anchoas”, secundario a la estasis de líquido producto de la licuefacción del proceso inflamatorio, llegando a desarrollarse empiema. Está indicada la realización de radiografía de tórax en caso de sospecha de complicaciones, ya que puede observarse elevación del hemidiafragma derecho o derrame pleural3. En nuestro caso, el paciente solo presentó tos seca, sin expectoración, sin compromiso del estado general, a pesar del gran compromiso del hemitórax derecho. Otras complicaciones incluyen peritonitis, ascitis, síndrome de Budd-Chiari, ruptura o efusión pericárdica5,21.
El cuadro clínico viene dado por la tríada de Fontan (fiebre, dolor en hipocondrio derecho y hepatomegalia)10, acompañado de síntomas inespecíficos que se pueden confundir con otras entidades en la población pediátrica6,8. Particularmente la fiebre es clave para el diagnóstico porque está presente en el 94,7% de los casos. No es común la presentación de ictericia (menor a 10%), lo que nos ayuda a hacer diagnóstico diferencial con hepatitis. Un dato importante que puede hacer la diferencia entre AHP y AHA es el antecedente de disentería previa (2-4 semanas antes de la aparición del AH), lo que va a favor de AHA22.
Por otro lado, en el contexto del espectro clínico puede observarse el signo de Laffont, el cual resulta útil en el diagnóstico diferencial. Este signo se caracteriza por la presencia de dolor en epigastrio, región subclavicular, escapular o en hombro derecho y suele manifestarse en pacientes con procesos inflamatorios de origen hepatobiliar o en aquellos que presentan hemoperitoneo. Este fenómeno puede explicarse por la inervación del diafragma, que está mediada por el nervio frénico, originado del plexo cervical a partir de las raíces nerviosas C3 a C5. Dado que el mismo plexo también proporciona inervación al hombro derecho, el dolor referido en esta área puede ser consecuencia de la irritación del diafragma22. En el caso del paciente evaluado, era fácil pensar que manifestaría el signo de Laffont, sobre todo por el compromiso del diafragma, pero en su lugar se pudo apreciar claramente la tríada de Fontan.
Además de la evaluación clínica, las modalidades de imagen son fundamentales para el diagnóstico de AH. La ecografía es la herramienta de elección inicial debido a su relación costo-beneficio y fue el primer estudio realizado en el paciente. Sin embargo, la tomografía computarizada presenta una mayor sensibilidad para detectar lesiones más pequeñas, revelando típicamente una imagen hipodensa con áreas de atenuación y un patrón de realce en anillo. Este estudio también fue realizado en el paciente6, lo que permitió una mejor caracterización de la lesión en concordancia parcial con la literatura existente. Los AHP suelen presentarse como una lesión única de predominio en lado derecho a nivel superior, por lo que se sospechó inicialmente en el paciente, pero teniendo en cuenta la ubicación geográfica era más probable que se tratara de AHA. Se esperaba que el estudio microbiológico aclarara el panorama, pero en vista de ser negativo, solo queda apoyarse en la epidemiología, lo que explica en gran medida las conductas tomadas durante el desarrollo del caso clínico.
Conocer la etiología es fundamental para establecer un tratamiento dirigido y efectivo que incluye antibioticoterapia prolongada y drenaje de la colección. En el caso del drenaje de la colección cuenta con criterios que, aunque son controvertidos, ayudan a orientar la conducta médica. Por un lado, las indicaciones de punción guiada por ecografía o aspiración percutánea: pobre respuesta clínica al manejo con antibióticos parenterales después de 72 horas, dolor severo, tamaño mayor o igual a 10 cm de diámetro o mayor o igual a 5 cm de diámetro si se ubica en lóbulo izquierdo, marcada elevación del diafragma, peligro de ruptura inminente, absceso del lóbulo izquierdo, signos de peritonitis u otra patología abdominal3,23, es preciso resaltar la individualización del paciente. Por su parte, las indicaciones del drenaje quirúrgico son: fracaso del drenaje percutáneo, abscesos multilobulares, localizaciones de difícil acceso, ruptura del absceso24. Aunque este enfoque puede resultar en hospitalizaciones prolongadas, se ha demostrado que mejora significativamente la mortalidad6. El tratamiento empírico antimicrobiano incluye cefalosporina de tercera generación o aminoglucósido para cubrir gramnegativos, asociada a metronidazol que brinda buena cobertura contra anaerobios y amebas. En el caso del paciente, al establecer el diagnóstico de absceso hepático piógeno vs amebiano, se inicia tratamiento antimicrobiano empírico con una cefalosporina de tercera generación (ceftriaxona) asociada a metronidazol, siguiendo el esquema recomendado para cubrir bacilos gramnegativos y anaerobios, además de brindar cobertura contra amebas y esta elección se basó en la ausencia de aislamiento microbiológico en los estudios realizados (cultivo de Gram y secreción hepática negativa). En caso de preocupación por contaminación con estafilococos se puede adicionar con oxacilina o vancomicina4. La mayoría de los autores recomiendan un tiempo óptimo de tratamiento por 6 semanas: 2-4 semanas iniciales por vía parenteral, seguida por vía oral. Cuando no se realiza drenaje quirúrgico, se recomienda antibióticos por 6-8 semanas, y con drenaje quirúrgico se administran por 4-6 semanas. En caso de etiología micótica se utiliza anfotericina B. Por otro lado, el manejo quirúrgico se recomienda en caso de absceso único. El manejo quirúrgico se sugiere para abscesos únicos, mientras que en los múltiples se aconseja tratamiento antibiótico prolongado3.
Finalmente, el manejo del AH requiere un enfoque multidisciplinario que integra el diagnóstico preciso, identificación de etiología y tratamiento dirigido. El uso de antibióticos adecuados, sumado al drenaje oportuno, es crucial para mejorar los resultados clínicos y reducir la mortalidad. La comprensión de las características clínicas y epidemiológicas de esta patología permite optimizar la atención y facilitar una recuperación efectiva en los pacientes afectados.
Conclusiones
El absceso hepático en pediatría, aunque poco frecuente, representa una importante condición clínica que requiere un diagnóstico y tratamiento oportunos. La etiología varía según el contexto geográfico. La presentación puede ser única o con focos múltiples, siendo el lóbulo derecho el más comúnmente afectado. La identificación temprana y el manejo adecuado son cruciales para mejorar los resultados en los pacientes pediátricos.