Introducción
La rotura del septum interventricular (SIV) es una de las complicaciones mecánicas del infarto agudo de miocardio (IAM). Desde el advenimiento de las nuevas estrategias de reperfusión, su incidencia ha disminuido significativamente, en la actualidad es cercana al 0,25%. Sin embargo, continúa asociándose a una morbimortalidad elevada, y se considera actualmente la condición cardíaca quirúrgica con mayor mortalidad1,2.
Las comunicaciones interventriculares (CIV) post-IAM se clasifican como CIV adquiridas, en contraposición a las congénitas. Típicamente, pueden localizarse en dos zonas anatómicas diferentes según la vascularización del SIV: las CIV anteriores se asocian a oclusión de la arteria descendente anterior y son las más frecuentes, mientras que las CIV posteriores pueden relacionarse con oclusión de la arteria coronaria derecha o de la arteria circunfleja dominante2,3.
Su presentación suele ocurrir entre las primeras 48 horas y el tercer a quinto día post-IAM. Habitualmente se manifiestan con hipotensión mantenida, shock, insuficiencia cardíaca aguda y la aparición de un nuevo soplo holosistólico1,2. El ecocardiograma transtorácico (ETT) es la principal herramienta diagnóstica, ya que permite no solo visualizar el defecto, sino también evaluar su repercusión hemodinámica.
La cirugía cardíaca es el tratamiento de elección, aunque su oportunidad sigue siendo motivo de debate. Se prefiere diferir la intervención entre 7 y 21 días, con el objetivo de permitir cierta cicatrización del tejido miocárdico, lo que podría mejorar los resultados y disminuir la mortalidad operatoria. Sin embargo, en este período, es frecuente la progresión de la enfermedad y el deterioro hemodinámico, que conducen precozmente a la muerte del paciente1,3,4.
A continuación, se presenta el caso de un paciente en el que se puede observar la evolución ecocardiográfica de una CIV post-IAM, desde el momento del diagnóstico hasta el momento de la cirugía cardíaca. Se resalta el carácter evolutivo de esta, así como la utilidad de la imagen para el diagnóstico y la toma de decisiones oportunas.
Caso clínico
Hombre de 66 años, sin factores de riesgo cardiovascular, que consultó por ángor de 16 horas de evolución y síncope. Al examen físico se constató mala perfusión periférica, hipotensión, taquicardia, estertores crepitantes difusos y un soplo sistólico intenso con máxima auscultación a nivel paraesternal izquierdo. El electrocardiograma (Figura 1 A) evidenció qS con elevación mantenida del segmento ST en las derivaciones V1-V6 y DII-DIII-AVF. Con planteo de infarto agudo del miocardio con elevación del segmento ST anterolateral extenso evolucionado, Killip y Kimball IV, se inició soporte inotrópico y vasopresor, y se trasladó para cineangiocoronariografía de emergencia. Esta evidenció oclusión trombótica aguda de la arteria descendente anterior en tercio medio, para lo cual se realizó angioplastia con implante de dos stents liberadores de everolimus (Figura 1 B y C).
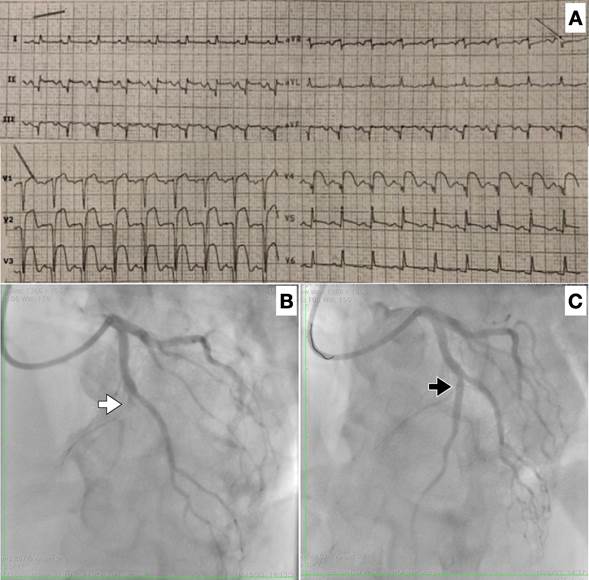
Figura 1 A. Electrocardiograma al ingreso. B. CACG que evidencia oclusión de ADA media (flecha blanca). C. Angioplastia exitosa de ADA con implante de stent (flecha negra).
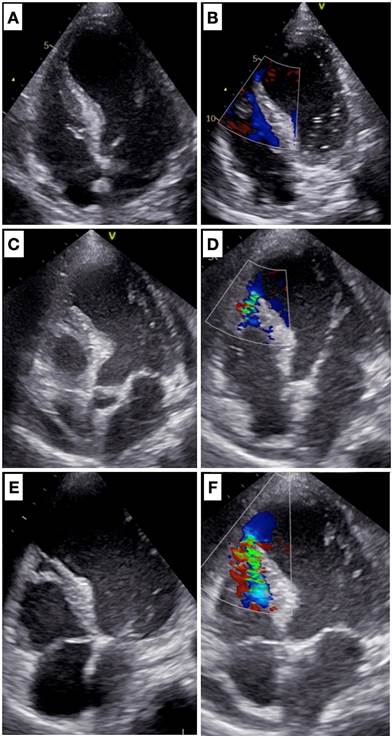
El ETT inicial (Figura 2 A y B) evidenció un ventrículo izquierdo dilatado, con disfunción sistólica severa y adelgazamiento del septum interventricular en el sector anterior apical, sin evidencia del pasaje de flujo. A las 24 horas se evidenció una pequeña CIV anfractuosa a nivel anterior apical, con pasaje de flujo de izquierda a derecha (Figura 2 C y D). Valorado por equipo de cirugía cardíaca, y dada la estabilidad hemodinámica bajo drogas inotrópicas y vasopresoras, se decidió conducta expectante. Los ETT subsiguientes (Figura 2 E y F) evidenciaron progresión del defecto y aumento del tamaño de la CIV. Clínicamente, el paciente se mantuvo estable bajo tratamiento médico.
Transcurridos 21 días desde el ingreso se realizó cierre quirúrgico de la CIV con parche de pericardio. A las 48 horas del posoperatorio presentó paro cardiorrespiratorio secundario a taponamiento cardíaco, por lo que fue reintervenido de emergencia. Se constató rotura de pared libre del VI la cual fue reparada. Pese a esto, presentó mala evolución, shock refractario y se constató el fallecimiento a las 72 horas.
Discusión
Desde el advenimiento de la angioplastia primaria como tratamiento precoz del IAM, la incidencia de CIV como complicación mecánica ha disminuido de 1-2% a 0,17-0,31% en las series actuales1,2. En la mayoría de los casos, las CIV post-IAM se manifiestan entre las primeras 24 horas y hasta el tercer a quinto día tras el evento isquémico. Desde el punto de vista fisiopatológico, la necrosis miocárdica comienza a los 20 minutos de la oclusión coronaria y puede alcanzar el compromiso transmural a las 3-6 horas. En este período ocurre muerte celular por necrosis coagulativa, necrosis en banda de contracción y apoptosis. Estos fenómenos favorecen al adelgazamiento del miocardio y predisponen a su eventual ruptura. Con la desobstrucción del vaso, la reperfusión puede predisponer a la muerte celular por necrosis inmediata, lo que explica el carácter progresivo de este fenómeno aún luego de la revascularización1,2.
La localización de las CIV post-IAM está directamente relacionada con el territorio de irrigación comprometido y se desarrolla en la zona de transición entre el tejido necrótico y el tejido sano. En los infartos anteriores la localización más frecuente de la CIV es el septum apical, mientras que en los infartos inferiores suele afectarse el septum posterobasal. La localización anterior del infarto, junto con la edad avanzada y la demora en la reperfusión, son los principales factores de riesgo para desarrollar esta complicación1-3, todos los cuales se encontraban presentes en el caso expuesto, lo que elevó el índice de sospecha.
La presentación clínica suele incluir insuficiencia cardíaca o shock cardiogénico, acompañados de un nuevo soplo holosistólico en el borde paraesternal izquierdo, que puede acompañarse de frémito1,2. El ETT es el estudio de elección para el diagnóstico, dada su elevada disponibilidad y bajo costo. Permite demostrar una solución de continuidad a nivel del SIV, con pasaje de flujo a su través, y evaluar las consecuencias hemodinámicas de este. En su mayoría, las CIV post-IAM suelen presentarse como un defecto único, cuya morfología puede variar desde trayectos lineales de pocos milímetros hasta trayectos anfractuosos y extensos. Estas características pueden dificultar su visualización, por lo que, ante la sospecha clínica, la búsqueda debe ser minuciosa. La resonancia magnética cardíaca como estudio diagnóstico, si bien tiene una mayor resolución, presenta grandes limitaciones en este contexto clínico, por la inestabilidad hemodinámica y la presencia de arritmias que pueden dificultar la adquisición de imágenes1,2,5.
En el caso presentado, el ETT inicial demostró un adelgazamiento del septum apical sin evidencia de pasaje de flujo por este método. Esto podría deberse a que el defecto no estaba consolidado aún (poco probable, dado la presencia del soplo sistólico desde el inicio) o a que este no se logró visualizar por su tamaño pequeño y anfractuosidad. En la evolución, la progresión de la necrosis y el aumento de tamaño del defecto permitieron su mejor visualización, lo que refleja el comportamiento dinámico característico de esta complicación y reafirma la importancia de mantener una vigilancia clínica e imagenológica estrecha.
El tratamiento de elección para esta patología continúa siendo la cirugía cardíaca, aunque la oportunidad de esta sigue siendo controvertida. La evidencia actual ha demostrado que los pacientes intervenidos en los primeros 7 días después del IAM presentaron mayor mortalidad cuando se compararon con los pacientes que se intervinieron pasado este período1,6. Este fenómeno probablemente se deba a mayor estabilización del tejido mediante cicatrización, lo que facilita la reparación y mejora el anclaje de los puntos. Sin embargo, dada la severidad de la complicación, muchas veces los pacientes no toleran este período inicial y fallecen antes de llegar a la cirugía. Durante esta fase, el tratamiento se basa fundamentalmente en soporte hemodinámico, que puede incluir drogas y dispositivos de asistencia ventricular. Como alternativa, se puede considerar el cierre percutáneo de la CIV, aunque también acarrea una elevada mortalidad5,6.
Se presentó el caso clínico de un paciente con un IAM anterolateral evolucionado complicado con una rotura del SIV, la cual no se logró visualizar de forma adecuada en los estudios de imagen iniciales. La elevada sospecha clínica, el seguimiento estrecho mediante ETT y el carácter evolutivo de la enfermedad permitieron su identificación en los estudios de imagen subsiguientes, con lo que se pudo llegar al diagnóstico y tratamiento oportuno. A pesar de ello, el desenlace fue fatal, lo que pone de manifiesto el sombrío pronóstico de esta enfermedad.
Conclusiones
La rotura del SIV post-IAM es una complicación poco frecuente. La elevada sospecha clínica y la evaluación minuciosa con estudios de imagen son imprescindibles para su diagnóstico. Dado su comportamiento evolutivo, se resalta la importancia de un seguimiento estrecho y la decisión oportuna de cuándo intervenir. A pesar de los avances médicos, las CIV post-IAM continúan siendo un desafío diagnóstico y terapéutico, que asocia muy alta mortalidad.