Introducción
Es frecuente el hallazgo de oclusiones crónicas totales (OCT) en la cineangiocoronariografía (CACG), ya sea esta realizada en síndromes coronarios agudos o crónicos. Con frecuencia estos casos asocian enfermedad coronaria de múltiples vasos (EMV) con las implicancias pronósticas y terapéuticas que ello conlleva.
Se define la OCT como la presencia de flujo TIMI 0 en el segmento coronario ocluido, con una duración de al menos 3 meses1.
Aproximadamente uno de cada cinco casos evaluados con angiografía por enfermedad coronaria sintomática o sospecha de ésta presentan OCT2.La real prevalencia de OCT en la población general se desconoce. Un porcentaje considerable de dichos pacientes son sintomáticos y tienen alto riesgo de eventos cardíacos adversos3.
Se ha documentado que los pacientes con OCT triplican la mortalidad cardíaca de aquellos sin OCT, y es un predictor tanto de mortalidad temprana como tardía. Además, la presencia de una OCT en casos que se presentan con infarto agudo de miocardio con elevación del ST (IAMCEST) es un factor de mal pronóstico4-7.
Un 10 a 15% de los IAMCEST presentan al menos una OCT en una arteria no responsable del infarto (no-ARI)6,8.
Aproximadamente la mitad de los IAMCEST presentan estenosis adicionales en no ARI, lo cual configura una EMV. Estas presentan tasas de morbilidad y mortalidad dos veces más altas en comparación con los pacientes con enfermedad de un solo vaso5-10.
La manifestación más grave de la enfermedad coronaria es la OCT. Cada vez hay más pruebas que sugieren que los hallazgos de mayor morbilidad y mortalidad en pacientes con EMV en comparación con los pacientes con enfermedad de un solo vaso (SVD) se explican principalmente por la presencia de OCT concurrente6. El sitio de la oclusión cronica y de la ARI también ha sido analizando, reportándose un peor pronóstico en los casos con OCT proximal de ADA o en aquellos con ARI sector proximal de Acx o ADA al ser comparados con otras combinaciones8,11.
Se ha demostrado el impacto de la mortalidad asociada a OCT a nivel internacional, pero no existen estudios a nivel nacional acerca de este tema.
El presente trabajo pretende establecer el impacto en términos de mortalidad a corto y mediano plazo que tiene la presencia o no de una OCT en contexto de IAMCEST en una población de nuestro medio.
Objetivos
Objetivos primarios: determinar si existen diferencias en la mortalidad por todas las causas a 30 días y 3 años entre los sujetos con IAMCEST que tienen al menos una OCT en no ARI y la de aquellos que no tienen OCT.
Objetivo secundario: Determinar si existen diferencias en términos de mortalidad entre casos con OCT de arteria descendente anterior (ADA) y casos con OCT en una localización distinta a la ADA.
Metodología
Se trata de un estudio analítico, observacional de casos y controles, retrospectivo y unicéntrico.
Se incluyeron todos los casos mayores de 18 años que se presentaron como IAMCEST o síndrome coronario agudo (SCA) con bloqueo completo de rama izquierda nuevo o presuntamente nuevo en quienes se efectuó una CACG en nuestro centro y presentaban una lesión responsable del SCA durante el período 2013-2018.
Se excluyeron los casos con antecedentes de cirugía de revascularización miocárdica y/o con la existencia de subregistro de variables de interés.
En el grupo OCT (casos) se incluyeron los pacientes que en la CACG presentaban una lesión culpable del SCA y al menos una OCT de otra arteria epicárdica > 1,5 mm de diámetro. Definimos la OCT como la presencia de flujo TIMI 0 en el segmento coronario ocluido, con una duración estimada de más de 3 meses. La definición de dichas lesiones quedó a criterio del hemodinamista que realizaba la CACG con base en la angiografía e historia clínica del paciente.
El grupo control se seleccionó del total de casos que no presentaron en la CACG una OCT no-ARI. La selección se realizó mediante macheo 2:1 tomando en cuenta las variables edad y sexo.
Se realizó una búsqueda en la base de datos del Instituto de Cardiología Intervencionista (instituto de medicina altamente especializado ubicado en la ciudad de Montevideo, Uruguay) identificando los casos que cumplieron con los criterios de inclusión y exclusión.
Se registraron en una base de datos anónima las variables clínicas, paraclínicas, angiográficas y de seguimiento de interés para el trabajo. La información de la evolución posterior al evento coronario agudo índice (seguimiento) se obtuvo del registro en el sistema María de la página del Fondo Nacional de Recursos y de registros en la historia clínica.
Las variables continuas se presentan con media y DS (desvío estándar) previa comprobación de normalidad con Kolmogórov-Smirnov o mediana e intercuartilo (IQ) en caso de distribución no normal. Las cualitativas con n (frecuencias absolutas) y % (frecuencias relativas), para la comparación entre grupos de variables continuas se usó test t de Student para muestras independientes si la distribución fuese normal o prueba U de Mann-Whitney en caso de distribución no normal. Para el grupo de variables cualitativas se utilizó test de Chi cuadrado o exacta de Fisher. Se evaluó la asociación de varias variables con la muerte mediante Chi cuadrado y en los casos con diferencias significativas se estudió la fuerza de la asociación con odds ratio (OR) y su correspondiente intervalo de confianza (IC) al 95%. Con el objetivo de reducir el sesgo de variables potencialmente confundidoras se realizó un análisis multivariado utilizando un modelo de regresión logística incluyendo las variables que en el análisis univariado resultasen significativas para p < 0,25. Se estimó el OR y su intervalo de confianza ajustado por el modelo multivariado. El estudio de sobrevida se realizó con test no paramétrico de Kaplan-Meier, con método log-rank para comparación entre grupos. Se fijó como nivel de significación un alfa = 0,05. El software utilizado correspondió a STATA v.15.0.0.
Aspectos éticos:
El estudio adhiere a las disposiciones del Decreto 158/19 referente a la investigación en seres humanos y Declaración de Helsinki versión 2000. Los datos recabados fueron incluidos en una base de datos anónima preservando estrictamente la confidencialidad de los mismos. Para esto, no se incluyeron datos sensibles ni identificatorios en el registro de datos, según Ley N°18.331 (Habeas data).
Resultados
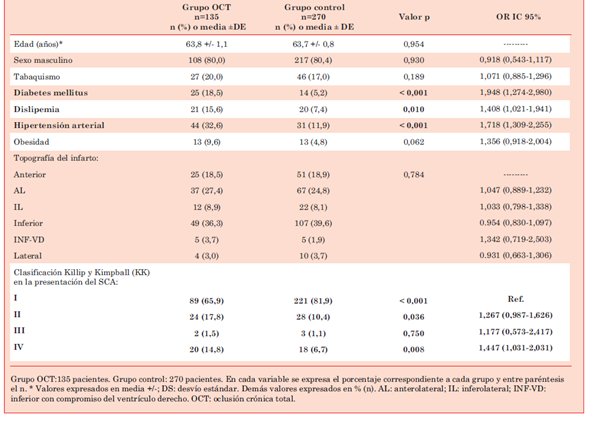
En el período de estudio se registraron un total de 1.520 casos que cumplieron con los criterios de inclusión y no presentaban criterios de exclusión. Para el estudio se incluyeron 135 casos en el grupo OCT (8,9% de los IAMCEST); no se excluyó ningún caso. El grupo control se conformó por 270 casos seleccionados por macheo 2:1 teniendo en cuenta edad y sexo. En la (Tabla 1) se muestran las características clínicas y topografía del IAM en ambos grupos. Se observó una mayor prevalencia de factores de riesgo tales como hipertensión arterial (HTA), dislipemia y diabetes en el grupo OCT. La presentación como clase Killip y Kimball (KK) I en el SCA (menor gravedad) fue mayor en el grupo control. En el análisis univariado no se observaron diferencias en mortalidad si se comparaba la localización de la OCT en ADA o en un vaso distinto a ADA: 66,7% (35,4-87,9) para OCT en ADA y 46,4% (34,0-59,3) para vaso no ADA (p = 0,177).
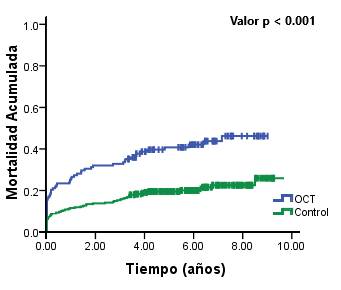
En la (Figura 1) se muestran las curvas de sobrevida de Kaplan-Meier de ambos grupos. La mediana de seguimiento correspondió a 5,4 años con rango intercuartílico (RIQ) de 3,4-6,9 años; se registraron en este período 56 muertes en el grupo OCT, lo cual representa 41,5%; IC 33,2-49,8, y 59 muertes en el grupo control, 21,9%; IC14,9-28,9, p < 0,001. La mortalidad a 30 días para el grupo de OCT fue de 22,2%; IC 15,2-29,2, y para el grupo de controles de 11,2%; IC 7,4-15,0, p = 0,0095. La mortalidad a 3 años para el grupo OCT fue de 32,6%; IC 24,7-40,5, y para el grupo control es de 15,9%; IC 11,5-20,3, p < 0,001. Esto significa un OR a 30 días y 3 años, respectivamente, de OR30 días: 2,286; IC 1,311-3,984 y OR3años: 2,553; IC 1,571-4,148.
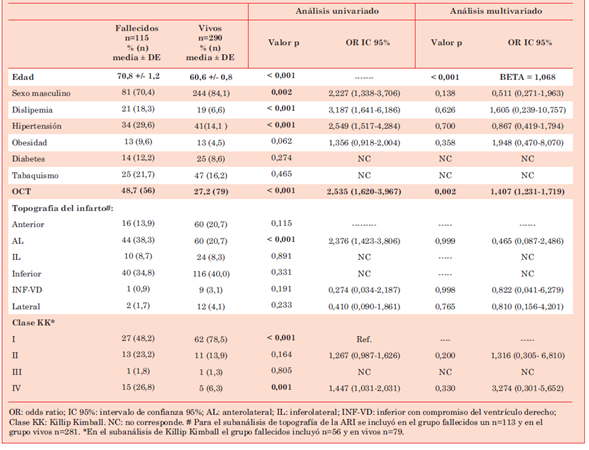
En la (Tabla 2) se muestra el análisis uni- y multivariado de asociación de variables con la mortalidad al final del período (mediana de seguimiento 5,4 años, IQ 3,4-6,9 años). En un modelo univariado las variables que se asociaron con mortalidad (p < 0,05) fueron: edad, sexo masculino, dislipemia, hipertensión, presencia de OCT, presentación en KK II, KK IV y la topografía anterior del IAMCEST. Para el análisis multivariado se incluyeron, además, aquellas con p < 0,25: obesidad, infarto del ventrículo derecho, infarto lateral y clase KK II. Luego de aplicar un modelo de regresión logística multivariado se observó que la edad y la presencia de OCT fueron variables asociadas de forma independiente con la mortalidad. El coeficiente beta observado en el análisis multivariado para la edad es 1.068; IC 1,043-1,093, y el OR para la presencia de OCT ORajustado: 1,407; IC 1,231-1,719.
Discusión
Se ha demostrado en diversos estudios el impacto adverso en la sobrevida que determina la presencia de OCT de un vaso epicárdico4-7,10.
La presencia de OCT es un predictor de mortalidad temprana y tardía y es un predictor independiente de eventos cardiovasculares. Incluso sigue siendo un factor pronóstico en EMV.
En nuestro trabajo, la mortalidad de los pacientes con OCT que ingresan por un IAMCEST supera significativamente la mortalidad de aquellos sin OCT a 30 días, a 3 años del evento y al final del período analizado. La mortalidad del grupo OCT duplica la mortalidad de los pacientes sin OCT a 30 días y 3 años en un análisis univariado. Los resultados obtenidos son coincidentes con los encontrados en la literatura, aunque la magnitud del incremento de la mortalidad encontrada en nuestro trabajo fue algo menor.
En un estudio realizado en 2006 por Van Der Schaaf et al. con un total de 1.417 pacientes con IAMCEST, la mortalidad observada a un año del evento agudo fue del 8%, 16% y 35% para los pacientes con enfermedad solo del vaso culpable, EMV y en aquellos con OCT en no ARI, respectivamente. Estos resultados evidencian que la presencia de una OCT determina un incremento en mortalidad de 2 a 4 veces5. En nuestro estudio se compararon los pacientes con al menos una OCT frente al conjunto de pacientes que presentaban enfermedad de un solo vaso (SVD) o EMV sin OCT, y los resultados nos muestran una mortalidad de casi el doble a 30 días (22,2% vs. 11,2%) y a 3 años del evento (32,6% frente a 15,9 %), respectivamente, sin establecer una diferencia directa entre SVD o EMV.
El ensayo HORIZONS publicado en 2012, que incluyó un total de 3.283 pacientes con IAM sometidos a angioplastia transluminal coronaria (ATC) primaria, comparó la mortalidad de pacientes con SVD, EMV con OCT, EMV sin OCT y en el análisis multivariado muestra una relación independiente de mortalidad con la presencia de OCT a 30 días y a 3 años: 0 a 30 días HR 2,88; IC 95 % 1,41-5,88, p = 0,004, y en el intervalo de 30 días a 3 años HR 1,98; IC 95 % 1,19-3,29, p = 0,0096. Son resultados comparables a los observados en nuestro trabajo.
En la misma línea se encuentran los resultados del trabajo prospectivo observacional de Ariza-Solé et al. publicado en 2014 con 1.112 casos, donde se evidencia una mortalidad a seis meses de 13,0 % vs. 4,8% para casos con IAMCEST sometidos a ATC con OCT vs. sin OCT, respectivamente4.
Un metaanálisis publicado en 2015 por O’Connor et al., que incluyó un total de 14.117 casos con IAMCEST sometidos a ATC primaria, demostró una mortalidad a 30 días para los casos con OCT mayor a 3,5 veces la mortalidad de los casos sin OCT (17,2 vs. 4,7%). Este hallazgo fue consistente con los valores observados de mortalidad a 25,2 meses (23,7% vs. 9%)7.
Por otro lado, múltiples ensayos observacionales que compararon pacientes sometidos a ATC de OCT exitosa vs. fallida sugieren beneficios pronósticos en estos pacientes, con la hipótesis de que las OCT no abiertas conducen a una mayor área de miocardio en riesgo y, por lo tanto, peor pronóstico. Sin embargo los estudios randomizados al respecto arrojan resultados similares al comparar angioplastia con tratamiento médico óptimo12,13.
En el 2023, Holck et al. publicaron los resultados de un estudio de cohorte observacional que incluyó un total de 21.141 pacientes con síndromes coronarios crónicos y SCA sometidos a ATC. Este comparó la mortalidad por todas las causas a largo plazo luego de la ATC con OCT exitosa fallida frente a ATC de lesiones no OCT. Los pacientes con OCT tuvieron una mayor prevalencia de factores de riesgo cardiovascular (FRCV) y enfermedad de 3 vasos en comparación con aquellos que no tenían OCT. Sin embargo, en aquellos pacientes sometidos a ATC de OCT exitosa la mortalidad era comparable a aquellos sin OCT. Por el contrario, la ATC fallida de OCT conllevaba mayor mortalidad a largo plazo. Por otro lado, en aquellos pacientes en los que se lograba una revascularización completa se encontró un riesgo de mortalidad a 9 años similar para pacientes con y sin OCT14.
En nuestro trabajo observamos que el grupo de OCT presentaba una mayor prevalencia de FRCV como diabetes, HTA, dislipemia y obesidad, así como una forma de presentación KK más alta, estos factores podían ser variables de confusión a la hora de establecer si la mayor mortalidad observada en este grupo se debía a la presencia de OCT o, por el contrario, era debida a la sumatoria de variables que se asocian con peores resultados. Con la finalidad de evitar posibles sesgos, se realizó un análisis multivariado incluyendo las variables que presentaron una asociación con mortalidad con p <0,25 en el análisis univariado (ver Tabla 2). En el modelo multivariado observamos que la edad y la presencia de OCT son variables asociadas de forma independiente a un mayor riesgo de muerte a una mediana de seguimiento de 5,4 años con un ORajustado para OCT de 1,407; IC 95% 1,231-1,719.
Si bien nuestro trabajo y otros han encontrado asociación significativa e independiente de OCT y muerte, es posible que la OCT per se no sea la responsable de una mayor mortalidad, sino que esta sea una variable que refleja la presencia de una enfermedad más agresiva que marca un peor pronóstico.
En 2016, Hoebers et al. publicaron un estudio observacional que incluyó un total de 480 pacientes con IAMCEST y OCT en no ARI incluidos entre 2000 y 201215. El resultado primario fue la mortalidad por cualquier causa a tres años; se evaluó el impacto de la OCT y la ubicación del infarto. 413 pacientes tenían una sola OCT en no ARI, mientras 67 pacientes tenían más de una OCT y estos últimos se excluyeron del análisis primario.
Cuando la cohorte se estratificó según la localización de la OCT, la mayor mortalidad se observó en los pacientes con IAMCEST con OCT situada en la arteria coronaria derecha (ACD, 28%) y la menor en los pacientes con OCT en la ADA (23%) o la arteria circunfleja (ACx, 21%). Cuando se corrigió por la ubicación de la arteria culpable y otras variables significativas, la OCT ubicada en la ADA se asoció con un aumento no significativo del riesgo de mortalidad en comparación con una OCT ubicada en la ACD o la ACx (HR 1,6; IC 0,8-3,1; p = 0,15 y HR 1,2; IC 0,7-2,0; p = 0,60, respectivamente). Por otro lado, cuando se estratificó el sistema coronario izquierdo en una parte proximal y distal, una OCT ubicada en la ADA proximal se asoció con un aumento significativo de la mortalidad en comparación con una OCT ubicada en la ACD (HR 2,2; IC 1,1-4,5; p = 0,02).
Para la lesión culpable, una ubicación en la ADA o la ACx proximal se asoció con una peor supervivencia en comparación con la ACD. Como resultado, cuando la OCT se localiza en la ACD, la ARI debe estar situada en la ADA o la ACx y, por lo tanto, a través de la combinación de la OCT y la ARI, la mayoría de la cohorte tenía un alto riesgo de mortalidad. Los pacientes con ARI en la ACD y una OCT concurrente en la ADA o la ACx tuvieron la tasa de mortalidad absoluta a tres años más baja. En todas las demás combinaciones, la tasa de mortalidad fue al menos el doble, con la tasa de mortalidad más alta en pacientes con una arteria culpable ubicada en la ACx y la OCT ubicada en la ADA.
En nuestro trabajo se analizó la mortalidad de IAMCEST y OCT en ADA vs. OCT en otro territorio, pero no se tuvo en cuenta la localización proximal o distal de esta y tampoco la ubicación de la ARI para realizar la comparación; incluimos un escaso número de casos y no se tomaron en cuenta variables importantes como número de OCT, presencia de shock cardiogénico, etc. Todo esto probablemente haya tenido impacto en nuestros resultados, en los que no se vio una diferencia estadísticamente significativa en los grupos a comparar, valor p = 0,177.
Otro aspecto para destacar es que no se tuvieron en cuenta variables tales como la revascularización o no de OCT luego del evento coronario agudo, el tiempo de reperfusión del infarto, territorio infartado o la FEVI pos-IAM; todos ellos podrían tener implicancias en los resultados obtenidos dado su impacto a nivel pronóstico.
Limitantes
Dado que se trata de un estudio retrospectivo observacional, asumimos los sesgos inherentes a este tipo de estudios. Existe subregistro de algunas variables que tienen impacto pronóstico y que en estudios prospectivos futuros deberían considerarse para evitar sesgos, por ejemplo, tiempo de reperfusión del infarto, FEVI, éxito de la revascularización de la ATC primaria, revascularización completa vs. incompleta, etc. Por otra parte, no se realizó una evaluación de la complejidad anatómica de la enfermedad coronaria (como Syntax o Syntax residual) que podrían ser factores de peso pronóstico.
Fortalezas
Se trata del primer estudio a nivel nacional que aborda esta temática. Incluyó un número significativo de pacientes para su análisis con un tiempo de seguimiento prolongado. Se realizó una evaluación de las poblaciones a comparar que fueron homogéneas respecto a las variables de selección.
Conclusiones
Los pacientes con IAMCEST que tienen una OCT en no-ARI tienen un aumento significativo de la mortalidad a 30 días y 3 años del evento primario respecto al grupo que no presenta dichas lesiones. La OCT y la edad se comportan como variables independientes de mortalidad a largo plazo. La mortalidad fue similar en los casos con OCT localizada en ADA o en otro vaso.
¿Qué aporta este estudio al conocimiento actual?
Este estudio evaluó de forma uni y multivariada el impacto pronóstico en términos de mortalidad que determina la presencia de una oclusión coronaria crónica en una arteria coronaria no responsable del infarto en contexto de IAMCEST a corto y mediano plazo. Es el primer estudio realizado en nuestro medio que investiga específicamente el tópico.