Introducción
En Uruguay, las enfermedades cardiovasculares constituyen la principal causa de muerte entre las patologías crónicas, con un total de 8.300 defunciones registradas en 2020. Dentro de este grupo, las enfermedades cerebrovasculares representan la mayor proporción de muertes1. La hemorragia subaracnoidea de origen aneurismático (HSAa) corresponde aproximadamente al 5% de todos los ataques cerebrovasculares, pero su impacto clínico es desproporcionadamente alto debido a la elevada mortalidad y discapacidad que ocasiona. Estudios internacionales han reportado tasas de mortalidad global que oscilan entre el 32% y el 67%, mientras que cerca del 30% de los sobrevivientes presentan secuelas funcionales moderadas o graves2.
En 2023, Jaume et al.3 publicaron los primeros datos nacionales sobre HSAa, correspondientes al primer estudio prospectivo y multicéntrico. A partir de ese trabajo, se observó una mortalidad cercana al 55% en pacientes con seis meses de seguimiento, así como una mala evolución clínica (mRS 3–6) en el entorno del 65% de la cohorte. En dicho trabajo se identificaron como factores de mal pronóstico (muerte) el hecho de presentar una HSA “grave” desde el inicio del cuadro, la presencia de aneurismas disecantes o fusiformes (frente a saculares), aneurismas con cuello ancho o sin cuello definido en la relación cuello-fondo y una edad superior a 60 años al momento del diagnóstico.
Dada la elevada carga de morbimortalidad asociada a esta patología y su presentación frecuente en edades productivas, el impacto a mediano y largo plazo de la HSA constituye un aspecto crítico aún poco explorado, particularmente en relación con factores sociales y estructurales. Elementos como el acceso a la rehabilitación, la posibilidad de traslado a centros especializados y la percepción de la calidad asistencial pueden condicionar de manera decisiva la recuperación y la calidad de vida. Esto subraya la necesidad de evaluar no solo variables clínicas y terapéuticas, sino también determinantes sociales de la salud.
En este contexto, el objetivo del presente trabajo es analizar el pronóstico a mediano plazo en pacientes con HSAa diagnosticados en nuestro país, dando continuidad y profundizando sobre aspectos no abordados en la investigación inicial.
Materiales y métodos
Se realizó un estudio prospectivo, multicéntrico y nacional, que incluyó a pacientes mayores de 18 años, residentes en nuestro país, con diagnóstico de HSAa entre el 01/11/2019 y el 31/10/2020. El estudio abarcó tanto el sector público como el privado, incluyendo todos los centros que realizan el diagnóstico y el tratamiento de la HSAa. Se recopilaron datos demográficos, antecedentes personales, características clínicas de presentación e imagenológicas. Para la gradación clínica se utilizaron dos escalas internacionalmente aceptadas: la de Hunt y Hess (HyH) y la World Federation of Neurological Surgeons scale (WFNS). Se definió como HSA leve los casos HyH-WFNS 1–2, moderada los HyH-WFNS 3 y grave los HyH-WFNS 4–5.
En la tomografía computada inicial se evaluó la presencia y las características del sangrado utilizando la escala de Fisher modificada. Se definió “Fisher bajo” los casos 1 y 2, y “Fisher alto” a los 3 y 4. Se registraron los estudios vasculares realizados (angiotomografía, angioresonancia y/o angiografía por sustracción digital), consignando la topografía del aneurisma roto, su tipo (sacular, fusiforme o disecante) y la relación cuello-fondo (sin cuello, cuello estrecho o cuello ancho definido como > 4 mm).
Dado el carácter multicéntrico del estudio y la variabilidad en la experiencia de los imagenólogos, se decidió no incluir el tamaño del aneurisma como variable, al no existir criterios uniformes en su medición. Asimismo, se documentó la presencia de aneurismas múltiples, el tipo de tratamiento indicado (endovascular, quirúrgico o conservador), la fecha de realización y las complicaciones asociadas, clasificadas en isquémicas, hemorrágicas u otras. Se definió “complicación vinculada al tratamiento” como aquella objetivada en la TC dentro de las primeras 24 horas posteriores al procedimiento y ausente en estudios previos. Las complicaciones vinculadas a la HSA incluyeron: resangrado (presencia de nuevo sangrado en la TC); vasoespasmo (diagnosticado por clínica (descenso de 2 puntos en la GCS o déficit focal neurológico sin otra causa); Doppler transcraneano (DTC), angiografía digital cerebral (ADC) o TC con evidencia de isquemia no atribuible al tratamiento); e hidrocefalia (HCF) (definida en TC mediante el índice de Evans).
Los pacientes fueron seguidos durante 3 años, contados a partir del momento del diagnóstico, evaluándose su estado vital y la evolución funcional clínica. Para la evaluación del pronóstico a largo plazo se empleó la escala de Rankin Modificada (mRS), cuyo rango va de 0 a 6 puntos. Un puntaje de 0 corresponde a un paciente completamente asintomático, sin secuelas y reintegrado plenamente a su vida habitual, mientras que los 6 puntos indican el fallecimiento del paciente.
Para el análisis de los factores pronósticos, se definió como “buena evolución clínica” valores de mRS entre 0–2 (pacientes asintomáticos o con algún grado de discapacidad leve pero funcionalmente independiente), mientras que “mala evolución” se consideró el hecho de presentar un valor de mRS ≥ 3. En caso de fallecimiento del paciente, se registró la fecha de muerte y, en caso de no haber podido ser contactado, la fecha de última información disponible.
En cuanto al análisis estadístico, las variables cualitativas se expresan mediante porcentajes y las cuantitativas a través de medias o medianas con desvío estándar (DE) o rango intercuartílico (RI), respectivamente.
Para la comparación de proporciones se aplicó el test de chi-cuadrado o de Fisher, según correpondiera, y para la comparación de medias, el test de Student o pruebas no paramétricas. Para evaluar la sobrevida de los pacientes se utilizó el método de Kaplan-Meier y, para la identificación de factores predictores de mala evolución clínica, se utilizó un modelo de riesgos proporcionales de Cox. Para el análisis multivariado, se seleccionaron previamente las variables con valor p < 0,25 en análisis univariado y el modelo final se obtuvo mediante un procedimiento “paso a paso descendente”. El nivel de significación estadística en todos los casos fue del 5%.
Toda la información fue tratada de forma confidencial y en conformidad con las normas éticas internacionales para estudios epidemiológicos. Dado el carácter multicéntrico y nacional, el protocolo fue evaluado por los Comités de Ética en Investigación de todas las instituciones participantes, incluyendo la Comisión Nacional de Ética en Investigación.
Resultados
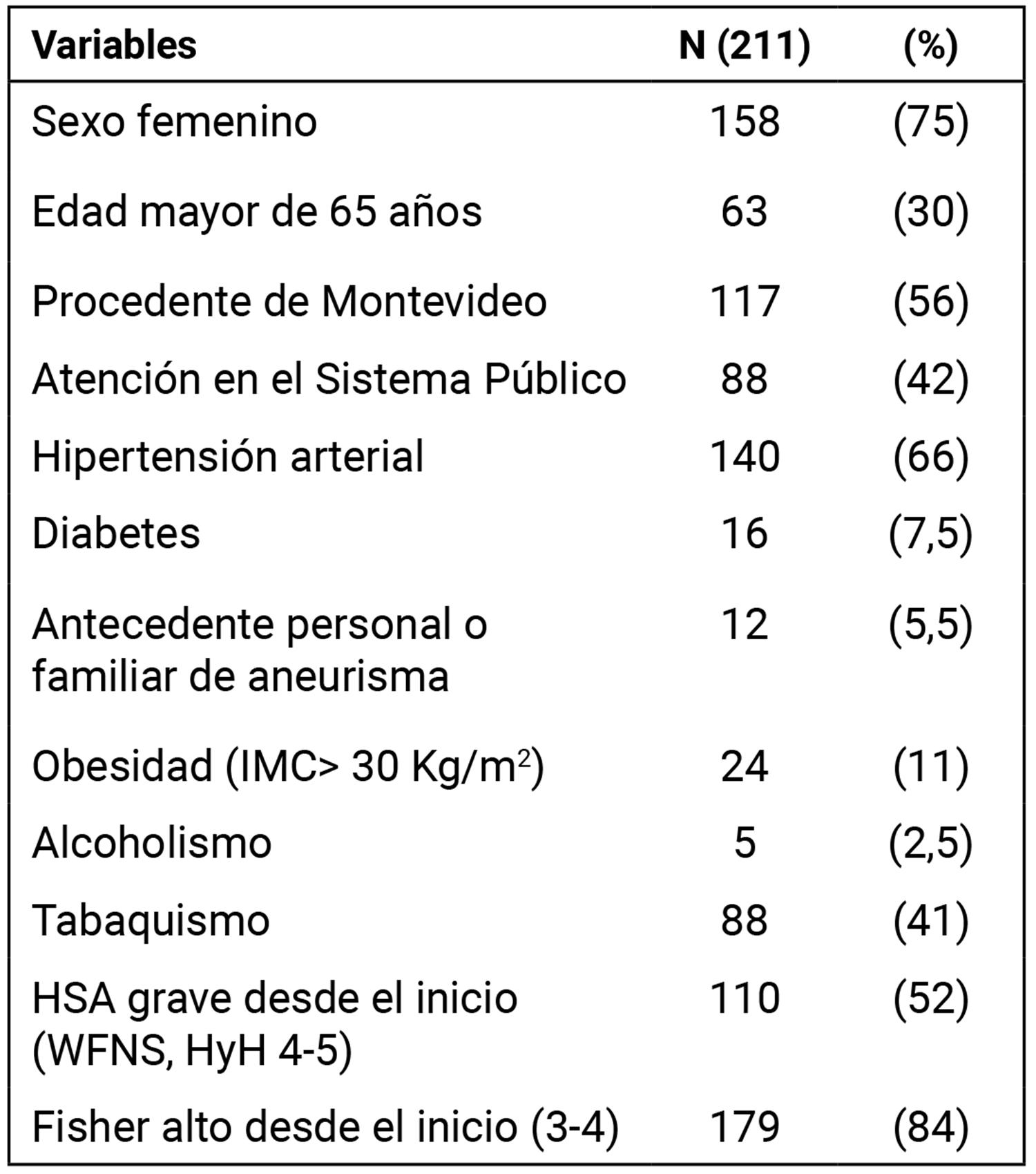
En el período de estudio se incluyó un total de 211 pacientes, con una mediana de edad de 57 años (mínimo 20, máximo 91 años).
Las principales características de la cohorte se resumen en la Tabla 1.
El 95% de los pacientes, independientemente del tratamiento recibido, requirió ingreso a cuidados intensivos para manejo médico y estabilización de la hemorragia subaracnoidea.
De la valoración del estado neurocognitivo realizada en los 96 pacientes que sobrevivieron a los tres años, se observó que el 68% no presentó secuelas neurocognitivas, el 17% desarrolló secuelas cognitivas leves, no invalidantes, y el 15% presentó secuelas cognitivas severas e invalidantes. No se encontró relación entre la topografía del aneurisma y la presencia de secuelas cognitivas.
Respecto al control vascular post-tratamiento del aneurisma, en el 54% de los pacientes no pudo ser evaluado, debido a su fallecimiento y, en relación con los sobrevivientes, un paciente (0,5%) tampoco pudo ser estudiado por presentar neuroagravio severo (mRS = 5). De los pacientes que pudieron ser estudiados, el 66% fueron evaluados mediante arteriografía, el 25% mediante angiotomografía computada (angio-TC) y el 9% mediante angiorresonancia magnética (angio-RNM).
En relación con los resultados postoperatorios de los pacientes sometidos a cirugía, el 86% presentó oclusión completa del aneurisma (grado I), sin remanente visible. En el 12% se evidenció un pequeño remanente aneurismático (grado II), sin indicación de retratamiento, y solo un paciente (2%) no fue evaluado por no asistir al control. En conjunto, el 98% de los pacientes operados presentaron un resultado considerado aceptable, sin requerimiento de retratamiento.
En cuanto a los resultados postprocedimiento en los pacientes tratados mediante terapia endovascular, el 65% mostró oclusión completa del aneurisma (Raymond I), el 20% presentó cuello residual (Raymond II), el 8% tuvo remanente aneurismático con relleno intraespiras (Raymond IIIa), y el 5% presentó remanente aneurismático con relleno lateral a las espiras (Raymond IIIb). Un paciente (2%) no fue evaluado por no asistir al control.
En conjunto, se consideró que el 80% de los pacientes tratados endovascularmente tuvieron un buen resultado, ya sea por presentar oclusión completa, mínimo remanente estable o recanalización sin indicación de ser nuevamente tratado. Si bien el porcentaje observado de aneurismas “completamente curados” fue levemente superior en el grupo quirúrgico respecto al endovascular, esta diferencia no alcanzó significación estadística (61% vs. 52% respectivamente; p = 0,25).
Respecto a la evolución clínico-funcional de los pacientes durante el seguimiento, en la Tabla 2 se muestra la distribución de los 211 pacientes según puntaje del mRS en los 3 momentos evaluados durante el seguimiento (egreso hospitalario, 6 meses y 3 años).
Tabla 2. Escala de Rankin modificada (mRS): distribución de 211 pacientes según puntaje de mRS al momento del egreso hospitalario, a los 6 meses y 3 años de seguimiento.
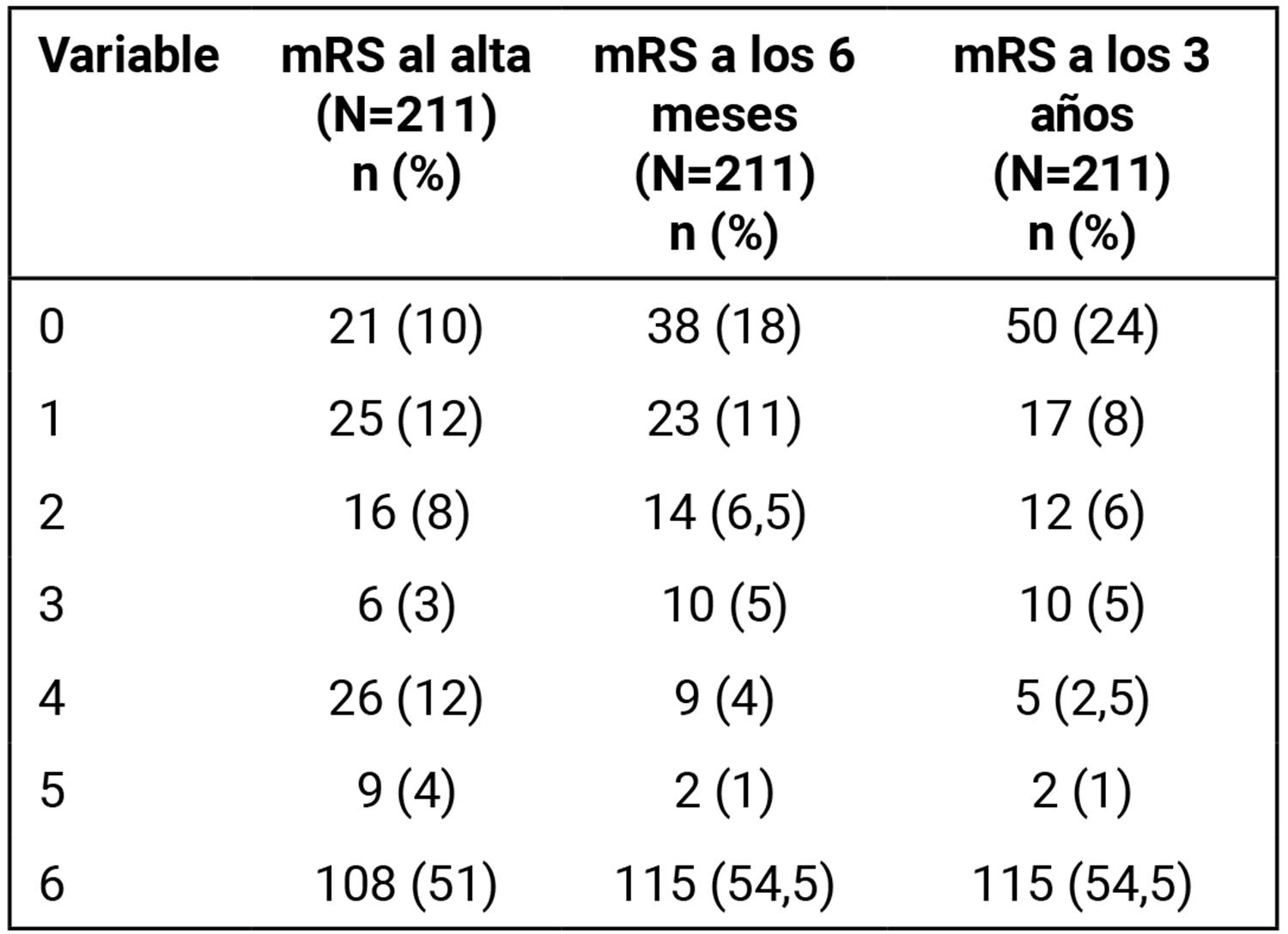
Como se observa en la Tabla 2, se evidenció una mejoría progresiva de los pacientes en el tiempo, con un porcentaje creciente de pacientes definidos como de “buena evolución clínica” (puntajes 0, 1 y 2 de mRS) en cada evaluación de seguimiento: 30% al momento del alta, 35% a los seis meses y 38% a los tres años.
Visto de otra manera, también se evidenció una “caída” progresiva del valor medio del puntaje de mRS de los pacientes en cada una de las 3 evaluaciones en el tiempo de seguimiento (Figura 1).
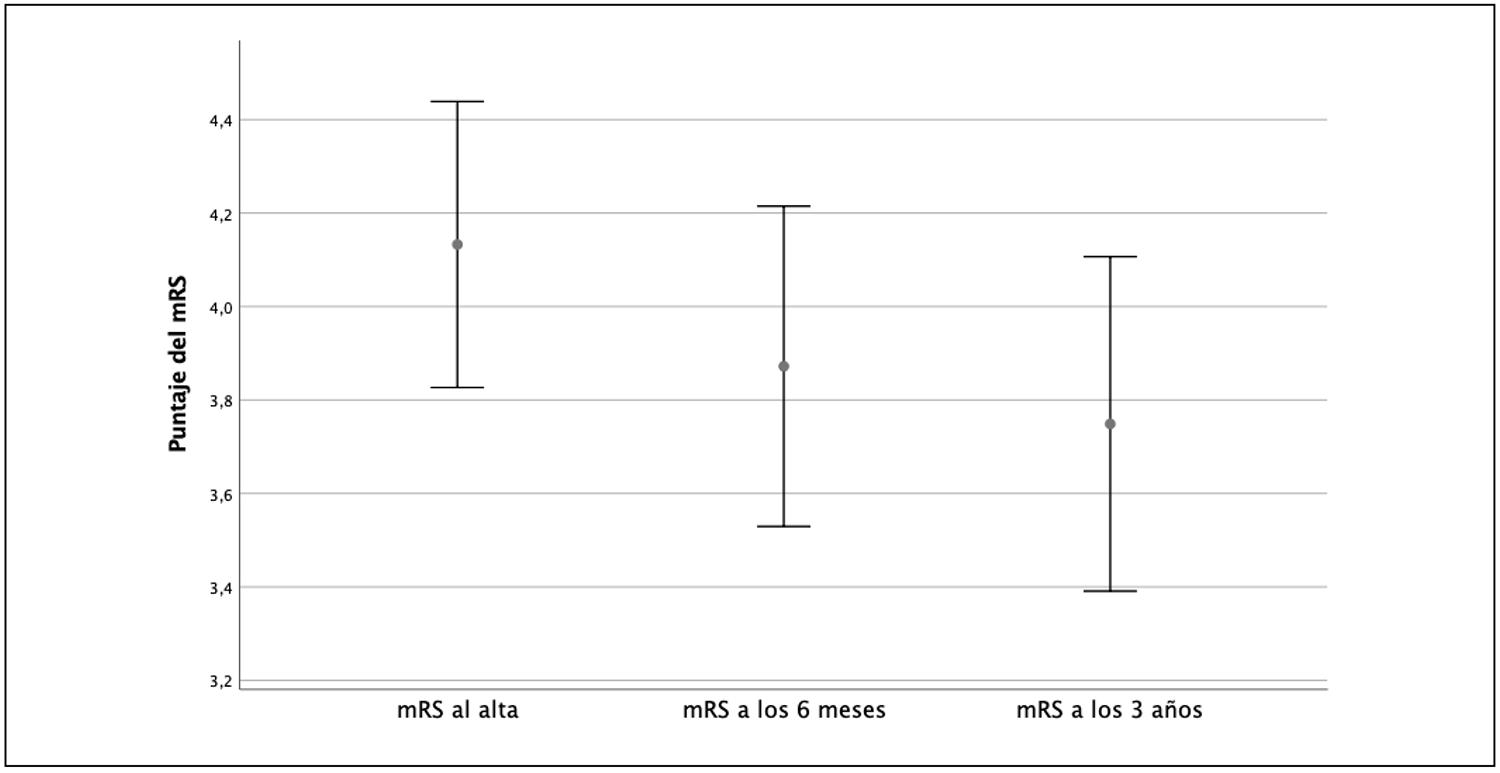
Figura 1. Escala de Rankin modificada (mRS): distribución de 211 pacientes según puntaje de mRS al momento del egreso hospitalario, a los 6 meses y 3 años de seguimiento (las barras representan la media y su IC al 95%).
La mortalidad acumulada a tres años de seguimiento se mantuvo sin variaciones respecto a los seis meses, alcanzando un 54,5% (115 pacientes), manteniéndose las causas registradas previamente (72% por HSA, 22% vinculada a complicaciones del tratamiento, 4% causas extraneurológicas y 2% otras causas).
Respecto a las variables analizadas como potenciales factores predictores de “mala evolución clínica” a 3 años de seguimiento, en la Tabla 3 se presentan los resultados del análisis univariado.
Tabla 3. Factores asociados a mala evolución clínica a 3 años de seguimiento para los 211 pacientes analizados: Modelo de Cox Univariado.
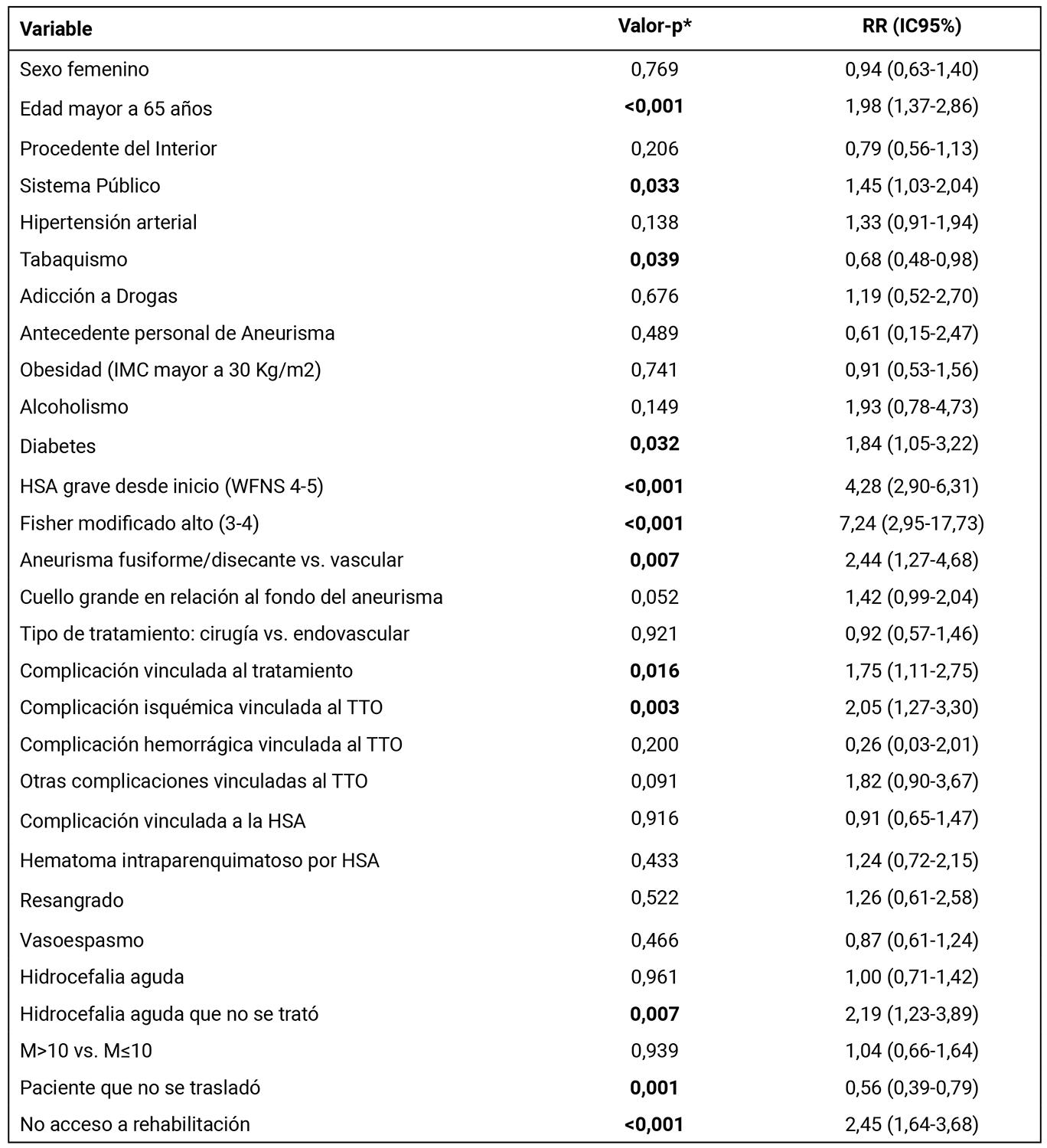
*test de Wald. RR (IC95%): Riesgo relativo y su intervalo de confianza al 95%.
Los factores que finalmente se identificaron como predictores independientes de mala evolución clínica a tres años, junto con sus riesgos relativos (RR) e intervalos de confianza al 95% (IC95%), se presentan en la Tabla 4.
Tabla 4. Factores predictores independientes de mala evolución clínica a 3 años de seguimiento para los 211 pacientes incluidos: Modelo de Cox Multivariado.
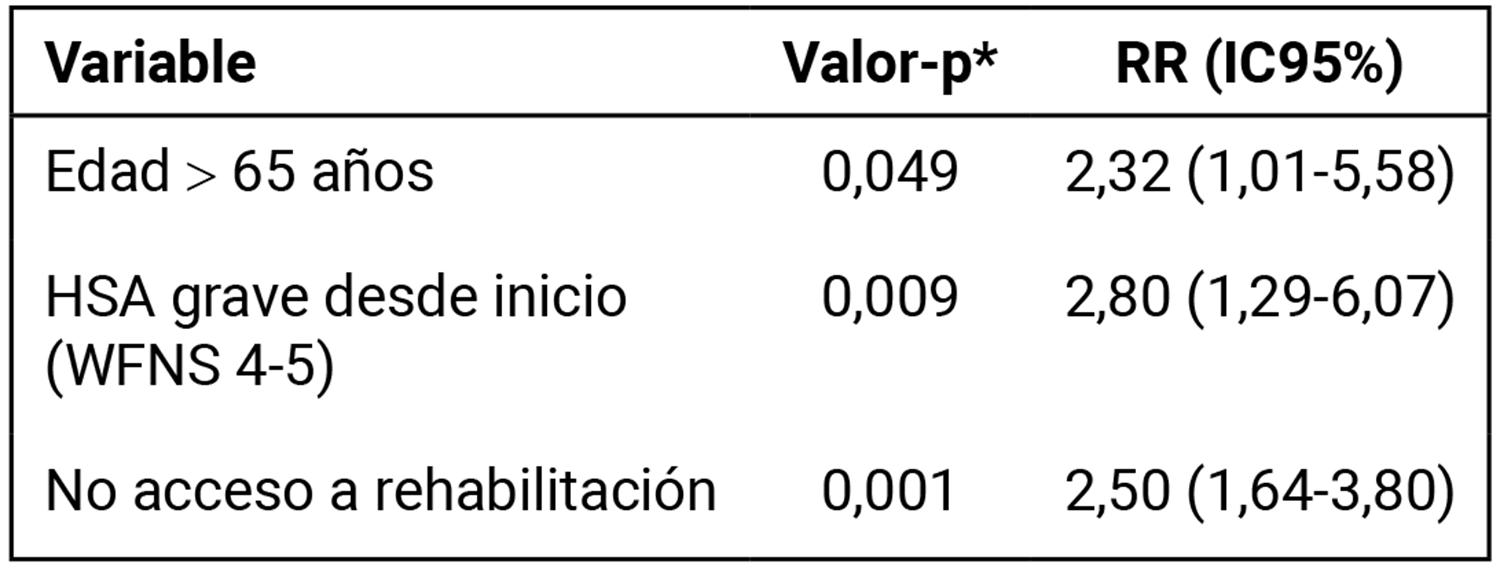
*test de Wald. RR (IC 95%): Riesgo relativo y su intervalo de confianza al 95.
Como se muestra en la Tabla 4, las variables retenidas en el modelo final del análisis multivariado fueron: edad mayor de 65 años, hemorragia subaracnoidea (HSA) grave al inicio del cuadro clínico y falta de acceso a rehabilitación. En relación con la edad, se observó que los pacientes mayores de 65 años tuvieron más del doble de chances de evolucionar desfavorablemente (RR= 2,32). De manera similar, la presencia de una HSA clasificada como grave casi triplicó el riesgo de un desenlace funcional no favorable (RR= 2,80). Por último, la ausencia de acceso a tratamiento de rehabilitación también se asoció con un mayor riesgo de cursar con mala evolución clínica (RR=2,50).
A partir de estos hallazgos, se realizó un subanálisis específico en los pacientes con HSA grave desde el inicio, así como en aquellos que no accedieron a rehabilitación.
De los 211 pacientes incluidos, el 52% (n=110) presentaron una HSA grave desde el inicio, con una edad promedio de 58 años. Las características demográficas y los antecedentes clínicos fueron similares a los observados en los pacientes con HSA leve o moderada. En este subgrupo, el 40% se encontraba en WFNS 4 y el 60% en WFNS 5.
Casi la totalidad (99%) presentó un Fisher modificado alto (3–4) en la primera TC. Asimismo, el 20% present lesión ocupante de espacio y el 10% desarrolló vasoespasmo clínico y/o imagenológico.
En cuanto a las complicaciones, la incidencia de eventos relacionados con el tratamiento fue del 20%, sin diferencias respecto a la cohorte total, mientras que el 72% presentó alguna complicación atribuible a la HSA. La mortalidad global en este grupo de HSA grave alcanzó el 75%; sin embargo, se observó una reducción significativa cuando se realizó tratamiento invasivo (54%) en comparación con la ausencia de tratamiento (100%). Esta diferencia también se reflejó en la evolución clínica a los tres años: el 87% presentó mala evolución, con una proporción menor en los pacientes tratados de manera invasiva (76%) frente a los no tratados (100%). Entre los 27 pacientes sobrevivientes con una HSA grave desde el inicio del cuadro, el 52% alcanzó una evolución clínica favorable (mRS 0–2).
De los 96 pacientes que sobrevivieron, el 65% refirió haber requerido rehabilitación. Cabe señalar que en tres casos no se encontraron registros en la historia clínica ni fue posible contactar a los pacientes o familiares para obtener dicha información. Entre quienes sí necesitaron rehabilitación, el 71% logró acceder efectivamente, mientras que el 29% no lo consiguió. Las razones más frecuentemente reportadas por los pacientes o sus familiares para justificar la falta de acceso a rehabilitación fueron: problemas de soporte familiar (37%), dificultades en el acceso al sistema de salud (33%), limitaciones socioeconómicas (22%) y en un 8% no se logró identificar una causa precisa.
En cuanto al impacto percibido de la ausencia de rehabilitación, el 72% de los pacientes o familiares contactados consideró que esta situación influyó de manera negativa en la evolución clínica, mientras que el 18% opinó que no tuvo repercusión. En el 10% restante no se obtuvo una respuesta clara.
Respecto a la percepción sobre la atención recibida, el 71% de los pacientes y/o familiares manifestó sentirse adecuadamente contenido por el sistema de salud, mientras que el 26,5% refirió lo contrario. En un 2,5% de los casos no se pudo establecer una respuesta concluyente.
Finalmente, en relación con el posible impacto de la pandemia por COVID-19, el 80% de los encuestados consideró que no influyó en la evolución de la enfermedad, el 18% opinó que sí tuvo repercusión y un 2% no aportó una respuesta definida.
Discusión
Este trabajo constituye la segunda etapa del primer estudio epidemiológico multicéntrico y nacional sobre esta patología. Además, y como se desprende de la literatura internacional analizada4,5, son pocos los trabajos de estas características, donde se incluyen todos los pacientes que ingresan con aneurismas, sin restricciones, y con seguimiento a mediano y largo plazo.
Creemos que la importancia del seguimiento de la cohorte inicialmente analizada radica en que nos permite comparar y destacar los factores que influyen en la evolución clínica a corto y mediano plazo, ya que estos pueden modificarse con el tiempo. En el seguimiento a seis meses, los factores predictores independientes de mala evolución clínica fueron: la presencia de una HSA grave desde el inicio, aneurismas de tipo disecante o fusiforme, isquemia extensa como complicación del tratamiento y edad mayor a 60 años al momento del diagnóstico3. Sin embargo, a largo plazo influyen otros factores, como la falta de acceso a la rehabilitación. Por ejemplo, la edad y la isquemia fueron predictores significativos en la evolución a corto plazo, pero no en el seguimiento diferido a tres años. En cambio, la gravedad de la HSA al ingreso se mantuvo como un factor predictor independiente de mala evolución en todos los análisis realizados (al alta, a los 6 meses y a los 3 años).
Es por esto que se subanalizó dicho subgrupo de pacientes, observando que el 52% de los pacientes en nuestro país presentaron HSA grave al ingreso (40% WFNS 4 y 60% WFNS 5), dentro de los cuales un 75% tuvo complicaciones vinculadas a la HSA en dicho grupo. Dichos porcentajes son mayores que los reportados en la literatura internacional, donde un 20-30% de las HSA son clasificadas como graves desde el inicio del cuadro6,7. Esto es de suma importancia para los resultados de nuestro país, ya que el estado clínico inicial es uno de los principales factores pronósticos, tal como se evidencia en trabajos publicados un pronóstico desfavorable de más del 40% en las HSA graves, que desciende a menos del 20% con HSA leves (grados I-II)8. Esta diferencia también se reflejó en la evolución clínica a los tres años de nuestra cohorte, ya que el 87% de los pacientes con HSA grave presentó mala evolución, con un 76% en los tratados agresivamente (tratamiento del aneurisma) versus un 100% en los no tratados. De los 27 pacientes que sobrevivieron, el 52% alcanzó buena evolución clínica (mRS 0-2).
Es difícil establecer qué pacientes con HSA grave se benefician de un tratamiento invasivo del aneurisma o no. En las guías de la AHA9, el tratamiento de los pacientes con HSA graves es nivel de evidencia IIa, y debe individualizarse en cada paciente hablando con la familia. En pacientes mayores de 65 años con HSA grave, deben evaluarse bien otros factores de riesgo, ya que la diferencia de independencia funcional en comparación con pacientes jóvenes es importante: 42% vs. 82%. Pese a que los números no son alentadores, creemos que se justifica un tratamiento inicial agresivo, dado que aproximadamente la mitad de los sobrevivientes de una HSA de alto grado pueden alcanzar la independencia funcional (mRS 0-2). A nivel internacional se han publicado múltiples escalas pronósticas, con el fin de definir mejor la terapéutica de dichos pacientes.
Van Donkelaar et al. en 201910 publicaron la escala de SAFIRE, que es un modelo preciso, generalizable y de fácil aplicación para predecir el pronóstico en los pacientes con HSA como son la edad, la escala de Fisher, la escala de WFNS y el tamaño del aneurisma. Almatter et al. en 201811 reportaron como principales factores pronósticos en la HSA: edad, estado clínico inicial, resangrado, hemorragia parenquimatosa y topografía de aneurisma de arteria cerebral media. En las HSA graves, Mocco et al. en 20067 reportaron como predictores de mala evolución y mal pronóstico: edad, escala de HyH grave (HyH5) en el preoperatorio, tamaño del aneurisma e hiperglicemia. Jabbarli et al. en 201612 publicaron que la hemorragia intraventricular se asocia de forma independiente con un mal pronóstico en las HSA. Dichas escalas tienen una aplicabilidad individual limitada y, en pacientes que no mejoraron luego del tratamiento médico inicial, con injuria irreversible, las guías de la AHA no recomiendan el tratamiento del aneurisma9.
Respecto a las complicaciones derivadas de la HSA, en esta cohorte no se observaron diferencias en la evolución global, salvo en los casos de HCF aguda no tratada, en los que sí se constató una peor evolución con significancia estadística. La ausencia de tratamiento en la HCF aguda no solo se asoció con peor evolución clínica, sino que también mostró un impacto categórico en la mortalidad: fallecieron el 79% de los pacientes sin tratamiento, frente al 52% de aquellos que sí lo recibieron (p = 0,033). Los resultados de este trabajo son comparables a la literatura internacional, como fue publicado por Ohbuchi et al. en 202113 a partir de un análisis retrospectivo de una cohorte de 102 pacientes, donde se evidenció que la HCF aguda ocurre en 20–30% de los pacientes con HSAa y se asoció a peor pronóstico. El drenaje ventricular externo (DVE) es una medida eficaz, y en este análisis se observó que los pacientes que recibieron DVE temprano (≤13 horas) presentaron una mayor frecuencia de evolución favorable (40% vs. 11%; p=0,026), en comparación con aquellos en quienes el procedimiento se realizó de manera diferida. Estos hallazgos sustentan la importancia de una intervención precoz para el control de la hipertensión endocraneana en pacientes con HSAa de alto grado, sugiriendo que la colocación temprana del DVE constituye una estrategia segura y beneficiosa, independientemente de si se realiza antes o después del clipado o la embolización del aneurisma.
También es importante remarcar que el hecho de no contar con acceso oportuno a rehabilitación del paciente se convierte en un factor predictor independiente de mala evolución en nuestro país. Esto es fundamental, ya que en Uruguay carecemos de centros de neurorehabilitación que estén enfocados a una rehabilitación dirigida por un equipo multidisciplinario que abarque al paciente con neuroagravio, lo cual tiene un gran impacto en el pronóstico, como se reporta en trabajos internacionales14.
Para finalizar, es importante también señalar que nuestro estudio presenta algunas limitaciones metodológicas. En primer lugar, el hecho de no haber podido evaluar de forma exacta el tamaño del aneurisma, apelando a ser únicamente clasificado de acuerdo a su relación “cuello-fondo” y de acuerdo al criterio del evaluador a cargo (referente o co-investigador clínico actuante). Este hecho podría reducir la precisión con que fue evaluada esa variable y presentar una mayor variabilidad interobservador. En segundo lugar, y al tratarse de un estudio multicéntrico a nivel nacional, en algunos casos los datos clínicos fueron extraídos de la historia clínica del paciente (electrónica o en papel) y de los informes de los estudios imagenológicos, no siendo evaluadas todas las imágenes de manera unificada por parte del equipo investigador. Esto conlleva un riesgo de variabilidad de interpretación entre los distintos evaluadores.
Conclusiones
Este trabajo aporta, por primera vez en Uruguay, datos específicos sobre el pronóstico a 3 años de evolución de pacientes con HSA aneurismática, permitiendo establecer comparaciones válidas respecto a otras series internacionales.
Esta investigación permitió avanzar en la identificación de los principales factores predictores de mala evolución clínica en este tipo de patología, como el caso de presentar una edad mayor de 65 años al momento del diagnóstico, un cuadro de HSA grave desde el inicio y no contar con acceso oportuno a rehabilitación.
Estos hallazgos refuerzan la necesidad de tener una estrategia de enfoque individualizado en la toma de decisiones clínico-terapéuticas para los pacientes con las características antes mencionadas, así como también la importancia del desarrollo de centros de rehabilitación de pacientes neurológicos en nuestro país, en busca de mejorar el pronóstico de este tipo de pacientes en Uruguay.