Introducción
El delirium constituye una condición frecuente en adultos mayores hospitalizados. Es un síndrome neuropsiquiátrico complejo y se debe considerar una urgencia médica que se asocia a malos desenlaces como incremento de la mortalidad, declive cognitivo y funcional e institucionalización1.
Su prevalencia hospitalaria asciende al 50% de las personas de 65 años o más, y conlleva una prolongación de la estadía hospitalaria y un aumento de los costos2; implica más de 164 mil millones de dólares por año en Estados Unidos3.
En salas de medicina general, la prevalencia se encuentra en el entorno del 18-35%, e incluyendo la incidencia, asciende al total de 29-64% de individuos afectados1)(3. Las tasas de incidencia más altas se observan en la unidad de cuidados intensivos, en el postoperatorio y en cuidados paliativos.
El delirium postoperatorio se reconoce como la complicación quirúrgica más común en el adulto mayor, y ocurre en el 5% al 50%4.
En cirugía ortopédica la incidencia asciende al 17% y la prevalencia se encuentra en el entorno del 12-51%1.
El delirium es una de las complicaciones más frecuentes de la cirugía por fractura de cadera en el adulto mayor. La incidencia en el postoperatorio varía entre 4 - 53,3% y en el preoperatorio entre 34-92%4.
Los factores de riesgo más importantes son la demencia previa y la edad avanzada5)(6)(7. Es un evento prevenible hasta en un 40%, lo que resalta la importancia de su prevención, diagnóstico y tratamiento5)(8)(9)(10.
En dos estudios recientes realizados en Montevideo, Uruguay, el delirium mostró una prevalencia del 7,5% de los pacientes internados en hospitales generales de asistencia pública11)(12.
Además, la presencia de delirium se asoció a un riesgo de muerte 16 veces mayor comparado con la población sin delirium12.
En nuestro conocimiento, no existen datos en Uruguay de la incidencia de delirium en cirugía ortopédica; este trabajo puede ser el punto de partida para el futuro desarrollo de la ortogeriatría en Uruguay.
El objetivo de este proyecto es determinar la frecuencia de delirium en pacientes que cursan el perioperatorio de cirugía ortopédica por fractura de cadera. Como objetivos secundarios, describir características sociodemográficas y clínicas de la muestra, y la asociación entre delirium y diferentes variables de interés.
Materiales y métodos
Se realizó un estudio de tipo observacional, analítico, prospectivo, de cohorte única. Se seleccionó una muestra no probabilística, por conveniencia, según criterios de inclusión-exclusión. Se desarrolló en cooperación entre el Departamento de Geriatría y Gerontología del Hospital de Clínicas y la Clínica de Traumatología y Ortopedia, ambos de la Universidad de la República, llevándose a cabo en el Instituto Nacional de Ortopedia y Traumatología (INOT) en Montevideo.
Se obtuvo la aprobación del proyecto por parte del Comité de Ética del Hospital de Clínicas. Se solicitó consentimiento informado al paciente (o a su familiar si el paciente no se encontraba en condiciones de consentir) para su participación en el estudio. Se notificó al equipo de salud tratante el diagnóstico de delirium si previamente no había sido diagnosticado.
Se incluyeron pacientes de 65 o más años, que ingresaron al INOT por fractura de cadera asociada a fragilidad ósea, candidatos a resolución quirúrgica. Se definió fractura por fragilidad cuando fue consecuencia de una caída desde la altura del paciente.
Se excluyeron aquellos pacientes que presentaban fracturas debido a traumatismos mayores (caídas desde mayor altura, accidentes de tránsito), y aquellos que no consintieron.
El período de recolección de datos se extendió del 12 de enero al 12 de mayo de 2016. Se realizó un protocolo “ad hoc” para recolectar variables sociodemográficas, clínicas (comorbilidad, características de la fractura, protocolo quirúrgico) y de laboratorio (analítica en sangre básica en el preoperatorio y en el postoperatorio solo a los que correspondiera por protocolo). Se aplicó la herramienta Confusion Assessment Method (CAM) en su versión validada al español13 para diagnóstico de Delirium. Se valoró a los pacientes 24 horas previo a la cirugía, y a las 24 y 48 horas posteriores a ésta. Se consideró caso de delirium el que cumplía criterios diagnósticos del CAM en el preoperatorio o postoperatorio. No se realizó seguimiento a los casos detectados.
Para evaluar el estado cognitivo previo se aplicó al paciente el Minimental State Examination (MMSE)14 y al informante el cuestionario para el diagnóstico temprano de la demencia, AD8, en su versión chilena15. Se consideró deterioro cognitivo previo si el score en el MMSE fue menor de 24 y/o score del AD8 mayor de 4, y/o diagnóstico previo referido por el familiar y/o indicación de fármacos específicos para la demencia. Para la evaluación del estado funcional, se utilizó la escala de Barthel16.
Análisis estadístico: Se utilizaron medidas de frecuencia para variables cualitativas y medidas de resumen central y dispersión para variables cuantitativas. Se aplicaron test no paramétricos como chi cuadrado. En todos los casos se fijó un nivel de significación de p menor a 0,05. Se realizó un análisis multivariado de tipo regresión logística para determinar el peso de variables de interés en la presencia de delirium. El procesamiento se realizó con el programa de software libre, PSPP y con Epidat 3.1 para Windows.
Resultados
Población: Se reclutaron 50 pacientes, 39 mujeres (relación mujer/hombre 3,5/1). La edad mínima fue de 65 años, la máxima de 99, mediana 83 años, con un rango intercuartil de 11. El 57% tenía al menos 6 años de escolarización.
Funcionalmente, previo a la fractura, 40% era independiente, 44% presentaba dependencia leve, y 14% dependencia moderada. No se logró recabar datos sobre la función previa en uno de los pacientes.
Las variables clínicas y analíticas se muestran en la Tabla 1.
Tabla1: descripción del grupo de pacientes añosos con fractura de cadera en función de variables clínicas y analíticas seleccionadas
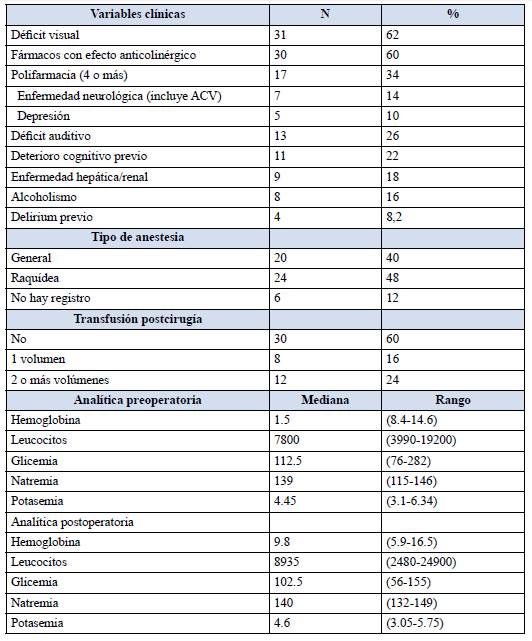
El 58% (N=29) tenía deterioro cognitivo previo. De éstos, 34,5% tenían menos de 80 años; 86,2% eran mujeres.
Fueron intervenidos en las primeras 48 horas el 26% (n=13), en los primeros 7 días se operó el 60% (n=30). El tiempo máximo preoperatorio fue de 44 días. La media del tiempo quirúrgico fue de 59 minutos, con una mediana de 58± 21,24 minutos, (rango 25-120 minutos).
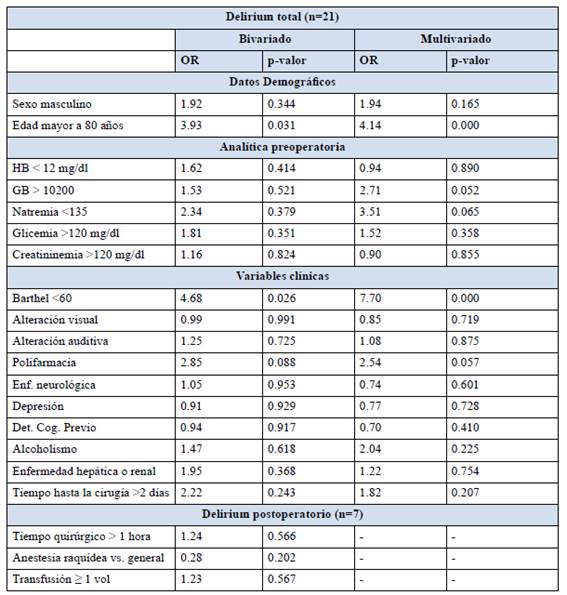
Frecuencia del delirium: Desarrollaron delirium 21 pacientes (42%): 14 en el preoperatorio (28%), 7 en el postoperatorio (14%).
Asociación entre delirium y variables de interés: Se describe en la Tabla 2.
Encontramos una asociación estadísticamente significativa entre delirium y edad, así como con el estado funcional evaluado por el índice de Barthel. Se destaca que, en los menores de 80 años, la frecuencia de delirium fue de 25%, mientras que en los de 80 o más años, fue de 53,3% (p=0,031; OR 3,938). Por otra parte, en aquéllos con índice de Barthel menor a 60 el riesgo es aún mayor (OR 4,68). El análisis multivariado confirmó el valor independiente de estos factores, en tanto que mostró tendencias al límite de la significación estadística para leucocitosis elevada y polifarmacia.
Discusión
La frecuencia de delirium hallada en nuestro estudio fue de 42%, similar y comparable a lo reportado en otros estudios realizados a nivel internacional1)(6. Esta frecuencia es mayor a la encontrada en trabajos nacionales realizados en hospitales de agudos y en pacientes médicos y quirúrgicos no ortopédicos, que oscila en el 7,5%11)(12.
Es de destacar que nuestro estudio se llevó a cabo en un hospital de tercer nivel que asiste únicamente a pacientes ortopédicos y traumatológicos, derivados desde todo el Uruguay.
Nuestra muestra fue pequeña y no probabilística, pero incluyó únicamente a mayores de 65 años, con una mediana de 83 años a diferencia de los estudios nacionales en los que se incluyó menores de 65 años.
La edad mayor a 80 años se asoció significativamente con el desenlace y es un factor de riesgo reconocido17)(18)(19. En los dos trabajos nacionales mencionados11)(12, los mayores de 65 años tuvieron una prevalencia mayor de delirium.
En este trabajo se evaluó la presencia de demencia previa en aquellos que no tenían delirium en el preoperatorio, a través de un test de tamizaje cognitivo, de un cuestionario dirigido al informante o cuidador y del despistaje de diagnóstico previo o tratamiento con medicamentos para la demencia. La demencia es un factor de riesgo reconocido, de enorme peso e infravalorado en pacientes ortopédicos y aunque no fue estadísticamente significativo, el tamaño muestral y la selección de la muestra pueden haber influido en este resultado6)(7)(20.
El deterioro cognitivo preexistente es uno de los principales factores de riesgo de delirium18)(21. La prevalencia del delirium superpuesto a la demencia es superior a la prevalencia en poblaciones sin deterioro cognitivo previo, con estimaciones que oscilan entre 13% y 89%, dependiendo si la población es hospitalaria o de base comunitaria22)(23.
El delirium contribuye a malos desenlaces para los pacientes, sus familias y el sistema de salud en general24. Los pacientes con delirium, tienen estadías hospitalarias más prolongadas y mayor morbilidad y mortalidad25)(26.
Los resultados adversos asociados con el delirium se pueden acentuar en aquellos con deterioro cognitivo preexistente27)(28.
Los efectos del delirium superpuesto a la demencia continúan mucho después del episodio índice y contribuyen a una trayectoria más rápida de deterioro cognitivo y funcional29. Los síntomas de delirium persisten por mayor tiempo en personas con demencia y pueden manifestarse como un delirium sub-sindrómico por meses30.
La presencia de delirium en pacientes con demencia conduce a períodos aún más largos de hospitalización, aumento de la morbilidad, mayor probabilidad de ingreso a un residencial y un incremento de más de 5 veces en el riesgo de muerte22)(29.
La forma en que se relacionan el delirium y la demencia es tema de debate; en la revisión de Fong y col., se resume la evidencia clínico-patológica, de neuroimagen y biomarcadores acerca de este complejo vínculo31)(32.
En la revisión sistemática de Oh y col., la presencia de dependencia funcional previa en el análisis bivariado se asocia a delirium, no así en el análisis multivariado. Esto podría deberse a la gran variabilidad en la definición de la variable dependencia o declinación funcional18. Nuestro trabajo valoró la capacidad funcional previa a la fractura con el Índice de Barthel, el que se encuentra validado como medida para clasificar la dependencia en adultos mayores y ésta se asoció significativamente al desenlace, aunque en forma marginal.
Otros estudios33)(34 han reportado que el sexo masculino constituye un factor predisponente para el desarrollo de delirium en pacientes sometidos a cirugía ortopédica, pero solo en aquellos sin demencia previa. En nuestro trabajo, esta variable no se asoció estadísticamente con el desarrollo de delirium.
Un estudio noruego35, afirma que existe una importante asociación entre el tiempo preoperatorio y el desarrollo de delirium preoperatorio, relación que no fue estadísticamente significativa en nuestro trabajo.
No se evaluó el estado nutricional de los pacientes previo a la cirugía. Esto habría sido interesante ya que un estudio35 concluye que el índice de masa corporal (IMC) menor a 20 constituye un factor de riesgo independiente para el desarrollo de delirium postoperatorio.
Con respecto al tipo de anestesia, una revisión sistemática36 y un meta-análisis37, concluyen que el uso de anestesia general no es un factor desencadenante de delirium postoperatorio, lo cual coincide con los resultados obtenidos en nuestro trabajo.
En nuestro estudio no se encontró una asociación entre el nivel de hemoglobina preoperatoria, el requerimiento de transfusiones sanguíneas ni el nivel de hemoglobina postoperatorio, con el desarrollo de delirium postoperatorio, acorde a los hallazgos de un estudio clínico randomizado realizado38.
Se observó una tendencia al límite de la significación estadística para la leucocitosis elevada, hallazgo que podría corresponder a la presencia de una infección subclínica o paucisintomatica no detectada.
Marcantonio39 establece que 2 de cada 3 casos de delirium aparecen en los primeros 2 días del postoperatorio, con un pico de incidencia en las 24 horas del postoperatorio y un pico de prevalencia en las 48 horas. Es posible que varios casos de delirium postoperatorio de desarrollo tardío no se detectaran en nuestro trabajo, ya que no se realizó seguimiento luego de las 48 horas.
La presencia de depresión se considera como un factor de riesgo para el desarrollo de delirium postoperatorio40, aunque nosotros no encontramos esta asociación.
Nuestro trabajo tiene varias limitaciones como el tamaño muestral y la selección no probabilística de los pacientes, lo que hace que no podamos generalizar estos resultados. Sin embargo, tiene el valor de aportar datos locales, no disponibles hasta el momento, en la temática del delirium en cirugía ortopédica.
Este podría ser el puntapié inicial para el desarrollo de unidades de Ortogeriatría a nivel nacional, como una forma de mejorar los resultados asistenciales de estos pacientes41.