Introducción
La escombroidosis es la causa más común de ictiotoxicosis en todo el mundo. A menudo se diagnostica erróneamente como alergia al pescado mediada por IgE. Predomina en zonas de aguas cálidas o templadas. Se asocia al consumo de pescados de la familia Scombridae y Scomberesocidae (atún, bonito, caballa) y no escombroides (salmón, sardina y arenque) en condiciones inadecuadas de conservación1,2 (Tabla 1).
En nuestro país, en los últimos cuatro años se registraron cuatro casos: dos en 2017 en niños y dos en 2015 en adultos como intoxicación colectiva, según registros del Centro de Información y asesoramiento Toxicológico (CIAT).
El pescado fresco contiene normalmente menos de 1 mg/100 g de histamina. Los peces afectados contienen más de 20 mg/100 g, encontrándose en oportunidades hasta 400 mg/100 g3.
Según la Administración de Alimentos y Medicamentos (FDA) de Estados Unidos, niveles por encima de 50 mg/100 g de histamina son peligrosos3.
Habitualmente se presenta en forma de brotes después de la ingesta de carne oscura de pescado que se mantuvo en condiciones inadecuadas de conservación y refrigeración, originando la descarboxilación del aminoácido L-histidina presente en la musculatura de los peces4.
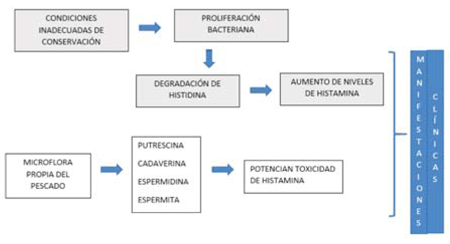
Después de capturado el pez, al no estar en condiciones adecuadas de conservación, se produce una proliferación bacteriana (Proteus morganii, Aerobacter, Klebsiella pneumoniae) que mediante la degradación del aminoácido histidina produce concentraciones elevadas de histamina. Por otra parte, la microflora normal de la superficie, agallas e intestino del pescado (V. harvey, V. fischeri, Morganella morganii, Proteus vulgaris) actúan sobre otros aminoácidos dando lugar a la formación de putrescina, cadaverina, espermidina y espermita, reconocidas sustancias potenciadoras de la toxicidad de la histamina, siendo responsables finales del cuadro clínico5-8 (Figura 1).
La histamina es resistente al calor, por lo que no se destruye con la cocción doméstica o comercial; sin embargo, la formación de histamina se inhibe si se mantiene el pescado a temperaturas de 0 ºC.
El pescado afectado puede tener sabor metálico o picante, pero su aspecto, color y textura son normales. Los síntomas aparecen entre 15-90 minutos tras la ingesta y remedan una reacción alérgica.
Los receptores H1 y H2 están implicados en la aparición de signos y síntomas de intoxicación tales como rubor, prurito, distermia y acciones sobre el sistema cardiovascular. Los receptores H3 median la aparición de síntomas como náuseas, vómitos y cefalea9-11.
Esta patología corresponde a una intoxicación de origen alimentario creciente en los últimos años, constituyendo un evento de notificación obligatoria.
El diagnóstico se realiza de forma clínica y por datos epidemiológicos.
Las manifestaciones clínicas se pueden clasificar por sistema. A nivel de piel y mucosas puede presentarse: urticaria, inflamación localizada, erupción, inyección conjuntival, eritema en cara, cuello y tronco.
A nivel del tubo digestivo: dolor epigástrico, cólicos, diarrea, náuseas y vómitos.
En el sistema circulatorio: taquicardia, palpitaciones, hipotensión e hipertensión.
A nivel neurológico: pérdida de visión, hormigueo, calambres, cefaleas y sensación de calor peribucal.
En cuanto al sistema respiratorio: dificultad respiratoria y broncoconstricción.
Es importante tener en cuenta los cuadros por anafilaxia a pescado, siendo este el principal diagnóstico diferencial de esta entidad.
En cuanto al tratamiento, se realiza terapia con antihistamínicos en casos leves y dirigido a anafilaxia para los casos severos.
Observación clínica
Varón de 12 años, sano, sin alergias conocidas. Acudió a emergencia por eritema y prurito en rostro luego de ingesta de atún en grandes cantidades, que notó picante al ingerirlo una hora previa a la consulta. Refiere prurito en rostro y tórax, sensación de ardor lingual, no disnea, ni síntomas digestivos. Su hermano ingirió el mismo alimento, presentando misma sintomatología, en menor intensidad. Trajeron consigo el producto ingerido, que se encontraba con fecha vigente para su consumo.
Al ingreso en emergencia: lúcido, TEP estable, temperatura axilar 36 ºC. Frecuencia respiratoria 24 rpm, frecuencia cardíaca 86 cpm. SAT O2 100% VEA, bien hidratado y perfundido, hiperemia conjuntival, destacándose eritema en rostro y tórax hasta línea mamilar con prurito, no lesiones hemorragíparas. No edemas.
Se realizó tratamiento con hidrocortisona y clorfeniramina intravenosas, con mejoría progresiva y luego desaparición total de signo-sintomatología.
Se realizó interconsulta al CIAT, por sospecha de intoxicación alimentaria, realizándose diagnóstico de intoxicación escombroide. Se realizó la notificación a la División de Epidemiología del Ministerio de Salud Pública por parte del cuerpo médico, en forma telefónica.
El paciente fue dado de alta con tratamiento antihistamínico vía oral.
Discusión
El diagnóstico de escombroidosis se basa en la clínica y el antecedente de la ingesta reciente de pescado. Favorece la sospecha de esta entidad la presencia de síntomas similares en otros comensales y la sensación urente asociada o no a sabor picante o metálico del pescado ingerido10. En el caso de nuestro paciente, tanto la clínica como el antecedente de ingesta reciente de pescado, estaban presentes, y la existencia de un hermano con sintomatología similar, sumado al dato aportado por el paciente, quien refería “sabor picante” al ingerirlo, reforzaban el diagnóstico.
Una vez establecida la sospecha, para realizar el diagnóstico definitivo podría realizarse la medición de los niveles de histamina en el pescado responsable.
Frente a un paciente que se presenta con dichos síntomas, se debe descartar la alergia al pescado mediada por IgE. Si bien ambas entidades comparten clínica similar, a diferencia de la escombroidosis, en la alergia al pescado intervienen fundamentalmente tres elementos: alergeno, IgE específica y células diana (mastocito y basófilo). La reacción se desencadena cuando los alergenos sensibilizantes se adhieren a los sitios de unión de la IgE poniendo en marcha una cadena de acontecimientos que conducen a la degranulación celular y a la consiguiente liberación de mediadores que son los responsables de los síntomas clínicos característicos11.
La escombroidosis puede clasificarse según su gravedad clínica en:
- Forma leve: congestión facial, lagrimeo, sialorrea, ardor bucal y orofaríngeo.
- Forma moderada: se agregan, a las manifestaciones descriptas, cefalea, exantema urticariforme, prurito, hipotensión, sensación de ahogo y trastornos digestivos.
- Forma grave: ansiedad, broncoespasmo, arritmias cardíacas (está descrito incluso un caso de infarto agudo de miocardio)12.
Los pacientes que presenten una forma clínica leve, como el caso de nuestro paciente, deberán ser tratados con antihistamínicos H1 (difenhidramina o hidroxicina) o antihistamínicos H2 (ranitidina o cimetidina). Los signos y síntomas se suelen resolver dentro de los 30 minutos tras la administración de éstos. En casos más graves que presenten disnea, broncoespasmo o hipotensión, se debería tratar como si fuera una anafilaxia, lo cual no fue necesario en el caso de nuestro paciente, el cual evolucionó de forma favorable con el tratamiento instituido.
Con respecto a la prevención de la enfermedad, se deben mantener los pescados a temperaturas por debajo de los 50 °C. Evitar el consumo de clases de pescado potencialmente peligrosos que no hayan recibido tratamientos adecuados. Manipular de forma higiénica los alimentos, especialmente las conservas si van a ser consumidas varias horas fuera del envase. Envasar adecuadamente los productos elaborados con conservas, manteniendo una adecuada cadena de frío13.
Conclusiones
Presentamos el caso clínico de una patología subdiagnosticada, destacando la importancia de conocer su existencia. Debemos sospecharla frente a pacientes con síntomas compatibles con síndrome histaminérgico que hayan ingerido recientemente pescado, sobre todo cuando exista otra persona con sintomatología similar que haya ingerido el mismo alimento, o nos refieran sabor metálico o urente al ingerirlo.
Se presentan como cuadros clínicos, no requiriendo una susceptibilidad previa, como en este caso14-17.
Generalmente son autolimitados, con buena evolución, incluso sin tratamiento.
Deben ser notificadas a la División de Epidemiología del MSP y al CIAT para actuar prontamente y retirar el producto del mercado.