Servicios Personalizados
Revista
Articulo
Links relacionados
Compartir
Archivos de Pediatría del Uruguay
versión On-line ISSN 1688-1249
Arch. Pediatr. Urug. vol.86 no.3 Montevideo set. 2015
Aspiración de cuerpo extraño:
formas de presentación y complicaciones.
A propósito de cuatro casos
Foreign body aspiration: presentation and complications.
Study of four cases
Mario Romero1, Bernardo Alonso2, Luis González3
1. Residente Pediatría. Hospital Departamental Florida ‘Raúl Amorín Cal’. ASSE.
2. Prof. Adj. Depto. Emergencia Pediátrica. CHPR. Facultad de Medicina. UDELAR.
3. Pediatra. Hospital Departamental Florida ‘Raúl Amorín Cal’. ASSE.
Fecha recibido: 4 de octubre de 2014.
Fecha aprobado: 17 de agosto de 2015
Resumen
La aspiración de cuerpo extraño (ACE) es un evento provocado por un agente externo, esta forma de lesión puede ser evitada con medidas preventivas. Los episodios de aspiración pueden pasar desapercibidos provocando lesiones en sectores distales del árbol bronquial manifestándose en la evolución por la presencia de complicaciones. Este artículo presenta 4 casos clínicos que plantearon dificultades diagnósticas y complicaciones en su evolución.
Los mismos presentan similitudes con la literatura internacional en cuanto a sus características epidemiológicas ya que predominan en menores de 3 años, varones, en días festivos, predomina el maní como cuerpo extraño y existió un retraso en el diagnóstico en la mayoría de los casos.
En el diagnóstico de la ACE se debe tener en cuenta el antecedente de sofocación o tos con dificultad respiratoria en un niño previamente asintomático que se encontraba jugando o comiendo. El examen físico y radiológico pueden ser normales después que el episodio de sofocación ha pasado, por lo que es necesario un alto índice de sospecha para el diagnóstico. Frente a la sospecha de ACE se debe realizar broncoscopía rígida porque ésta constituye el mejor método diagnóstico y terapéutico. Asimismo, hay que considerar el diagnóstico en pacientes que presentan neumonías recurrentes o lesiones persistentes sin otra causa, fundamentalmente si se asocian a otras lesiones como atelectasia y episodios de obstrucción bronquial.
Palabras clave:
ASPIRACIÓN RESPIRATORIA
CUERPOS EXTRAÑOS
BRONCOSCOPÍA
PREESCOLAR
Summary
The foreign body aspiration event is caused by an external agent, this form of injury can be avoided by preventive measures. The episodes of aspiration may go unnoticed causing injury to distal areas of the bronchial tree, manifesting the presence of complications in the evolution. This article presents four clinical cases that raised diagnostic difficulties and complications in its evolution.
These cases have similarities with the international literature regarding their epidemiological characteristics: prevalence in children under 3 years, male, in festive days, peanuts being the most common foreign body and there being a delay in diagnosis in most cases.
Diagnosis must take into account the history of choking or coughing respiratory distress in a previously asymptomatic child who was playing or eating. The physical and radiological examination may be normal after the episode of suffocation has passed, so a high index of suspicion is necessary for diagnosis. Upon suspicion of foreign body aspiration event, a rigid bronchoscopy should be performed, since this is the best diagnostic and therapeutic method. Also, in patients with persistent or recurrent pneumonia lesions without other cause, mainly this diagnosis should be considered, if associated with other lesions such as atelectasis and episodes of bronchial obstruction.
RESPIRATORY ASPIRATION
FOREIGN BODIES
BRONCHOSCOPY
PRESCHOOL CHILD
Las lesiones externas son la principal causa de morbimortalidad en la edad pediátrica. La aspiración de cuerpo extraño (ACE) constituye una forma de lesión provocada por un agente externo, siendo un evento evitable. Es causa frecuente de muerte por lesiones a nivel doméstico en niños menores de 6 años. En diferentes series internacionales se destaca que predomina en el sexo masculino y en menores de 5 años, 85% ocurre en niños entre 1 y 3 años(1-4).
No existen datos actuales a nivel nacional sobre esta patología. En el Hospital Pediátrico del Centro Hospitalario Pereira Rossell se registraron 23 casos entre 1989 y 1996, con una letalidad de 4%(5).
Es frecuente que los episodios de aspiración no sean percibidos por los cuidadores. Los síntomas y signos respiratorios se hacen evidentes en la evolución por la presencia de complicaciones debidas al impacto del cuerpo extraño en sectores distales del árbol bronquial.
El objetivo de este artículo es presentar una serie de 4 casos de aspiración de cuerpo extraño que generaron problemas diagnósticos y presentaron diferentes complicaciones.
Observación clínica
Caso 1
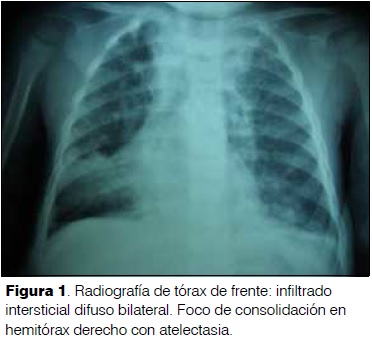
Un año y un mes. Sexo masculino. Medio socioeconómico deficitario. Mal inmunizado. Buen desarrollo. Disalimentado. Desnutrición crónica. Bronquiolitis aguda a los 6 meses. Neumonía aguda izquierda a los 8 meses. Presentó tos catarral de 3 días de evolución, rinorrea serosa, agrega dificultad respiratoria, fiebre de 38ºC axilar, y rechazo del alimento. Al examen: Reactivo. Palidez cutáneo mucosa. Frecuencia respiratoria 56 rpm. Saturación de O2 ventilando al aire 98%. No tirajes. Murmullo alvéolo vesicular presente bilateral. Foco de estertores crepitantes en cara lateral y posterior de hemitórax derecho. Hemograma: glóbulos blancos 13.100 elementos/mm3, neutrófilos 44%, hemoglobina 10,2 g/dl, plaquetas 448.000 elementos/mm3. Proteína C reactiva 96 mg/l. Radiografía de tórax: Infiltrado difuso bilateral. Foco de consolidación en lóbulo medio hemitórax derecho con atelectasia (figura 1). Se plantea neumonía aguda derecha y se inicia ampicilina intravenosa con buena evolución inicial. A las 48 h persiste febril, instala dificultad respiratoria. Saturación de O2 ventilando al aire 93%. Abundantes estertores subcrepitantes difusos bilaterales. Familiar refiere episodio de sofocación mientras comía maní horas antes del inicio de la enfermedad actual. Se rota antibiótico a ampicilina–sulbactam intravenosa. Mediante broncoscopía rígida se extraen fragmentos de maní. Buena evolución clínica.
Caso 2
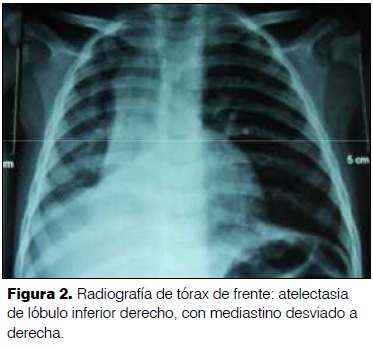
Un año 10 meses. Sexo femenino. Buen medio socioeconómico. Bien inmunizado. Buen crecimiento y desarrollo. Sin antecedentes patológicos a destacar. Presentó tos seca de 6 días de evolución luego de episodio de sofocación mientras comía maní, con expulsión de cuerpo extraño. A las 24 horas agrega fiebre, fatiga y vómitos reiterados; consulta en varias oportunidades en las que se realiza tratamiento sintomático con buena respuesta. Persiste febril, agrega dificultad respiratoria. Se constata asimetría auscultatoria con murmullo alvéolo vesicular disminuido a derecha. Hemograma: glóbulos blancos 20.300 elementos/mm3 con neutrofilia, hemoglobina 9,5 g/dl. Proteína C reactiva 86 mg/l. Radiografía de tórax: atelectasia de lóbulo inferior derecho, con mediastino desviado a derecha (figura 2). Recibe ampicilina sulbactam intravenoso, corticoides vía oral y broncodilatadores inhalados. Con broncoscopía rígida se extrae maní del bronquio fuente derecho. Luego presenta buena evolución clínica.
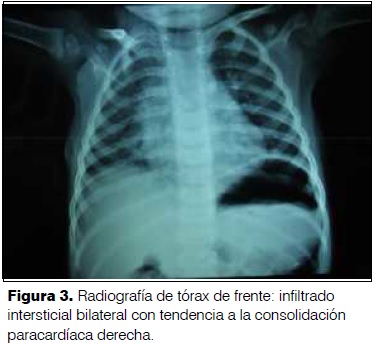
Un año 10 meses. Sexo masculino. Procedente de zona rural. Bien inmunizado. Buen crecimiento y desarrollo. Sano. Presentó episodio de sofocación hace 24 horas mientras comía maní, desde entonces ruidos respiratorios audibles a distancia que disminuyeron en la evolución. No dificultad respiratoria. No fiebre. Al examen: Frecuencia respiratoria 35 rpm. Saturación de O2 ventilando al aire 97%. No tirajes. Soplo tubario y broncofonía en hemitórax derecho. Radiografía de tórax: Infiltrado intersticial bilateral con tendencia a la consolidación paracardíaca derecha (figura 3). Mediante broncoscopía rígida se extrae maní de bronquio fuente derecho. Buena evolución posterior.
Caso 4
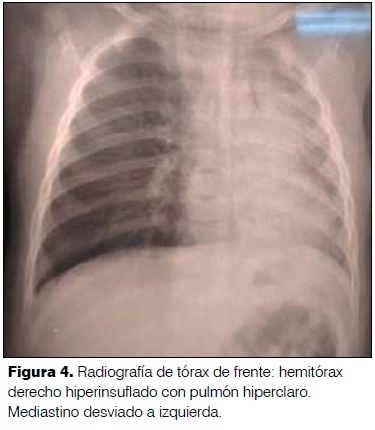
8 meses. Sexo masculino. Medio socioeconómico deficitario. Mal inmunizado. Buen crecimiento y desarrollo. Sano. Comienza 3 días previos a la consulta con fatiga de inicio brusco mientras comía. No episodio de sofocación. Recibe broncodilatadores inhalados con mejoría. Hace 24 horas reinstala fatiga intensa. No fiebre. Al examen: Frecuencia respiratoria 60 rpm. Saturación de O2 ventilando al aire 91%. Aleteo nasal. Tiraje alto y bajo. Quejido. Disminución del murmullo alvéolo vesicular en hemitórax derecho. Estertores secos difusos bilaterales. Hemograma: glóbulos blancos 25.900 elementos/mm3, neutrófilos 55,7%. Proteína C reactiva 11,9 mg/l. Radiografía de tórax: hemitórax derecho hiperinsuflado con pulmón hiperclaro. Mediastino desviado a izquierda (figura 4). Radioscopía con ausencia de cambios con la espiración en hemitórax derecho con atrapamiento aéreo. Mediante broncoscopía rígida se extrae cáscara de lenteja de bronquio fuente derecho. Presenta buena evolución clínica luego del procedimiento.
Discusión
Los episodios de aspiración de cuerpo extraño son más frecuentes en niños pequeños, esto se debe a varios factores. La deglución normal involucra diferentes estructuras que protegen la vía aérea: a) contracción de la lengua dirige el bolo alimenticio hacia la faringe; b) elevación del paladar blando evita el reflujo nasal; c) cierre de la laringe; los niños adquieren estas funciones de forma completa aproximadamente a los 5 años de edad. También contribuyen: la ausencia de molares que produce una masticación insuficiente, la curiosidad propia de la edad, la distracción durante el juego y el consumo creciente de comidas tipo “snacks”(6).
Los cuerpos extraños se clasifican en orgánicos e inorgánicos, siendo su incidencia 80% y 20% respectivamente(3,5). Los de origen vegetal, fundamentalmente maní, son los más frecuentes como en esta serie de casos(8-10). Los cuerpos extraños orgánicos producen una severa reacción inflamatoria, son de fácil fragmentación y aumentan de tamaño dentro del ambiente húmedo del bronquio dando síntomas tempranamente. El maní provoca lesión química de la mucosa por desprendimiento de aceites. Los inorgánicos pueden permanecer silentes por más tiempo, provocando grandes lesiones con pocos síntomas(6).
En una serie que incluyó 1.428 casos la ubicación de los cuerpos extraños fue: 1) árbol bronquial derecho 54,6%; 2) árbol bronquial izquierdo 39,7%; 3) tráquea 5,2%; 4) compromiso bronquial bilateral 0,4% (8).
En el diagnóstico de aspiración de cuerpo extraño se debe tener en cuenta el antecedente de sofocación o tos con dificultad respiratoria en un niño previamente asintomático que se encontraba jugando o comiendo. La relación entre el inicio de los síntomas y la ingesta de alimentos se observó en los cuatro casos. Los casos 1, 2 y 3 presentaron episodio de sofocación, en el caso 4 la dificultad respiratoria tuvo un inicio brusco durante la alimentación pero sin episodio de sofocación percibido por el cuidador. El examen físico y radiológico pueden ser normales después que el episodio de sofocación ha pasado, por lo que es necesario un alto índice de sospecha para el diagnóstico(11). Sin embargo, la sofocación y/o acceso de tos se presenta en 40% de los pacientes(5,12,13). La presencia de un relato confiable, un examen compatible y alteraciones en la radiografía de tórax nos permite confirmar el diagnóstico en 83% de los casos(5).
80,3% de los pacientes presentaron elementos patológicos en la radiografía de tórax, siendo 19,7% normales(10). Los cuerpos extraños orgánicos son radiolúcidos, por lo cual es útil buscar signos indirectos en la radiografía: atelectasia (41%); neumonía (32,4%); atrapamiento aéreo o enfisema obstructivo (23%); desviación mediastinal, neumomediastino, y neumotórax son menos frecuentes(3,12,14). Los elementos radiológicos presentes en esta serie de casos fueron: neumonía, atelectasia, desviación mediastinal, y atrapamiento aéreo.
Frente a la sospecha de aspiración ya sea por los síntomas respiratorios, la auscultación y la radiografía de tórax se debe realizar broncoscopía rígida, ésta constituye el mejor método diagnóstico y terapéutico(15).
Antes de la generalización del uso de la broncoscopía, la tasa de mortalidad para la aspiración de cuerpo extraño se estimaba en más de 50% en algunas series. Actualmente esta intervención la ha reducido a menos de 1%. Asimismo, los avances técnicos, instrumentales y anestésicos han permitido que la broncoscopía rígida sea eficaz en el tratamiento de estos pacientes, con una baja tasa de complicación(2).
El retraso diagnóstico es el mayor problema de esta patología; ya sea porque los cuidadores no identifican el evento, la falta de sospecha de los profesionales de la salud, y el período asintomático que muchas veces sigue al episodio de sofocación. La mayoría de los pacientes con ACE consultan hasta 24 horas después del incidente (16). En los cuatro casos presentados los días de evolución al momento del diagnóstico fueron 5, 6, 1 y 3 días respectivamente.
Los cuatro casos presentados están en consonancia con la literatura internacional en cuanto a su epidemiología, como se muestra en la tabla 1. Se destaca la importancia del dato anamnésico de sofocación como síntoma guía de gran importancia junto a un cuadro compatible para elaborar la sospecha diagnóstica. Asimismo, frente a la sospecha se impone la realización de broncoscopía rígida para confirmar el diagnóstico y concretar su tratamiento.
Referencias bibliográficas
1. Metrangolo BS, Manetti C, Menneghini N. Eight years experience with foreign body aspiration in children: what is really important for a timely diagnosis? J Pediatr Surg 1999; 34(8):1229-31.
2. Joshua D, Rovin MD, Bradley M, Rodgers MD. Aspiración de cuerpos extraños en la niñez. Pediatr Rev 2000; 21(10):375-9.
3. Cataneo AJ, Reibscheid SM, Ruiz Júnior RL, Ferrari GF. Foreign body in the tracheobronchial tree. Clin Pediatr (Phila) 1997; 36(12):701-6.
4. Baharloo F, Veyckemans F, Francis C, Biettlot MP, Rodenstein DO. Tracheobronchial foreign bodies: presentation and management in children and adults. Chest 1999; 115(5):1357-62.
5. Schol M, Prego J, de Leonardis D. Aspiración de cuerpos extraños en niños. Arch Pediatr Urug 1999; 70(2):53-64.
6. Coll S, Torossi G. Cuerpo extraño en las vías aéreas. En: Macri CN, Teper AM. Enfermedades respiratorias pediátricas. México: McGraw-Hill/Interamericana. 2003:361-9.
7. Bittencourt PFS, Camargos PAM. Aspiração de corpos estranhos. J Pediatr 2002; 78(1):9-18.
8. Chik KK, Miu TY, Chan CW. Foreign body aspiration in Hong Kong Chinese children. Hong Kong Med J 2009; 15(1):6-11.
9. Sersar SI, Rizk WH, Bilal M, El Diasty MM, Eltantawy TA, Abdelhakam BB, et al. Inhaled foreign bodies: presentation, management and value of history and plain chest radiography in delayed presentation. Otolaryngol Head Neck Surg 2006; 134(1):92-9.
10. Sirmali M, Türüt H, Kisacik E, Findik G, Kaya S, Taºtepe I. The relationship between time of admittance and complications in paediatric tracheobronchial foreign body aspiration. Acta Chir Belg 2005; 105(6):631-4.
11. Rodríguez H, Cuestas G, Botto H, Nieto M, Cocciaglia A, Passali D, et al. Demora en el diagnóstico de un cuerpo extraño en la vía aérea en los niños: serie de casos. Arch Argent Pediatr 2013; 111(3):e69-e73.
12. Martin AJ, Ramos A, Martin A, Diego M. Estudio epidemiológico de la aspiración de cuerpo extraño traqueo-bronquiales en nuestro medio. Rev Esp Pediatr 1993; 49(2):132-6.
13. Cotton RT. Foreign body aspiration. En: Chernick V, Boat TF, Kendig EL. Kendig’s disorders of the respiratory tract in children. 6 ed. Philadelphia: Saunders, 1998:601-7.
14. Newson TT, Parshuram C, Bercowitz R. Tension pneumothorax secondary to grass head aspiration. Pediatr Emerg Care 1998; 14(4):287-9.
15. Álvarez-Buylla Blanco M, Martínez Morán A, Álvarez Paredes I, Martínez Vidal J. Broncoscopía en población infantil tras aspiración de cuerpo extraño. Acta Otorrinolaringol Esp 2008; 59(4):183-6.
16. Bittencourt PF, Camargos PA, Scheinmann P, de Blic J. Foreign body aspiration: clinical, radiological findings and factors associated with its late removal. Int J Pediatr Otorhinolaryngol. 2006; 70(5):879-84.
17. Fraga AM, dos Reis MC, Porto Zambon M, Contrera Toro I, Ribeiro JD, Elias Baracat EC. Foreign body aspiration in children: clinical aspects, radiological aspects and bronchoscopic treatment. J Bras Pneumol 2008; 34(2):74-82.
18. Correa EP, Figueiredo VR, Jacomelli M. A utilização da broncoscopia flexível na retirada de corpos estranhos de vias aéreas. En: Pereira Jr W L, Jacomelli M, eds. Broncoscopia: diagnóstica e terapêutica.. São Paulo: Atheneu; 2005:133-8.
19. Weissberg D, Schwartz I. Foreign bodies in the tracheobronchial tree. Chest 1987; 91(5):730-3.
20. Mu LC, Sun DQ, He P. Radiological diagnosis of aspirated foreign bodies in children: review of 343 cases. J Laryngol Otol 1990; 104(10):778-82.
Correspondencia: Mario Romero.
Correo electrónico: marioeromero5@gmail.com